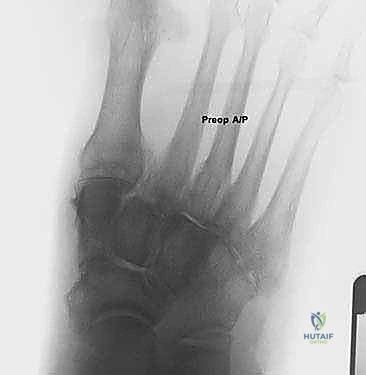
إعادة بناء الرباط الزنبركي: حل شامل للقدم المسطحة المكتسبة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إعادة بناء الرباط الزنبركي هي عملية جراحية دقيقة لاستعادة قوس القدم الطبيعي ووظيفتها لدى البالغين المصابين بالقدم المسطحة المكتسبة، خاصة عند فشل الرباط الزنبركي. يقوم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، بتصحيح هذا التشوه لتحقيق استقرار دائم للقدم وتخفيف الألم.
الخلاصة الطبية السريعة: إعادة بناء الرباط الزنبركي (Spring Ligament Reconstruction) هي عملية جراحية أورثوبيدية دقيقة ومعقدة تهدف إلى استعادة قوس القدم الطبيعي ووظيفتها الحيوية لدى البالغين المصابين بمتلازمة القدم المسطحة المكتسبة (Acquired Flatfoot Deformity)، خاصة في الحالات المتقدمة التي تشهد فشلاً وتمزقاً في مجمع الرباط الزنبركي. يقوم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وبخبرته الواسعة التي تتجاوز العشرين عاماً، بتصحيح هذا التشوه المعقد باستخدام أحدث التقنيات الجراحية الميكروسكوبية والمناظير بدقة 4K، لتحقيق استقرار ميكانيكي دائم للقدم، وتخفيف الألم المزمن، وإعادة المريض إلى ممارسة حياته الطبيعية بثقة وبدون قيود حركية.

مقدمة شاملة: الفهم العميق للقدم المسطحة المكتسبة ودور الرباط الزنبركي المحوري
أهلاً بكم في هذا الدليل الطبي الشامل والمفصل حول واحدة من أكثر الحالات العظمية تعقيداً وتأثيراً على جودة الحياة: "القدم المسطحة المكتسبة لدى البالغين" (Adult Acquired Flatfoot Deformity - AAFD). هذه الحالة ليست مجرد تغير شكلي في مظهر القدم، بل هي متلازمة مرضية متطورة ومؤلمة تؤثر بشكل جذري على قدرة الإنسان على المشي، الوقوف، وممارسة الأنشطة اليومية البسيطة.
عندما نتحدث في الأوساط الطبية عن القدم المسطحة المكتسبة، فإننا لا نشير إلى القدم المسطحة المرنة التي يولد بها بعض الأشخاص ولا تسبب لهم ألماً، بل نشير إلى انهيار وتدهور تدريجي ومكتسب في هيكل قوس القدم الداخلي (القوس الطولي الإنسي). هذا الانهيار يؤدي إلى اختلال كامل في الميكانيكا الحيوية للطرف السفلي، مما يسبب آلاماً مبرحة تمتد من الكاحل إلى الركبة وحتى أسفل الظهر. وفي قلب هذا الهيكل الداعم، يوجد مكون تشريحي بالغ الأهمية يُعرف باسم "الرباط الزنبركي" (Spring Ligament).
إن فشل الرباط الزنبركي، سواء كان ذلك نتيجة للتمدد المزمن، أو الضعف التنكسي، أو التمزق الجزئي والكلي، يُعد حجر الزاوية والسبب الرئيسي وراء التدهور السريع وتفاقم حالة القدم المسطحة. في الماضي، كان التركيز الطبي ينصب بشكل أساسي على وتر الظنبوب الخلفي (Posterior Tibial Tendon)، ولكن الأبحاث الطبية الحديثة والخبرات الجراحية المتراكمة أثبتت بما لا يدع مجالاً للشك أن الرباط الزنبركي هو الحارس الأساسي لقوس القدم، وبدونه لا يمكن لأي وتر أن يحافظ على شكل القدم.
لا يقتصر العلاج الجراحي الحديث على مجرد "خياطة" أو إصلاح هذا الرباط التالف، بل هو عملية هندسية حيوية دقيقة لـ "إعادة بناء" (Reconstruction) واستعادة هيكل تشريحي معقد باستخدام أوتار بديلة (رقع وترية). الهدف الأسمى من هذا التدخل هو توفير قدم مستقرة، قوية، ووظيفية، وتصحيح الانزلاق الجزئي التدريجي في المفصل الكاحلي الزورقي (Talonavicular Joint) الذي يميز هذه الحالة الموهنة.
في هذا المرجع الطبي الشامل، سنستكشف بأدق التفاصيل التشريحية والميكانيكية الأسباب العميقة، الأعراض المتدرجة، أحدث طرق التشخيص، وكافة خيارات العلاج المتاحة بدءاً من العلاج التحفظي وحتى التدخل الجراحي. وسنسلط الضوء بشكل مكثف على عملية "إعادة بناء الرباط الزنبركي".
يعتبر الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام في جامعة صنعاء، بخبرته الواسعة والمعمقة التي تفوق العقدين في جراحة العظام والقدم والكاحل، مرجعاً أساسياً والرائد الأول في هذا التخصص الدقيق في العاصمة صنعاء وعموم اليمن. يلتزم الدكتور هطيف بأعلى معايير الأمانة الطبية، مقدماً أحدث وأشمل الحلول الجراحية لمرضاه، ومستخدماً تقنيات متطورة جداً تضاهي المراكز العالمية لضمان أفضل النتائج الممكنة.
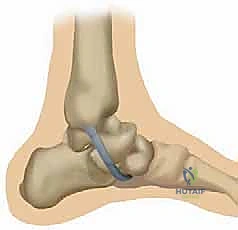
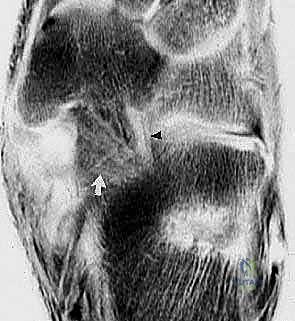
التشريح المعقد للرباط الزنبركي: تحفة الهندسة الربانية في دعم القدم
قبل الخوض في تفاصيل الأمراض والعلاجات الجراحية، من الضروري جداً أن نفهم البنية التشريحية المذهلة للرباط الزنبركي وكيف يؤثر تلفه على وظيفة القدم بأكملها. الرباط الزنبركي في الواقع ليس مجرد حبل أو رباط مفرد كما يوحي اسمه؛ بل هو شبكة معقدة ومجموعة من الأربطة المتداخلة التي تُعرف علمياً باسم "مجمع الرباط الزنبركي" (Spring Ligament Complex) أو "الرباط العقبي الزورقي الأخمصي" (Plantar Calcaneonavicular Ligament).
يعتبر هذا المجمع النسيجي بمثابة "أرجوحة" قوية ومتينة تحمل رأس عظم الكاحل (Talar Head)، وهو المثبت الثابت (Static Stabilizer) الأهم والأكثر حسماً للقوس الطولي الإنسي للقدم. بدون هذا الرباط، سينهار عظم الكاحل إلى الأسفل والداخل، مما يؤدي إلى تسطح القدم بالكامل.
المكونات الرئيسية لمجمع الرباط الزنبركي بالتفصيل الدقيق
يتكون مجمع الرباط الزنبركي من عدة أجزاء رئيسية، ولكن هناك جزأين حاسمين لكل منهما دور ميكانيكي محدد في الحفاظ على استقرار القدم ومنع تشوهها:
1. الجزء العلوي الإنسي (Superomedial Calcaneonavicular Ligament):
هذا الجزء هو الأهم سريرياً والأكثر عرضة للإصابة والتمزق في حالات القدم المسطحة.
* المنشأ (Origin): ينشأ من الجانب العلوي الإنسي للنتوء الداعم لعظم الكاحل (Sustentaculum Tali) والوجه الأمامي لعظم العقب (الكعب).
* الاندغام (Insertion): يندغم بقوة في الجانب الإنسي للعظم الزورقي (Navicular Bone)، بجوار سطحه المفصلي مباشرة.
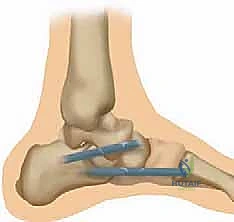
* العلاقة التشريحية: يقع هذا الرباط إنسياً (للداخل) بالنسبة لوتر الظنبوب الخلفي (Posterior Tibial Tendon - PTT). في الواقع، يمتزج هذا الجزء بشكل كبير ومعقد مع الرباط الدالي الأمامي (Anterior Deltoid Ligament) الخاص بالكاحل، ولهذا السبب غالباً ما يتم التعامل معهما معاً ككتلة واحدة في عمليات إعادة البناء الجراحية.
* الوظيفة الميكانيكية: يقاوم هذا الجزء بشكل أساسي "الهجرة الإنسية" (Medial Subluxation) لرأس عظم الكاحل. أي أنه يمنع عظمة الكاحل من الانزلاق نحو الجزء الداخلي من القدم عند الوقوف والمشي.
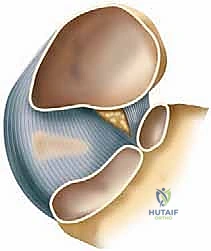
الشكل 1: تشريح مجمع الرباط الزنبركي (منظر ظهري بعد إزالة رأس عظم الكاحل). يوضح هذا المنظر المعقد موقع الأجزاء العلوية الإنسية والسفلية الإنسية. الجزء العلوي الإنسي يقع إنسياً لوتر الظنبوب الخلفي، وينشأ من الجانب العلوي الإنسي للنتوء الداعم لعظم الكاحل والوجه الأمامي لعظم العقب ليلتحم بالعظم الزورقي الإنسي بجوار سطحه المفصلي، مشكلاً دعامة أساسية.
2. الجزء السفلي أو الأخمصي (Inferior / Plantar Calcaneonavicular Ligament):
هذا الجزء يقع في أسفل القدم ويعمل كدعامة سفلية.
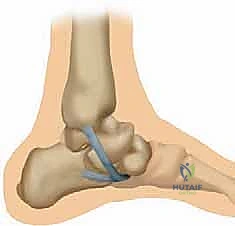
* المنشأ (Origin): ينشأ من الشق الموجود بين الأوجه الأمامية والإنسية لعظم العقب (Calcaneus).
* الاندغام (Insertion): يلتصق بقوة بالسطح السفلي لمنتصف العظم الزورقي (Navicular)، إلى الجانب الوحشي (للخارج) قليلاً من مكان اندغام الجزء العلوي الإنسي.
* الوظيفة الميكانيكية: يقاوم هذا الجزء بشكل أساسي "الهجرة الأخمصية" (Plantar Flexion / Sagging) لرأس عظم الكاحل. أي أنه يمنع عظمة الكاحل من السقوط نحو الأرض.
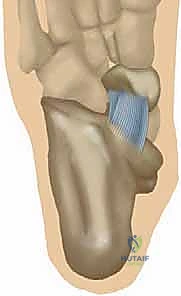
الشكل 2: تشريح مجمع الرباط الزنبركي من المنظر الأخمصي (من أسفل القدم). الجزء السفلي ينشأ من الشق بين الأوجه الأمامية والإنسية لعظم العقب. يلتصق بالسطح السفلي لمنتصف العظم الزورقي، إلى الجانب الوحشي قليلاً من اندغام الجزء العلوي الإنسي من الرباط الزنبركي. هذا الجزء يتحمل الضغط المباشر لوزن الجسم.
إن الفهم الدقيق لأي جزء من هذه الأجزاء هو المتأثر بشكل أساسي يوجه استراتيجية الأستاذ الدكتور محمد هطيف في غرفة العمليات. في معظم الحالات المتقدمة من القدم المسطحة، يهاجر رأس الكاحل إنسياً وأخمصياً في نفس الوقت، مما يشير بوضوح إلى تأثر وتمزق كلا المكونين معاً، مما يستدعي إعادة بناء شاملة للمجمع بأكمله.
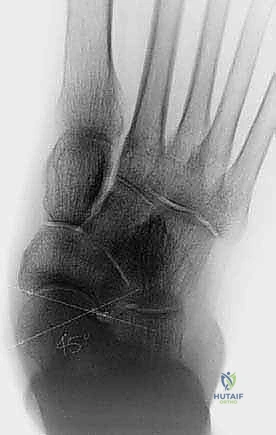
الميكانيكا الحيوية: كيف تعمل القدم ولماذا ينهار القوس؟
لفهم أهمية الرباط الزنبركي، يجب أن ننظر إلى القدم كآلة هندسية معقدة. تعتمد القدم على آليتين رئيسيتين للحفاظ على القوس أثناء المشي:
1. المثبتات الديناميكية (Dynamic Stabilizers): وتتمثل أساساً في العضلات والأوتار، وأهمها وتر الظنبوب الخلفي (PTT) الذي يسحب القدم للداخل ويرفع القوس.
2. المثبتات الثابتة (Static Stabilizers): وتتمثل في شكل العظام والأربطة التي تربطها، وأهمها الرباط الزنبركي، اللفافة الأخمصية، والأربطة الأخمصية الطويلة والقصيرة.
عندما نقف، يضغط وزن الجسم على عظم الكاحل (Talus)، الذي يحاول دفع العظم الزورقي (Navicular) للأسفل وللخارج. الرباط الزنبركي يقف كحائط سد منيع يمنع هذا الانزلاق. إذا ضعف وتر الظنبوب الخلفي (بسبب الالتهاب أو التمزق)، ينتقل العبء والحمل الميكانيكي بالكامل إلى الرباط الزنبركي. مع مرور الوقت، وبسبب الحمل الزائد المستمر، يبدأ الرباط الزنبركي في التمدد (الاستطالة)، ثم تتشقق أليافه الكولاجينية، وفي النهاية يتمزق، مما يؤدي إلى الانهيار التام لقوس القدم.
الأسباب وعوامل الخطر المؤدية إلى تمزق الرباط الزنبركي والقدم المسطحة المكتسبة
إن انهيار قوس القدم وفشل الرباط الزنبركي لا يحدث عادة بين عشية وضحاها، بل هو نتاج مسار تنكسي طويل الأمد تتداخل فيه عدة عوامل. الأستاذ الدكتور محمد هطيف، من خلال فحصه لآلاف الحالات في اليمن، يحدد الأسباب وعوامل الخطر التالية كأبرز المسببات:
1. الخلل الوظيفي لوتر الظنبوب الخلفي (Posterior Tibial Tendon Dysfunction - PTTD)
هذا هو السبب الأكثر شيوعاً على الإطلاق. يبدأ الأمر بالتهاب مزمن في وتر الظنبوب الخلفي، مما يؤدي إلى ضعفه وفقدانه لقدرته على دعم القوس. نتيجة لذلك، يتعرض الرباط الزنبركي لإجهاد هائل يفوق قدرته على الاحتمال، مما يؤدي إلى تمدده وتمزقه في النهاية. العلاقة بين الوتر والرباط هي علاقة تكاملية؛ فشل أحدهما يؤدي حتماً إلى فشل الآخر.
2. التقدم في العمر والتنكس النسيجي
مع تقدم الإنسان في العمر، تقل مرونة الأربطة والأوتار، وتضعف التروية الدموية لها. تصبح ألياف الكولاجين المكونة للرباط الزنبركي أكثر هشاشة وأقل قدرة على تحمل الصدمات اليومية الناتجة عن المشي، مما يجعله عرضة للتمزق التنكسي (Degenerative Tear) حتى بدون إصابة واضحة.
3. السمنة وزيادة الوزن المفرطة
كل كيلوغرام إضافي في وزن الجسم يضاعف الضغط الميكانيكي على قدميك بمقدار ثلاث إلى أربع مرات أثناء المشي. السمنة تضع حملاً هائلاً ومستمراً على الرباط الزنبركي، مما يسرع من عملية تمدده وانهيار قوس القدم.
4. الأمراض الروماتيزمية والالتهابية
المرضى الذين يعانون من التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) أو غيره من الأمراض المناعية الذاتية يكونون أكثر عرضة لتلف الأربطة. تهاجم الخلايا المناعية الأغشية الزليلية المحيطة بالأوتار والأربطة، مما يؤدي إلى تآكلها وضعفها السريع.
5. الإصابات الرضية الحادة (Trauma)
على الرغم من أن التمزق التنكسي هو الأكثر شيوعاً، إلا أن الرباط الزنبركي يمكن أن يتمزق بشكل حاد نتيجة إصابة رياضية عنيفة، أو سقوط من ارتفاع، أو التواء شديد في الكاحل يؤدي إلى كسر أو خلع في عظام القدم الوسطى.
6. العوامل التشريحية والوراثية
بعض الأشخاص يولدون بأربطة أكثر مرونة من الطبيعي (Hyperlaxity)، أو بتشوهات طفيفة في شكل عظام القدم تجعلهم أكثر عرضة لتطور القدم المسطحة مع مرور الوقت.
الأعراض السريرية: كيف تعرف أنك تعاني من مشكلة في الرباط الزنبركي؟
تتطور أعراض تمزق الرباط الزنبركي والقدم المسطحة المكتسبة بشكل تدريجي ومخادع. غالباً ما يتجاهل المرضى العلامات التحذيرية المبكرة حتى تصبح الحالة متقدمة. تشمل الأعراض التي تستدعي زيارة عيادة الأستاذ الدكتور محمد هطيف فوراً ما يلي:
- ألم في الجزء الداخلي من الكاحل والقدم: يبدأ كألم خفيف ومتقطع على طول مسار وتر الظنبوب الخلفي والرباط الزنبركي (خلف وأسفل الكعب الداخلي). يزداد الألم مع الوقوف لفترات طويلة أو المشي.
- تورم وانتفاخ: يلاحظ المريض تورماً موضعياً في الجزء الداخلي من الكاحل، خاصة في نهاية اليوم.
- تغير تدريجي في شكل القدم: يلاحظ المريض أن قوس قدمه بدأ يختفي ويقترب من الأرض. كما يلاحظ أن مقدمة القدم تبدأ في الانحراف نحو الخارج (Abduction).
- علامة "الأصابع الكثيرة" (Too Many Toes Sign): عند النظر إلى المريض من الخلف أثناء وقوفه، يمكن رؤية عدد أكبر من أصابع القدم من الجهة الخارجية (الوحشية) مقارنة بالقدم السليمة، وذلك بسبب انحراف القدم للخارج.
- ألم في الجزء الخارجي من الكاحل (في المراحل المتقدمة): مع استمرار انهيار القوس وانحراف عظم الكعب للخارج، يحدث تصادم (Impingement) بين عظم العقب وعظم الشظية (Fibula) في الجزء الخارجي من الكاحل، مما يسبب ألماً حاداً ومبرحاً في الجهة الخارجية.
- صعوبة أو عدم القدرة على الوقوف على أطراف الأصابع: يجد المريض صعوبة بالغة في رفع كعبه عن الأرض والوقوف على أصابع قدم واحدة (Single Heel Rise Test)، وهذا مؤشر قوي على فشل وتر الظنبوب الخلفي والرباط الزنبركي.
- صعوبة في ارتداء الأحذية العادية: بسبب التغير في شكل القدم وتوسعها.
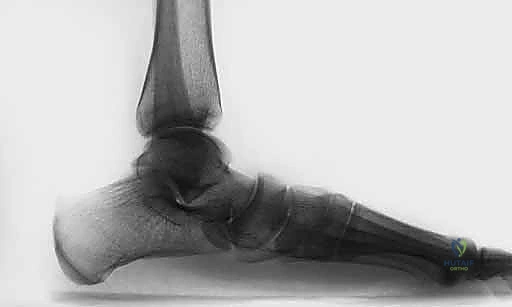
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
يعتبر التشخيص الدقيق والمبكر هو المفتاح لنجاح العلاج. في عيادته بصنعاء، يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً تشخيصياً صارماً وشاملاً يعتمد على التقييم السريري الدقيق والتصوير الطبي المتقدم.
1. الفحص السريري (Clinical Examination)
يبدأ الدكتور هطيف بأخذ تاريخ طبي مفصل، متبوعاً بفحص شامل للقدم والكاحل أثناء الوقوف والمشي. يتم تقييم:
* محاذاة عظم الكعب (Hindfoot Valgus).
* مدى انهيار القوس الطولي.
* وجود علامة "الأصابع الكثيرة".
* اختبار الوقوف على كعب واحد (Single Heel Rise Test) لتقييم قوة الوتر.
* الجس المباشر (Palpation) لمسار الرباط الزنبركي ووتر الظنبوب الخلفي لتحديد مناطق الألم بدقة.
* تقييم مرونة التشوه (هل يمكن إعادة القدم لوضعها الطبيعي يدوياً أم أن التشوه أصبح صلباً ثابتاً؟).
2. التصوير الشعاعي (Imaging Studies)
للتأكد من التشخيص ووضع الخطة الجراحية، يتم الاستعانة بالتصوير الطبي:
* الأشعة السينية أثناء الوقوف (Weight-bearing X-rays): وهي خطوة أساسية لتقييم زوايا العظام (زاوية ميري Meary's Angle، زاوية التغطية الكاحلية الزورقية Talonavicular Coverage Angle). تكشف هذه الأشعة عن مدى الهبوط والانحراف العظمي.
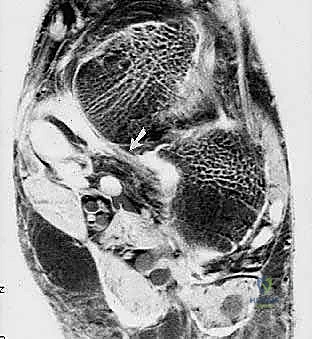
* التصوير بالرنين المغناطيسي (MRI): يُعد المعيار الذهبي (Gold Standard) لتقييم الأنسجة الرخوة. يوفر الرنين المغناطيسي صوراً عالية الدقة تظهر بوضوح درجة تمزق الرباط الزنبركي، حالة وتر الظنبوب الخلفي، ووجود أي التهابات أو سوائل داخل المفاصل.
* التصوير المقطعي المحوسب (CT Scan): قد يُطلب في الحالات المعقدة أو عند الاشتباه في وجود التهاب مفاصل تنكسي متقدم (Arthritis) في مفاصل القدم، وذلك للمساعدة في التخطيط الجراحي الدقيق لعمليات دمج المفاصل إذا لزم الأمر.
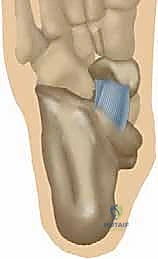
جدول 1: مراحل القدم المسطحة المكتسبة (تصنيف جونسون وستروم المعدل) وخيارات العلاج
| المرحلة (Stage) | وصف الحالة السريرية والتشريحية | الأعراض والعلامات البارزة | الخيار العلاجي الموصى به |
|---|---|---|---|
| المرحلة الأولى (I) | التهاب في وتر الظنبوب الخلفي، بدون تمزق في الرباط الزنبركي، القوس سليم. | ألم داخلي، تورم خفيف، المريض قادر على الوقوف على أطراف الأصابع. | علاج تحفظي: أدوية، علاج طبيعي، دعامات تقويمية، راحة. |
| المرحلة الثانية (II) | تمزق جزئي/كلي في الوتر والرباط الزنبركي، انهيار مرن للقوس (Flexible Deformity). | ألم شديد، تسطح القدم، انحراف الكعب للخارج، عدم القدرة على الوقوف على كعب واحد. | علاج جراحي: إعادة بناء الرباط الزنبركي + نقل أوتار + قص عظمي (Osteotomies). |
| المرحلة الثالثة (III) | انهيار صلب وثابت للقوس (Rigid Deformity)، مع بداية خشونة في المفاصل. | ألم داخلي وخارجي (بسبب التصادم)، تشوه صلب لا يمكن تصحيحه يدوياً. | علاج جراحي: دمج المفاصل الثلاثي أو المزدوج (Arthrodesis) + تصحيح التشوه. |
| المرحلة الرابعة (IV) | امتداد التشوه والخشونة ليصيب مفصل الكاحل نفسه مع ميلان الكاحل. | ألم شديد في الكاحل والقدم، عدم استقرار كامل، صعوبة بالغة في المشي. | علاج جراحي: دمج الكاحل مع مفاصل القدم، أو استبدال مفصل الكاحل (Arthroplasty). |
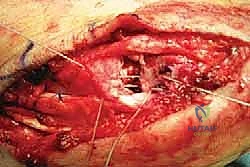
الخيارات العلاجية: متى نلجأ للعلاج التحفظي ومتى تكون الجراحة حتمية؟
الهدف الأساسي من العلاج هو تخفيف الألم، إيقاف تدهور الحالة، واستعادة وظيفة القدم. يتبنى الأستاذ الدكتور محمد هطيف نهجاً متدرجاً في العلاج، حيث يبدأ بالخيارات الأقل توغلاً متى ما كان ذلك ممكناً.
أولاً: العلاج التحفظي (الغير جراحي)
يكون العلاج التحفظي فعالاً بشكل رئيسي في المرحلة الأولى، وأحياناً في بداية المرحلة الثانية في المرضى غير النشطين. يشمل:
1. تعديل النشاط والراحة: تجنب الأنشطة عالية التأثير (كالركض والقفز) التي تزيد الضغط على الأربطة.
2. الأدوية المضادة للالتهابات (NSAIDs): لتخفيف الألم وتقليل التورم في الأنسجة المحيطة بالوتر والرباط.
3. **الدعامات والأحذية التقويمية (Orthotics & Braces):
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك