الدليل الشامل لمرض تكون العظم الناقص وعلاجه الجراحي المتقدم
الخلاصة الطبية
مرض تكون العظم الناقص أو العظام الزجاجية هو اضطراب وراثي يسبب هشاشة العظام وتكسرها بسهولة نتيجة نقص الكولاجين. يعتمد العلاج على الأدوية لتقوية العظام، والتدخل الجراحي المتقدم مثل وضع الأسياخ النخاعية لتصحيح تقوس العظام ومنع الكسور المتكررة، مما يحسن قدرة المريض على الحركة.
الخلاصة الطبية السريعة: مرض تكون العظم الناقص (Osteogenesis Imperfecta) أو ما يُعرف طبياً ومجتمعياً بـ "العظام الزجاجية"، هو اضطراب وراثي جيني معقد يسبب هشاشة العظام وتكسرها بسهولة بالغة نتيجة نقص أو رداءة بروتين الكولاجين. يعتمد العلاج الحديث والمتكامل على مسارين: الأدوية المتطورة (مثل البايفوسفونيت) لزيادة كثافة العظام، والتدخل الجراحي المتقدم الدقيق مثل وضع الأسياخ النخاعية القابلة للتمدد (Telescopic Rods) لتصحيح تقوس العظام ومنع الكسور المتكررة، مما يحسن قدرة المريض على الحركة والاستقلالية بشكل جذري.
مقدمة شاملة عن مرض تكون العظم الناقص (العظام الزجاجية)
يعد مرض تكون العظم الناقص، المعروف شعبياً باسم مرض العظام الزجاجية، أحد التحديات الطبية والجراحية الكبرى في مجال طب جراحة العظام للأطفال. هذا المرض ليس مجرد حالة عابرة تؤدي إلى كسور متكررة، بل هو اضطراب هيكلي شامل يؤثر بعمق على جودة حياة الطفل، وقدرته على النمو الحركي الطبيعي، وتطوره النفسي والاجتماعي. نحن نتفهم تماماً حجم القلق، التوتر، والمخاوف التي تساور الآباء والأمهات عند تشخيص طفلهم بهذا المرض، ولذلك تم إعداد هذا الدليل الطبي الشامل والمفصل ليكون منارة تضيء لكم طريق الفهم العميق لطبيعة المرض، وأحدث ما توصل إليه الطب الحديث في مجال العلاج الجراحي وإعادة التأهيل.
الهدف الأساسي من التدخلات الطبية والجراحية الحديثة لم يعد يقتصر فقط على علاج الكسور عند حدوثها (الطب التفاعلي)، بل انتقل إلى استباق المشكلة (الطب الوقائي والتصحيحي) من خلال تصحيح تشوهات العظام، وتقويتها من الداخل باستخدام أحدث التقنيات الجراحية، ومنح الطفل الفرصة الحقيقية للوقوف، المشي، وممارسة حياته بأكبر قدر ممكن من الاستقلالية والأمان التام.
التشريح العظمي: كيف يؤثر المرض على بنية العظام؟
لفهم هذا المرض بشكل دقيق، يجب أن ننظر إلى البنية الأساسية والمجهرية للعظام. العظام السليمة في جسم الإنسان ليست مجرد هياكل صلبة وجامدة تتكون من الكالسيوم والفسفور فحسب، بل هي نسيج حي، ديناميكي، ومعقد يعتمد بشكل أساسي على بروتين حيوي يسمى "الكولاجين من النوع الأول" (Type I Collagen). يعمل الكولاجين تماماً كالإطار الفولاذي (الحديد) داخل الخرسانة المسلحة، حيث يمنح العظام مرونتها، متانتها، وقدرتها الفائقة على امتصاص الصدمات والالتواءات دون أن تنكسر.
في حالة مرض تكون العظم الناقص، يحدث خلل جيني يؤدي إما إلى نقص شديد في كمية الكولاجين المنتج، أو إنتاج كولاجين ذي جودة رديئة وبنية غير طبيعية لا تؤدي وظيفتها الميكانيكية. هذا الخلل الهيكلي لا يقتصر تأثيره على العظام فحسب، بل يمتد ليشمل أنسجة أخرى في الجسم تعتمد على هذا البروتين.
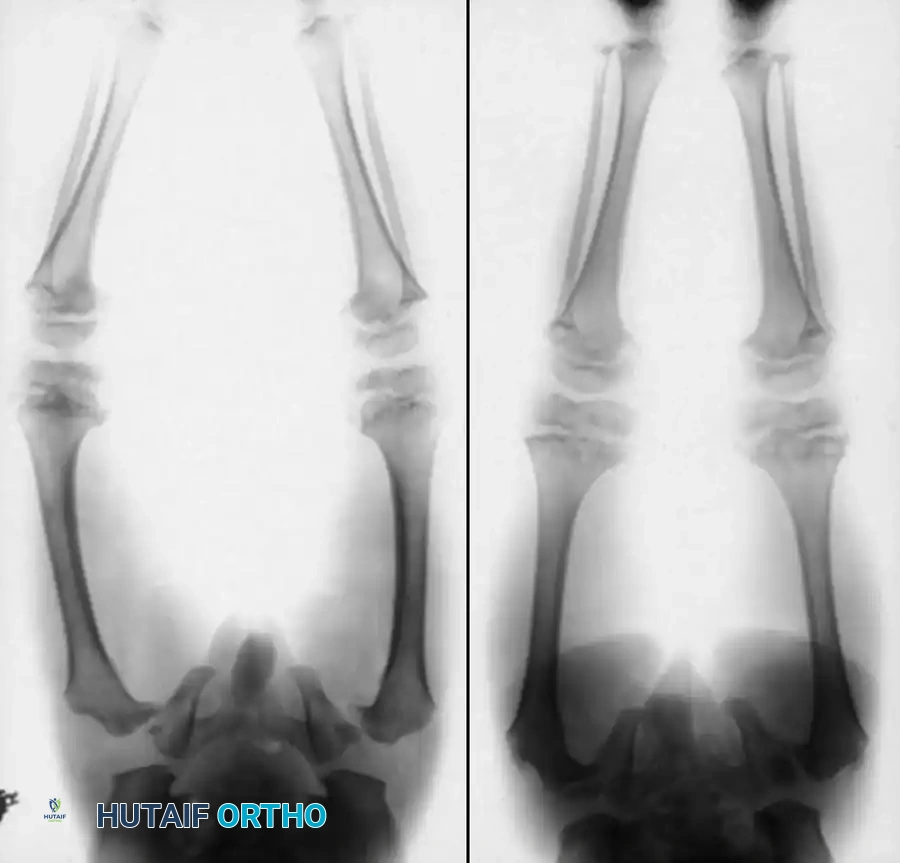
النتيجة الحتمية لهذا الخلل هي عظام هشة تفتقر إلى المرونة، تتقوس تحت تأثير وزن الجسم العادي أو حتى بفعل شد العضلات المحيطة بها، وتتعرض للكسر لأتفه الأسباب (مثل العطس، السعال، أو تغيير حفاضة الطفل) أو حتى دون أي سبب واضح (كسور تلقائية).
الأسباب الجينية والوراثية لمرض العظام الزجاجية
السبب الجذري لمرض تكون العظم الناقص هو طفرة جينية تحدث في الجينات المسؤولة عن إنتاج الكولاجين (تحديداً جينات COL1A1 و COL1A2).
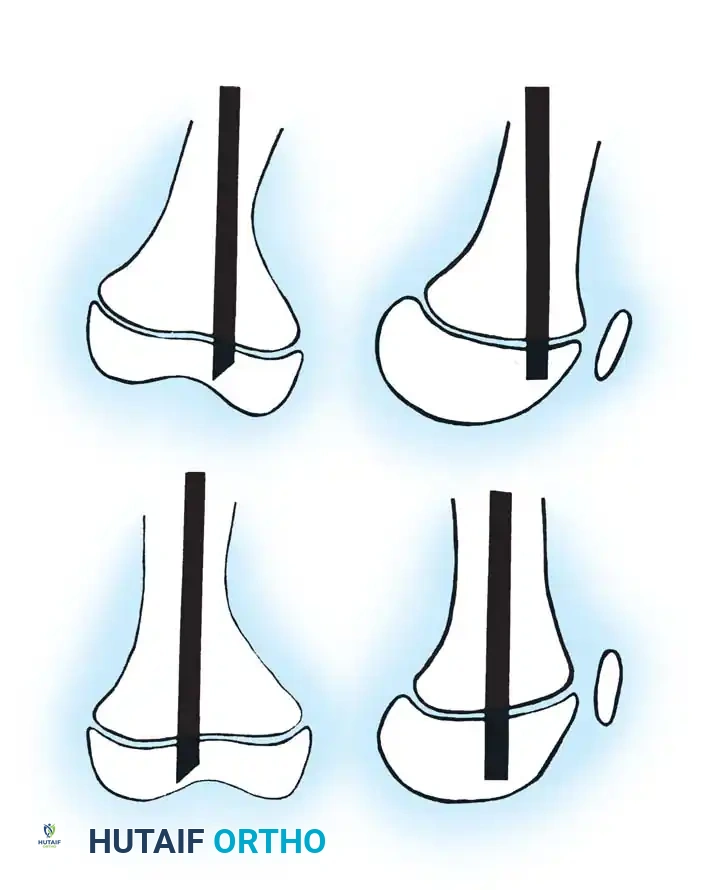
تنتقل هذه الطفرات الجينية بطريقتين رئيسيتين:
1. الوراثة السائدة (Autosomal Dominant): في الغالبية العظمى من الحالات (حوالي 85-90%)، تكون هذه الطفرة موروثة من أحد الوالدين المصابين بالمرض، حيث يكفي وجود نسخة واحدة من الجين المعيب لظهور المرض.
2. الطفرة التلقائية (Spontaneous Mutation): في حالات أخرى، يولد الطفل مصاباً بالمرض نتيجة طفرة جينية عشوائية وجديدة حدثت أثناء تكون الجنين، دون وجود أي تاريخ عائلي للمرض لدى الوالدين.
3. الوراثة المتنحية (Autosomal Recessive): في أنواع نادرة جداً من المرض، يجب أن يرث الطفل نسختين من الجين المعيب (واحدة من كل والد) ليصاب بالمرض.
الأعراض والعلامات السريرية: دليلك الشامل للتشخيص
تتفاوت أعراض مرض تكون العظم الناقص بشكل كبير من مريض لآخر، بدءاً من الحالات الخفيفة التي قد لا تكتشف إلا في وقت متأخر من الحياة، وصولاً إلى الحالات الشديدة التي قد تكون مهددة للحياة في مرحلة الطفولة المبكرة.
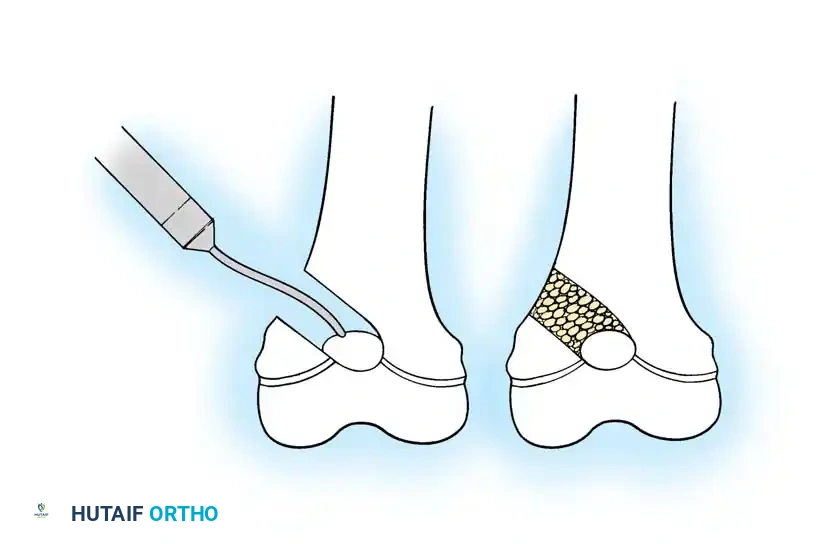
تشمل الأعراض والعلامات الكلاسيكية ما يلي:
* الكسور المتكررة: هي العرض الأساسي والأكثر شيوعاً، وتحدث بأقل مجهود أو صدمة.
* تشوهات العظام: مثل تقوس عظام الفخذ والساقين (Bowing of long bones)، وانحناء العمود الفقري (الجنف - Scoliosis).
* تغير لون صلبة العين: يتحول الجزء الأبيض من العين (الصلبة) إلى اللون الأزرق، الرمادي، أو البنفسجي، نتيجة رقة الأنسجة التي تسمح برؤية الأوعية الدموية تحتها.
* مشاكل الأسنان (Dentinogenesis Imperfecta): تكون الأسنان هشة، متكسرة، ويتغير لونها إلى الرمادي أو البني.
* فقدان السمع: يبدأ عادة في مرحلة الشباب أو أوائل مرحلة البلوغ نتيجة تشوه العظام الدقيقة في الأذن الوسطى.
* قصر القامة: معظم المرضى يعانون من قصر القامة مقارنة بأقرانهم نتيجة تشوهات العظام وتأثر مراكز النمو.
* رخوة المفاصل وضعف العضلات: مما يزيد من صعوبة الحركة وتأخر التطور الحركي للطفل.
جدول (1): تصنيف الأنواع الرئيسية لمرض تكون العظم الناقص
| النوع (Type) | شدة المرض | خصائص الكولاجين | الأعراض البارزة ومعدل الكسور |
|---|---|---|---|
| النوع الأول (I) | خفيف (Mild) | كمية قليلة ولكن جودة طبيعية | كسور قليلة (خاصة قبل البلوغ)، صلبة عين زرقاء، قامة طبيعية تقريباً، ضعف سمع محتمل. |
| النوع الثاني (II) | مميت (Lethal) | جودة رديئة جداً وكمية قليلة | كسور متعددة داخل الرحم، تشوهات شديدة في القفص الصدري، الوفاة غالباً عند الولادة أو بعدها بقليل. |
| النوع الثالث (III) | شديد (Severe) | جودة رديئة جداً | كسور متكررة جداً منذ الولادة، تشوهات عظمية قاسية، قصر قامة شديد، صلبة عين متغيرة اللون. |
| النوع الرابع (IV) | متوسط (Moderate) | جودة رديئة | كسور متوسطة، تشوهات عظمية خفيفة إلى متوسطة، صلبة عين بيضاء أو زرقاء فاتحة، قصر قامة. |
الأستاذ الدكتور محمد هطيف: الخبير الأول في جراحة العظام في اليمن
عندما يتعلق الأمر بمرض معقد ودقيق مثل تكون العظم الناقص، فإن اختيار الجراح المعالج هو القرار الأهم الذي يتخذه الآباء. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة عظام ومفاصل في العاصمة صنعاء واليمن بلا منازع.
يتمتع البروفيسور هطيف بمكانة علمية وطبية مرموقة، فهو أستاذ جراحة العظام في جامعة صنعاء، ويمتلك خبرة عملية تتجاوز الـ 20 عاماً في إجراء أعقد الجراحات التقويمية للأطفال والبالغين. ما يميز عيادة الأستاذ الدكتور محمد هطيف ليس فقط الخبرة الطويلة، بل الالتزام الصارم بـ "الأمانة الطبية والمصداقية"؛ حيث يتم تقييم كل حالة بشفافية تامة، ولا يتم اللجوء للتدخل الجراحي إلا إذا كان هو الخيار الأمثل والمؤكد لتحسين حياة المريض.
يستخدم الدكتور هطيف أحدث التقنيات العالمية في غرف العمليات، بما في ذلك:
* الجراحات الميكروسكوبية الدقيقة (Microsurgery): لضمان الحفاظ على الأنسجة والأعصاب الدقيقة للأطفال.
* مناظير المفاصل بتقنية 4K (Arthroscopy): للتدخلات طفيفة التوغل.
* جراحات استبدال المفاصل المتقدمة (Arthroplasty): للحالات المتقدمة التي تعاني من تآكل المفاصل نتيجة التشوهات.
الخيارات العلاجية لمرض تكون العظم الناقص
لا يوجد حتى اليوم علاج شافٍ (Cure) يقضي على الخلل الجيني المسبب للمرض، ولكن الطب الحديث يوفر بروتوكولات علاجية متكاملة تهدف إلى تقليل معدل الكسور، تصحيح التشوهات، تقليل الألم، وزيادة استقلالية المريض. ينقسم العلاج إلى مسارين متوازيين:
1. العلاج التحفظي والدوائي
يعد العلاج الدوائي حجر الزاوية في إدارة المرض، خاصة في مراحله الأولى.

- أدوية البايفوسفونيت (Bisphosphonates): مثل (Pamidronate) الوريدي أو (Zoledronic acid). تعمل هذه الأدوية المتقدمة على تثبيط عمل الخلايا الناقضة للعظم (Osteoclasts) التي تقوم بتكسير العظام، مما يسمح للخلايا البانية للعظم (Osteoblasts) بزيادة كثافة العظام وقوتها. أثبتت هذه الأدوية فعاليتها في تقليل معدل الكسور وتخفيف آلام العظام بشكل ملحوظ لدى الأطفال.
- مكملات الكالسيوم وفيتامين د: ضرورية لضمان وجود المواد الخام اللازمة لبناء العظام، ويجب إعطاؤها تحت إشراف طبي دقيق لتجنب ترسب الكالسيوم في الكلى.
- العلاج الجيني والخلايا الجذعية: لا تزال هذه العلاجات في طور الأبحاث والتجارب السريرية، ولكنها تمثل أمل المستقبل لعلاج الخلل الجيني من جذوره.
2. العلاج الجراحي المتقدم: الحل الجذري للتشوهات
عندما تتكرر الكسور في نفس العظمة، أو عندما يحدث تقوس شديد يمنع الطفل من الوقوف أو المشي، يصبح التدخل الجراحي ضرورة حتمية وليس خياراً.
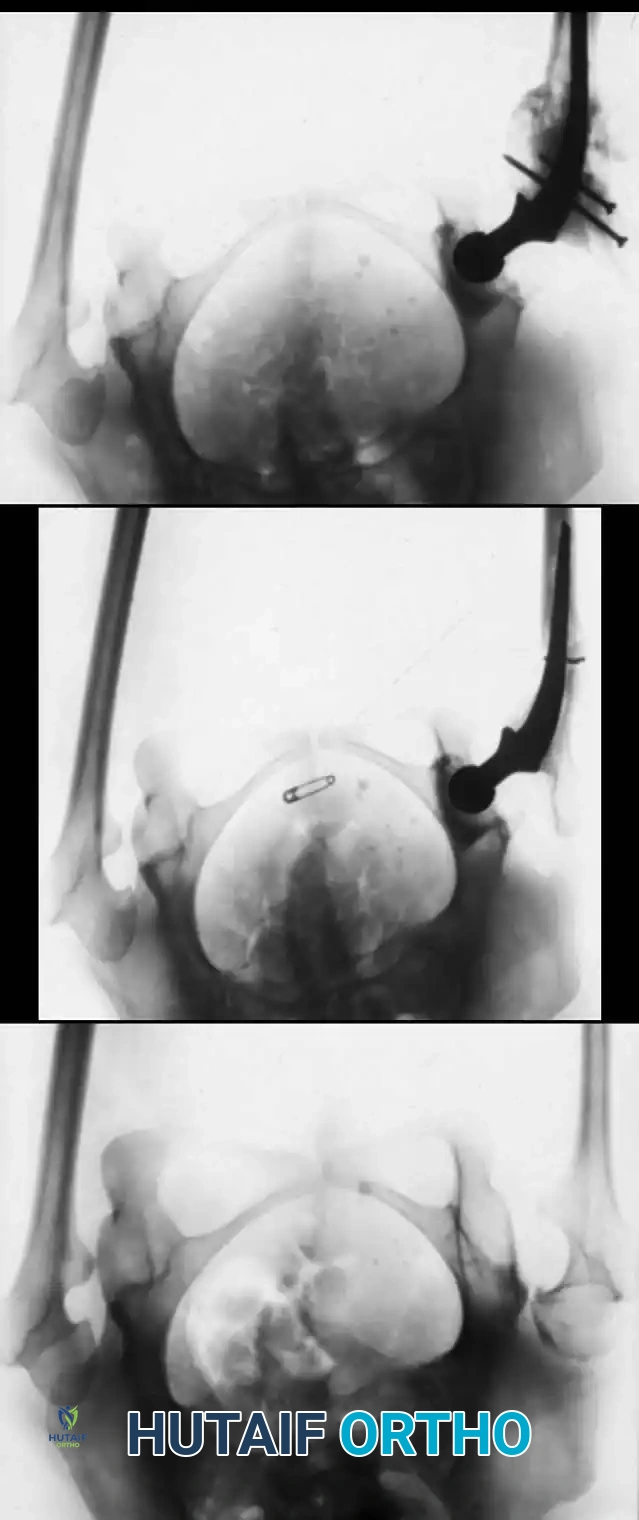
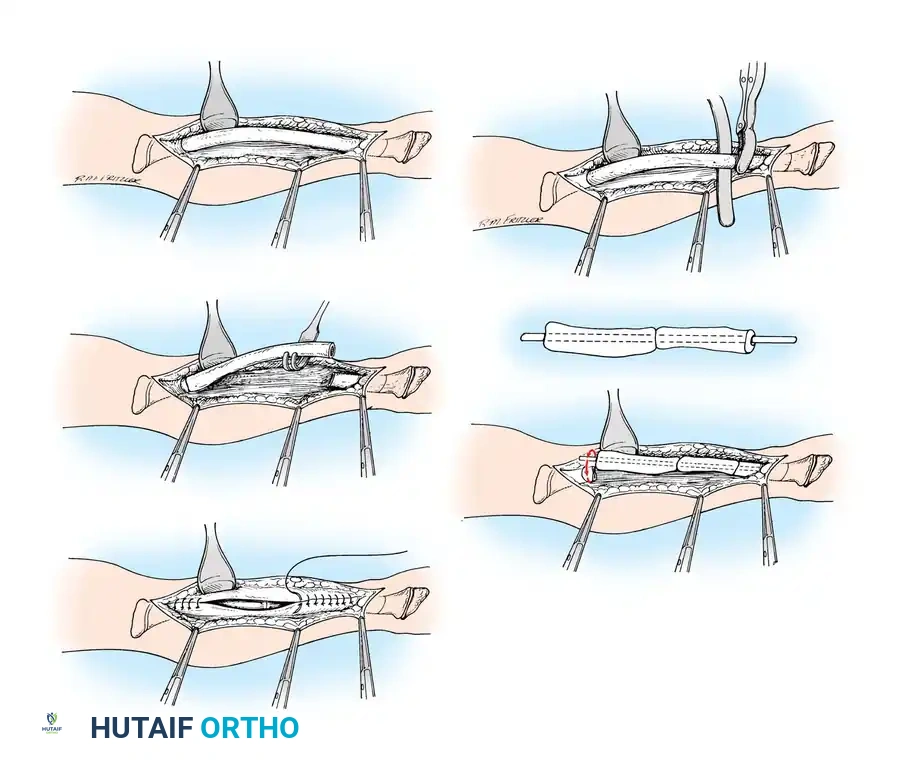
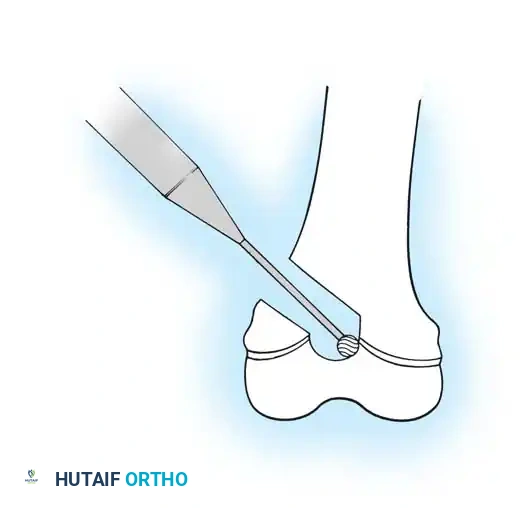
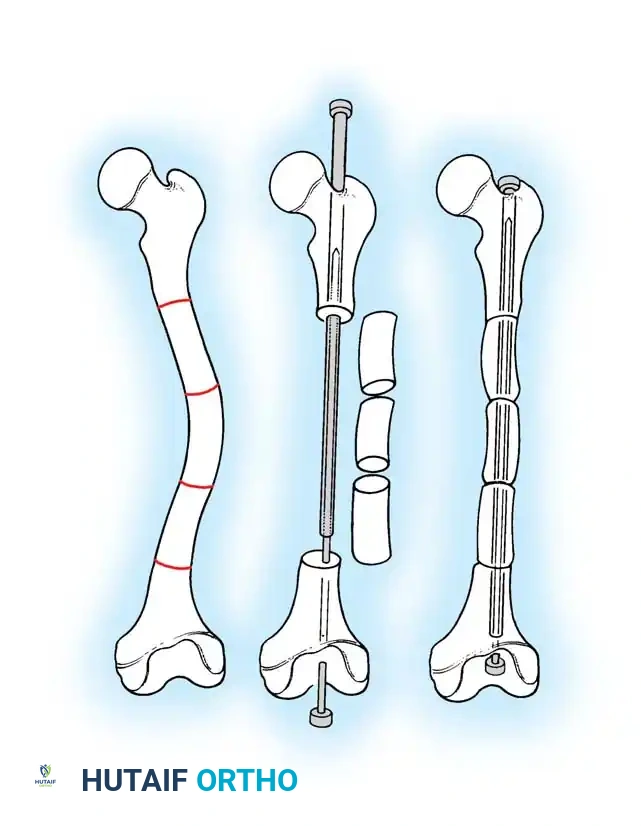
الهدف من الجراحة هو تصحيح استقامة العظمة، وتوفير دعامة داخلية تمنع انكسارها مستقبلاً. التقنية الأهم والأكثر نجاحاً عالمياً والتي يجريها الأستاذ الدكتور محمد هطيف بمهارة فائقة هي تقنية "التثبيت النخاعي بالأسياخ القابلة للتمدد" (Telescopic Intramedullary Rodding).
تعد أسياخ "فاسييه-دوفال" (Fassier-Duval Rods) ثورة في هذا المجال؛ فهي عبارة عن أسياخ معدنية دقيقة تتكون من جزئين يتداخلان معاً، يتم إدخالها داخل التجويف النخاعي للعظمة. الميزة العبقرية لهذه الأسياخ هي قدرتها على "التمدد والاستطالة" مع نمو عظمة الطفل، مما يقلل الحاجة إلى عمليات جراحية متكررة لتغيير السيخ مع نمو الطفل.
جدول (2): مقارنة شاملة بين العلاج التحفظي والتدخل الجراحي
| وجه المقارنة | العلاج التحفظي / الدوائي (Bisphosphonates) | العلاج الجراحي المتقدم (Telescopic Rods) |
|---|---|---|
| الهدف الأساسي | زيادة كثافة العظام وتقليل هشاشتها العامة. | تصحيح التشوهات الميكانيكية وتدعيم العظام من الداخل. |
| التأثير على تقوس العظام | لا يمكنه تصحيح التقوس أو التشوه الموجود بالفعل. | يصحح التقوس تماماً ويعيد العظمة لاستقامتها الطبيعية. |
| الوقت المستغرق للنتيجة | يحتاج لأشهر وسنوات لملاحظة تحسن في الكثافة. | نتائج ميكانيكية فورية بعد التئام الجرح والعظام. |
| المضاعفات المحتملة | أعراض تشبه الإنفلونزا بعد الجرعة، نقص كالسيوم الدم. | مخاطر التخدير، التهاب الجرح، تحرك السيخ (نادر مع الجراح الخبير). |
| الفئة المستهدفة | جميع مرضى العظام الزجاجية تقريباً. | الحالات المتوسطة والشديدة التي تعاني من تقوس وكسور متكررة. |
خطوات العمليات الجراحية المتقدمة لمرضى العظام الزجاجية
تتطلب جراحة الأطفال المصابين بالعظام الزجاجية دقة متناهية وتخطيطاً مسبقاً، وتتمثل خطوات عملية "قطع العظم المتعدد والتثبيت النخاعي" (Sofield-Millar Operation) في عيادة الدكتور محمد هطيف كالتالي:
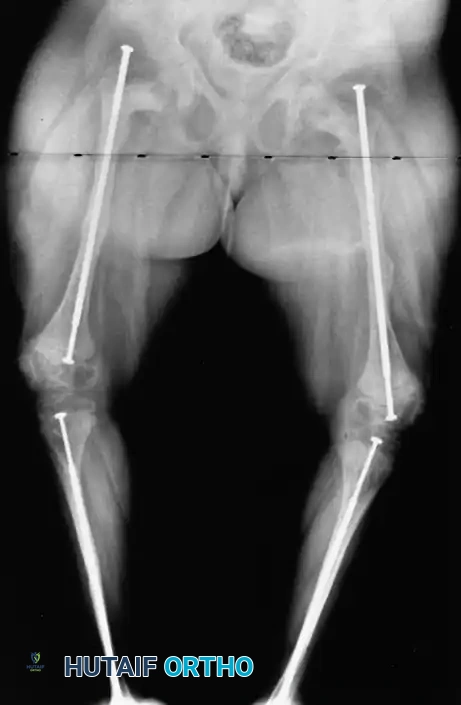
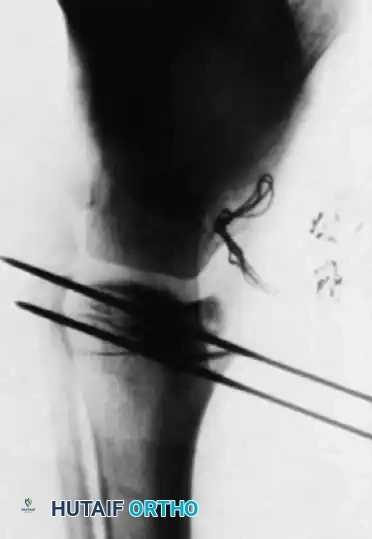
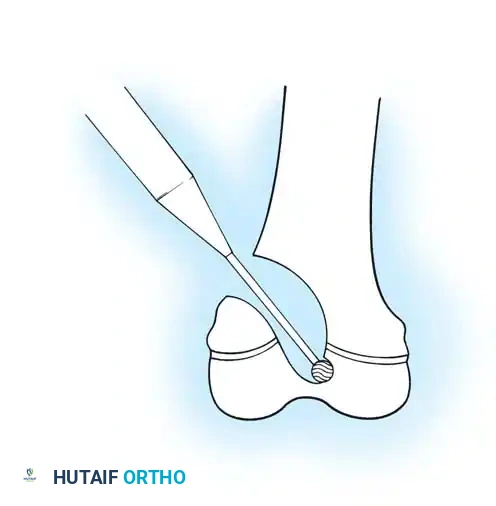
- التقييم والتخطيط (Pre-operative Planning): يتم أخذ صور أشعة سينية دقيقة ثلاثية الأبعاد لحساب زوايا التقوس بدقة، واختيار حجم وطول الأسياخ المناسبة.
- التخدير الآمن: يتم تخدير الطفل بواسطة استشاري تخدير خبير، مع مراعاة الوضعية الدقيقة للطفل لتجنب أي كسور أثناء نقله إلى طاولة العمليات.
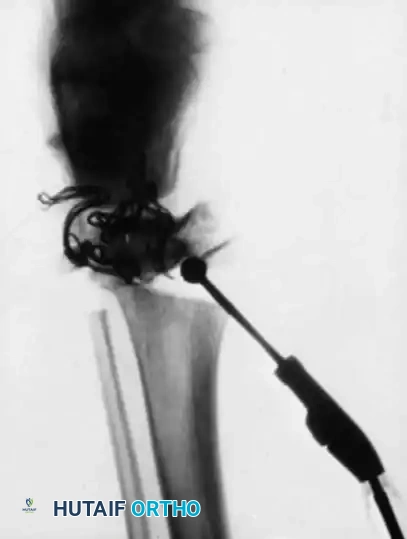
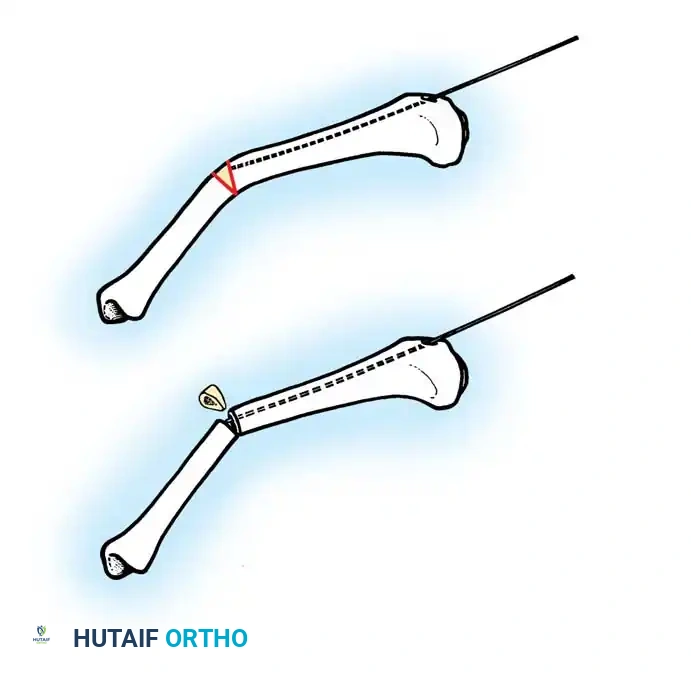
- التدخل الجراحي الميكروسكوبي: يقوم الأستاذ الدكتور محمد هطيف بعمل شقوق جراحية دقيقة للوصول إلى العظمة المتقوسة (غالباً الفخذ أو الساق).
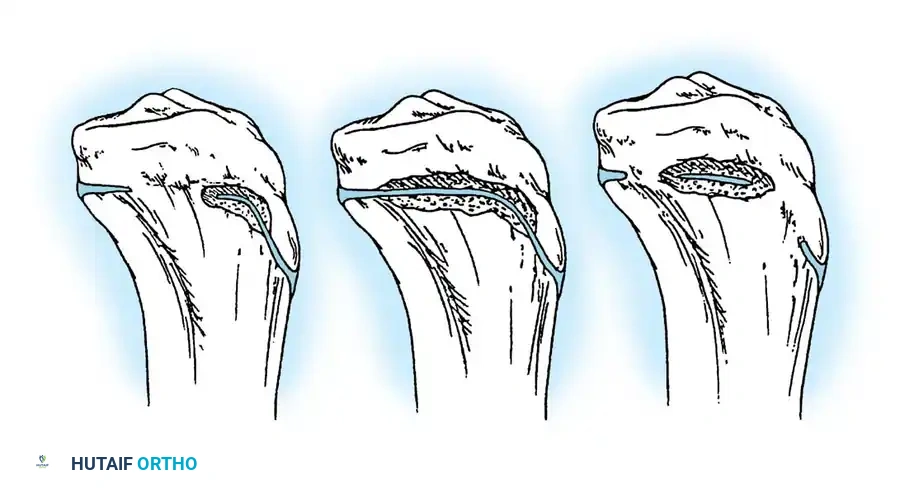
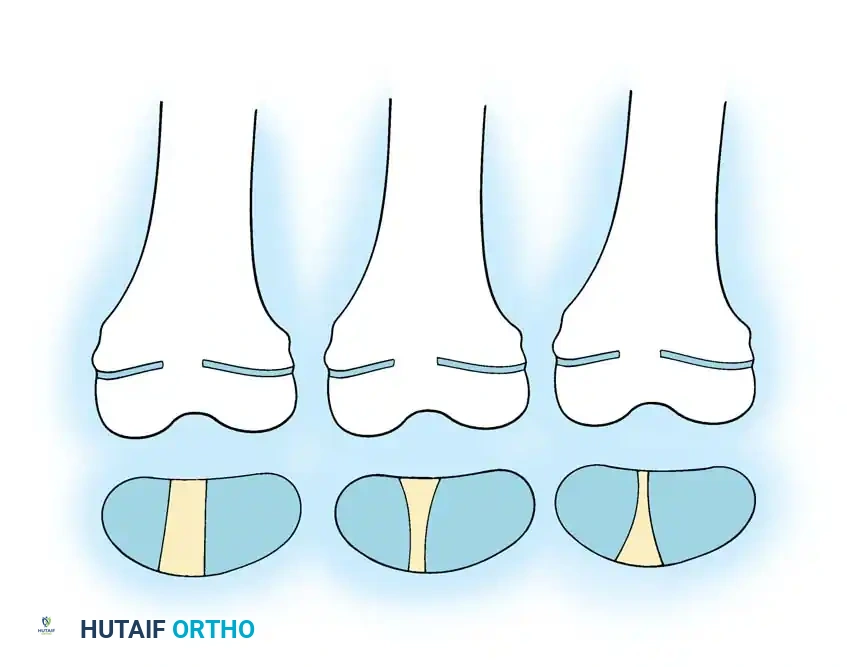
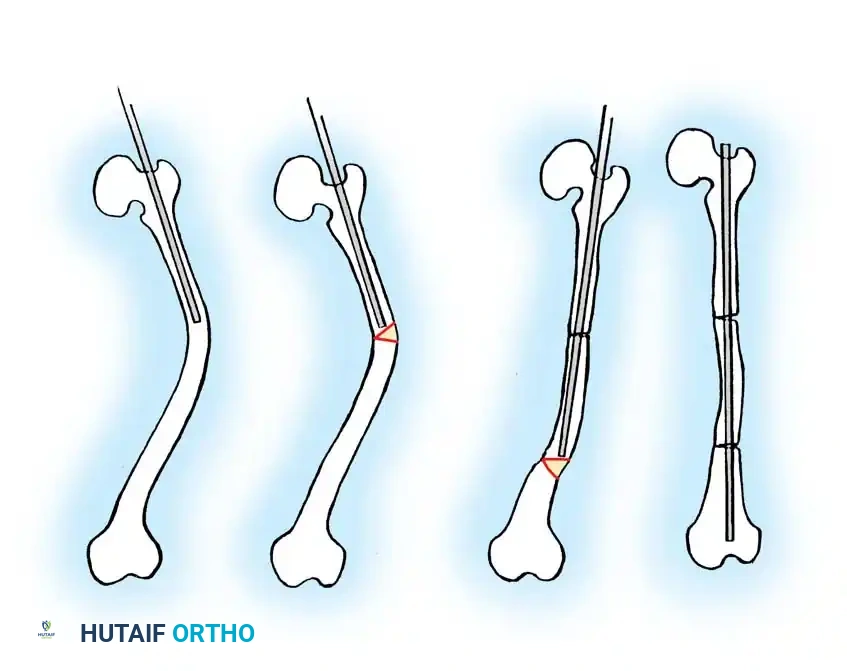
- قطع العظم التصحيحي (Osteotomy): يتم قطع العظمة المتقوسة إلى عدة أجزاء صغيرة (Segments) لإزالة التقوس وجعلها مستقيمة تماماً.
- إدخال السيخ النخاعي: يتم تمرير السيخ القابل للتمدد (Telescopic Rod) داخل التجويف النخاعي للأجزاء العظمية التي تم قطعها، ليقوم بجمعها وتثبيتها في خط مستقيم واحد كحبات المسبحة. يتم تثبيت طرفي السيخ في نهايتي العظمة لضمان تمدده مع النمو.
- الإغلاق والتجبير: يتم إغلاق الجروح تجميلياً، ووضع جبيرة خفيفة لحماية الساق أثناء فترة الالتئام الأولي.
بروتوكول إعادة التأهيل والعلاج الطبيعي بعد الجراحة
لا تنتهي رحلة العلاج بانتهاء الجراحة، بل تبدأ مرحلة لا تقل أهمية وهي إعادة التأهيل الحركي. العظام القوية تحتاج إلى عضلات قوية تدعمها.

يشمل بروتوكول التأهيل الموصى به:
* العلاج المائي (Hydrotherapy): السباحة والتمارين في الماء هي أفضل بيئة لمرضى العظام الزجاجية، حيث يدعم الماء وزن الجسم ويقلل الضغط على العظام والمفاصل بينما يسمح بتقوية العضلات.
* التحريك المبكر (Early Mobilization): بعد التأكد من التئام العظام (غالباً بعد 4-6 أسابيع من الجراحة)، يتم تشجيع الطفل على الوقوف والمشي باستخدام دعامات خفيفة الوزن لتجنب ضمور العضلات وضعف العظام الناتج عن عدم الاستخدام (Disuse Osteopenia).
* الأجهزة التقويمية (Orthotics): استخدام دعامات بلاستيكية مخصصة (AFO أو KAFO) لدعم المفاصل الضعيفة وتحسين نمط المشي.
* تجنب الرياضات العنيفة: يجب منع الطفل تماماً من ممارسة الرياضات التي تتطلب احتكاكاً جسدياً (Contact Sports) مثل كرة القدم أو المصارعة، وتوجيهه نحو الأنشطة الآمنة.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف، تتحول المأساة إلى أمل، والعجز إلى حركة. إليكم بعض الحالات التي تم علاجها بنجاح باهر:
القصة الأولى: الطفل "أحمد" (7 سنوات)
جاء أحمد إلى العيادة وهو يعاني من النوع الثالث من المرض، وكان قد تعرض لأكثر من 15 كسراً في ساقيه وفخذيه منذ ولادته. كان يعاني من تقوس شديد منعه من المشي تماماً وجعله حبيس الكرسي المتحرك. بعد دراسة الحالة بدقة، أجرى البروفيسور هطيف جراحة معقدة لتصحيح عظام الفخذين والساقين باستخدام الأسياخ القابلة للتمدد. اليوم، وبعد عام من الجراحة وبرامج التأهيل، يمشي أحمد على قدميه للذهاب إلى المدرسة، ولم يتعرض لأي كسر جديد بفضل الله ثم بفضل الدعامات النخاعية.
القصة الثانية: الطفلة "سارة" (4 سنوات)
عانت سارة من تقوس متزايد في عظمة الساق (Tibia) مما هدد بحدوث كسر وشيك. تم التدخل استباقياً من قبل الدكتور هطيف بإجراء عملية قطع عظم تصحيحي دقيق وتركيب سيخ نخاعي مرن. تمت العملية بتقنية الجراحة الميكروسكوبية للحفاظ على الأنسجة، وعادت سارة لممارسة طفولتها بأمان تام ونتائج تجميلية ووظيفية ممتازة.
الأسئلة الشائعة (FAQ) حول مرض تكون العظم الناقص
لقد جمعنا لكم الإجابات الوافية لأكثر الأسئلة التي يطرحها الآباء في عيادة الأستاذ الدكتور محمد هطيف:
1. هل يمكن الشفاء تماماً من مرض تكون العظم الناقص؟
حتى الآن، لا يوجد علاج جيني يقضي على المرض نهائياً. ولكن، مع الرعاية الطبية الحديثة، الأدوية، والتدخلات الجراحية التي يقدمها الدكتور هطيف، يمكن السيطرة على المرض بشكل ممتاز، وتقليل الكسور، ومنح الطفل حياة شبه طبيعية ومستقلة.
2. هل سيتمكن طفلي المصاب بالعظام الزجاجية من المشي؟
هذا يعتمد على نوع المرض وشدته. الأطفال المصابون بالنوع الأول والرابع يمشون بشكل طبيعي غالباً. أما الأطفال المصابون بالنوع الثالث (الشديد)، فبفضل العمليات الجراحية الحديثة (الأسياخ النخاعية) والعلاج الطبيعي المكثف، أصبحت نسبة كبيرة منهم قادرة على المشي باستخدام أو بدون استخدام أجهزة مساعدة.
3. ما هو العمر المناسب لإجراء جراحة تركيب الأسياخ النخاعية القابلة للتمدد؟
لا يوجد عمر ثابت، فالقرار يعتمد على شدة التقوس ومعدل الكسور. ومع ذلك، يفضل إجراء الجراحة عندما يبدأ التقوس في إعاقة وظيفة الطرف أو عندما يصبح الطفل جاهزاً لمحاولة الوقوف والمشي (غالباً بين عمر 1.5 إلى 3 سنوات للحالات الشديدة).
4. هل النظام الغذائي الغني بالكالسيوم يعالج هشاشة العظام في هذا المرض؟
النظام الغذائي الصحي الغني بالكالسيوم وفيتامين د ضروري جداً لدعم صحة العظام، ولكنه لا يعالج الخلل الأساسي المتمثل في نقص أو رداءة الكولاجين. يجب أن يتزامن الغذاء مع العلاجات الدوائية الموصوفة.
**5. هل
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
