الدليل الشامل لعلاج نقص الزند الخلقي وجراحات تعميق المسافة بين الأصابع
الخلاصة الطبية
نقص الزند الخلقي هو تشوه نادر يحدث أثناء النمو الجنيني يؤدي إلى قصر أو غياب عظمة الزند. يتضمن العلاج استخدام الجبائر في الأشهر الأولى، يليه تدخلات جراحية مثل استئصال الشريط الليفي الزندي، وتعميق المسافة بين الأصابع لتحسين وظيفة اليد ومظهرها.
الخلاصة الطبية السريعة: نقص الزند الخلقي (Congenital Ulnar Deficiency) هو تشوه نادر ومعقد يحدث أثناء النمو الجنيني للطرف العلوي، ويؤدي إلى قصر أو غياب جزئي أو كلي لعظمة الزند. يتضمن مسار العلاج الشامل استراتيجيات متعددة تبدأ باستخدام الجبائر والعلاج الطبيعي في الأشهر الأولى من حياة الطفل، يليه تدخلات جراحية دقيقة مثل استئصال الشريط الليفي الزندي (Ulnar Anlage)، وجراحات تعميق المسافة بين الأصابع (Web Space Deepening)، وقطع العظام المشطية، بهدف تحسين وظيفة اليد، استعادة القدرة على القبض، وتحسين المظهر الجمالي للذراع.
مقدمة شاملة عن تشوهات اليد ونقص الزند الخلقي
تعتبر تشوهات اليد والذراع الخلقية من الحالات الطبية التي تثير قلقاً بالغاً لدى الآباء والأمهات عند ولادة طفلهم. فاليد ليست مجرد أداة وظيفية، بل هي وسيلة الإنسان الأساسية للتفاعل مع العالم المحيط به، التعلم، واللعب. من بين هذه الحالات النادرة والمعقدة نجد ما يُعرف طبياً باسم "نقص الزند الخلقي" أو اليد الحنفاء الزندية (Ulnar Clubhand).
تترافق هذه الحالة غالباً مع تشوهات أخرى في اليد مثل التصاق الأصابع (Syndactyly)، غياب بعض الأصابع (خاصة في الجهة الزندية مثل الخنصر والبنصر)، تشوهات في عظام المشط، أو قصر ملحوظ في الساعد. ولكن، بفضل التقدم الهائل في جراحات العظام وتقويم الأعضاء للأطفال، وتوفر التقنيات الميكروسكوبية الدقيقة، أصبح من الممكن تقديم حلول جراحية متقدمة للغاية. تشمل هذه الحلول جراحة تعميق المسافة بين الأصابع، قطع العظم المشطي لإعادة توجيه الأصابع، بالإضافة إلى عمليات نقل الأوتار المعقدة التي تعيد لليد وظيفتها المفقودة.
يهدف هذا الدليل الطبي الشامل والموسع إلى تقديم معلومات دقيقة، موثوقة، ومبنية على أحدث المراجع الطبية العالمية، لمساعدة العائلات على فهم طبيعة هذه التشوهات من جذورها، واستكشاف الخيارات العلاجية المتاحة، وكيفية التعامل مع رحلة العلاج والتعافي خطوة بخطوة. نحن نؤمن بأن المعرفة هي الخطوة الأولى نحو الشفاء، لضمان حصول طفلك على أفضل وظيفة ممكنة لليد والذراع.
التشريح الدقيق للساعد واليد (لفهم طبيعة التشوه)
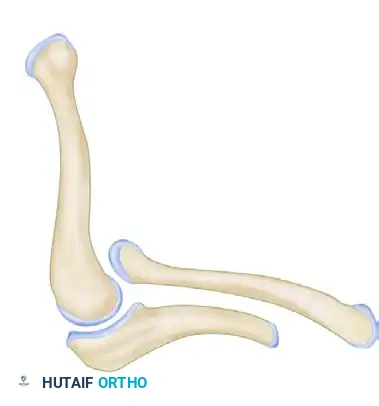
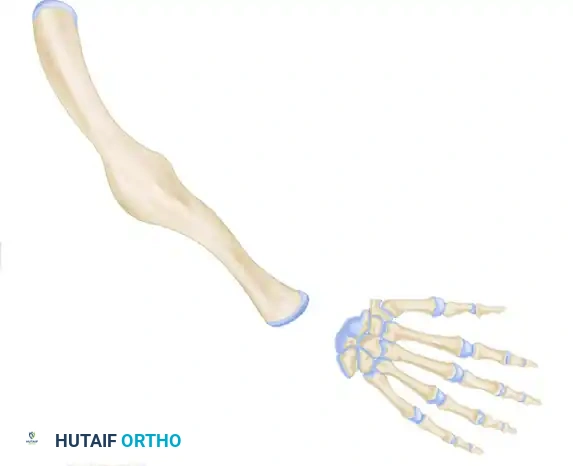
لفهم طبيعة هذه التشوهات وكيفية علاجها، يجب أولاً التعرف بعمق على البنية التشريحية الطبيعية والمعقدة للذراع واليد. يتكون الساعد البشري من عظمتين رئيسيتين تعملان بتناغم تام:
1. عظمة الكعبرة (Radius): تقع في الجهة الخارجية للساعد (جهة الإبهام)، وتلعب الدور الأكبر في حركة دوران الساعد (الكب والاستلقاء) ودعم مفصل الرسغ.
2. عظمة الزند (Ulna): هي العظمة الأطول وتقع في الجهة الداخلية للساعد (جهة الخنصر). تلعب عظمة الزند دوراً حاسماً ومحورياً في استقرار مفصل الكوع (Elbow Joint) وتعمل كمحور تدور حوله عظمة الكعبرة.
في نهاية الساعد، توجد عظام الرسغ (Carpal Bones) الثمانية التي تربط الساعد باليد وتوفر مرونة الحركة في جميع الاتجاهات. تليها عظام المشط (Metacarpals) التي تشكل الهيكل العظمي لكف اليد، ثم السُلاميات (Phalanges) التي تشكل عقل الأصابع.
المسافات بين الأصابع (Web Spaces):
هي طيات جلدية مرنة ومبطنة بأنسجة دهنية تسمح للأصابع بالتباعد والحركة بحرية مستقلة. تعتبر المسافة الأولى (First Web Space)، وهي المسافة الفاصلة بين الإبهام والسبابة، الأهم على الإطلاق. فهي التي تمنح الإنسان القدرة على "القبضة الدقيقة" والتقاط الأشياء الصغيرة. في حالات التشوهات، قد تكون هذه المسافة ضيقة أو غائبة، مما يعيق وظيفة اليد بالكامل.
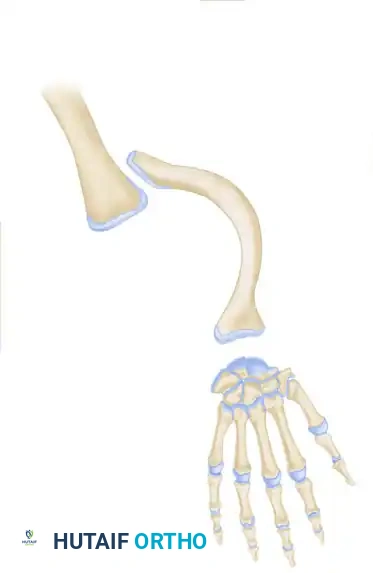
في حالات نقص الزند الخلقي، يحدث خلل جسيم في التكوين الطولي للطرف العلوي. يؤدي هذا إلى غياب جزئي أو كلي لعظمة الزند. وغالباً ما يمتد هذا النقص ليشمل الأصابع وعظام الرسغ في الجهة الزندية. الأسوأ من ذلك، يتكون نسيج غضروفي ليفي قاسٍ يُعرف باسم البُعَيدة الزندية (Ulnar Anlage) في مكان العظمة الغائبة. هذا النسيج الليفي لا ينمو بنفس معدل نمو عظمة الكعبرة السليمة، مما يجعله يعمل كـ "حبل مشدود" يسحب عظمة الكعبرة وعظام الرسغ، مما يسبب انحناءً شديداً ومستمراً في الساعد وتقييداً لحركة المفصل.
الأسباب وعوامل الخطر لنقص الزند الخلقي
يعتبر نقص الزند الخلقي من التشوهات المعقدة التي تحدث نتيجة خلل في التطور الجنيني خلال الأسابيع الأولى من الحمل (تحديداً بين الأسبوع الرابع والأسبوع الثامن)، وهي الفترة الحرجة التي تتشكل فيها براعم الأطراف العلوية للجنين.
على الرغم من أن السبب الدقيق والمباشر في العديد من الحالات يظل غير معروف (Idiopathic)، إلا أن الأبحاث الطبية الحديثة تشير إلى تداخل عدة عوامل:
- العوامل الوراثية والجينية: طفرات في جينات معينة مسؤولة عن مسار نمو الأطراف (مثل مسار Sonic Hedgehog الجيني). في بعض الأحيان، قد يكون التشوه جزءاً من متلازمة وراثية أوسع.
- العوامل البيئية أثناء الحمل: التعرض لبعض المواد الكيميائية، الإشعاعات، أو تناول أدوية معينة دون استشارة طبية خلال الثلث الأول من الحمل.
- نقص التروية الدموية الجنينية: أي خلل في الأوعية الدموية الدقيقة التي تغذي برعم الطرف العلوي أثناء تكوينه يمكن أن يؤدي إلى توقف نمو عظمة الزند أو الأصابع المرتبطة بها.
العلامات والأعراض السريرية
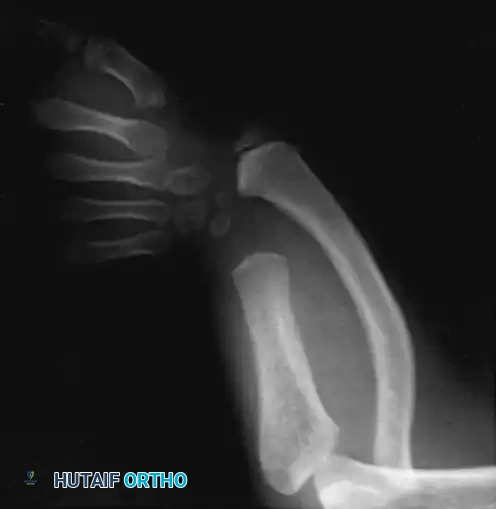
تختلف الأعراض بشكل كبير من طفل لآخر بناءً على شدة النقص، ولكن يمكن للآباء أو أطباء الأطفال ملاحظة العلامات التالية منذ الولادة:
- قصر الساعد: الساعد المصاب يكون أقصر بشكل ملحوظ مقارنة بالذراع السليمة.
- انحناء الساعد (Bowing): انحناء شديد في الساعد نحو الجهة الداخلية (جهة الخنصر) بسبب الشد الذي يسببه الشريط الليفي (Anlage).
- تشوهات أو غياب الأصابع: غياب إصبع الخنصر، وربما البنصر. في حالات أخرى، قد تكون الأصابع موجودة ولكنها ملتصقة (Syndactyly) أو غير مكتملة النمو.
- ضيق المسافة بين الأصابع: خاصة المسافة بين الإبهام والسبابة، مما يجعل الإبهام ملتصقاً براحة اليد (Thumb-in-palm deformity).
- عدم استقرار مفصل الكوع: بسبب غياب الجزء العلوي من عظمة الزند الذي يربط الساعد بالكوع.
- ضعف في القبضة: صعوبة في التقاط الأشياء بسبب الخلل الميكانيكي في أوتار وعضلات اليد.
تصنيف نقص الزند الخلقي (تصنيف باين - Bayne Classification)
يستخدم أطباء جراحة العظام تصنيفاً عالمياً دقيقاً لتحديد خطة العلاج المناسبة. يوضح الجدول التالي درجات نقص الزند الخلقي:
| نوع التشوه (الدرجة) | الوصف الطبي الدقيق للحالة | مدى التأثير على مفصل الكوع والرسغ |
|---|---|---|
| النوع الأول (Type I) | نقص تنسج (Hypoplasia)؛ عظمة الزند موجودة بالكامل ولكنها أقصر وأرق من الطبيعي. | الكوع والرسغ مستقران، التأثير الوظيفي طفيف. |
| النوع الثاني (Type II) | غياب جزئي؛ الجزء السفلي من عظمة الزند (القريب من الرسغ) غائب. | الكوع مستقر عادةً، ولكن يوجد انحناء في الساعد وعدم استقرار في الرسغ. |
| النوع الثالث (Type III) | غياب كلي لعظمة الزند (النوع الأكثر ندرة). | عدم استقرار شديد في مفصل الكوع والرسغ معاً، انحناء حاد في الساعد. |
| النوع الرابع (Type IV) | التصاق الكعبرة والعضد (Radiohumeral synostosis) مع غياب عظمة الزند. | الكوع متصلب تماماً (لا يتحرك)، تشوه شديد في الساعد واليد. |
الخيارات العلاجية: من العلاج التحفظي إلى التدخل الجراحي
إن علاج نقص الزند الخلقي والتشوهات المرافقة له ليس حدثاً لمرة واحدة، بل هو رحلة تبدأ منذ الأشهر الأولى للطفل وتستمر حتى مرحلة البلوغ. الهدف الأساسي هو تعظيم الوظيفة الحركية لليد، تحسين المظهر الجمالي، ومساعدة الطفل على الاستقلالية.
أولاً: العلاج التحفظي (غير الجراحي)
يبدأ العلاج فور التشخيص في الأسابيع الأولى من العمر.
* التمارين والعلاج الطبيعي الدقيق: يقوم المتخصصون بتعليم الوالدين كيفية إجراء تمارين إطالة لطيفة (Stretching) للذراع واليد لمنع تيبس المفاصل وتمديد الأنسجة الرخوة.
* الجبائر التقويمية (Splinting): استخدام جبائر مخصصة تُصنع من مواد خفيفة لدعم الساعد ومحاولة تصحيح الانحناء تدريجياً. تُلبس الجبائر غالباً أثناء الليل أو لفترات محددة نهاراً.
ثانياً: التدخلات الجراحية المتقدمة
عندما لا يكون العلاج التحفظي كافياً (وهو الحال في معظم الدرجات المتقدمة)، يصبح التدخل الجراحي ضرورياً. توقيت الجراحة حاسم للغاية ويعتمد على نوع الإجراء.
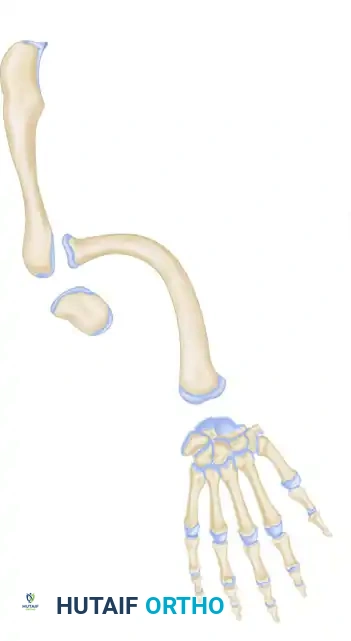
1. استئصال الشريط الليفي الزندي (Excision of Ulnar Anlage)
- الهدف: إزالة النسيج الليفي الغضروفي الذي ينمو ببطء ويشد عظمة الكعبرة، لمنع زيادة انحناء الساعد بمرور الوقت.
- التوقيت: تُجرى عادة بين عمر 6 أشهر إلى سنة واحدة.
- النتيجة: تحرير عظمة الكعبرة والسماح لها بالنمو بشكل أكثر استقامة.
2. جراحات تعميق المسافة بين الأصابع (Web Space Deepening Surgeries)
تعتبر هذه الجراحة من أدق وأهم الجراحات لتحسين وظيفة اليد، خاصة عندما يكون هناك التصاق بين الأصابع (Syndactyly) أو ضيق شديد في المسافة بين الإبهام والسبابة.
* تقنية الرأب على شكل حرف Z (Z-Plasty): يقوم الجراح بعمل شقوق دقيقة متداخلة على شكل حرف Z في الجلد بين الأصابع. هذه التقنية الهندسية تسمح بإطالة الجلد وتعميق المسافة دون إحداث شد مفرط.
* الترقيع الجلدي (Skin Grafting): في الحالات التي يكون فيها النقص الجلدي كبيراً، يتم أخذ رقعة جلدية رقيقة جداً من منطقة أخرى من جسم الطفل (مثل أسفل البطن أو الفخذ) لتغطية المسافة الجديدة بين الأصابع.
* تحرير العضلات والأوتار المتقلصة: لضمان حركة حرة للإبهام بعيداً عن راحة اليد.
3. قطع العظم المشطي وتصحيح المحور (Metacarpal Osteotomy)
في حالات تشوه محور الأصابع، يقوم الجراح بقطع دقيق لعظام المشط (عظام كف اليد)، وإعادة توجيهها لتكون في وضع تشريحي ووظيفي سليم، ثم تثبيتها باستخدام أسلاك معدنية دقيقة (K-wires) حتى تلتئم.
4. عمليات نقل الأوتار (Tendon Transfers)
لتعويض ضعف أو غياب بعض العضلات المسؤولة عن حركة الأصابع والرسغ، يتم نقل وتر عضلة سليمة وقوية من منطقة أخرى في الساعد وربطها في المكان الذي يحتاج إلى دعم حركي.
الأستاذ الدكتور محمد هطيف: الخبير الأول في جراحات العظام الدقيقة في اليمن
عندما يتعلق الأمر بتشوهات الأطفال المعقدة مثل نقص الزند الخلقي وجراحات اليد الدقيقة، فإن اختيار الجراح المناسب هو القرار الأهم الذي يتخذه الآباء. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل وأمهر استشاري جراحة العظام والمفاصل في صنعاء واليمن بلا منازع.
لماذا يعتبر أ.د. محمد هطيف الخيار الأول والأكثر ثقة؟
* المرتبة الأكاديمية الرفيعة: أستاذ جراحة العظام والمفاصل في كلية الطب بجامعة صنعاء، مما يعكس عمق المعرفة الأكاديمية والاطلاع المستمر على أحدث الأبحاث العالمية.
* خبرة تتجاوز العقدين: أكثر من 20 عاماً من الخبرة العملية الميدانية في أعقد جراحات العظام، مما يمنحه قدرة استثنائية على التعامل مع الحالات النادرة والتشوهات الخلقية الصعبة.
* الريادة في التقنيات الحديثة: يتميز الدكتور هطيف بإتقانه التام لـ الجراحات الميكروسكوبية الدقيقة (Microsurgery)، وهي تقنية حتمية لنجاح جراحات اليد وتعميق الأصابع للأطفال حيث تكون الأوعية الدموية والأعصاب في غاية الدقة والصغر.
* تكنولوجيا متطورة: يعتمد في عملياته على أحدث التقنيات العالمية، بما في ذلك مناظير المفاصل بتقنية 4K (Arthroscopy) وجراحات استبدال المفاصل (Arthroplasty).
* الصدق والأمانة الطبية: يُعرف الدكتور هطيف بين مرضاه وزملائه بالشفافية المطلقة، حيث يضع مصلحة المريض أولاً، ويقدم التقييم الطبي الدقيق والواقعي لفرص نجاح الجراحة والنتائج المتوقعة دون مبالغة.

برنامج التأهيل والرعاية ما بعد الجراحة
لا تنتهي رحلة العلاج بخروج الطفل من غرفة العمليات؛ بل تبدأ مرحلة لا تقل أهمية وهي التأهيل. يوضح الجدول التالي الخطة الزمنية النموذجية للتعافي بعد جراحات تعميق المسافة بين الأصابع وتصحيح العظام:
| المرحلة الزمنية | الإجراءات المتبعة | الأهداف الطبية |
|---|---|---|
| الأسابيع 1 - 3 | تثبيت اليد والساعد في جبيرة أو جبس كامل لحماية الجروح. | حماية الشقوق الجراحية، التئام الرقعة الجلدية، ومنع الحركة الخاطئة. |
| الأسابيع 3 - 6 | إزالة الجبس والأسلاك المعدنية (إن وُجدت). البدء باستخدام جبيرة ليلية مرنة. | التأكد من التئام العظام (عبر الأشعة)، والبدء التدريجي بتمارين تحريك المفاصل. |
| الشهر 2 - 6 | جلسات علاج طبيعي مكثفة (العلاج الوظيفي). | تقوية العضلات، تدريب الطفل على استخدام "القبضة الجديدة"، وتحسين مرونة الندبات. |
| طوال فترة النمو | متابعة دورية مستمرة (كل 6-12 شهراً) مع الجراح. | مراقبة نمو العظام، التأكد من عدم تراجع النتائج، والتدخل المبكر إذا لزم الأمر. |
قصص نجاح ملهمة من العيادة
(الحالات المذكورة هي نماذج توضيحية تعكس النتائج الواقعية لجراحات الدكتور هطيف)
حالة الطفل "أحمد" (3 سنوات):
وُلد أحمد بنقص من الدرجة الثانية في الزند مع التصاق شديد بين الإبهام والسبابة، مما منعه من القدرة على التقاط ألعابه. بعد تقييم دقيق من قبل أ.د. محمد هطيف، تقرر إجراء جراحة لتعميق المسافة بين الإبهام والسبابة باستخدام تقنية (Z-Plasty) وتحرير الأوتار. بعد 4 أشهر من الجراحة والعلاج الوظيفي، أصبح أحمد قادراً على الإمساك بالقلم بشكل صحيح وتناول طعامه بيده بمهارة تامة، مما أحدث تغييراً جذرياً في نفسيته ونفسية عائلته.
الأسئلة الشائعة (FAQ) حول نقص الزند وتعميق الأصابع
1. ما هو العمر المثالي لإجراء جراحة تعميق المسافة بين الأصابع؟
عادةً ما يُنصح بإجراء الجراحة بين عمر 12 إلى 18 شهراً. في هذا العمر، تكون الأنسجة قابلة للتشكيل، ويسمح للطفل بدمج وظيفة اليد الجديدة في مرحلة التطور الحركي والتعلم المبكر.
2. هل يمكن للطفل المصاب بنقص الزند أن يعيش حياة طبيعية؟
نعم، بالتأكيد. مع التدخل الجراحي المبكر والمناسب، وبرنامج التأهيل الجيد، يتمكن الغالبية العظمى من الأطفال من أداء المهام اليومية، الكتابة، اللعب، والاعتماد على أنفسهم بشكل كبير.
3. هل عملية تعميق الأصابع مؤلمة للطفل؟
تتم العملية تحت التخدير الكلي فلا يشعر الطفل بأي ألم. بعد الجراحة، يتم توفير أدوية مسكنة للألم بجرعات دقيقة لضمان راحة الطفل التامة خلال الأيام الأولى.
4. هل ستكون الذراع المصابة بنفس طول الذراع السليمة بعد العلاج؟
الجراحات تُحسن الشكل والوظيفة بشكل كبير وتمنع زيادة الانحناء، لكن الذراع المصابة بنقص الزند ستبقى أقصر نسبياً من الذراع الطبيعية. هذا القصر لا يمنع الأداء الوظيفي الجيد لليد.
5. ما هو "الشريط الليفي الزندي" (Ulnar Anlage) ولماذا يجب إزالته؟
هو نسيج غضروفي قاسٍ يتكون بدلاً من عظمة الزند المفقودة. المشكلة أنه لا ينمو، ومع نمو عظمة الكعبرة المجاورة له، يعمل هذا الشريط كحبل يشد الذراع ويسبب انحناءها. إزالته مبكراً تمنع تفاقم التشوه.
6. كم تستغرق جراحة تعميق المسافة بين الأصابع؟
تعتمد المدة على تعقيد الحالة وما إذا كانت تتطلب ترقيعاً جلدياً أو قطعاً للعظام، ولكنها تستغرق في المتوسط بين ساعتين إلى ثلاث ساعات، وتتطلب دقة ميكروسكوبية عالية.
7. هل هناك مخاطر أو مضاعفات لهذه الجراحات؟
كما هو الحال مع أي جراحة كبرى، هناك مخاطر نادرة مثل الالتهابات، مشاكل في التئام الرقعة الجلدية، أو تيبس المفاصل. اختيار جراح متمرس مثل أ.د. محمد هطيف يقلل من هذه المخاطر إلى الحد الأدنى بفضل خبرته وتقنياته المعقمة والدقيقة.
8. هل ستحتاج اليد إلى عمليات أخرى في المستقبل؟
في بعض الحالات المعقدة، قد نعم. مع نمو الطفل، قد يضطر الجراح لإجراء تعديلات طفيفة أو عمليات نقل أوتار إضافية لتحسين الوظيفة بما يتناسب مع حجم اليد الجديد. المتابعة الدورية هي المفتاح.
9. لماذا يُنصح بمراجعة الأستاذ الدكتور محمد هطيف تحديداً في هذه الحالات؟
لأن جراحات تشوهات اليد للأطفال لا تحتمل الخطأ، وتتطلب جراحاً يجمع بين العلم الأكاديمي (كأستاذ جامعي)، والخبرة الطويلة (أكثر من 20 عاماً)، والمهارة في الجراحة الميكروسكوبية. د. هطيف يوفر كل هذه العوامل مع التزام تام بالأمانة الطبية.
10. ماذا يحدث إذا لم نقم بأي علاج وتجاهلنا الحالة؟
تجاهل الحالة يؤدي إلى تفاقم انحناء الساعد مع نمو الطفل، تيبس شديد في المفاصل، فقدان القدرة على استخدام اليد بالكامل، وتأثير نفسي سلبي عميق على الطفل عند دخوله المدرسة ومقارنة نفسه بأقرانه. التدخل المبكر هو الخيار الوحيد لضمان مستقبل أفضل للطفل.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
