الدليل الشامل لمرض تكون العظم الناقص وتصحيح التشوهات جراحيا
الخلاصة الطبية
مرض تكون العظم الناقص أو العظم الزجاجي هو اضطراب وراثي يؤثر على الكولاجين مما يؤدي إلى هشاشة العظام وتكرار الكسور وتشوه الأطراف. يعتمد العلاج على الأدوية لتقوية العظام والتدخل الجراحي المتقدم مثل تقنية تثبيت النخاع لتصحيح التقوس ومنع الكسور وتسهيل الحركة.
الخلاصة الطبية السريعة: مرض تكون العظم الناقص (Osteogenesis Imperfecta) أو ما يُعرف شعبياً بـ "العظم الزجاجي"، هو اضطراب وراثي جيني معقد يؤثر بشكل مباشر على إنتاج بروتين الكولاجين في الجسم، مما يؤدي إلى هشاشة شديدة في العظام، تكرار الكسور من إصابات طفيفة، وتشوه وتقوس الأطراف. يعتمد العلاج الحديث والمتكامل على مسارين: العلاج الدوائي لزيادة كثافة العظام، والتدخل الجراحي المتقدم (مثل تقنية تثبيت النخاع بالمسامير التلسكوبية التمددية) لتصحيح التقوس، منع الكسور المستقبلية، وتسهيل حركة الطفل ونموه بشكل طبيعي.

مقدمة شاملة عن مرض تكون العظم الناقص (العظم الزجاجي)
يمثل مرض تكون العظم الناقص تحدياً طبياً، جراحياً، ونفسياً كبيراً للآباء والأمهات والأطباء على حد سواء. إن رؤية طفلك يعاني من كسور متكررة لأسباب تكاد تكون معدومة، أو ملاحظة تقوس وانحناء في عظام ساقيه أو ذراعيه، قد يكون أمراً مفزعاً ومقلقاً للغاية. ولكن، مع التقدم الطبي الهائل والتطور التكنولوجي غير المسبوق في جراحة العظام للأطفال، لم يعد هذا المرض حكماً بالعجز. بل أصبح من الممكن تقديم حلول جراحية ودوائية فعالة ومستدامة، تحسن من جودة حياة الطفل بشكل جذري، وتمنحه القدرة على الحركة، اللعب، والنمو بشكل يضاهي أقرانه.
هذا الدليل الطبي الشامل والموسع، مصمم خصيصاً للمرضى وعائلاتهم في اليمن والوطن العربي، ليقدم شرحاً وافياً ومفصلاً حول طبيعة هذا المرض الجيني، كيفية تشخيصه بدقة متناهية، والخيارات العلاجية المتوفرة. نركز في هذا الدليل بشكل خاص على أحدث التقنيات الجراحية لتصحيح تشوهات العظام، تحت إشراف الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، والذي يُعد المرجع الأول والأفضل في اليمن في هذا التخصص الدقيق. نحن ندرك تماماً أن المعرفة الدقيقة هي الخطوة الأولى والأساسية نحو العلاج الناجح، ولذلك نضع بين يديك خلاصة عقود من الخبرة الطبية والجراحية.
التشريح المرضي: ماذا يحدث داخل "العظم الزجاجي"؟
لفهم مرض تكون العظم الناقص، يجب أن نغوص في التركيب المجهري للعظام. العظام السليمة ليست مجرد كتل صلبة من الكالسيوم؛ بل هي نسيج حي ومعقد يتكون من إطار بروتيني مرن (أساسه الكولاجين من النوع الأول) تترسب عليه معادن الكالسيوم والفوسفور لتمنحه الصلابة.
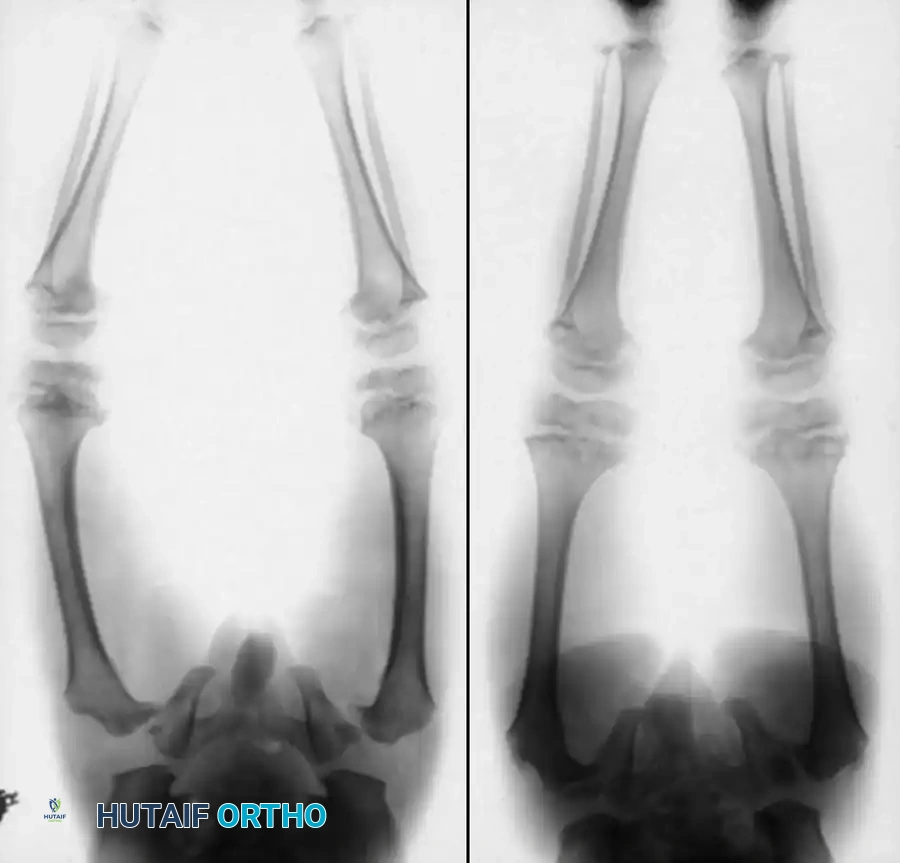
الكولاجين هو بمثابة "أسياخ الحديد" في الخرسانة المسلحة، بينما الكالسيوم هو "الأسمنت". في حالة الأطفال المصابين بمرض تكون العظم الناقص، توجد طفرة جينية (غالباً في جينات COL1A1 أو COL1A2) تؤدي إما إلى إنتاج كمية غير كافية من الكولاجين، أو إنتاج كولاجين مشوه وغير فعال. النتيجة هي عظام تشبه الخرسانة المصنوعة بدون أسياخ حديد؛ قاسية ربما، لكنها هشة للغاية وتتحطم تحت أقل ضغط، وهو ما يفسر حدوث الكسور المتكررة والانحناءات العظمية الشديدة تحت تأثير وزن الطفل أو حتى قوة شد العضلات.
تصنيف وأنواع مرض تكون العظم الناقص
لا يأتي مرض العظم الزجاجي بصورة واحدة، بل يتدرج في شدته من الحالات الخفيفة جداً التي قد لا تُكتشف إلا في سن البلوغ، إلى الحالات الشديدة جداً. وقد صنف العلماء هذا المرض إلى عدة أنواع رئيسية، نلخصها في الجدول التالي لتسهيل الفهم:
| نوع المرض (الدرجة) | مستوى الشدة | الخصائص السريرية والأعراض المميزة | تأثيره على الكولاجين |
|---|---|---|---|
| النوع الأول (Type I) | خفيف (الأكثر شيوعاً) | كسور قليلة، تشوهات عظمية نادرة، بياض العين (الصلبة) يميل للون الأزرق، قامة طبيعية غالباً. | كمية الكولاجين قليلة، لكن جودته طبيعية. |
| النوع الثاني (Type II) | مميت في الفترة المحيطة بالولادة | كسور متعددة داخل الرحم، تشوهات شديدة في الصدر والجمجمة، قصور تنفسي. | الكولاجين مشوه بنيوياً بشكل خطير. |
| النوع الثالث (Type III) | شديد (الأخطر بين الناجين) | كسور متكررة جداً منذ الولادة، تقوس شديد في الأطراف، قصر القامة المفرط، تشوهات في العمود الفقري. | كمية غير كافية وكولاجين مشوه. |
| النوع الرابع (Type IV) | متوسط الشدة | كسور متكررة، تقوس خفيف إلى متوسط في العظام، قصر قامة، لون بياض العين طبيعي غالباً. | الكولاجين مشوه بنيوياً بدرجة متوسطة. |
الأسباب الجذرية والأعراض السريرية الشاملة
الأسباب الجينية
كما أسلفنا، السبب الجذري هو خلل جيني. في معظم الحالات (حوالي 85-90%)، يُورث المرض بنمط "سائد"، مما يعني أن وراثة جين واحد معيب من أحد الوالدين تكفي لإصابة الطفل. وفي حالات أخرى، قد يحدث المرض نتيجة طفرة جينية عشوائية جديدة (De novo mutation) أثناء تكون الجنين، دون وجود أي تاريخ عائلي للمرض.
الأعراض والعلامات التحذيرية
الأعراض تتجاوز مجرد كسور العظام لتشمل أجهزة أخرى في الجسم تعتمد على الكولاجين:
1. الكسور المتكررة: تحدث من إصابات تافهة، مثل السقوط الخفيف، أو حتى أثناء تغيير ملابس الرضيع.
2. تقوس العظام (Deformities): خاصة في عظام الفخذ والساق (عظم الزند والكعبرة، وعظم الفخذ والقصبة)، حيث تنحني العظام تحت وزن الجسم.
3. تغير لون صلبة العين (Blue Sclera): يميل بياض العين إلى اللون الأزرق أو الرمادي بسبب رقة الأنسجة التي تظهر الأوعية الدموية تحتها.
4. تكون العاج الناقص (Dentinogenesis Imperfecta): هشاشة في الأسنان، حيث تتكسر بسهولة ويتغير لونها إلى الأصفر أو البني الشفاف.
5. ضعف السمع: يظهر عادة في أواخر مرحلة الطفولة أو أوائل مرحلة البلوغ بسبب تصلب عظيمات الأذن الوسطى.
6. ليونة المفاصل (Hypermobility): الأربطة تحتوي على كولاجين معيب، مما يجعل المفاصل رخوة وعرضة للخلع.
7. تشوهات العمود الفقري: مثل الجنف (Scoliosis) أو الحداب (Kyphosis)، مما قد يؤثر على وظائف الرئتين في الحالات المتقدمة.
التشخيص الدقيق: خطوة حاسمة نحو العلاج الصحيح
التشخيص المبكر والدقيق هو مفتاح إدارة المرض بنجاح. في عيادات الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تشخيصي عالمي يشمل:
- التقييم السريري الشامل: فحص التاريخ العائلي، عدد الكسور السابقة، فحص شكل العظام، لون العينين، وحالة الأسنان.
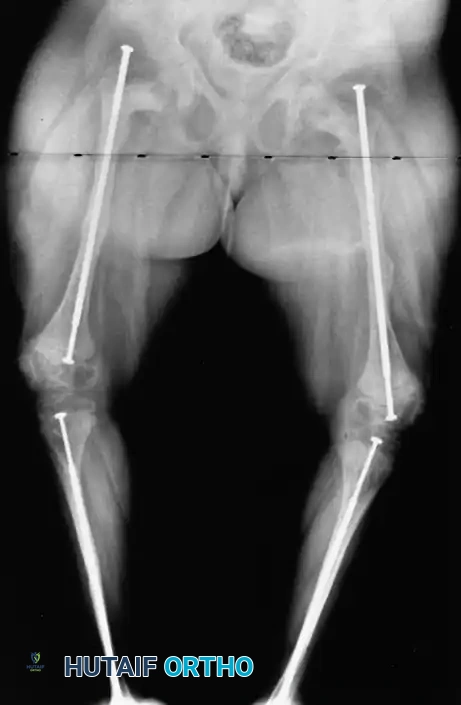
- الأشعة السينية (X-rays): تظهر الأشعة قلة كثافة العظام (Osteopenia)، ترقق القشرة العظمية، آثار الكسور القديمة الملتئمة، ومدى زوايا التقوس في الأطراف.
- قياس كثافة العظام (DEXA Scan): لتقييم مدى الهشاشة وتحديد خط الأساس قبل بدء العلاج الدوائي.
- الفحوصات الجينية: في بعض الحالات المعقدة، يتم اللجوء للتحليل الجيني لتأكيد الطفرة المسببة وتحديد نوع المرض بدقة.
- الفحوصات المخبرية: لاستبعاد أمراض أخرى تسبب هشاشة العظام مثل نقص فيتامين د الحاد أو اضطرابات الغدة الجار درقية.
الخيارات العلاجية الشاملة: النهج المتكامل
لا يوجد "علاج شافٍ" يغير الجينات المعيبة حتى الآن، ولكن يوجد "علاج إداري وتصحيحي" فعال للغاية يهدف إلى تقليل الكسور، تصحيح التشوهات، تقليل الألم، وتعزيز استقلالية الطفل. ينقسم العلاج إلى مسارين متوازيين يعملان معاً:
أولاً: العلاج الدوائي (التحفظي)
الهدف الأساسي من العلاج الدوائي هو زيادة كتلة وقوة العظام.
* البايفوسفونيت (Bisphosphonates): هي حجر الزاوية في العلاج الدوائي. تُعطى غالباً عن طريق الوريد (مثل Pamidronate أو Zoledronic acid) بجرعات دورية. تعمل هذه الأدوية على تثبيط الخلايا الناقضة للعظم (Osteoclasts) التي تهدم العظام، مما يسمح للخلايا البانية للعظم (Osteoblasts) بزيادة سماكة القشرة العظمية وتقليل معدل الكسور.
* مكملات الكالسيوم وفيتامين د: لضمان وجود المواد الخام اللازمة لبناء العظام، تحت إشراف طبي دقيق لتجنب ترسب الكالسيوم في الكلى.
ثانياً: التدخل الجراحي المتقدم (تخصص الأستاذ الدكتور محمد هطيف)
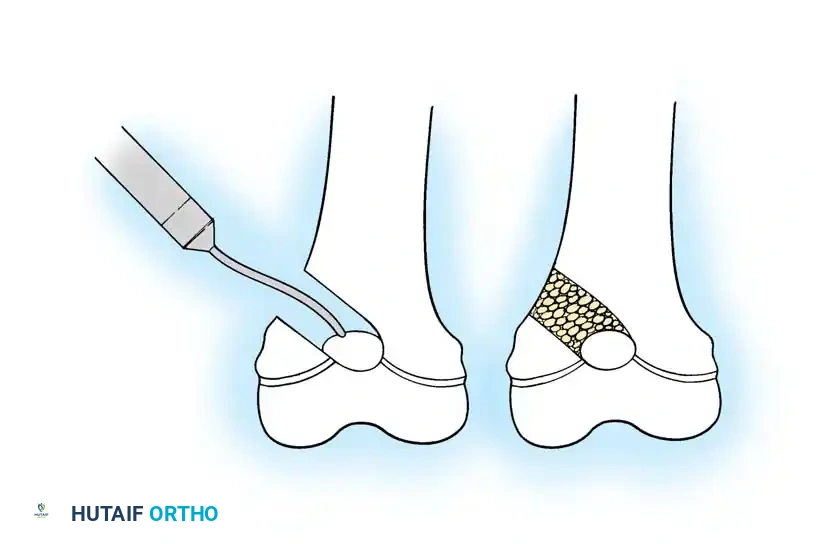
عندما تتكرر الكسور في نفس العظمة، أو عندما يحدث تقوس شديد يمنع الطفل من الوقوف أو المشي، يصبح التدخل الجراحي أمراً حتمياً ولا غنى عنه. الجراحة لا تعالج الهشاشة بحد ذاتها، بل تعالج الميكانيكا الحيوية للعظم، وتوفر دعامة داخلية تمنع انكسار العظم وتصحح استقامته.
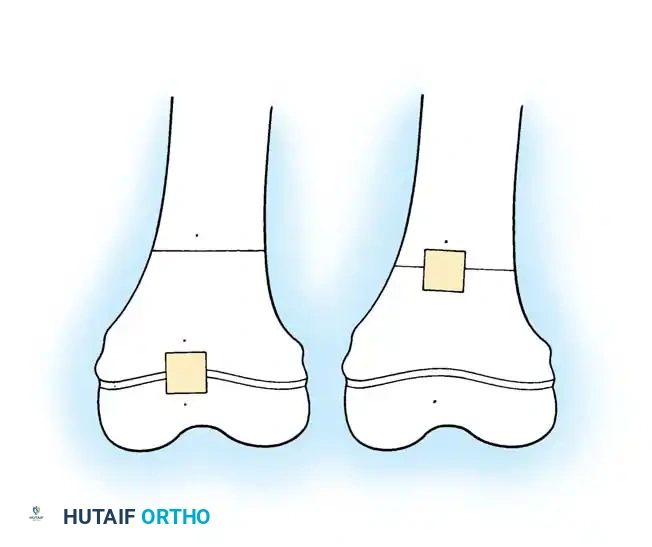
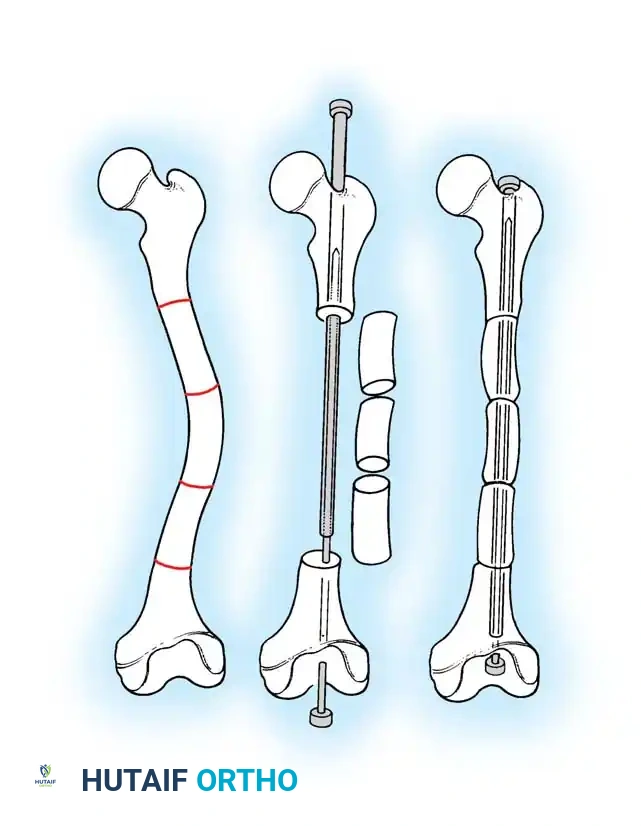
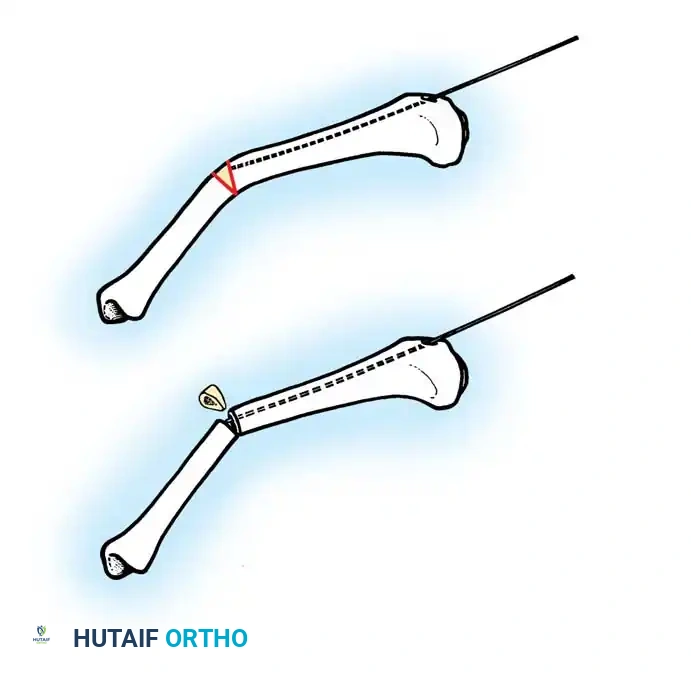
الدليل الجراحي خطوة بخطوة: تقنية المسامير التلسكوبية التمددية
تُعد جراحة "القطع العظمي المتعدد مع التثبيت الداخلي بمسامير تلسكوبية" (Fassier-Duval Telescopic Nailing System أو ما يشابهها) هي المعيار الذهبي العالمي لعلاج تشوهات العظم الزجاجي. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة ودقيقة في إجراء هذه العمليات المعقدة في اليمن.
كيف تتم الجراحة؟
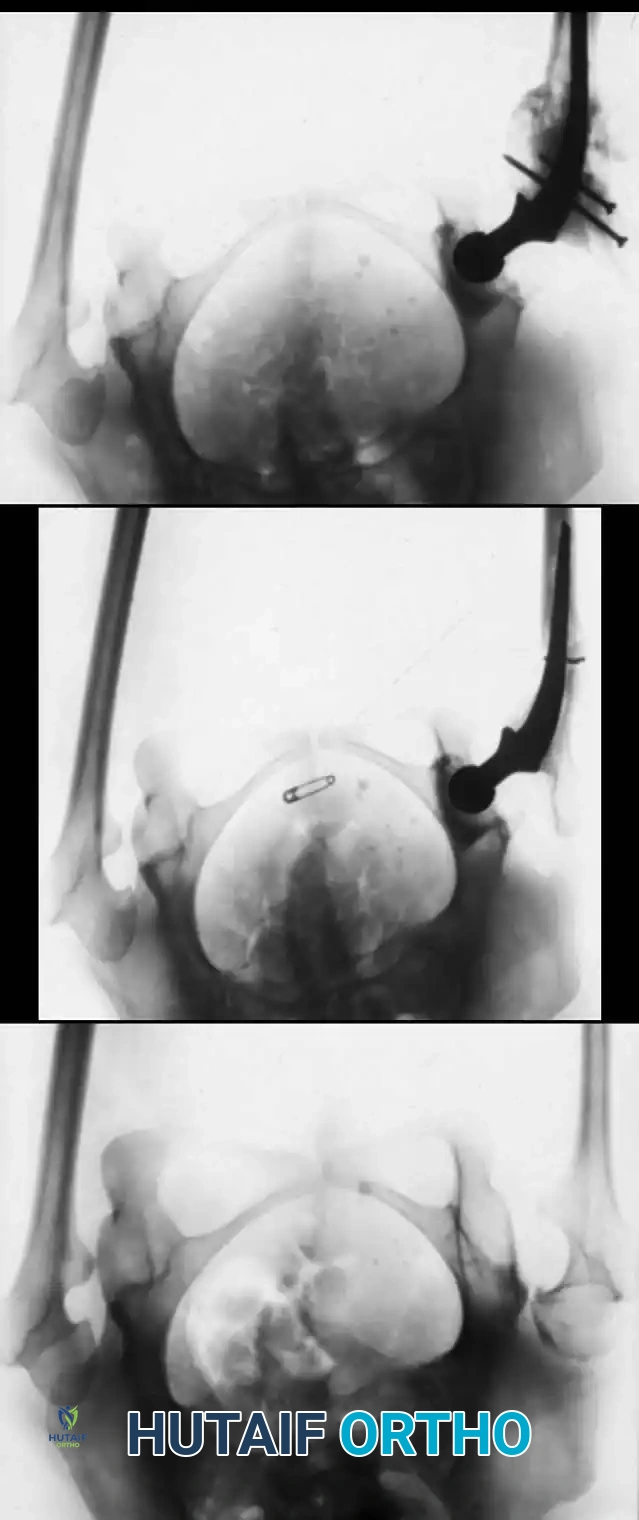
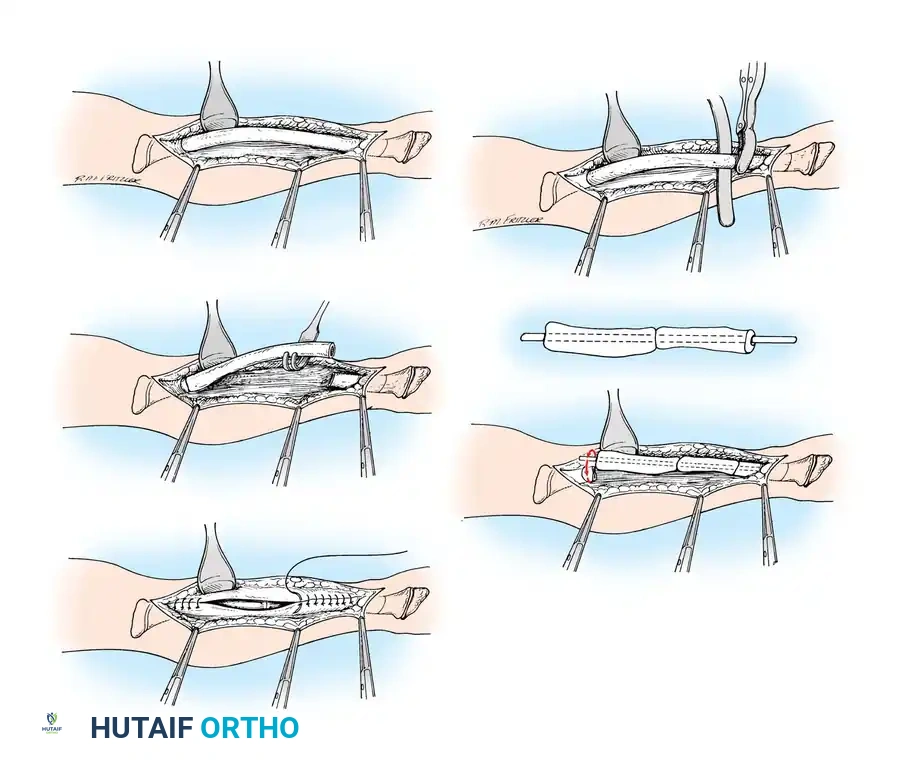
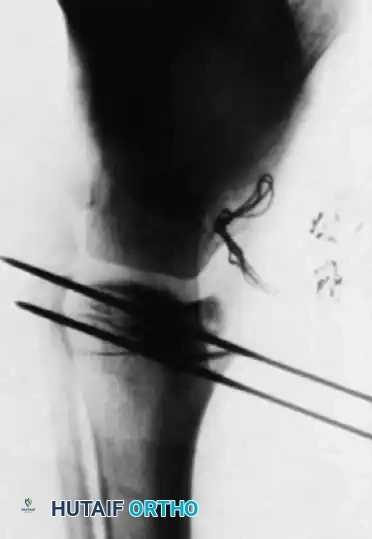
1. التخطيط الجراحي الدقيق: باستخدام الأشعة السينية، يقوم الدكتور هطيف بحساب زوايا التقوس بدقة، وتحديد أماكن القطع العظمي اللازمة لإعادة استقامة العظمة.
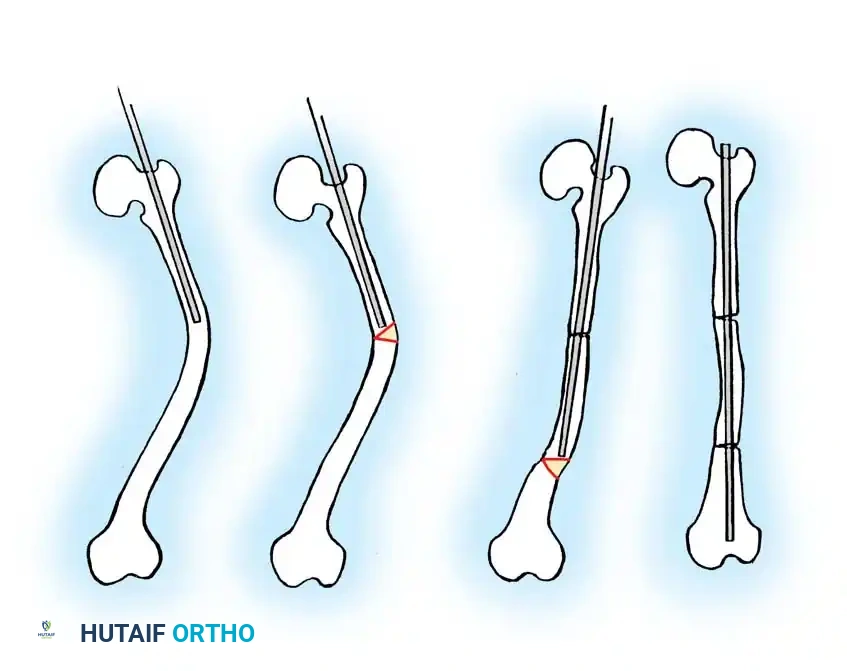
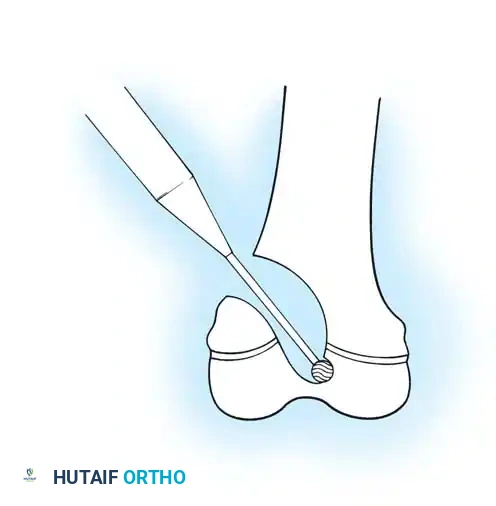
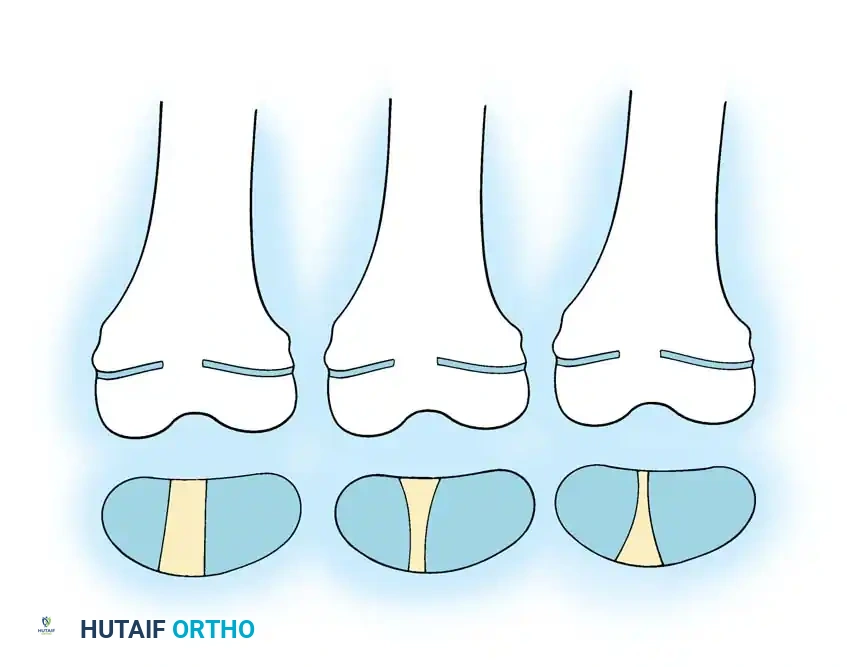
2. القطع العظمي (Osteotomies): يتم إجراء شقوق جراحية صغيرة، ويتم قطع العظمة المقوسة في عدة نقاط (أحياناً تُسمى طريقة "الشيش كباب") لإعادة ترتيبها في خط مستقيم.
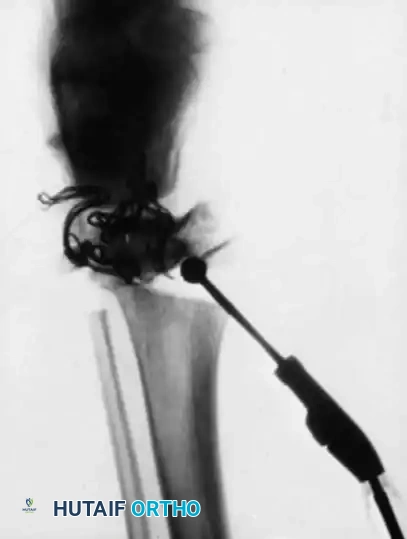
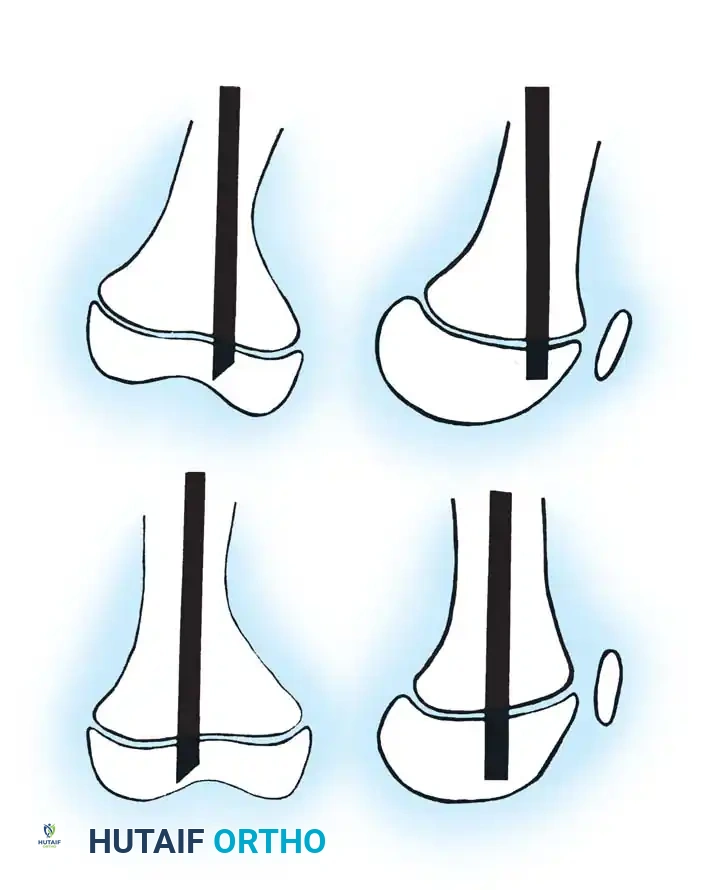
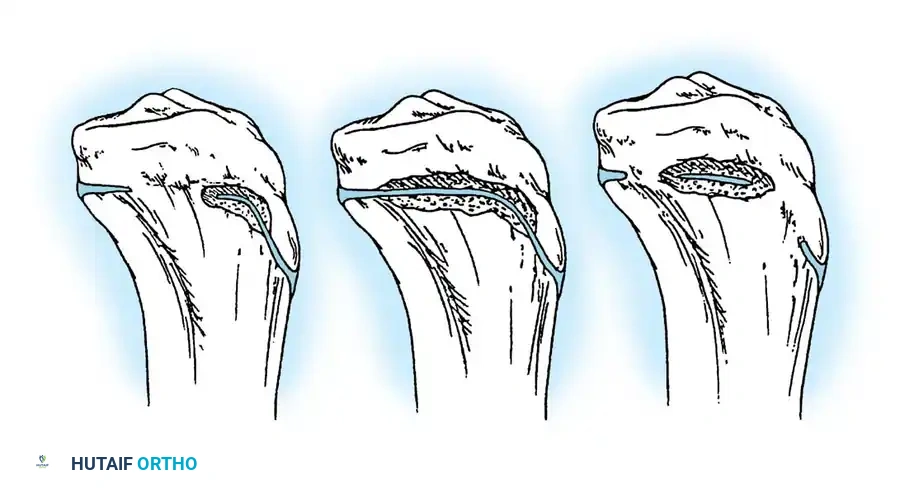
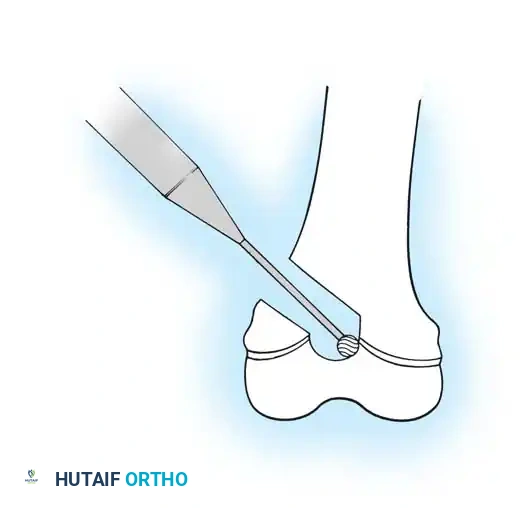
3. إدخال المسمار التلسكوبي: بدلاً من استخدام شرائح ومسامير تقليدية (التي تفشل غالباً في هذه الحالات وتسبب كسوراً عند أطرافها)، يتم إدخال سيخ معدني خاص داخل التجويف النخاعي للعظم.
4. خاصية التمدد (النمو مع الطفل): المسمار التلسكوبي يتكون من جزئين يتداخلان مع بعضهما. يتم تثبيت طرف في أعلى العظمة وطرف في أسفلها. مع نمو عظام الطفل وزيادة طوله، يتمدد المسمار تلقائياً لينمو مع العظمة، مما يوفر حماية مستمرة للسنوات القادمة ويقلل الحاجة لعمليات متكررة لتغيير المسامير.
لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأمثل في اليمن؟ (E-E-A-T)
عندما يتعلق الأمر بجراحات العظام الدقيقة والمعقدة للأطفال، فإن اختيار الجراح هو القرار الأهم على الإطلاق. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل دكتور عظام في صنعاء واليمن بلا منازع، وذلك لعدة أسباب جوهرية تلبي أعلى معايير الخبرة والموثوقية (E-E-A-T):
- المرتبة الأكاديمية الرفيعة: أستاذ جراحة العظام والمفاصل في كلية الطب بجامعة صنعاء، مما يعني أنه مطلع ومواكب لأحدث الأبحاث والبروتوكولات الطبية العالمية، ويقوم بتدريس الأجيال الجديدة من الأطباء.
- خبرة تتجاوز 20 عاماً: أجرى آلاف العمليات الجراحية الناجحة والمعقدة، وتمرس في التعامل مع أسوأ حالات التشوهات الخلقية وإصابات العظام.
- استخدام التقنيات الحديثة: الدكتور هطيف رائد في إدخال تقنيات الجراحة الميكروسكوبية، مناظير المفاصل بدقة 4K، وتقنيات المفاصل الصناعية والمسامير التمددية إلى اليمن.
- الأمانة الطبية والمصداقية المطلقة: يُعرف الدكتور هطيف بصرامته في تطبيق أخلاقيات المهنة. فهو لا يقرر التدخل الجراحي إلا إذا كان هو الخيار الأمثل والضروري لمصلحة المريض، ويقدم استشارات شفافة تشمل الفوائد والمخاطر والتوقعات الواقعية.
- رعاية متكاملة: يوفر متابعة دقيقة ما بعد الجراحة لضمان التئام العظام ونجاح التأهيل الحركي.
دليل التأهيل الشامل والعلاج الطبيعي بعد الجراحة
الجراحة الناجحة هي نصف الطريق فقط؛ النصف الآخر يعتمد بشكل كلي على برنامج تأهيل وعلاج طبيعي مخصص. العضلات المحيطة بالعظام الزجاجية غالباً ما تكون ضعيفة بسبب قلة الحركة والخوف من الكسور.
الجدول الزمني التأهيلي المقترح بعد جراحة تصحيح التقوس:
| المرحلة الزمنية | الأهداف الرئيسية | الإجراءات والتمارين المتبعة |
|---|---|---|
| الأسابيع 1 - 3 (مباشرة بعد الجراحة) | حماية مكان الجراحة، تقليل التورم، منع تصلب المفاصل. | جبيرة أو دعامة خفيفة، تحريك لطيف وسلبي للمفاصل المجاورة (الكاحل والركبة)، التحكم في الألم. |
| الأسابيع 4 - 8 (مرحلة التئام العظام) | بدء استعادة القوة العضلية، التحميل الجزئي للوزن. | تمارين مائية (Aquatherapy) إن أمكن لتخفيف الوزن، تمارين حركية نشطة بمساعدة، بدء الوقوف بدعامات. |
| الأشهر 3 - 6 (مرحلة الاستقلالية) | المشي المستقل أو باستخدام معينات حركية، دمج الطفل في الأنشطة. | تدريب المشي (Gait training)، تمارين تقوية العضلات الأساسية والساقين، إزالة الدعامات تدريجياً حسب التئام الأشعة. |
| على المدى الطويل | الحفاظ على الكتلة العضلية، منع الكسور المستقبلية. | نمط حياة نشط وآمن، تجنب الرياضات العنيفة، الاستمرار في المتابعة مع الدكتور هطيف وتلقي العلاج الدوائي. |
قصص نجاح ملهمة من عيادة الدكتور محمد هطيف
الكلمات والنظريات الطبية تظل ناقصة دون رؤية النتائج على أرض الواقع. عيادة الدكتور هطيف مليئة بقصص الأمل والتحدي:
الحالة الأولى: استعادة القدرة على المشي
طفل يبلغ من العمر 7 سنوات (النوع الثالث من المرض)، حضر للعيادة وهو يعاني من تقوس شديد جداً في عظام الفخذين والساقين، لدرجة أنه لم يكن قادراً على الوقوف وكان يعتمد كلياً على الكرسي المتحرك. بعد دراسة الحالة، أجرى الأستاذ الدكتور محمد هطيف عملية جراحية معقدة لتقويم العظام باستخدام المسامير التلسكوبية في كلا الساقين. بعد 4 أشهر من الجراحة وبرنامج التأهيل الصارم، تمكن الطفل من الوقوف والمشي باستخدام مشاية خفيفة، وتغيرت حياته النفسية والاجتماعية بالكامل، حيث عاد للمدرسة والاندماج مع أقرانه.
الحالة الثانية: كسر حلقة الكسور المتكررة
طفلة في الخامسة من عمرها، كانت تعاني من كسر جديد في ذراعها كل 3 إلى 4 أشهر تقريباً من مجرد اللعب العادي. أدت الكسور المتكررة إلى تشوه العظم وعدم التئامه بشكل صحيح. تم إجراء تدخل جراحي لتنظيف منطقة الكسر القديم (Non-union) وتثبيت العظم بمسمار نخاعي مرن. تزامناً مع العلاج الدوائي (البايفوسفونيت)، توقفت سلسلة الكسور تماماً، وعادت الطفلة لاستخدام ذراعها بشكل طبيعي وآمن.

الأسئلة الشائعة (FAQ): إجابات وافية لكل ما يدور في ذهنك
يواجه الآباء والأمهات سيلاً من التساؤلات والمخاوف عند تشخيص طفلهم بمرض العظم الزجاجي. قمنا بتجميع أكثر الأسئلة شيوعاً والإجابة عليها بناءً على الخبرة الطبية للأستاذ الدكتور محمد هطيف:
1. هل يمكن الشفاء تماماً من مرض تكون العظم الناقص؟
حتى الآن، لا يوجد علاج جيني يقضي على المرض نهائياً. ولكن، مع الرعاية الطبية المتقدمة (الأدوية والجراحة)، يمكن السيطرة على المرض بشكل ممتاز، تقليل الكسور للحد الأدنى، وتصحيح التشوهات ليحيا الطفل حياة شبه طبيعية.
2. هل المرض وراثي دائماً؟ وما هي احتمالية إنجاب طفل آخر مصاب؟
في أغلب الحالات هو وراثي. إذا كان أحد الوالدين مصاباً، فإن نسبة انتقال المرض للطفل هي 50% في كل حمل. أما إذا كان الوالدان سليمين وحدثت طفرة جينية عشوائية في الطفل الأول، فإن نسبة تكرار الإصابة في حمل جديد تكون ضئيلة جداً (أقل من 5%). يُنصح دائماً بالاستشارة الوراثية.
3. كيف يجب أن أتعامل مع طفلي الرضيع المصاب لمنع الكسور؟
يجب تجنب سحب الطفل من ذراعيه أو ساقيه إطلاقاً. عند حمله، يجب دعم الرأس والجذع والأرداف بيدين عريضتين مع توزيع الوزن بالتساوي. عند تغيير الحفاض، لا ترفع الطفل من كاحليه، بل مرر يدك تحت الأرداف لرفعه برفق.
4. ما هي نسبة نجاح عملية المسامير التلسكوبية؟
نسبة النجاح عالية جداً وتتجاوز 85-90% في توفير استقامة ممتازة للعظام وتقليل حدوث الكسور في العظمة المعالجة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
