تمارين العلاج الطبيعي للديسك: حلول فعالة لآلام الظهر وإدارة الانزلاق الغضروفي في صنعاء

الخلاصة الطبية
**المقتطف المميز المقترح:** علاج الديسك بالتمارين والعلاج الطبيعي هو حجر الزاوية في برامج إدارة آلام الظهر والانزلاق الغضروفي. يهدف إلى تقوية العضلات الداعمة للعمود الفقري، تحسين المرونة، وتغذية الأقراص الغضروفية. هذا يقلل الألم ويمنع تفاقم الحالة، ويوفر العناصر الغذائية ويبني القوة اللازمة لدعم العمود الفقري. يُنصح ببرامج تدريجية ومتحكم بها تحت إشراف متخصص لضمان أفضل النتائج والتعافي. **عدد الكلمات:** 55 كلمة.
الخلاصة الطبية الشاملة: يُعد علاج الديسك بالتمارين والعلاج الطبيعي حجر الزاوية في برامج علاج الانزلاق الغضروفي وإدارة آلام الظهر المزمنة. يهدف هذا النهج الشامل إلى تقوية العضلات الداعمة للعمود الفقري، تحسين المرونة، استعادة النطاق الحركي الطبيعي، وتغذية الأقراص الغضروفية والأنسجة المحيطة، مما يُسهم بشكل فعال في تقليل الألم، استعادة الوظيفة الطبيعية، ومنع تفاقم الحالة. في الحالات المتقدمة أو المستعصية، قد يوصى بالتدخل الجراحي كحل نهائي، والذي يتطلب بدوره برنامج تأهيل مكثف.

مقدمة: أهمية التمارين والعلاج الطبيعي للديسك كركيزة أساسية للعلاج
تُعد آلام الظهر الناتجة عن أمراض القرص الغضروفي (الديسك) من أكثر المشكلات الصحية شيوعًا التي تؤثر على جودة حياة الملايين حول العالم، وتُشكل تحديًا كبيرًا في اليمن، وخاصة في صنعاء. سواء كنت تعاني من الانزلاق الغضروفي التنكسي، بروز القرص، أو أي حالة أخرى مرتبطة بالديسك، فإن روتين التمارين المنتظم والعلاج الطبيعي يُشكلان دائمًا المكون الأساسي لأي برنامج علاج فعال. إنهما لا يقتصران على تخفيف الألم فحسب، بل يعملان على معالجة الأسباب الجذرية للمشكلة، ويعززان قدرة الجسم على الشفاء الذاتي، ويُقللان من احتمالية تكرار النوبات.
إن حركة العمود الفقري والتمارين العلاجية توفر العديد من الفوائد الهامة، بما في ذلك تقليل الألم بشكل كبير، وتوصيل العناصر الغذائية الحيوية إلى العمود الفقري لتغذية الأقراص الغضروفية والعضلات والأربطة والمفاصل، بالإضافة إلى بناء القوة اللازمة لدعم العمود الفقري والحفاظ عليه. هذه الفوائد تُسهم في استعادة الوظيفة الطبيعية للظهر وتحسين القدرة على أداء الأنشطة اليومية دون ألم.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، المرجع الأول والوجهة الموثوقة لتشخيص وعلاج أمراض الديسك وآلام الظهر. بفضل خبرته الواسعة التي تتجاوز العقدين، ونهجه الشامل القائم على أحدث الأبحاث والمعايير العالمية، يحرص الدكتور هطيف على تصميم برامج علاج طبيعي وتمارين رياضية فردية تتناسب مع حالة كل مريض، مع الأخذ في الاعتبار خصوصية حالته وعمره ونمط حياته، لضمان أفضل النتائج وتحقيق أقصى درجات التعافي. يُعرف الدكتور هطيف بصرامته في تطبيق أعلى معايير الأمان والجودة الطبية، والتزامه بالمصداقية والأمانة الطبية في كل خطوة من خطوات العلاج، مما يجعله الخيار الأمثل للمرضى الباحثين عن علاج موثوق وفعال.
الأهداف الرئيسية لبرنامج العلاج الطبيعي هي مزدوجة:
- تقليل شدة آلام أسفل الظهر وما يصاحبها من آلام الساق (العصب الوركي).
- تقليل شدة ومدة أي نوبات ألم مفاجئة، وهي شائعة مع هذه الحالة.
- استعادة الوظيفة الطبيعية للعمود الفقري وتحسين نوعية الحياة.
- تقوية العضلات الأساسية (Core Muscles) التي تدعم العمود الفقري.
- تحسين المرونة وزيادة نطاق الحركة.
يُفضل أن يتم برنامج التمارين أو العلاج الطبيعي كسلسلة تمارين مُتحكم بها، تدريجية، وتصاعدية. وبالنسبة لأولئك الذين لا يستطيعون المشاركة في العلاجات النشطة بسبب الألم الشديد، قد يُوصى بالعلاج المائي. تُعد خاصية الطفو في الماء مفيدة بشكل خاص للتمارين التي تتطلب رفع الساقين، حيث تقلل من الضغط على المفاصل وتُمكن المريض من أداء حركات قد تكون مؤلمة خارج الماء. قبل البدء في أي برنامج تمارين جديد، يُنصح المرضى أولاً بزيارة أخصائي عمود فقري، مثل الأستاذ الدكتور محمد هطيف، المدرب على تطوير برامج تمارين الظهر المخصصة وتوجيه المرضى لاستخدام الشكل والتقنية الصحيحة لضمان الفعالية وتجنب أي إصابات محتملة.
فهم العمود الفقري والديسك: نظرة تشريحية ووظيفية
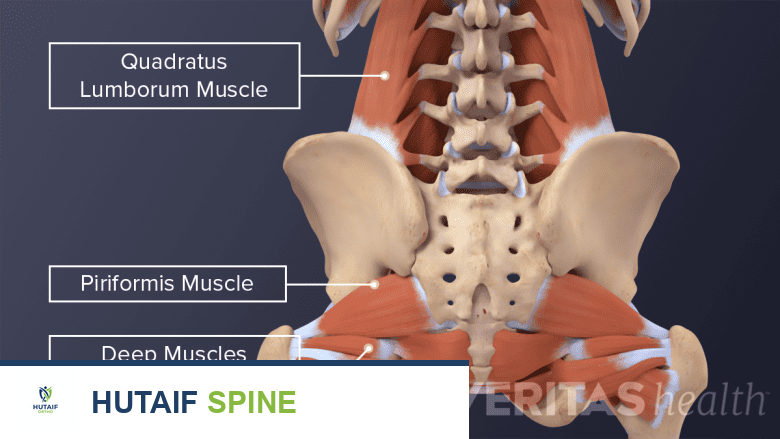
لفهم أمراض الديسك وعلاجها، من الضروري البدء بفهم تشريح العمود الفقري ووظائفه الحيوية. العمود الفقري هو الهيكل المركزي الذي يدعم الجسم، ويحمي الحبل الشوكي، ويُمكننا من الحركة والمرونة.
أجزاء العمود الفقري الرئيسية:
يتكون العمود الفقري من 33 فقرة عظمية مرتبة فوق بعضها البعض، مقسمة إلى خمس مناطق:
1. الفقرات العنقية (Cervical Vertebrae): 7 فقرات في الرقبة، توفر المرونة والدعم للرأس.
2. الفقرات الصدرية (Thoracic Vertebrae): 12 فقرة في منتصف الظهر، تتصل بالأضلاع وتوفر الاستقرار.
3. الفقرات القطنية (Lumbar Vertebrae): 5 فقرات في أسفل الظهر، تتحمل معظم وزن الجسم وتوفر قدرًا كبيرًا من الحركة.
4. العجز (Sacrum): 5 فقرات ملتحمة تشكل قاعدة العمود الفقري.
5. العصعص (Coccyx): 4 فقرات ملتحمة في نهاية العمود الفقري.
الأقراص الفقرية (الديسك):
بين كل فقرة وأخرى (باستثناء الفقرتين العلويتين العنقية والعجزية العصعصية)، يوجد قرص فقري، أو "ديسك". هذه الأقراص تعمل كوسائد امتصاص للصدمات ومرابط مرنة تسمح بحركة العمود الفقري. يتكون القرص الفقري من جزأين رئيسيين:
* النواة اللبية (Nucleus Pulposus): الجزء الداخلي اللين والجيلاتيني الذي يوفر امتصاص الصدمات والمرونة.
* الحلقة الليفية (Annulus Fibrosus): الطبقة الخارجية القوية والمتينة المكونة من حلقات ليفية تحيط بالنواة اللبية وتحميها.
وظائف الديسك:
- امتصاص الصدمات: تعمل الأقراص كوسائد طبيعية تمتص الصدمات والضغوط الناتجة عن الحركة والأنشطة اليومية.
- المرونة والحركة: تسمح للعمود الفقري بالانحناء، الالتواء، والامتداد في اتجاهات مختلفة.
- حماية الأعصاب: تفصل بين الفقرات وتوفر مساحة كافية للأعصاب الشوكية لتخرج من الحبل الشوكي دون ضغط.
ما يحدث عند تلف الديسك (الانزلاق الغضروفي):
عندما يتعرض القرص الفقري للضرر، يمكن أن تتصدع الحلقة الليفية الخارجية، مما يسمح للنواة اللبية بالبروز أو الانزلاق خارج مكانها. هذه الحالة تُعرف بالانزلاق الغضروفي أو "الديسك". يمكن أن يضغط هذا البروز على الأعصاب الشوكية القريبة أو الحبل الشوكي نفسه، مما يسبب الألم، التنميل، الضعف، أو فقدان الإحساس في المناطق التي تغذيها هذه الأعصاب.
أسباب وعوامل خطر أمراض الديسك والانزلاق الغضروفي
تتعدد الأسباب والعوامل التي تُسهم في تطور أمراض الديسك والانزلاق الغضروفي، وهي تتراوح بين العوامل الوراثية ونمط الحياة. فهم هذه العوامل يُساعد في الوقاية والعلاج.
الأسباب الرئيسية:
- التنكس المرتبط بالعمر (Degenerative Disc Disease): مع التقدم في العمر، تفقد الأقراص الفقرية محتواها المائي وتصبح أقل مرونة، مما يجعلها أكثر عرضة للتمزق والبروز. هذا هو السبب الأكثر شيوعًا.
- الإصابات والرضوض: السقوط، حوادث السيارات، أو الإصابات الرياضية يمكن أن تسبب ضغطًا مفاجئًا أو تمزقًا في القرص.
- رفع الأثقال بطريقة خاطئة: استخدام تقنيات رفع غير صحيحة، خاصة عند رفع الأشياء الثقيلة مع التواء الظهر، يُشكل ضغطًا هائلاً على الأقراص.
- الحركات المتكررة والإجهاد: الأنشطة التي تتطلب الانحناء أو الالتواء المتكرر يمكن أن تُضعف الحلقة الليفية بمرور الوقت.
عوامل الخطر:
- الوراثة: وجود تاريخ عائلي للإصابة بالديسك يزيد من خطر الإصابة.
- السمنة وزيادة الوزن: الوزن الزائد يُشكل ضغطًا إضافيًا على العمود الفقري، خاصة الفقرات القطنية، مما يزيد من احتمالية تدهور الأقراص.
- نمط الحياة الخامل: قلة النشاط البدني تُضعف عضلات الظهر والبطن التي تدعم العمود الفقري، مما يجعله أكثر عرضة للإصابات.
- المهن التي تتطلب جهدًا بدنيًا: الوظائف التي تتضمن رفع الأثقال المتكرر، الدفع، السحب، أو الاهتزاز (مثل سائقي الشاحنات) تزيد من خطر الإصابة.
- التدخين: يُعتقد أن التدخين يُقلل من إمداد الأقراص الفقرية بالأكسجين والمواد الغذائية، مما يُسرع من عملية التنكس.
- الجلوس لفترات طويلة: الجلوس بوضعيات غير صحيحة لفترات طويلة يُمكن أن يزيد الضغط على الأقراص الفقرية في أسفل الظهر.
- ضعف عضلات الجذع (Core Muscles): العضلات القوية في البطن والظهر تُساعد على دعم العمود الفقري. ضعفها يُمكن أن يُزيد من الضغط على الأقراص.
أعراض أمراض الديسك: متى يجب استشارة الطبيب؟
تختلف أعراض أمراض الديسك بشكل كبير اعتمادًا على موقع القرص المصاب وشدة الضغط على الأعصاب. من المهم التعرف على هذه الأعراض لطلب العناية الطبية في الوقت المناسب.
الأعراض الشائعة:
- الألم الموضعي: ألم في الرقبة أو أسفل الظهر، والذي قد يزداد سوءًا مع الحركة، السعال، العطس، أو الجلوس لفترات طويلة.
- الألم الجذري (Radicular Pain): ألم ينتشر من الظهر أو الرقبة إلى الأطراف (الذراعين أو الساقين).
- في حالة ديسك الرقبة (العنقي): قد ينتشر الألم إلى الكتف، الذراع، الساعد، اليد، أو الأصابع. قد يصاحبه تنميل أو ضعف.
- في حالة ديسك أسفل الظهر (القطني): يُعرف هذا غالبًا بعرق النسا (Sciatica)، حيث ينتشر الألم من الأرداف إلى الفخذ، الساق، أو القدم.
- التنميل والخدر (Numbness and Tingling): إحساس بالوخز أو الخدر في المنطقة التي يغذيها العصب المضغوط.
- الضعف العضلي (Muscle Weakness): ضعف في العضلات التي تتحكم فيها الأعصاب المضغوطة، مما قد يؤثر على القدرة على المشي، رفع الأشياء، أو أداء حركات معينة.
- فقدان ردود الفعل (Loss of Reflexes): قد تتأثر ردود الفعل العصبية في الأطراف.
أعراض تستدعي التدخل الطبي الفوري (الحالات الطارئة):
بعض الأعراض تُشير إلى ضرورة طلب العناية الطبية الطارئة، حيث قد تُشير إلى ضغط شديد على الحبل الشوكي أو الأعصاب:
* متلازمة ذيل الفرس (Cauda Equina Syndrome): حالة نادرة وخطيرة تتطلب جراحة طارئة. تشمل الأعراض:
* فقدان الإحساس في منطقة السرج (الأرداف، الأعضاء التناسلية الداخلية، والجزء العلوي من الفخذين).
* ضعف أو شلل في إحدى الساقين أو كلتيهما.
* فقدان السيطرة على المثانة أو الأمعاء (سلس البول أو البراز).
* الضعف المتزايد أو الشلل المفاجئ: أي ضعف عضلي يتفاقم بسرعة أو شلل مفاجئ في الأطراف.
* ألم شديد لا يُمكن السيطرة عليه: ألم لا يستجيب للمسكنات التقليدية ويُعيق الحياة اليومية بشكل كامل.
| موقع الديسك | الأعراض الشائعة |
|---|---|
| العنقي (الرقبة) | ألم في الرقبة ينتشر إلى الكتف، الذراع، اليد، أو الأصابع. تنميل أو وخز في الذراع أو اليد. ضعف في عضلات الذراع أو اليد. صداع في مؤخرة الرأس. |
| الصدري (منتصف الظهر) | ألم موضعي في منتصف الظهر. ألم ينتشر حول القفص الصدري أو البطن (قد يُشتبه في مشكلة قلبية أو هضمية). ضعف أو تنميل في الساقين (أقل شيوعًا). |
| القطني (أسفل الظهر) | ألم في أسفل الظهر ينتشر إلى الأرداف، الفخذ، الساق، أو القدم (عرق النسا). تنميل أو وخز في الساق أو القدم. ضعف في عضلات الساق أو القدم (صعوبة في رفع مقدمة القدم). صعوبة في المشي أو الوقوف لفترات طويلة. (في الحالات الشديدة) فقدان السيطرة على المثانة/الأمعاء أو خدر السرج. |
الأستاذ الدكتور محمد هطيف يُشدد على أهمية التشخيص الدقيق والمبكر لأمراض الديسك. من خلال خبرته الطويلة التي تزيد عن 20 عامًا، يُجري الدكتور هطيف فحصًا سريريًا شاملًا وتقييمًا عصبيًا دقيقًا، ويُوظف أحدث تقنيات التصوير لتحديد موقع وشدة الانزلاق الغضروفي بدقة متناهية، مما يضمن وضع خطة علاجية مُخصصة وفعالة.
تشخيص أمراض الديسك: الدقة هي مفتاح العلاج الفعال
يُعد التشخيص الدقيق هو الخطوة الأولى والأكثر أهمية في رحلة علاج أمراض الديسك. يعتمد الأستاذ الدكتور محمد هطيف على نهج منهجي وشامل لتقييم حالة كل مريض، لضمان تحديد السبب الجذري للألم ووضع خطة علاجية مُصممة خصيصًا.
خطوات التشخيص:
- التاريخ المرضي المفصل: يبدأ الدكتور هطيف بسؤال المريض عن طبيعة الألم، مدته، شدته، العوامل التي تُفاقمه أو تُخففه، الأعراض المصاحبة مثل التنميل أو الضعف، والتاريخ الطبي السابق، بما في ذلك أي إصابات سابقة أو حالات صحية مزمنة.
- الفحص السريري الشامل: يُجري الدكتور هطيف فحصًا جسديًا دقيقًا لتقييم:
- مدى الحركة (Range of Motion): قدرة المريض على تحريك الرقبة والظهر.
- الألم عند الجس (Palpation): تحديد مناطق الألم والحساسية عند لمس العمود الفقري والعضلات المحيطة.
- الفحص العصبي (Neurological Examination): يتضمن تقييم القوة العضلية، ردود الفعل (الأوتار العميقة)، والإحساس في الأطراف لتحديد ما إذا كانت هناك أعصاب مضغوطة ومستوى الضغط.
- اختبارات خاصة (Special Tests): مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) لتقييم عرق النسا.
- الفحوصات التصويرية (Imaging Studies):
- الأشعة السينية (X-rays): تُستخدم لتحديد التغيرات العظمية، مثل تضيق المسافات بين الفقرات، الانحناءات غير الطبيعية، أو الكسور، ولكنها لا تُظهر الأقراص بوضوح.
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الذهبي لتشخيص أمراض الديسك. يُوفر صورًا مفصلة للأنسجة الرخوة، بما في ذلك الأقراص الفقرية، الحبل الشوكي، والأعصاب، ويُمكنه تحديد موقع وحجم الانزلاق الغضروفي بدقة.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم في حالات معينة، خاصة إذا كان هناك موانع لإجراء الرنين المغناطيسي، أو لتقييم الهياكل العظمية بشكل أفضل.
- تخطيط كهربية العضل ودراسات توصيل الأعصاب (EMG/NCS): قد تُطلب هذه الاختبارات لتقييم وظيفة الأعصاب والعضلات، وتحديد مدى تلف الأعصاب ومصدرها، خاصة في حالات الشك حول التشخيص أو عند التخطيط للجراحة.
بفضل خبرته التي تزيد عن 20 عامًا في جراحة العظام والعمود الفقري، يُمكن الأستاذ الدكتور محمد هطيف من تفسير نتائج هذه الفحوصات بدقة متناهية، وربطها بالصورة السريرية للمريض للوصول إلى تشخيص نهائي ووضع خطة علاجية مُحكمة. التزامه بالمصداقية والأمانة الطبية يضمن للمريض تلقي أفضل رعاية ممكنة بناءً على أدلة علمية قوية.
خيارات العلاج الشاملة للديسك: من التحفظي إلى الجراحي
تتنوع خيارات علاج أمراض الديسك لتشمل نهجًا تحفظيًا في البداية، وقد تتطور إلى التدخل الجراحي في الحالات التي لا تستجيب للعلاج التحفظي أو التي تُسبب أعراضًا عصبية شديدة. الأستاذ الدكتور محمد هطيف يُركز دائمًا على النهج الأقل تدخلاً أولاً، مع الأخذ في الاعتبار حالة المريض وتفضيلاته.
أولاً: العلاج التحفظي (غير الجراحي) - حجر الزاوية في علاج الديسك
يُعد العلاج التحفظي هو الخيار الأول والأكثر شيوعًا لمعظم حالات الانزلاق الغضروفي، حيث يُحقق نتائج ممتازة في الغالبية العظمى من المرضى.
1. الراحة المعدلة والحد من النشاط:
- يُنصح بالراحة القصيرة (يوم أو يومين) لتخفيف الألم الحاد، ولكن الراحة المطلقة لفترات طويلة غير مُوصى بها، حيث تُضعف العضلات وتُبطئ الشفاء.
- تجنب الأنشطة التي تُفاقم الألم مثل الرفع، الالتواء، أو الجلوس لفترات طويلة.
2. الأدوية:
- مسكنات الألم التي لا تستلزم وصفة طبية: مثل الباراسيتامول (Acetaminophen) ومضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين والنابروكسين لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية المصاحبة.
- مضادات الالتهاب الستيرويدية الفموية: قد تُوصف لدورة قصيرة لتقليل الالتهاب الشديد.
- مسكنات الألم العصبية: مثل الجابابنتين (Gabapentin) أو البريجابالين (Pregabalin) لتخفيف الألم العصبي.
3. العلاج الطبيعي والتمارين الرياضية (المحور الأساسي):
هذا هو الجزء الأكثر أهمية في العلاج التحفظي، ويُشرف عليه فريق متخصص بالتنسيق مع الأستاذ الدكتور محمد هطيف.
* الأهداف: تقليل الألم، تحسين المرونة، تقوية العضلات الداعمة للعمود الفقري (خاصة عضلات الجذع)، تحسين الوضعية، وتعليم المريض كيفية الحفاظ على صحة ظهره.
* تقنيات العلاج الطبيعي:
* العلاج اليدوي (Manual Therapy): يشمل التدليك، التعبئة المشتركة (Joint Mobilization)، والتلاعب (Manipulation) لاستعادة الحركة وتقليل التوتر العضلي.
* العلاج بالحرارة والبرودة: لتقليل الألم والالتهاب.
* العلاج بالموجات فوق الصوتية (Ultrasound) والتحفيز الكهربائي (Electrical Stimulation): قد تُستخدم لتقليل الألم والتشنجات العضلية.
* التمارين العلاجية: تُصمم خصيصًا لكل مريض وتشمل:
* تمارين تقوية عضلات الجذع (Core Strengthening): مثل تمارين البلانك (Plank)، رفع الساقين (Leg Lifts)، وتمارين الجسر (Bridges). تُعد هذه التمارين حيوية لدعم العمود الفقري.
* تمارين الإطالة (Stretching): لزيادة مرونة العضلات والأربطة المحيطة بالعمود الفقري والحوض، مثل إطالة أوتار الركبة وعضلات الورك.
* تمارين ماكنزي (McKenzie Method): تُركز على حركات معينة للعمود الفقري للمساعدة في دفع القرص المنزلق بعيدًا عن العصب.
* التمارين الهوائية الخفيفة: مثل المشي، السباحة، أو ركوب الدراجات الثابتة لتحسين اللياقة البدنية العامة وتدفق الدم دون إجهاد العمود الفقري.
* العلاج المائي (Aquatic Therapy): يُفيد بشكل خاص المرضى الذين يعانون من ألم شديد، حيث يُقلل الماء من تأثير الجاذبية ويُمكنهم من أداء التمارين بسهولة أكبر.
صورة توضيحية لتمارين تقوية عضلات الظهر والبطن كجزء من العلاج الطبيعي.
صورة توضيحية لجلسة علاج طبيعي متخصصة للانزلاق الغضروفي.
4. حقن العمود الفقري:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن أدوية الستيرويد مباشرة في الفراغ فوق الجافية حول الأعصاب الشوكية لتقليل الالتهاب والألم. تُوفر راحة مؤقتة وتُمكن المريض من المشاركة بفعالية أكبر في العلاج الطبيعي.
- حقن تكتلات الأعصاب (Nerve Block Injections): تُستخدم لتخدير الأعصاب المتهيجة وتقليل الألم.
5. تعديل نمط الحياة:
- التحكم في الوزن: إنقاص الوزن يُقلل الضغط على العمود الفقري.
- تحسين الوضعية (Posture): تعلم وضعيات الجلوس والوقوف الصحيحة.
- تقنيات الرفع الصحيحة: استخدام الساقين لرفع الأشياء بدلاً من الظهر.
- الإقلاع عن التدخين: لتحسين تدفق الدم وتغذية الأقراص.
ثانياً: التدخل الجراحي - حل للحالات المستعصية والطارئة
يُوصى بالتدخل الجراحي فقط بعد فشل العلاج التحفظي المكثف لفترة تتراوح من 6 أسابيع إلى 3 أشهر، أو في الحالات التي تُسبب أعراضًا عصبية متفاقمة أو متلازمة ذيل الفرس الطارئة. يُعرف الأستاذ الدكتور محمد هطيف بخبرته الواسعة في جراحات العمود الفقري الحديثة، مع التركيز على التقنيات طفيفة التوغل.
دواعي التدخل الجراحي:
- ألم شديد ومستمر لا يستجيب للعلاج التحفظي.
- ضعف عضلي متفاقم أو شلل.
- فقدان الإحساس أو التنميل الشديد الذي يؤثر على الوظيفة.
- متلازمة ذيل الفرس (تتطلب جراحة طارئة).
- عدم القدرة على أداء الأنشطة اليومية بسبب الألم والأعراض العصبية.
أنواع الجراحات التي يُجريها الدكتور محمد هطيف:
- استئصال القرص المجهري (Microdiscectomy):
- هي الجراحة الأكثر شيوعًا للانزلاق الغضروفي القطني.
- تُجرى باستخدام ميكروسكوب جراحي يُوفر تكبيرًا وإضاءة ممتازة، مما يسمح بإجراء شق صغير جدًا (حوالي 1-2 سم).
- يتم إزالة الجزء المنزلق من القرص الذي يضغط على العصب.
- ميزة الدكتور هطيف: يستخدم أحدث تقنيات الجراحة المجهرية لضمان دقة عالية وتقليل الأضرار للأنسجة المحيطة، مما يُسهم في تعافٍ أسرع.
- استئصال الصفيحة الفقرية (Laminectomy/Laminotomy):
- تتضمن إزالة جزء من الصفيحة الفقرية (جزء من الفقرة العظمية) لتوسيع القناة الشوكية وتخفيف الضغط على الحبل الشوكي أو الأعصاب.
- قد تُجرى مع استئصال القرص إذا كان هناك تضيق في القناة الشوكية.
- دمج الفقرات (Spinal Fusion):
- تُستخدم في حالات عدم استقرار العمود الفقري، أو بعد إزالة جزء كبير من القرص، أو في حالات الانزلاق الفقري.
- تتضمن ربط فقرتين أو أكثر بشكل دائم باستخدام أدوات معدنية (مسامير وقضبان) وطُعم عظمي، لمنع الحركة بينهما.
- ميزة الدكتور هطيف: يُستخدم أحدث التقنيات في دمج الفقرات لضمان استقرار طويل الأمد وتقليل المضاعفات.
- استبدال القرص الصناعي (Artificial Disc Replacement):
- خيار لبعض المرضى الذين يعانون من تنكس القرص في فقرة واحدة أو اثنتين، خاصة في الرقبة.
- يتم استبدال القرص التالف بقرص صناعي للحفاظ على الحركة في الجزء المصاب من العمود الفقري، على عكس الدمج الذي يُثبت الحركة.
- ميزة الدكتور هطيف: يُعد رائدًا في استخدام تقني
آلام الظهر والرقبة وتنميل الأطراف ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء، وخبير في جراحات الديسك الميكروسكوبية.. نلتزم بإعادتك لحياة خالية من الألم وظهر مستقيم.
