عرق النسا: دليل شامل من الأسباب إلى العلاج والوقاية مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
**عرق النسا** هو ألم ينتشر على طول مسار العصب الوركي، وهو أطول عصب في الجسم، بدءًا من أسفل الظهر مروراً بالأرداف وصولاً إلى الجزء الخلفي من إحدى الساقين وقد يمتد للقدم. ينجم هذا الألم غالبًا عن انضغاط، التهاب، أو تهيج العصب الوركي أو أحد جذوره. لا يعد عرق النسا مرضًا، بل عرضًا لمشكلة كامنة تسبب الألم والخدر والوخز.
الخلاصة الطبية السريعة: عرق النسا هو ألم ينتشر على طول العصب الوركي من أسفل الظهر إلى الساق، وينتج عادة عن انضغاط العصب. يشمل علاجه الراحة، الأدوية، العلاج الطبيعي، الحقن، وفي الحالات الشديدة الجراحة، بهدف تخفيف الألم واستعادة الوظيفة الطبيعية.
مقدمة فهم عرق النسا والتشخيص
يُعد عرق النسا (Sciatica) مصطلحًا شائعًا لوصف الألم الذي ينتشر على طول مسار العصب الوركي (Sciatic Nerve)، وهو أطول وأسمك عصب في جسم الإنسان. هذا الألم عادة ما ينطلق من أسفل الظهر، ويمتد عبر الأرداف، ثم ينزل إلى الجزء الخلفي من إحدى الساقين، وقد يصل إلى القدم. ورغم شيوع هذه الحالة، إلا أن فهمها الصحيح والتعامل معها بشكل فعال يتطلب معرفة دقيقة بأسبابها وأعراضها وخيارات علاجها.
عرق النسا ليس مرضًا بحد ذاته، بل هو عرض لمشكلة كامنة تؤثر على العصب الوركي. يمكن أن يكون الألم الناتج عن عرق النسا خفيفًا ومزعجًا، أو شديدًا وموهنًا، مما يؤثر بشكل كبير على جودة حياة المريض وقدرته على أداء الأنشطة اليومية. تتراوح الأعراض من الشعور بالوخز والخدر إلى الضعف العضلي في الساق المصابة.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب عرق النسا، بدءًا من التشريح الأساسي للعصب الوركي، مرورًا بالأسباب الشائعة وعوامل الخطر، وكيفية تشخيص الحالة بدقة، وصولاً إلى أحدث خيارات العلاج والوقاية. نهدف إلى تزويدك بالمعلومات اللازمة لمساعدتك على فهم حالتك واتخاذ قرارات مستنيرة بشأن صحتك.
للحصول على تشخيص دقيق وخطة علاج مخصصة تناسب حالتك، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، مرجعًا موثوقًا وخبيرًا رائدًا في التعامل مع حالات عرق النسا المعقدة. بفضل خبرته الواسعة واستخدامه لأحدث التقنيات، يضمن الدكتور هطيف حصول مرضاه على أفضل رعاية ممكنة في اليمن.
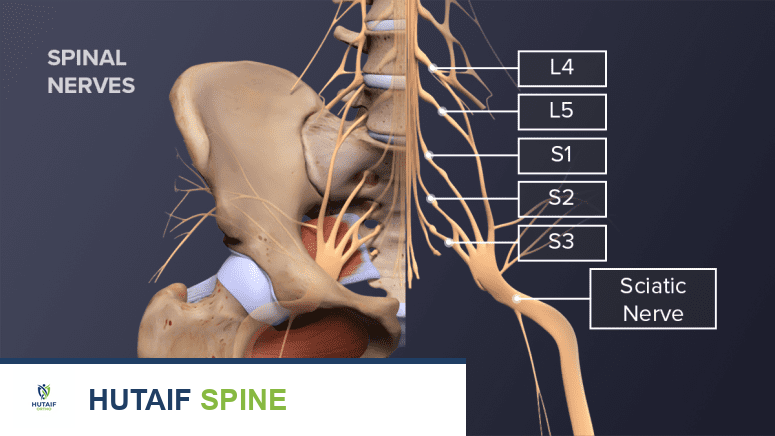
تشريح العصب الوركي وتأثره
لفهم عرق النسا، من الضروري أولاً فهم تشريح العصب الوركي ومساره داخل الجسم. العصب الوركي هو أكبر عصب منفرد في جسم الإنسان، وهو يتكون من مجموعة من الجذور العصبية التي تنشأ من النخاع الشوكي في منطقة أسفل الظهر.
منشأ العصب الوركي
يتكون العصب الوركي من اتحاد خمسة جذور عصبية رئيسية: جذرين من الفقرات القطنية السفلية (L4 و L5) وثلاثة جذور من الفقرات العجزية (S1 و S2 و S3). تتجمع هذه الجذور لتشكل عصبًا واحدًا سميكًا يمر عبر فتحة في الحوض تسمى الثقبة الوركية الكبرى (Greater Sciatic Foramen)، ثم يتجه إلى الأسفل عبر الأرداف.
مسار ووظيفة العصب الوركي
بعد خروجه من الحوض، يمر العصب الوركي خلف مفصل الورك ويتجه إلى أسفل الجزء الخلفي من الفخذ. عند الركبة تقريبًا، ينقسم العصب الوركي إلى عصبين رئيسيين أصغر:
- العصب الشظوي الأصلي (Common Peroneal Nerve): يتجه إلى الجزء الأمامي والخارجي من الساق والقدم.
- العصب الظنبوبي (Tibial Nerve): يتجه إلى الجزء الخلفي من الساق والقدم.
تكمن وظيفة العصب الوركي في توفير الإحساس والحركة لمعظم أجزاء الساق والقدم. فهو يتحكم في عضلات الجزء الخلفي من الفخذ، وجميع عضلات الساق والقدم تقريبًا، ويوفر الإحساس للجلد في معظم هذه المناطق.
أسباب انضغاط العصب الوركي
يحدث عرق النسا عندما يتعرض العصب الوركي أو أحد جذوره للانضغاط، الالتهاب، أو التهيّج في أي نقطة على طول مساره. يمكن أن يحدث هذا الانضغاط نتيجة لعدة عوامل، مما يؤدي إلى ظهور الأعراض المميزة لعرق النسا. فهم هذا التشريح يساعد في تحديد مصدر المشكلة وتوجيه خطة العلاج المناسبة.

أسباب وعوامل خطر عرق النسا
يُعد فهم الأسباب الكامنة وراء عرق النسا أمرًا بالغ الأهمية لتحديد العلاج الأكثر فعالية. غالبًا ما يحدث عرق النسا نتيجة لانضغاط أو تهيج العصب الوركي أو أحد جذوره العصبية. هناك عدة حالات طبية وعوامل نمط حياة يمكن أن تؤدي إلى هذه المشكلة.
الأسباب الرئيسية
الانزلاق الغضروفي الديسك
يُعد الانزلاق الغضروفي، أو ما يُعرف بالديسك، السبب الأكثر شيوعًا لعرق النسا. الغضاريف هي وسائد مرنة تقع بين فقرات العمود الفقري، وتعمل كممتص للصدمات. عندما ينزلق أحد هذه الغضاريف أو يتمزق، يمكن أن يضغط الجزء الداخلي اللين (النواة اللبية) على الجذور العصبية للعصب الوركي، مما يسبب الألم.
تضيق القناة الشوكية
تضيق القناة الشوكية هو حالة تتسم بضيق المساحة داخل العمود الفقري، مما يضغط على الحبل الشوكي والأعصاب التي تمر عبره. هذا التضيق يحدث عادة مع التقدم في العمر نتيجة للتغيرات التنكسية في العمود الفقري، مثل نمو النتوءات العظمية (Osteophytes) أو تضخم الأربطة.
متلازمة العضلة الكمثرية
العضلة الكمثرية هي عضلة صغيرة تقع عميقًا في الأرداف، وتمتد من الجزء السفلي من العمود الفقري إلى الجزء العلوي من عظم الفخذ. يمر العصب الوركي عادةً أسفل هذه العضلة، وفي بعض الأحيان قد يمر عبرها. عندما تصاب العضلة الكمثرية بالشد أو التشنج أو الالتهاب، يمكن أن تضغط على العصب الوركي، مما يسبب أعراضًا مشابهة لعرق النسا.
إصابات العمود الفقري
يمكن أن تؤدي الإصابات المباشرة للعمود الفقري، مثل الكسور أو الرضوض الناتجة عن حوادث السيارات أو السقوط، إلى تلف أو انضغاط جذور العصب الوركي، مما يؤدي إلى عرق النسا.
أورام العمود الفقري
في حالات نادرة، يمكن أن تسبب الأورام التي تنمو داخل أو بالقرب من العمود الفقري ضغطًا على العصب الوركي. هذه الأورام قد تكون حميدة أو خبيثة.
العدوى
الالتهابات التي تصيب العمود الفقري أو المناطق المحيطة به يمكن أن تسبب التهابًا وتورمًا يؤدي إلى انضغاط العصب الوركي.
عوامل الخطر
هناك عدة عوامل قد تزيد من خطر إصابة الشخص بعرق النسا:
- العمر: التغيرات المرتبطة بالعمر في العمود الفقري، مثل الانزلاق الغضروفي وتضيق القناة الشوكية، هي الأسباب الأكثر شيوعًا لعرق النسا.
- السمنة: يؤدي الوزن الزائد إلى زيادة الضغط على العمود الفقري، مما يزيد من خطر الإصابة بالانزلاق الغضروفي وعرق النسا.
- المهنة: الوظائف التي تتطلب رفع أحمال ثقيلة، أو الجلوس لفترات طويلة، أو التواء الظهر، قد تزيد من خطر الإصابة.
- السكري: يمكن أن يؤثر مرض السكري على الأعصاب، مما يزيد من خطر تلف الأعصاب (اعتلال الأعصاب السكري) ويجعلها أكثر عرضة للانضغاط.
- الجلوس لفترات طويلة: الأشخاص الذين يجلسون لفترات طويلة دون حركة قد يكونون أكثر عرضة للإصابة بعرق النسا، خاصة إذا كانت وضعية الجلوس غير صحيحة.
- التدخين: يُعتقد أن التدخين يقلل من تدفق الدم إلى الأقراص الفقرية، مما يسرع من عملية التنكس ويجعل الأقراص أكثر عرضة للانزلاق.
- الحمل: يمكن أن يؤدي التغير في توزيع الوزن والضغط على العمود الفقري والأربطة المتراخية أثناء الحمل إلى ظهور أعراض عرق النسا.
من المهم التشاور مع طبيب متخصص مثل الأستاذ الدكتور محمد هطيف في صنعاء لتحديد السبب الدقيق لعرق النسا لديك، حيث أن التشخيص الصحيح هو الخطوة الأولى نحو العلاج الفعال.
أعراض عرق النسا
تتميز أعراض عرق النسا بنمط معين يسهل التعرف عليه، ولكن شدتها وموقعها يمكن أن تختلف بشكل كبير من شخص لآخر، اعتمادًا على موقع وشدة انضغاط العصب.
الألم المميز
السمة الأكثر شيوعًا لعرق النسا هي الألم الذي ينتشر على طول مسار العصب الوركي.
- موقع الألم: يبدأ الألم عادة في أسفل الظهر، ويمتد عبر الأرداف، وينزل إلى الجزء الخلفي من إحدى الساقين، وقد يصل إلى القدم والأصابع. نادرًا ما يؤثر عرق النسا على كلتا الساقين في نفس الوقت.
- طبيعة الألم: يمكن أن يوصف الألم بأنه حارق، لاذع، طاعن، أو كصدمة كهربائية. قد يكون ثابتًا أو متقطعًا، وقد يتفاقم مع بعض الحركات.
- شدة الألم: تتراوح شدة الألم من خفيف ومزعج إلى شديد وموهن، مما يجعل الوقوف أو المشي أو حتى الجلوس أمرًا صعبًا للغاية.
- العوامل التي تفاقم الألم: غالبًا ما يزداد الألم سوءًا مع السعال، العطس، الجلوس لفترات طويلة، أو الوقوف لفترات طويلة. قد يجد بعض المرضى الراحة عند الاستلقاء.
الأعراض المصاحبة
بالإضافة إلى الألم، قد يعاني مرضى عرق النسا من أعراض عصبية أخرى تشير إلى تهيج أو تلف العصب:
- الخدر والتنميل: شعور بالخدر أو "الدبابيس والإبر" (Pins and needles) على طول مسار العصب في الساق أو القدم.
- الضعف العضلي: قد يلاحظ بعض المرضى ضعفًا في عضلات الساق أو القدم المصابة، مما يؤثر على قدرتهم على المشي أو رفع القدم (Drop Foot).
- صعوبة في تحريك الساق أو القدم: قد يشعر المريض بصعوبة في تحريك الساق أو القدم المتأثرة.
- فقدان الإحساس: في الحالات الشديدة، قد يحدث فقدان للإحساس في جزء من الساق أو القدم.
متى تطلب الرعاية الطبية
على الرغم من أن معظم حالات عرق النسا تتحسن بالعلاج التحفظي، إلا أن هناك بعض الأعراض التي تستدعي طلب الرعاية الطبية الفورية، حيث قد تشير إلى حالة أكثر خطورة:
- فقدان السيطرة على المثانة أو الأمعاء: هذا العرض هو علامة على متلازمة ذنب الفرس (Cauda Equina Syndrome)، وهي حالة طارئة تتطلب جراحة عاجلة لمنع تلف دائم للأعصاب.
- ضعف مفاجئ أو شديد في الساق: إذا تطور الضعف بسرعة أو كان شديدًا لدرجة تمنعك من المشي.
- ألم شديد ومفاجئ بعد إصابة: خاصة إذا كان مصحوبًا بخدر أو ضعف.
- ألم عرق النسا في كلتا الساقين: هذا قد يشير أيضًا إلى متلازمة ذنب الفرس.
- تفاقم الأعراض بشكل مطرد: إذا كانت الأعراض تزداد سوءًا بمرور الوقت بدلًا من التحسن.
يُعد الأستاذ الدكتور محمد هطيف في صنعاء خبيرًا في تقييم هذه الأعراض وتحديد ما إذا كانت حالتك تتطلب تدخلًا عاجلًا أو يمكن علاجها بخيارات أقل تدخلاً. لا تتردد في طلب استشارته عند ظهور أي من هذه الأعراض المقلقة.
تشخيص عرق النسا
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة لعرق النسا. نظرًا لأن عرق النسا هو عرض لمشكلة كامنة، فإن تحديد السبب الأساسي أمر بالغ الأهمية. يعتمد التشخيص على مزيج من التاريخ الطبي المفصل، الفحص البدني الشامل، وفي بعض الأحيان، اختبارات التصوير والأعصاب.
التاريخ والفحص البدني
يبدأ التشخيص عادة بمقابلة مفصلة مع الطبيب، حيث يسأل عن:
- تاريخ الألم: متى بدأ الألم؟ ما هي طبيعته (حارق، طاعن، خدر)؟ أين ينتشر؟ ما الذي يجعله أفضل أو أسوأ؟
- التاريخ الصحي العام: هل تعاني من أمراض مزمنة مثل السكري؟ هل تعرضت لإصابات سابقة؟
- نمط الحياة: طبيعة عملك، عاداتك الرياضية، وضعية الجلوس والنوم.
يلي ذلك الفحص البدني الذي يُجريه الأستاذ الدكتور محمد هطيف في صنعاء، والذي يتضمن:
- تقييم الحركة: ملاحظة كيفية المشي، الجلوس، والوقوف.
- فحص القوة العضلية: اختبار قوة عضلات الساق والقدم.
- اختبار ردود الفعل (المنعكسات): فحص المنعكسات في الركبة والكاحل.
- اختبار الإحساس: تقييم القدرة على الشعور باللمس، الوخز، والحرارة في الساق والقدم.
- اختبار رفع الساق المستقيم (Straight Leg Raise Test): يُعد هذا الاختبار شائعًا جدًا لتشخيص عرق النسا. يستلقي المريض على ظهره ويرفع الطبيب ساقه المستقيمة. إذا شعر المريض بألم حاد ينتشر إلى الساق عند زاوية معينة (عادة أقل من 60 درجة)، فهذا يشير بقوة إلى انضغاط العصب الوركي.
الفحوصات التصويرية والعصبية
إذا لم تكن الأعراض واضحة أو إذا لم تتحسن الحالة بالعلاج الأولي، قد يوصي الأستاذ الدكتور محمد هطيف بإجراء فحوصات إضافية لتحديد السبب الدقيق للانضغاط العصبي:
الأشعة السينية X-rays
يمكن للأشعة السينية أن تساعد في استبعاد بعض الأسباب الخطيرة للألم، مثل الكسور أو الأورام. كما يمكن أن تظهر علامات التغيرات التنكسية المرتبطة بالعمر، مثل تضيق المسافات بين الفقرات أو نمو النتوءات العظمية، لكنها لا تظهر تفاصيل الأنسجة الرخوة مثل الغضاريف أو الأعصاب.
التصوير بالرنين المغناطيسي MRI
يُعتبر التصوير بالرنين المغناطيسي هو الاختبار التصويري الأكثر فعالية لتشخيص عرق النسا. فهو يوفر صورًا مفصلة للأنسجة الرخوة، بما في ذلك الأقراص الفقرية، الأربطة، الأعصاب، والحبل الشوكي. يمكن للرنين المغناطيسي أن يكشف بوضوح عن الانزلاق الغضروفي، تضيق القناة الشوكية، الأورام، والتهابات التي قد تضغط على العصب الوركي.
التصوير المقطعي المحوسب CT Scan
في بعض الحالات، قد يُستخدم التصوير المقطعي المحوسب (CT Scan) كبديل للرنين المغناطيسي، خاصة إذا كان المريض لا يستطيع إجراء الرنين المغناطيسي (مثل وجود أجهزة معدنية مزروعة). يمكن أن يوفر صورًا مفصلة للعظام، وقد يتم حقن صبغة تباين (CT Myelogram) لتحسين رؤية الحبل الشوكي والأعصاب.
تخطيط كهربية العضل ودراسات الأعصاب
تُستخدم هذه الاختبارات لتقييم النشاط الكهربائي للعضلات والأعصاب.
* تخطيط كهربية العضل (EMG): يقيس الاستجابة الكهربائية للعضلات عند الراحة وأثناء الانقباض، ويمكن أن يحدد ما إذا كان هناك تلف في العصب الذي يغذي العضلة.
* دراسات توصيل الأعصاب (NCS): تقيس سرعة وقوة الإشارات الكهربائية التي تنتقل عبر الأعصاب. يمكن أن تساعد في تحديد ما إذا كان هناك تلف في العصب الوركي نفسه أو في جذوره، وتفريقه عن حالات أخرى تسبب أعراضًا مشابهة.
من خلال الجمع بين هذه الأدوات التشخيصية، يستطيع الأستاذ الدكتور محمد هطيف تحديد السبب الجذري لعرق النسا بدقة عالية، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة لمرضاه في صنعاء.
علاج عرق النسا
يهدف علاج عرق النسا إلى تخفيف الألم، تقليل الالتهاب، واستعادة الوظيفة الطبيعية للساق المصابة. في معظم الحالات (حوالي 80-90%)، يتحسن عرق النسا بالعلاج التحفظي غير الجراحي. ومع ذلك، في بعض الحالات، قد تكون الجراحة ضرورية.
العلاج التحفظي
يُعد العلاج التحفظي هو الخط الأول لمعظم حالات عرق النسا، ويشمل مجموعة متنوعة من الأساليب:
الراحة والنشاط
على عكس الاعتقاد الشائع، الراحة التامة في الفراش ليست موصى بها دائمًا. بدلاً من ذلك، يُنصح بالراحة المعدلة، والتي تعني تجنب الأنشطة التي تزيد الألم، مع الاستمرار في الحركة الخفيفة. المشي لمسافات قصيرة والقيام بتمارين التمدد اللطيفة يمكن أن يساعد في تقليل الالتهاب وتيبس العضلات.
الأدوية
- المسكنات التي لا تستلزم وصفة طبية (OTC Pain Relievers): مثل الأيبوبروفين والنابروكسين، وهي مضادات التهاب غير ستيرويدية (NSAIDs) تساعد في تقليل الألم والالتهاب.
- مرخيات العضلات (Muscle Relaxants): يمكن وصفها لتخفيف التشنجات العضلية التي قد تساهم في الألم.
- مضادات الالتهاب الستيرويدية الفموية (Oral Steroids): مثل البريدنيزون، تُستخدم لفترة قصيرة لتقليل الالتهاب الشديد.
- الأدوية المخصصة للألم العصبي (Neuropathic Pain Medications): مثل الجابابنتين أو البريجابالين، قد توصف للتحكم في الألم العصبي المزمن.
- مضادات الاكتئاب ثلاثية الحلقات (Tricyclic Antidepressants): بجرعات منخفضة، يمكن أن تساعد في تخفيف الألم العصبي وتحسين النوم.
العلاج الطبيعي
يُعد العلاج الطبيعي جزءًا حيويًا من خطة العلاج. سيقوم أخصائي العلاج الطبيعي بتصميم برنامج تمارين مخصص يشمل:
- تمارين التمدد (Stretching): لتحسين مرونة العمود الفقري والعضلات المحيطة به.
- تمارين تقوية العضلات الأساسية (Core Strengthening Exercises): لتقوية العضلات التي تدعم العمود الفقري.
- تمارين الوضعية الصحيحة (Posture Correction): لتعليم المريض كيفية الجلوس والوقوف والمشي بشكل صحيح.
- التقنيات اليدوية (Manual Therapy): مثل التدليك والعلاج اليدوي لتخفيف التوتر العضلي.
الحقن الشوكية
في بعض الحالات، قد يوصي الأستاذ الدكتور محمد هطيف بحقن الكورتيكوستيرويدات حول العصب الوركي (Epidural Steroid Injections). تُحقن هذه الأدوية مباشرة في الفراغ فوق الجافية حول جذور الأعصاب لتخفيف الالتهاب والألم. توفر هذه الحقن راحة مؤقتة، مما يسمح للمريض بالمشاركة بشكل أكثر فعالية في العلاج الطبيعي.
العلاج بالحرارة والبرودة
يمكن استخدام الكمادات الدافئة أو الباردة بالتناوب لتخفيف الألم والالتهاب.
العلاجات البديلة
قد يجد بعض المرضى راحة من علاجات مثل الوخز بالإبر (Acupuncture) أو العلاج بتقويم العمود الفقري (Chiropractic Care). ومع ذلك، من المهم مناقشة هذه الخيارات مع طبيبك لضمان أنها آمنة ومناسبة لحالتك.
العلاج الجراحي
يُعد التدخل الجراحي عادةً الملاذ الأخير، ويتم اللجوء إليه فقط عندما تفشل جميع خيارات العلاج التحفظي في توفير الراحة، أو عندما تكون الأعراض شديدة وتتفاقم، أو في حالات الطوارئ مثل متلازمة ذنب الفرس.
متى يتم النظر في الجراحة
- فشل العلاج التحفظي: استمرار الألم الشديد والموهن لأكثر من 6-12 أسبوعًا بالرغم من العلاج التحفظي المكثف.
- ضعف عصبي متفاقم: تدهور مستمر في قوة العضلات أو الإحساس.
- متلازمة ذنب الفرس: فقدان السيطرة على المثانة أو الأمعاء، أو خدر حول منطقة العجان (Perineum)، والتي تتطلب جراحة عاجلة.
أنواع الجراحة
- استئصال القرص المجهري (Microdiscectomy): هي الجراحة الأكثر شيوعًا لعرق النسا الناتج عن الانزلاق الغضروفي. يقوم الجراح بإزالة الجزء المنزلق من القرص الذي يضغط على العصب، عادةً من خلال شق صغير وباستخدام مجهر جراحي.
- بضع الصفيحة (Laminectomy/Laminotomy): تُجرى هذه الجراحة لتخفيف الضغط على الأعصاب في حالات تضيق القناة الشوكية. تتضمن إزالة جزء من الصفيحة (جزء من الفقرة العظمية) لتوسيع القناة الشوكية وتخفيف الضغط على الأعصاب.
- دمج الفقرات (Spinal Fusion): في بعض الحالات التي يكون فيها العمود الفقري غير مستقر، قد يوصى بدمج فقرتين أو أكثر معًا.
يُعد الأستاذ الدكتور محمد هطيف في صنعاء من أبرز الجراحين المتخصصين في جراحة العمود الفقري، ويتمتع بخبرة واسعة في إجراء هذه العمليات بأحدث التقنيات لضمان أفضل النتائج لمرضاه. قبل اتخاذ قرار بشأن الجراحة، سيناقش الدكتور هطيف معك جميع الخيارات المتاحة، المخاطر، والفوائد المتوقعة لضمان اتخاذ القرار الأنسب لحالتك.
التعافي والوقاية
التعافي من عرق النسا رحلة تتطلب الصبر والالتزام، بينما الوقاية هي مفتاح الحفاظ على صحة العمود الفقري وتجنب تكرار الأعراض. سواء خضعت لعلاج تحفظي أو جراحي، فإن اتباع إرشادات الرعاية بعد العلاج واتخاذ خطوات وقائية يمكن أن يحدث فرقًا كبيرًا.
التعافي بعد العلاج
تعتمد مدة التعافي على شدة الحالة، نوع العلاج، والالتزام بالخطة العلاجية.
بعد العلاج التحفظي
- الاستمرارية في العلاج الطبيعي: من الضروري الالتزام ببرنامج التمارين الموصوف من قبل أخصائي العلاج الطبيعي. هذه التمارين تساعد على تقوية العضلات، تحسين المرونة، واستعادة النطاق الكامل للحركة.
- إدارة الألم: قد تحتاج إلى الاستمرار في تناول الأدوية المسكنة أو المضادة للالتهاب حسب توجيهات الطبيب.
- تعديل الأنشطة اليومية: تجنب الأنشطة التي قد تزيد الألم، مثل رفع الأوزان الثقيلة أو الجلوس لفترات طويلة بوضعية خاطئة.
- العودة التدريجية للأنشطة: العودة إلى العمل، وممارسة الرياضة، والأنشطة الروتينية يجب أن تتم بشكل تدريجي وبناءً على توجيهات الطبيب. الاندفاع للعودة إلى المستوى السابق من النشاط قد يؤدي إلى انتكاسة وعودة الألم.
بعد التدخل الجراحي
إذا خضعت لعملية جراحية مثل استئصال القرص المجهري، فإن عملية التعافي تتطلب رعاية خاصة:
- النشاط المبكر: يُشجع المرضى عادةً على النهوض والمشي في نفس يوم الجراحة أو في اليوم التالي، حيث يساعد ذلك في منع تكون جلطات الدم وتقليل تيبس العضلات.
- تجنب الحركات المفاجئة (قاعدة BLT): يجب على المريض تجنب الانحناء (Bending)، رفع الأشياء الثقيلة (Lifting)، والالتواء (Twisting) لعدة أسابيع بعد الجراحة لحماية منطقة العمود الفقري التي تم إجراء الجراحة فيها.
- العناية بالجرح: الالتزام بتعليمات الطبيب حول كيفية الحفاظ على الجرح نظيفاً وجافاً لمنع حدوث أي التهابات.
- العلاج الطبيعي بعد الجراحة: بعد بضعة أسابيع من الجراحة، سيبدأ برنامج إعادة التأهيل لتقوية عضلات الظهر واستعادة المرونة بشكل آمن.
- المتابعة الطبية: من الضروري الالتزام بمواعيد المتابعة الدورية مع الأستاذ الدكتور محمد هطيف لتقييم تقدم حالة التعافي وضمان التئام الأنسجة بشكل سليم.
استراتيجيات الوقاية
على الرغم من أنه لا يمكن الوقاية من جميع حالات عرق النسا (خاصة تلك المرتبطة بالتقدم في العمر)، إلا أن هناك خطوات فعالة يمكن اتخاذها لحماية العمود الفقري وتقليل خطر تكرار المشكلة:
- ممارسة الرياضة بانتظام: التركيز على التمارين التي تقوي "العضلات الأساسية" (Core Muscles) في البطن وأسفل الظهر، حيث توفر هذه العضلات الدعم اللازم للعمود الفقري. الأنشطة ذات التأثير المنخفض مثل السباحة، المشي السريع، واليوغا تُعد خيارات ممتازة.
- الحفاظ على وضعية صحيحة:
- أثناء الجلوس: استخدم كرسياً يوفر دعماً جيداً لأسفل الظهر، واحرص على أن تكون قدميك مسطحتين على الأرض ومستوى الركبتين مساوياً للوركين أو أعلى قليلاً.
- أثناء الوقوف: قف بشكل مستقيم وتجنب التراخي. إذا كان عليك الوقوف لفترات طويلة، ضع إحدى قدميك على كرسي صغير أو مقعد بالتبادل لتقليل الضغط على أسفل الظهر.
- استخدام تقنيات الرفع السليمة: عند رفع أشياء ثقيلة، اعتمد على عضلات الساقين القوية بدلاً من ظهرك. اجلس بوضعية القرفصاء، حافظ على ظهرك مستقيماً، وارفع الحمل قريباً من جسمك. تجنب التواء الظهر أثناء الرفع.
- الحفاظ على وزن صحي: الوزن الزائد يضع ضغطاً إضافياً على فقرات وأقراص العمود الفقري، مما يزيد من فرص حدوث الانزلاق الغضروفي. اتباع نظام غذائي متوازن يساعد في الحفاظ على وزن مثالي.
- تجنب الجلوس لفترات طويلة: إذا كان عملك يتطلب الجلوس لساعات، احرص على أخذ فترات راحة قصيرة كل 30-45 دقيقة للوقوف والمشي والتمدد.
- اختيار فراش مريح وداعم: النوم على فراش (مرتبة) توفر دعماً كافياً للعمود الفقري وتساعد في الحفاظ على انحناءاته الطبيعية يمكن أن يقلل من إجهاد الظهر أثناء الليل.
إن الاهتمام بصحة عمودك الفقري اليوم هو استثمار في مستقبلك، ليضمن لك حياة نشطة وخالية من الآلام المزعجة لعرق النسا.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
