عرق النسا دليل شامل للأسباب الأعراض والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
**عرق النسا** هو متلازمة سريرية شائعة تصف الألم الجذري الناجم عن انضغاط أو تهيج العصب الوركي أو جذور الأعصاب القطنية العجزية. يتميز بألم يشع من أسفل الظهر أو الأرداف إلى الجزء الخلفي من الفخذ والساق. غالبًا ما يصاحب هذا الألم اضطرابات عصبية مثل التنميل، الخدر، أو الضعف في المنطقة المصابة، وهو يُعد عرضًا وليس تشخيصًا بحد ذاته.
عرق النسا: دليل شامل للأسباب، الأعراض، التشخيص، والعلاج المتقدم مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: عرق النسا هو ألم جذري ينشأ عن ضغط أو تهيج العصب الوركي، ويتميز بألم يمتد من أسفل الظهر إلى الساق. يشمل علاجه الراحة، الأدوية، العلاج الطبيعي، وفي الحالات الشديدة، الجراحة لتخفيف الضغط على العصب. يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، مرجعًا رائدًا في اليمن لتشخيص وعلاج حالات عرق النسا المعقدة، مستفيدًا من خبرته التي تتجاوز العشرين عامًا وأحدث التقنيات الجراحية.
مقدمة وباء الداء: فهم عرق النسا وتأثيره
يُعد عرق النسا (Sciatica) متلازمة سريرية شائعة تصف الألم الجذري الذي ينشأ عن انضغاط أو تهيج العصب الوركي أو جذور الأعصاب القطنية العجزية التي تساهم في تكوينه (L4-S3). من المهم فهم أن عرق النسا ليس تشخيصًا بحد ذاته، بل هو عرض أو مظهر لعملية مرضية كامنة في العمود الفقري. السمة المميزة لعرق النسا هي الألم الذي يشع من أسفل الظهر أو الأرداف إلى الجزء الخلفي من الفخذ والساق، وغالبًا ما يكون مصحوبًا باضطرابات عصبية مثل التنميل أو الخدر أو الضعف في منطقة جلدية أو عضلية محددة.
تتضمن الفيزيولوجيا المرضية لعرق النسا انضغاطًا ميكانيكيًا لجذر العصب، والذي غالبًا ما يتفاقم بسبب إطلاق وسائط التهابية (مثل فوسفوليباز A2، أكسيد النيتريك، البروستاجلاندين) من قرص غضروفي متدهور أو منفتق. يساهم هذا الالتهاب العصبي بشكل كبير في الإشارات المؤلمة ويديم الأعراض.
من الناحية الوبائية، يمثل عرق النسا عبئًا صحيًا كبيرًا على المجتمع. تتراوح معدلات الانتشار مدى الحياة بين 13% و40%، مع معدل إصابة سنوي يتراوح بين 1% و5%. عادةً ما يبلغ معدل الإصابة ذروته بين سن 30 و50 عامًا، وغالبًا ما يرتبط بانزلاق غضروفي قطني. في كبار السن (عادةً أكثر من 60 عامًا)، يتحول السبب الرئيسي نحو الحالات التنكسية مثل تضيق القناة الشوكية القطنية، والانزلاق الفقاري، وتكوين النتوءات العظمية الثانوية لالتهاب المفاصل الوجيهي. تشمل عوامل الخطر لعرق النسا العمر، والمتطلبات المهنية (مثل رفع الأثقال، الجلوس أو الوقوف لفترات طويلة، الآلات الاهتزازية)، والتدخين، والسمنة، والاستعداد الوراثي لتنكس القرص. في حين أن معظم نوبات عرق النسا تزول من تلقاء نفسها، فإن مجموعة كبيرة من المرضى تعاني من أعراض مزمنة أو متكررة تتطلب تدخلات متقدمة.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، وأستاذ جراحة العظام في جامعة صنعاء، مرجعًا رائدًا في تشخيص وعلاج حالات عرق النسا المعقدة. بخبرته التي تتجاوز العشرين عامًا في هذا المجال، يجمع الدكتور هطيف بين المعرفة الأكاديمية العميقة والخبرة السريرية الواسعة، ويستخدم أحدث التقنيات الطبية العالمية مثل الجراحة المجهرية (Microsurgery) لتقديم أفضل رعاية ممكنة لمرضاه، ملتزمًا بأعلى معايير الأمانة الطبية والمهنية.

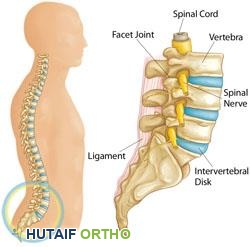
تشريح العصب الوركي والعمود الفقري القطني العجزي: فهم مصدر الألم
لفهم عرق النسا بشكل كامل، يجب علينا أولاً استكشاف التشريح المعقد للعصب الوركي والعمود الفقري القطني العجزي.
العصب الوركي (Sciatic Nerve)
العصب الوركي هو أكبر عصب في جسم الإنسان وأطولها. يتكون من اتحاد جذور الأعصاب الشوكية التي تنشأ من أجزاء مختلفة من الحبل الشوكي في منطقة أسفل الظهر والحوض:
* جذور الأعصاب القطنية السفلية (L4، L5): تأتي من الفقرات القطنية الرابعة والخامسة.
* جذور الأعصاب العجزية (S1، S2، S3): تأتي من الفقرات العجزية الأولى والثانية والثالثة.
تتجمع هذه الجذور لتشكل العصب الوركي، الذي يمر عبر عضلة الكمثري (Piriformis muscle) في الأرداف، ثم يتجه إلى أسفل الجزء الخلفي من الفخذ، حيث يتفرع إلى عصبين رئيسيين: العصب الشظوي المشترك (Common Peroneal Nerve) والعصب الظنبوبي (Tibial Nerve). هذه التفرعات بدورها تغذي العضلات والإحساس في الساق والقدم. أي ضغط أو تهيج على طول مسار هذا العصب، من جذوره في العمود الفقري وحتى تفرعاته، يمكن أن يؤدي إلى ظهور أعراض عرق النسا.
العمود الفقري القطني العجزي
العمود الفقري القطني العجزي هو الجزء السفلي من العمود الفقري، ويتكون من:
* الفقرات القطنية (Lumbar Vertebrae): خمس فقرات كبيرة (L1-L5) تتحمل معظم وزن الجزء العلوي من الجسم وتوفر المرونة للحركة.
* الفقرات العجزية (Sacral Vertebrae): خمس فقرات ملتحمة تشكل عظم العجز (Sacrum)، الذي يتصل بالحوض.
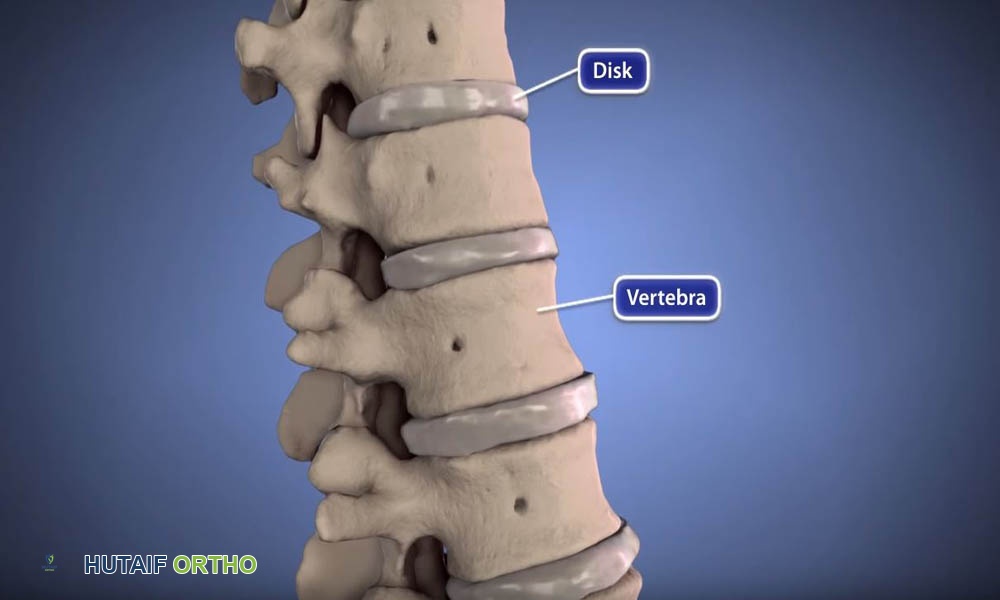
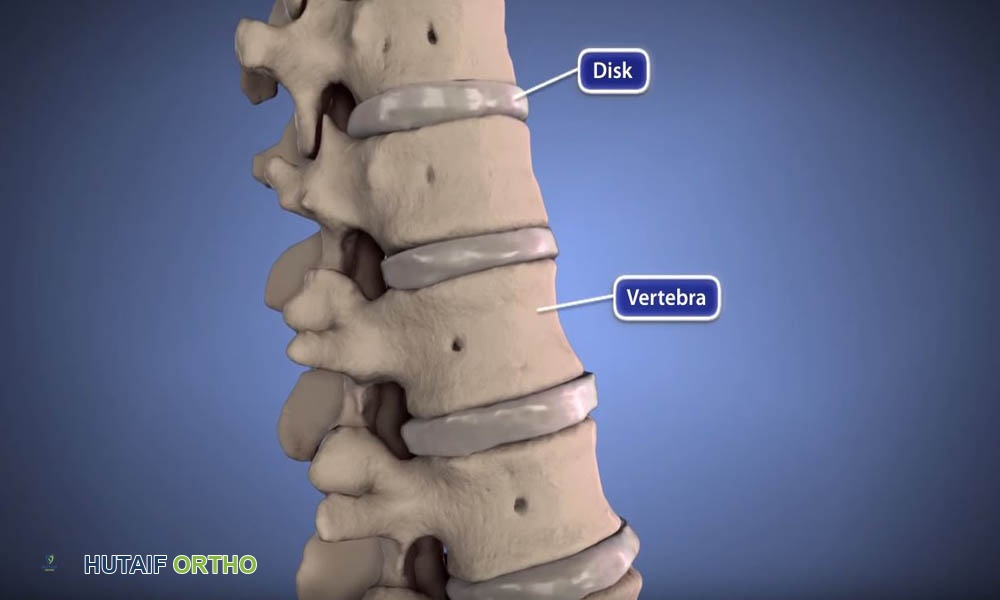
* الأقراص الفقرية (Intervertebral Discs): توجد بين كل فقرتين متجاورتين وتعمل كممتص للصدمات ومفاصل تسمح بالحركة. يتكون القرص من حلقة خارجية قوية تسمى الحلقة الليفية (Annulus Fibrosus) ولب داخلي هلامي يسمى النواة اللبية (Nucleus Pulposus).
* القناة الشوكية (Spinal Canal): هي القناة التي يمر من خلالها الحبل الشوكي وجذور الأعصاب.
* الثقوب العصبية (Neural Foramina): هي الفتحات الجانبية بين الفقرات التي تخرج منها جذور الأعصاب الشوكية.
عندما يحدث أي خلل في هذه التركيبات، مثل انزلاق غضروفي يضغط على جذر العصب، أو تضيق في القناة الشوكية، أو التهاب في المفاصل الوجيهية، يمكن أن يؤدي ذلك إلى تهيج العصب الوركي وظهور أعراض عرق النسا. يمتلك الأستاذ الدكتور محمد هطيف فهمًا عميقًا لهذا التشريح المعقد، مما يمكنه من تحديد مصدر المشكلة بدقة متناهية.
الأسباب الجذرية لعرق النسا: لماذا يحدث الألم؟
عرق النسا هو عرض لمشكلة أساسية، وليس مرضًا بحد ذاته. فهم الأسباب الكامنة أمر بالغ الأهمية لتحديد خطة العلاج المناسبة. تتعدد هذه الأسباب، وتتراوح من الشائعة إلى النادرة:
1. الانزلاق الغضروفي (Herniated Disc)
يُعد الانزلاق الغضروفي القطني السبب الأكثر شيوعًا لعرق النسا، حيث يمثل حوالي 90% من الحالات. يحدث عندما يتمزق الجزء الخارجي من القرص الفقري (الحلقة الليفية)، مما يسمح للجزء الداخلي الهلامي (النواة اللبية) بالبروز أو الانفجار والضغط مباشرة على جذر العصب الوركي القريب. يمكن أن يحدث هذا التمزق نتيجة للرفع غير الصحيح، الالتواء المفاجئ، أو ببساطة مع التقدم في العمر وتآكل الأقراص. يسبب الضغط الميكانيكي والالتهاب الكيميائي الناتج عن تسرب مواد القرص تهيجًا شديدًا للعصب.
2. تضيق القناة الشوكية القطنية (Lumbar Spinal Stenosis)
تضيق القناة الشوكية هو تضييق في القناة العظمية التي يمر من خلالها الحبل الشوكي وجذور الأعصاب. يحدث هذا التضيق عادةً نتيجة لتغيرات تنكسية مرتبطة بالعمر، مثل:
* نمو النتوءات العظمية (Osteophytes): نتوءات عظمية تتشكل على حواف الفقرات.
* تضخم الأربطة (Ligamentum Flavum Hypertrophy): سماكة في الرباط الأصفر الذي يربط بين الفقرات.
* تضخم المفاصل الوجيهية (Facet Joint Hypertrophy): تضخم في المفاصل التي تربط الفقرات ببعضها.
هذا التضييق يضغط على جذور الأعصاب، مما يؤدي إلى أعراض عرق النسا، والتي غالبًا ما تسوء مع الوقوف والمشي وتتحسن مع الجلوس أو الانحناء إلى الأمام (وضعية "عربة التسوق").
3. متلازمة الكمثري (Piriformis Syndrome)
تحدث هذه المتلازمة عندما تضغط عضلة الكمثري، وهي عضلة صغيرة تقع عميقًا في الأرداف، على العصب الوركي. يمكن أن يحدث هذا الضغط نتيجة لتشنج العضلة، إصابتها، أو تضخمها. على عكس الأسباب الأخرى، لا تنشأ هذه الحالة من العمود الفقري، بل من منطقة الأرداف. قد تتفاقم الأعراض مع الجلوس لفترات طويلة أو عند صعود الدرج.
4. الانزلاق الفقاري (Spondylolisthesis)
هو حالة تنزلق فيها فقرة من مكانها الطبيعي وتتحرك إلى الأمام فوق الفقرة التي تليها مباشرة. يمكن أن يكون هذا الانزلاق نتيجة لعيوب خلقية، إجهاد متكرر (خاصة لدى الرياضيين)، أو تنكس مرتبط بالعمر. عندما تنزلق الفقرة، يمكن أن تضيق القناة الشوكية أو تضغط مباشرة على جذور الأعصاب الشوكية، مما يسبب عرق النسا.
5. التهاب المفاصل الوجيهي (Facet Joint Arthropathy)
المفاصل الوجيهية هي مفاصل صغيرة تربط الفقرات ببعضها البعض في الجزء الخلفي من العمود الفقري. مع التقدم في العمر، يمكن أن تصاب هذه المفاصل بالتهاب المفاصل التنكسي، مما يؤدي إلى تضخمها وتكوين نتوءات عظمية تضغط على جذور الأعصاب الشوكية أثناء خروجها من العمود الفقري.
6. أسباب أقل شيوعًا لكنها خطيرة
- أورام العمود الفقري: يمكن أن تنمو الأورام داخل القناة الشوكية أو على جذور الأعصاب، مما يسبب ضغطًا تدريجيًا.
- الالتهابات (مثل التهاب القرص الفقري): العدوى في العمود الفقري يمكن أن تسبب التهابًا وتورمًا يؤثر على الأعصاب.
- الصدمات والإصابات: الكسور أو إصابات الأنسجة الرخوة في العمود الفقري أو الحوض يمكن أن تلحق الضرر بالعصب الوركي.
- النزيف داخل القناة الشوكية: نادر، لكنه قد يسبب ضغطًا حادًا.
- الحمل: يمكن أن يسبب وزن الجنين والضغط على العمود الفقري والأربطة ارتخاءً، مما يؤدي إلى عرق النسا المؤقت.
- متلازمة ذنب الفرس (Cauda Equina Syndrome): هذه حالة طبية طارئة ونادرة تحدث عندما يتم ضغط جميع جذور الأعصاب في الجزء السفلي من الحبل الشوكي بشدة. تتضمن الأعراض ضعفًا شديدًا في الساقين، فقدان الإحساس في منطقة السرج (perineum)، وفقدان السيطرة على المثانة والأمعاء. تتطلب هذه الحالة تدخلاً جراحيًا فوريًا لمنع تلف عصبي دائم.
يُشير الأستاذ الدكتور محمد هطيف إلى أن التشخيص الدقيق للسبب الجذري هو حجر الزاوية في العلاج الناجح. بفضل خبرته الواسعة، يمكنه التمييز بين هذه الأسباب المختلفة ووضع خطة علاجية مخصصة لكل مريض.
الأعراض والعلامات المميزة لعرق النسا: كيف يبدو الألم؟
تتراوح أعراض عرق النسا في شدتها ونمطها، ولكنها غالبًا ما تكون مميزة وتساعد في التشخيص. يجب الانتباه إلى أي من هذه الأعراض والبحث عن استشارة طبية.
1. الألم الممتد (Radiating Pain)
- الموقع: يبدأ الألم عادةً في أسفل الظهر أو الأرداف وينتشر إلى الجزء الخلفي من الفخذ والساق، وقد يصل إلى القدم والأصابع. عادةً ما يؤثر على جانب واحد من الجسم.
- الطبيعة: يوصف الألم غالبًا بأنه حارق، لاذع، طاعن، أو يشبه الصدمة الكهربائية. قد يكون ثابتًا أو متقطعًا، وقد تختلف شدته من خفيف إلى شديد جدًا وموهن.
2. التنميل والخدر (Numbness and Tingling)
- يصاحب الألم غالبًا شعور بالتنميل أو "الدبابيس والإبر" في مسار العصب الوركي، خاصة في الساق والقدم.
- قد يشعر المريض بخدر أو فقدان للإحساس في مناطق معينة من الجلد (Dermatomes) التي يغذيها العصب المتأثر.
3. الضعف العضلي (Muscle Weakness)
- في الحالات الأكثر شدة، قد يؤدي الضغط على العصب إلى ضعف في العضلات التي يغذيها، مما قد يؤثر على القدرة على المشي، رفع القدم (Foot Drop)، أو الوقوف على أطراف الأصابع.
- قد يلاحظ المريض صعوبة في تحريك الساق أو القدم بشكل طبيعي.
4. تفاقم الأعراض (Aggravating Factors)
- يزداد الألم عادةً مع بعض الأنشطة أو الأوضاع مثل:
- الجلوس لفترات طويلة: يزيد الضغط على أسفل الظهر.
- الوقوف لفترات طويلة: خاصة في حالات تضيق القناة الشوكية.
- السعال أو العطس: يزيد الضغط داخل البطن، مما ينقل الضغط إلى جذور الأعصاب.
- الانحناء أو الالتواء: يمكن أن يزيد من ضغط القرص على العصب.
- رفع الأثقال: يضع إجهادًا كبيرًا على العمود الفقري.
5. تخفيف الأعراض (Alleviating Factors)
- قد يجد بعض المرضى راحة مؤقتة عند الاستلقاء، أو تغيير الوضعية، أو المشي ببطء.
- في حالات تضيق القناة الشوكية، غالبًا ما يتحسن الألم عند الانحناء إلى الأمام (وضعية "عربة التسوق" أو الجلوس).
6. أعراض "العلامة الحمراء" (Red Flag Symptoms)
هذه الأعراض تتطلب رعاية طبية فورية لأنها قد تشير إلى حالة خطيرة مثل متلازمة ذنب الفرس أو تلف عصبي دائم:
* فقدان السيطرة على المثانة أو الأمعاء: (عدم القدرة على التبول أو التبرز، أو سلس البول/البراز).
* ضعف متفاقم أو مفاجئ في إحدى الساقين أو كلتيهما.
* خدر شديد أو فقدان للإحساس في منطقة السرج (Perineum): المنطقة المحيطة بالأعضاء التناسلية والشرج.
* ألم شديد لا يطاق لا يستجيب للمسكنات.
* ألم عرق النسا على كلا الجانبين (Bilateral Sciatica).
عند الأستاذ الدكتور محمد هطيف، يتم أخذ كل هذه الأعراض بعين الاعتبار في التقييم الأولي، مع التركيز على تحديد أي علامات حمراء تتطلب تدخلاً عاجلاً. خبرته الطويلة تسمح له بالتعرف على الأنماط الدقيقة للأعراض التي تشير إلى مشكلة معينة.
التشخيص الدقيق لعرق النسا: مفتاح العلاج الفعال
التشخيص الدقيق هو الخطوة الأولى والأكثر أهمية في إدارة عرق النسا. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين التاريخ الطبي المفصل، الفحص السريري الدقيق، واستخدام أحدث تقنيات التصوير.
1. التاريخ الطبي الشامل (Comprehensive Medical History)
يبدأ التشخيص بسؤال المريض عن:
* طبيعة الألم: متى بدأ، شدته، نمطه (حارق، وخز، كهربائي)، هل ينتشر إلى الساق والقدم.
* العوامل التي تفاقم أو تخفف الألم: الجلوس، الوقوف، السعال، العطس، المشي، الاستلقاء.
* الأعراض المصاحبة: التنميل، الخدر، الضعف العضلي، أي مشاكل في التحكم بالمثانة أو الأمعاء.
* التاريخ المرضي السابق: إصابات الظهر، الجراحات السابقة، الأمراض المزمنة.
* المهنة ونمط الحياة: طبيعة العمل، مستوى النشاط البدني، التدخين، الوزن.
2. الفحص السريري الدقيق (Thorough Physical Examination)
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص عصبي وعضلي هيكلي شامل لتقييم:
* وضعية الجسم والمشي: ملاحظة أي انحرافات أو عرج.
* مدى الحركة: تقييم مرونة العمود الفقري في أسفل الظهر.
* اختبار رفع الساق المستقيمة (Straight Leg Raise Test): يعتبر هذا الاختبار إيجابيًا إذا شعر المريض بألم عرق النسا (وليس مجرد تمدد عضلي) عند رفع ساقه المستقيمة بزاوية معينة، مما يشير إلى تهيج جذر العصب.
* القوة العضلية: اختبار قوة عضلات الساق والقدم لتحديد أي ضعف عصبي.
* الإحساس: فحص الإحساس باللمس، الألم، ودرجة الحرارة في مناطق مختلفة من الساق والقدم (Dermatomes).
* المنعكسات الوترية العميقة: اختبار منعكسات الركبة والكاحل (مثل منعكس أخيل) لتقييم وظيفة الأعصاب.
3. الدراسات التصويرية المتقدمة (Advanced Imaging Studies)
- الأشعة السينية (X-rays): تساعد في تقييم العظام، مثل الكشف عن الانزلاق الفقاري، أو تضيق المساحات بين الفقرات، أو النتوءات العظمية. لا تظهر الأقراص اللينة أو الأعصاب.
-
التصوير بالرنين المغناطيسي (MRI): المعيار الذهبي لتشخيص مشاكل العمود الفقري التي تؤثر على الأعصاب. يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الفقرية، الأربطة، الحبل الشوكي، وجذور الأعصاب. يمكنه تحديد الانزلاق الغضروفي، تضيق القناة الشوكية، الأورام، والالتهابات بدقة عالية.
-
التصوير المقطعي المحوسب (CT Scan): يستخدم عندما لا يكون التصوير بالرنين المغناطيسي متاحًا أو ممنوعًا، أو لتقييم الهياكل العظمية بشكل أفضل. قد يتم حقن صبغة (CT Myelogram) لتحسين رؤية القناة الشوكية وجذور الأعصاب.
- دراسات توصيل العصب وتخطيط كهربائية العضل (Nerve Conduction Studies / EMG): قد تستخدم في بعض الحالات للمساعدة في تحديد مدى تلف العصب، أو لتحديد ما إذا كانت الأعراض ناجمة عن مشكلة أخرى غير العمود الفقري (مثل اعتلال الأعصاب الطرفية)، أو لتمييز متلازمة الكمثري عن عرق النسا الناتج عن العمود الفقري.
بفضل خبرته التي تزيد عن 20 عامًا، وقدرته على تحليل هذه الفحوصات بدقة، يتمكن الأستاذ الدكتور محمد هطيف من الوصول إلى تشخيص دقيق وموثوق، وهو ما يضمن وضع خطة علاجية فعالة وموجهة لمعالجة السبب الجذري لألم عرق النسا.
خيارات العلاج الشاملة لعرق النسا: من التحفظي إلى الجراحي
تتعدد خيارات علاج عرق النسا وتتراوح بين العلاجات التحفظية غير الجراحية والجراحات المتقدمة. يهدف العلاج إلى تخفيف الألم، تقليل الالتهاب، استعادة الوظيفة، ومنع تكرار الأعراض. يتبع الأستاذ الدكتور محمد هطيف نهجًا علاجيًا متدرجًا، يبدأ بالعلاجات الأقل توغلاً وينتقل إلى الخيارات الجراحية فقط عند الضرورة القصوى.
أولاً: العلاج التحفظي (Conservative Treatment)
معظم حالات عرق النسا (حوالي 80-90%) تتحسن تلقائيًا خلال بضعة أسابيع أو أشهر مع العلاج التحفظي.
1. الراحة المعدلة والأنشطة الخفيفة
- تجنب الأنشطة التي تزيد الألم، ولكن لا ينصح بالراحة التامة في الفراش لفترات طويلة، حيث يمكن أن تؤدي إلى تصلب العضلات وتأخر الشفاء.
- ينصح بالحفاظ على النشاط الخفيف والمشي المنتظم ضمن تحمل الألم.
2. الأدوية (Medications)
- مسكنات الألم التي لا تستلزم وصفة طبية: مثل الباراسيتامول (Acetaminophen) لتخفيف الألم الخفيف.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين (Ibuprofen) أو النابروكسين (Naproxen) لتقليل الألم والالتهاب.
- مرخيات العضلات (Muscle Relaxants): قد توصف لتخفيف التشنجات العضلية المصاحبة.
- مضادات الاكتئاب ثلاثية الحلقات (Tricyclic Antidepressants) أو مضادات الاختلاج (Anticonvulsants): مثل الجابابنتين (Gabapentin) أو البريغابالين (Pregabalin) قد تستخدم لتهدئة الألم العصبي المزمن.
- الستيرويدات الفموية (Oral Corticosteroids): قد توصف لدورة قصيرة لتقليل الالتهاب والألم الشديد.
3. العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation)
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي ويشرف عليه الأستاذ الدكتور محمد هطيف باهتمام كبير.
* التمارين العلاجية: تقوية عضلات الظهر والبطن (Core Muscles)، تحسين المرونة، تمارين الإطالة (خاصة لأوتار الركبة وعضلة الكمثري).
* التقنيات اليدوية: التدليك، التعبئة المشتركة (Joint Mobilization) لتحسين حركة العمود الفقري.
* العلاج بالحرارة والبرودة: الكمادات الدافئة أو الباردة لتخفيف الألم والتشنج العضلي.
* التثقيف الوقائي: تعليم المريض كيفية الحفاظ على وضعية صحيحة، تقنيات الرفع الآمنة، وتعديل الأنشطة اليومية.
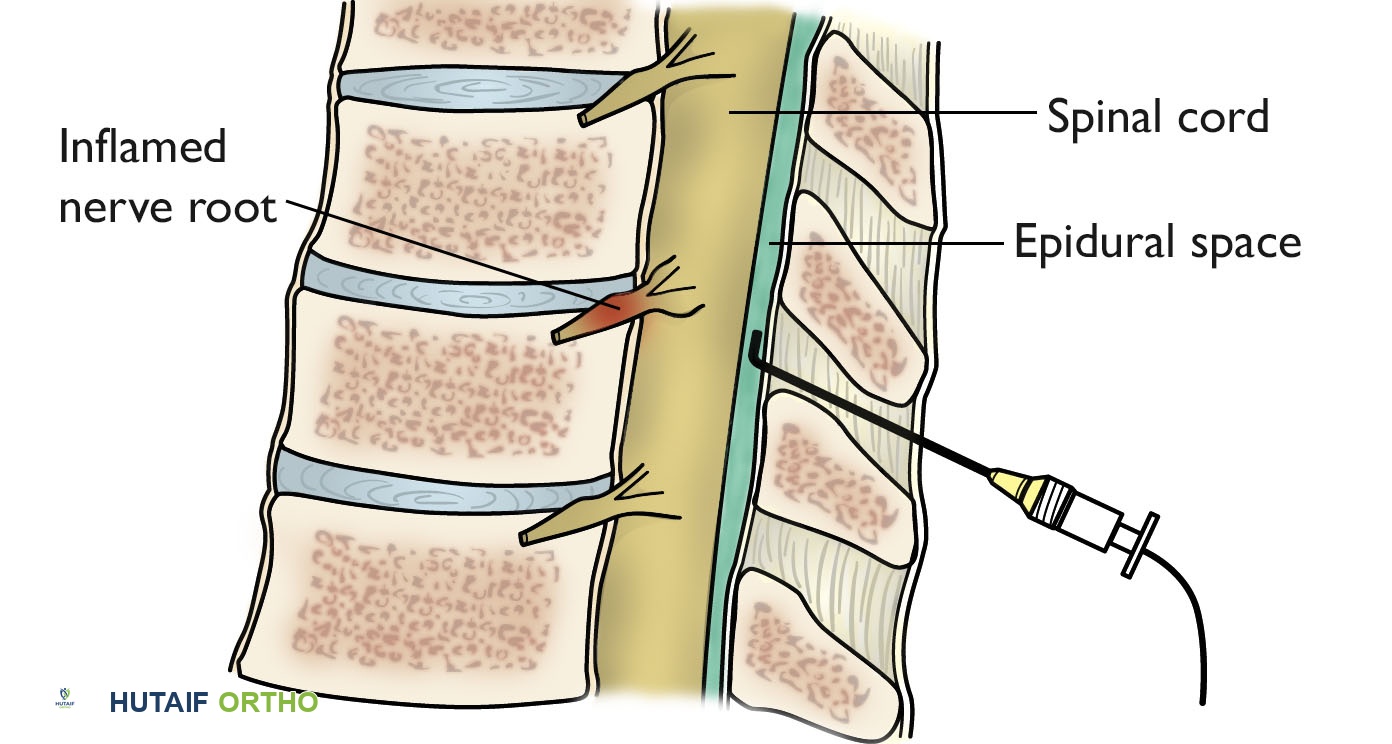
4. حقن الستيرويد فوق الجافية (Epidural Steroid Injections)
- يتم حقن مزيج من الستيرويد (مضاد للالتهاب قوي) ومخدر موضعي في الفراغ فوق الجافية حول جذور الأعصاب المصابة.
- تهدف هذه الحقن إلى تقليل الالتهاب والألم مباشرة في المنطقة المتأثرة.
- توفر راحة مؤقتة لعدة أسابيع أو أشهر، مما يتيح للمريض المشاركة بفعالية أكبر في العلاج الطبيعي.
- يتم إجراؤها عادةً تحت توجيه الأشعة السينية (Fluoroscopy) لضمان الدقة والأمان.
5. العلاجات التكميلية والبديلة (Complementary and Alternative Therapies)
- الوخز بالإبر (Acupuncture): قد يوفر بعض الراحة لبعض المرضى.
- العلاج بتقويم العمود الفقري (Chiropractic Care): يجب أن يتم بحذر وتحت إشراف طبيب مؤهل، خاصة في حالات الانزلاق الغضروفي الحاد.
ثانياً: العلاج الجراحي (Surgical Treatment)
يُوصى بالجراحة فقط عندما تفشل العلاجات التحفظية في تخفيف الأعراض بعد فترة كافية (عادة 6-12 أسبوعًا)، أو في حالات الأعراض الشديدة والمتفاقمة، أو عند وجود علامات حمراء.
دواعي الجراحة الرئيسية:
- فشل العلاج التحفظي: استمرار الألم الشديد والموهن رغم العلاج غير الجراحي.
- تفاقم الضعف العصبي: مثل تطور "تدلي القدم" (Foot Drop) أو ضعف عضلي كبير.
- متلازمة ذنب الفرس (Cauda Equina Syndrome): وهي حالة طارئة تتطلب جراحة فورية.
- ألم لا يطاق: ألم شديد يؤثر بشكل كبير على جودة حياة المريض.
أنواع الجراحات لعرق النسا:
1. استئصال القرص المجهري (Microdiscectomy):
* الهدف: إزالة الجزء المنزلق من القرص الغضروفي الذي يضغط على جذر العصب.
* الإجراء: يتم تحت التخدير العام. يقوم الجراح بعمل شق صغير (حوالي 2-3 سم) في الظهر. باستخدام مجهر جراحي عالي التكبير وأدوات دقيقة، يقوم الجراح بإزالة جزء صغير من العظم (Laminectomy الجزئي) أو الرباط الأصفر للوصول إلى العصب والقرص. ثم يتم إزالة الجزء البارز أو الممزق من القرص الغضروفي الذي يضغط على العصب.
- مزاياها:
- **أقل تو
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
