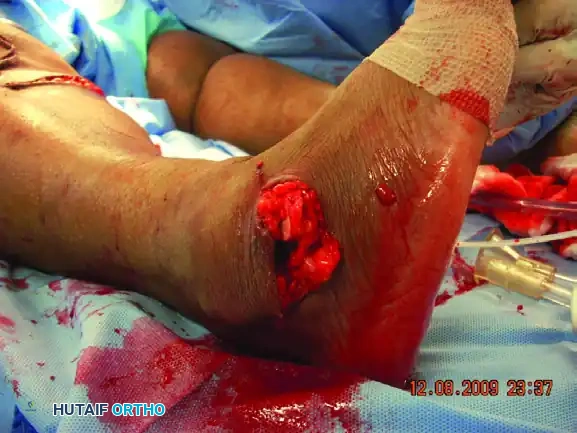
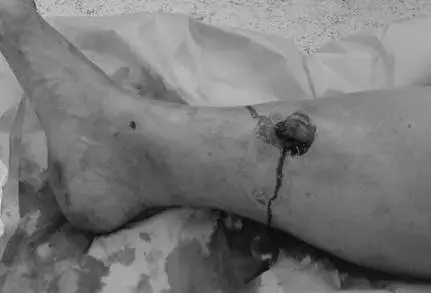
تثبيت مفصل رسغ القدم المشطي: الحل المتقدم لآلام منتصف القدم المزمنة مع الأستاذ الدكتور محمد هطيف
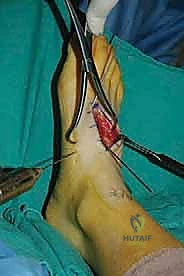
الخلاصة الطبية
تثبيت مفصل رسغ القدم المشطي هو إجراء جراحي حيوي يهدف إلى دمج مفاصل منتصف القدم المتضررة، خاصةً الأول والثاني والثالث، لعلاج خشونة القدم المزمنة والألم الشديد. يركز العلاج على استعادة وظيفة القدم الطبيعية والمشي الخالي من الألم، ويتم بإشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: تثبيت مفصل رسغ القدم المشطي (TMT Arthrodesis) هو إجراء جراحي حيوي ومتقدم يهدف إلى دمج مفاصل منتصف القدم المتضررة، خاصةً المفاصل الأول والثاني والثالث، لعلاج خشونة القدم المزمنة، وتشوهات ما بعد الصدمة، والألم الشديد المنهك. يركز هذا العلاج الجذري على استعادة وظيفة القدم الطبيعية، وتصحيح التشوه، وضمان المشي الخالي من الألم. يتم إجراء هذه الجراحة المعقدة بأعلى نسب النجاح تحت إشراف خبراء النخبة مثل الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل، والذي يُعد المرجع الأول في اليمن وصنعاء لجراحات القدم والكاحل المعقدة.

مقدمة شاملة عن تثبيت مفصل رسغ القدم المشطي (TMT Arthrodesis)
مرحبًا بكم في الدليل الطبي الأوسع والأكثر شمولاً في العالم العربي حول عملية تثبيت مفصل رسغ القدم المشطي. يُعد هذا الإجراء الجراحي الدقيق (Tarsometatarsal Fusion) بمثابة طوق النجاة الأخير والفعال للمرضى الذين استنفدوا كافة سبل العلاج التحفظي، وما زالوا يعانون من آلام مبرحة تعيق أبسط تفاصيل حياتهم اليومية، مثل الوقوف أو المشي لمسافات قصيرة.
إذا كنت تعاني من آلام مزمنة في منتصف القدم، أو خشونة متقدمة تآكلت معها غضاريف مفاصلك، أو تشوهات ناتجة عن إصابات قديمة (مثل إصابات ليزفرانك - Lisfranc injuries) التي لم تلتئم بشكل صحيح، فإن هذا الدليل مُصمم خصيصًا لك. تؤثر مشاكل منتصف القدم بشكل مباشر على جودة الحياة، حيث تتحول كل خطوة إلى معاناة حقيقية، وتتغير طريقة المشي (العرج)، مما يؤدي تباعاً إلى مشاكل ثانوية في الركبة، الورك، وأسفل الظهر بسبب اختلال الميكانيكا الحيوية للجسم.
تُعد مفاصل رسغ القدم المشطية (TMT joints) حجر الزاوية والقوس الداعم في منتصف القدم. إنها تلعب دورًا حاسمًا ومعقدًا في دعم وزن الجسم بالكامل وتوزيع القوى الميكانيكية الهائلة التي تتولد أثناء الحركة، الركض، والقفز. عندما تتضرر هذه المفاصل الحساسة بسبب الإصابات الرضحية، أو الأمراض الالتهابية (مثل الروماتويد)، أو الخشونة التنكسية الشديدة، ينهار هذا القوس الداعم، مما يؤدي إلى ألم منهك وتقييد كبير ومؤلم في الحركة.
في هذا الدليل الطبي الموسع، سنأخذك في رحلة معرفية عميقة، نشرح لك فيها كل ما تحتاج معرفته عن عملية تثبيت مفصل رسغ القدم المشطي. سنبدأ بفهم تشريح القدم المعقد والمذهل، مرورًا بالأسباب الجذرية والأعراض السريرية، وصولًا إلى أدق تفاصيل الإجراء الجراحي داخل غرفة العمليات، وخطة التعافي وإعادة التأهيل الصارمة. والأهم من ذلك، سنسلط الضوء على كيف يمكن للخبرة الاستثنائية للأستاذ الدكتور محمد هطيف، أحد أبرز وأمهر جراحي العظام في صنعاء واليمن، أن تحدث فرقًا حقيقيًا في رحلتك نحو الشفاء التام. هدفنا هو تزويدك بالمعلومات الوافية، الدقيقة، والموثوقة علمياً لمساعدتك على اتخاذ قرار مستنير يعيد لك القدرة على المشي بثقة وبدون ألم.
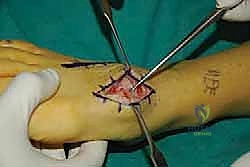
التشريح المعقد والمذهل لمنتصف القدم
تُعتبر القدم البشرية تحفة هندسية حيوية، وهيكلاً معقدًا ومذهلاً، صُمم خصيصًا ليجمع بين الصلابة القصوى (لدفع الجسم للأمام) والمرونة العالية (لامتصاص الصدمات والتكيف مع التضاريس المختلفة) في آن واحد. لفهم عملية تثبيت مفصل رسغ القدم المشطي وكيف تعمل، من الضروري والمهم جداً أن نلقي نظرة طبية دقيقة على تشريح منتصف القدم، حيث تقع هذه المفاصل الحيوية التي تربط بين مؤخرة القدم ومقدمتها.
تتكون القدم وظيفياً وتشريحياً من ثلاثة أعمدة رئيسية، تعمل بتناغم تام:
1. العمود الإنسي (العمود الصلب - Medial Column)
هذا هو الجزء الأهم في سياق عملية التثبيت. يتكون هذا العمود من الأشعة (Rays) الأولى والثانية والثالثة.
* الشعاع الأول (First Ray): يضم العظم الإسفيني الإنسي (Medial Cuneiform) والعظم المشطي الأول (First Metatarsal). هذا المفصل حيوي جداً في مرحلة الدفع (Push-off) أثناء المشي.
* الشعاع الثاني (Second Ray): يضم العظم الإسفيني الأوسط (Middle Cuneiform) والعظم المشطي الثاني. يُعد هذا المفصل بمثابة "حجر العقد" (Keystone) في قوس القدم، حيث يكون العظم المشطي الثاني محشوراً بين العظام الإسفينية الثلاثة، مما يمنحه ثباتاً هائلاً ولكنه يجعله عرضة للكسور والخلع في حالات الحوادث.
* الشعاع الثالث (Third Ray): يضم العظم الإسفيني الوحشي (Lateral Cuneiform) والعظم المشطي الثالث.
الميزة الحيوية: هذه المفاصل (الأول والثاني والثالث TMT) تتميز بحركة طبيعية ضئيلة جدًا (حوالي 1 إلى 2 ملم فقط). وظيفتها الأساسية ليست الحركة، بل توفير الصلابة، الاستقرار، والدفع أثناء المشي. لهذا السبب الجوهري، يُعد "دمج" أو "تثبيت" هذه المفاصل هو الخيار الجراحي المفضل والذهبي عند تضررها، لأن المريض لن يفقد حركة حيوية، بل سيكتسب قدماً صلبة وخالية من الألم.
2. العمود الوحشي (العمود المرن - Lateral Column)
يشمل مفاصل TMT الرابعة والخامسة، التي تربط العظم المكعبي (Cuboid) بالعظمين المشطيين الرابع والخامس.
الميزة الحيوية: على عكس العمود الإنسي، هذه المفاصل أكثر مرونة بكثير بطبيعتها (تتحرك حتى 10 ملم أو أكثر). هذه المرونة تسمح للقدم بالتكيف مع الأسطح غير المستوية والحصى أثناء المشي. ولهذا السبب، يتجنب الجراحون الماهرون مثل الأستاذ الدكتور محمد هطيف تثبيت هذه المفاصل إلا في حالات الضرورة القصوى، وغالبًا ما يتم التعامل مع خشونة العمود الوحشي بإجراءات تحافظ على الحركة لتجنب تيبس القدم بالكامل.
هياكل حيوية دقيقة يجب على الجراح معرفتها في منتصف القدم:
- مفصل TMT الأول: يتميز بعمق كبير، يتراوح بين 28 إلى 30 ملم من ظهر القدم إلى باطنها. هذا العمق يمثل تحدياً جراحياً، حيث يجب على الجراح الماهر إزالة الغضروف التالف بالكامل من أقصى الظهر إلى أقصى الباطن لضمان التئام العظم (Fusion) بنجاح.
- مفصل TMT الثاني: يتميز بموقعه الغائر والمحمي بين العظمين الإسفينيين الإنسي والوحشي، مما يضيف استقرارًا ميكانيكياً كبيراً لمنتصف القدم، ولكنه يتطلب تقنيات دقيقة للوصول إليه جراحياً دون الإضرار بالأنسجة المحيطة.
الأعصاب والأوعية الدموية (خريطة الخطر الجراحي):
الجانب الظهري (العلوي) من منتصف القدم يتميز بوجود طبقة رقيقة جداً من الأنسجة تحت الجلد، مما يجعل الأعصاب والأوعية الدموية سطحية وعرضة للإصابة أثناء الجراحة. من أهم هذه الهياكل:
* العصب الشظوي العميق (Deep Peroneal Nerve): يوفر الإحساس في المنطقة الواقعة بين إصبع القدم الكبير والإصبع الثاني، ويتحكم في بعض العضلات الدقيقة في القدم. حمايته أثناء الجراحة أمر حتمي لتجنب التنميل المزمن.
* الشريان الظهري للقدم (Dorsalis Pedis Artery): الشريان الرئيسي الذي يغذي الجزء الأمامي من القدم بالدم المحمل بالأكسجين. أي ضرر لهذا الشريان قد يهدد حيوية القدم.
* الأعصاب الجلدية الظهرية (Dorsal Cutaneous Nerves): فروع حسية صغيرة توفر الإحساس لظهر القدم.
إن الفهم العميق والمفصل لهذه الهياكل التشريحية المعقدة هو ما يميز الأستاذ الدكتور محمد هطيف وفريقه الطبي. من خلال استخدام تقنيات الجراحة الميكروسكوبية وخبرته الطويلة، يضمن إجراء الجراحة بأقصى درجات الدقة، متجنباً أي ضرر لهذه الهياكل الحيوية، ومحققاً أعلى معدلات الأمان للمريض.
الأسباب الجذرية لآلام وخشونة منتصف القدم
لا تحدث خشونة وتلف مفاصل رسغ القدم المشطية من فراغ. هناك العديد من الأسباب والعوامل الميكانيكية والمرضية التي تؤدي إلى تدهور هذه المفاصل بمرور الوقت. فهم السبب الدقيق هو الخطوة الأولى نحو وضع خطة العلاج المثلى. تشمل الأسباب الرئيسية ما يلي:
1. الإصابات الرضحية (خشونة ما بعد الصدمة - Post-Traumatic Arthritis)
تُعد الإصابات هي السبب الأول والأكثر شيوعًا لخشونة منتصف القدم.
* إصابات ليزفرانك (Lisfranc Injuries): هي كسور أو خلع في مفاصل TMT. تحدث غالباً بسبب حوادث السيارات، السقوط من ارتفاع، أو الإصابات الرياضية العنيفة (مثل التواء القدم بشدة أثناء ركوب الخيل أو لعب كرة القدم). إذا لم يتم تشخيص هذه الإصابات وعلاجها بشكل صحيح وفوري، فإن المفاصل تلتئم في وضع غير طبيعي، مما يؤدي إلى تآكل الغضاريف بسرعة هائلة وظهور خشونة مبكرة ومؤلمة للغاية.
* الكسور الدقيقة المتكررة: التي تحدث للرياضيين أو العسكريين نتيجة الإجهاد المستمر على منتصف القدم.
2. الفصال العظمي الأولي (Primary Osteoarthritis)
وهو التآكل الطبيعي لغضاريف المفاصل الذي يحدث مع التقدم في العمر (الخشونة التنكسية).
* في منتصف القدم، يحدث هذا التآكل نتيجة سنوات من تحمل وزن الجسم والمشي.
* يزداد خطر الإصابة بالفصال العظمي الأولي لدى الأشخاص الذين يعانون من القدم المسطحة (Flat Foot) أو القدم الجوفاء (High Arch)، حيث تؤدي هذه التشوهات إلى توزيع غير متكافئ للضغط على مفاصل TMT، مما يسرع من عملية تآكل الغضروف في مناطق معينة دون غيرها.
3. التهاب المفاصل الروماتويدي والأمراض المناعية (Rheumatoid Arthritis)
التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي يقوم فيه جهاز المناعة بمهاجمة الغشاء الزليلي المبطن للمفاصل، مما يؤدي إلى التهاب مزمن، تورم، وتدمير تدريجي لغضاريف وعظام منتصف القدم.
* المرضى الذين يعانون من هذا النوع غالباً ما يواجهون تشوهات شديدة في القدم، وتكون مفاصلهم غير مستقرة تماماً، مما يجعل عملية التثبيت (Arthrodesis) الخيار الأفضل لاستعادة استقرار القدم.
4. قدم شاركو (Charcot Arthropathy)
حالة خطيرة ترتبط غالباً بمرض السكري المتقدم والاعتلال العصبي المحيطي.
* بسبب فقدان الإحساس في القدم، لا يشعر المريض بالكسور الدقيقة أو التلف الذي يحدث في مفاصل منتصف القدم. مع استمرار المشي على قدم متضررة، تنهار مفاصل TMT بالكامل، ويتغير شكل القدم لتصبح مثل "الكرسي الهزاز" (Rocker-bottom deformity).
* تثبيت مفصل رسغ القدم المشطي في حالات قدم شاركو يُعد تحدياً جراحياً كبيراً يتطلب خبيراً متمرساً مثل الأستاذ الدكتور محمد هطيف لإنقاذ القدم من البتر.
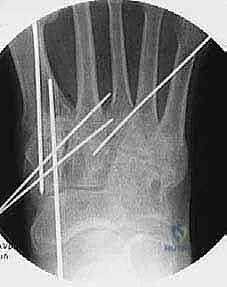
الأعراض والعلامات السريرية: متى يجب أن تستشير الطبيب؟
تتطور أعراض خشونة مفاصل رسغ القدم المشطية عادةً بشكل تدريجي، ولكن في حالات ما بعد الصدمة، قد يكون الألم مفاجئاً ومستمراً. من الضروري الانتباه لهذه العلامات التحذيرية:
- ألم عميق ومستمر في منتصف القدم: هذا هو العرض الأكثر شيوعاً. يصف المرضى الألم بأنه وجع عميق يزداد سوءاً عند الوقوف، المشي، أو صعود السلالم.
- ألم الصباح وتيبس المفاصل: يكون الألم شديداً عند اتخاذ الخطوات الأولى في الصباح بعد الاستيقاظ، أو بعد فترة من الجلوس والراحة (Start-up pain)، ثم يخف قليلاً مع الحركة، ليعود ويشتد مع المجهود الطويل.
- تورم وبروز عظمي (Osteophytes): مع تآكل الغضروف، يحاول الجسم إصلاح نفسه عن طريق تكوين نتوءات عظمية إضافية. تظهر هذه النتوءات ككتلة صلبة أو تورم ملحوظ على ظهر منتصف القدم، مما يجعل ارتداء الأحذية المغلقة أو الضيقة أمراً مؤلماً للغاية.
- تغير في شكل القدم: في الحالات المتقدمة، قد ينهار قوس القدم الداخلي، مما يؤدي إلى تسطح القدم المكتسب (Acquired Flatfoot).
- تغير في نمط المشي (العرج): لتجنب الألم، يبدأ المريض دون وعي بتغيير طريقة مشيه، حيث يحمل الوزن على الحافة الخارجية للقدم، مما يسبب آلاماً ثانوية في الكاحل والركبة.
جدول (1): التشخيص التفريقي لآلام القدم (كيف تفرق بين مشاكل منتصف القدم وغيرها؟)
| العرض / الحالة | خشونة منتصف القدم (TMT Arthritis) | التهاب اللفافة الأخمصية (Plantar Fasciitis) | كسور الإجهاد (Stress Fractures) |
|---|---|---|---|
| موقع الألم الأساسي | أعلى منتصف القدم (ظهر القدم) | أسفل الكعب وباطن القدم | نقطة محددة جداً (غالباً في عظام المشط) |
| طبيعة الألم | يزداد مع الوقوف والمشي، بروز عظمي واضح | ألم حاد كالطعنة في الصباح، يخف مع المشي | ألم يزداد تدريجياً مع النشاط الرياضي |
| التورم | تورم صلب (عظمي) في ظهر القدم | لا يوجد تورم ملحوظ عادة | تورم خفيف فوق العظمة المصابة |
| تأثير الحذاء | الأحذية الضيقة من الأعلى تزيد الألم بشدة | الأحذية المسطحة تزيد الألم | الأحذية غير المبطنة تزيد الألم |
| التشخيص الدقيق | أشعة سينية (X-ray) تظهر تآكل الغضروف | الفحص السريري والموجات الصوتية | الرنين المغناطيسي (MRI) أو الأشعة المقطعية |
التشخيص الدقيق: حجر الأساس للعلاج الناجح
يُعد التشخيص الدقيق هو الخطوة الأهم في رحلة العلاج. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول تشخيصي صارم وشامل يتضمن:
- أخذ التاريخ الطبي المفصل: الاستماع بعناية لشكوى المريض، طبيعة الألم، متى بدأ، وأي تاريخ لإصابات سابقة (حتى لو كانت قبل سنوات طويلة).
- الفحص السريري الدقيق:
- فحص طريقة مشي المريض.
- البحث عن أي تورم، احمرار، أو نتوءات عظمية على ظهر القدم.
- اختبار مفتاح البيانو (Piano Key Test): يقوم الدكتور هطيف بالضغط على رؤوس عظام المشط وتحريكها للأعلى والأسفل (مثل مفاتيح البيانو) لتحديد أي المفاصل بالضبط هو مصدر الألم.
- تقييم ثبات منتصف القدم وقوة الأربطة.
- التصوير بالأشعة السينية (X-rays) أثناء الوقوف: هذه خطوة حاسمة. يجب أخذ الأشعة والمريض يحمل وزنه على قدمه (Weight-bearing X-rays). تظهر الأشعة تضيق المسافة المفصلية (دليل على تآكل الغضروف)، وجود نتوءات عظمية، وأي انهيار في قوس القدم.
- الأشعة المقطعية (CT Scan): تُطلب في الحالات المعقدة، خاصة للتخطيط الجراحي. توفر الأشعة المقطعية صوراً ثلاثية الأبعاد تظهر مدى تلف العظام بدقة متناهية، وتساعد الجراح في تحديد حجم المسامير والشرائح المطلوبة.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم الأنسجة الرخوة، الأربطة، والأوتار المحيطة، أو للكشف عن تورم نخاع العظم في المراحل المبكرة من المرض.
- الحقن التشخيصي (Diagnostic Injections): في بعض الحالات التي يكون فيها مصدر الألم غير واضح بين عدة مفاصل، يقوم الدكتور هطيف بحقن مخدر موضعي تحت إرشاد الأشعة السينية (Fluoroscopy) في مفصل محدد. إذا اختفى الألم مؤقتاً، يتأكد التشخيص بأن هذا المفصل هو الجاني.
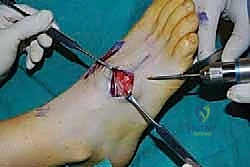
خيارات العلاج: من التحفظي إلى التدخل الجراحي
لا يُنصح بالتدخل الجراحي كخيار أول إلا في حالات التشوهات الشديدة أو الكسور الحديثة غير المستقرة. يبدأ الأستاذ الدكتور محمد هطيف دائماً بالخيارات التحفظية التزاماً بمبدأ الأمانة الطبية.
أولاً: العلاج التحفظي (الغير جراحي)
يهدف إلى تقليل الحركة في المفاصل المؤلمة وتخفيف الالتهاب:
1. تعديل الأحذية والفرشات الطبية (Orthotics):
* استخدام أحذية ذات نعل صلب (Stiff-soled shoes) لمنع انثناء منتصف القدم أثناء المشي.
* أحذية ذات نعل هزاز (Rocker-bottom shoes) التي تساعد في دحرجة القدم أثناء المشي دون وضع ضغط على مفاصل TMT.
* دعامات قوس القدم المخصصة لتوزيع الوزن بشكل متساوٍ.
2. الأدوية ومسكنات الألم: استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين لتقليل الألم والتورم.
3. الحقن الموضعية:
* حقن الكورتيزون: توفر راحة سريعة من الالتهاب والألم، ولكن تأثيرها مؤقت ولا يُنصح بتكرارها كثيراً لتجنب إضعاف الأربطة.
* حقن البلازما الغنية بالصفائح الدموية (PRP): خيار حديث لتحفيز التئام الأنسجة وتقليل الالتهاب بشكل طبيعي.
4. تقييد الحركة (Immobilization): في أوقات تهيج الألم الشديد، قد يُنصح بارتداء حذاء المشي الطبي (CAM Boot) لعدة أسابيع لإراحة المفاصل تماماً.
5. العلاج الطبيعي: لتقوية عضلات الساق والقدم المحيطة، مما يساعد في دعم المفاصل المتضررة.
ثانياً: العلاج الجراحي (تثبيت مفصل رسغ القدم المشطي)
عندما تفشل جميع الخيارات التحفظية في توفير راحة كافية للمريض، ويصبح الألم عائقاً أمام ممارسة الحياة الطبيعية، يصبح التدخل الجراحي ضرورة طبية. الجراحة الذهبية هنا هي TMT Arthrodesis (دمج المفاصل).
جدول (2): مقارنة بين العلاج التحفظي والعلاج الجراحي (تثبيت المفاصل)
| وجه المقارنة | العلاج التحفظي (الأحذية، الحقن، الأدوية) | العلاج الجراحي (تثبيت مفصل TMT) |
|---|---|---|
| الهدف الأساسي | إدارة الألم وتخفيف الأعراض مؤقتاً | حل جذري للألم وتصحيح التشوه بشكل دائم |
| مدة الفعالية | قصيرة إلى متوسطة الأمد (أشهر إلى سنوات) | دائمة (بمجرد التئام العظام) |
| المخاطر والمضاعفات | شبه معدومة (آثار جانبية للأدوية فقط) | مخاطر جراحية عامة (التهاب، عدم التئام العظم) |
| فترة التعافي | فورية (لا توجد فترة انقطاع) | طويلة (تحتاج 6-12 أسبوع لالتئام العظام) |
| التأثير على شكل القدم | لا يصحح التشوهات أو النتوءات العظمية | يزيل النتوءات العظمية ويصحح استقامة القدم |
| متى يُنصح به؟ | كخط دفاع أول لجميع المرضى | عند فشل العلاج التحفظي أو وجود تشوه شديد يعيق المشي |
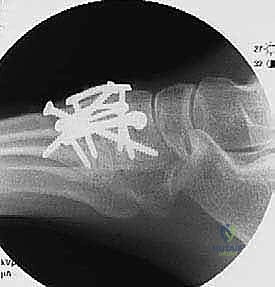
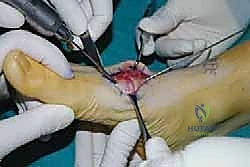
تفاصيل الإجراء الجراحي: خطوة بخطوة مع الأستاذ الدكتور محمد هطيف
تُعد عملية تثبيت مفصل رسغ القدم المشطي من الجراحات العظمية المعقدة التي تتطلب دقة متناهية، تخطيطاً مسبقاً، وفهماً عميقاً للميكانيكا الحيوية للقدم. يُجري الأستاذ الدكتور محمد هطيف هذه الجراحة وفق أحدث البروتوكولات العالمية المتبعة في أعرق المستشفيات.
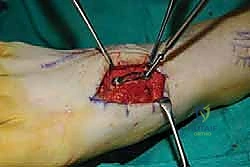
الهدف من الجراحة: إزالة الغضروف التالف تماماً من المفاصل المؤلمة، ثم تثبيت العظام معاً باستخدام أدوات معدنية (مسامير أو شرائح) حتى ينمو العظم ويلتحم ليصبح عظمة واحدة صلبة وغير متحركة (Fusion). مفصل لا يتحرك يعني مفصل لا يؤلم.
الخطوة الأولى: التخدير والتحضير
- تُجرى العملية عادة تحت التخدير الموضعي (إحصار العصب - Nerve Block) مع التخدير العام الخفيف، أو التخدير النصفي. هذا يضمن عدم شعور المريض بأي ألم أثناء وبعد الجراحة مباشرة.
- يتم استخدام عاصبة (Tourniquet) حول الفخذ أو الساق لوقف تدفق الدم مؤقتاً، مما يوفر للجراح رؤية واضحة تماماً وخالية من الدم للمجال الجراحي.
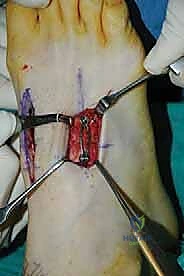
الخطوة الثانية: الشقوق الجراحية (Incision)
- يقوم الدكتور هطيف بعمل شق جراحي دقيق على ظهر القدم (Dorsal Incision). في حالات دمج عدة مفاصل، قد يتطلب الأمر شقين متوازيين للوصول إلى المفاصل الأول، الثاني، والثالث بشكل آمن.
- تتم هذه الخطوة بحذر شديد لحماية الأوتار الباسطة للأصابع، والأهم من ذلك، حماية العصب الشظوي العميق والأوعية الدموية الظهرية التي تم ذكرها في قسم التشريح.
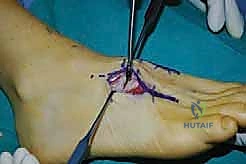
الخطوة الثالثة: تحضير المفصل وإزالة الغضروف (Joint Preparation)
هذه هي الخطوة الأهم والأكثر حساسية في العملية بأكملها. لكي يلتحم العظم بنجاح، يجب إزالة كل أثر للغضروف.
* يتم فتح كبسولة المفصل.
* باستخدام أدوات دقيقة، يتم كشط الغضروف التالف بالكامل من أسطح العظام المتقابلة (العظام المشطية والعظام الإسفينية).
* يجب أن يصل الجراح إلى العظم تحت الغضروفي (Subchondral Bone) السليم والنازف. الدم النازف من العظم يحتوي على الخلايا الجذعية وعوامل النمو الضرورية لعملية الالتئام.
* يستخدم الدكتور هطيف تقنيات متقدمة لثقب العظم (Fenestration) أو إحداث شقوق صغيرة (Fish-scaling) لزيادة مساحة
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك