تثبيت مفصل الكاحل الأمامي: حل فعال لخشونة الكاحل المزمنة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تثبيت مفصل الكاحل الأمامي هو إجراء جراحي فعال يهدف إلى دمج عظام مفصل الكاحل لتوفير الاستقرار وتخفيف الألم المزمن الناتج عن خشونة الكاحل المتقدمة. يقدم الأستاذ الدكتور محمد هطيف هذا العلاج المتخصص، مما يمكن المرضى من استعادة القدرة على المشي بحرية وراحة.
الخلاصة الطبية الشاملة: يُعد إجراء تثبيت مفصل الكاحل الأمامي (Anterior Ankle Arthrodesis) المعيار الذهبي والحل الجراحي الأكثر فاعلية لعلاج حالات خشونة الكاحل المزمنة والمتقدمة التي لم تعد تستجيب للعلاجات التحفظية. يهدف هذا التدخل الدقيق إلى إزالة الأنسجة الغضروفية التالفة ودمج عظام مفصل الكاحل (الظنبوب والكاحل) لتكوين كتلة عظمية واحدة صلبة ومستقرة. النتيجة المباشرة لهذا الإجراء هي القضاء التام على الألم المبرح واستعادة قدرة المريض على المشي وتحمل الوزن بثبات. يقدم الأستاذ الدكتور محمد هطيف، استشاري أول جراحة العظام والمفاصل وأستاذ جراحة العظام بجامعة صنعاء، هذا العلاج المتقدم بأعلى معايير الدقة العالمية، معتمداً على خبرة تتجاوز العشرين عاماً واستخدام أحدث تقنيات الجراحة الميكروسكوبية والمناظير، ليمنح المرضى فرصة حقيقية لاستعادة جودة حياتهم.

تُعد آلام الكاحل المزمنة الناتجة عن تآكل وخشونة المفصل المتقدمة من أكثر الحالات الطبية المعيقة للحركة، حيث تحول أبسط الأنشطة اليومية، مثل المشي أو صعود السلالم، إلى تحدٍ يومي مصحوب بألم لا يُحتمل. عندما تفشل الأدوية، الحقن الموضعية، والعلاج الطبيعي في توفير الراحة المرجوة، يبرز التدخل الجراحي كضرورة طبية ملحة. في هذه الصفحة الطبية الشاملة والموسعة، سنأخذك في رحلة معرفية دقيقة لفهم كل ما يتعلق بجراحة تثبيت مفصل الكاحل الأمامي، بدءاً من التشريح المعقد للمفصل، مروراً بأسباب الخشونة وأعراضها، وصولاً إلى التفاصيل الدقيقة للعملية الجراحية وبرامج التأهيل، مع تسليط الضوء على الدور المحوري الذي يلعبه الأستاذ الدكتور محمد هطيف في تقديم رعاية طبية استثنائية في العاصمة اليمنية صنعاء.
فهم التشريح المعقد والدقيق لمفصل الكاحل
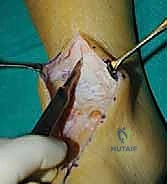
لإدراك أهمية وعبقرية جراحة تثبيت الكاحل، يجب أولاً الغوص في التفاصيل التشريحية لهذا المفصل الحيوي. مفصل الكاحل (المفصل الظنبوبي-القدمي أو Talocrural Joint) ليس مجرد مفصل بسيط، بل هو تحفة هندسية بيولوجية مصممة لتحمل وزن الجسم بالكامل وتوزيع القوى الديناميكية أثناء المشي والجري والقفز.
المكونات العظمية الرئيسية لمفصل الكاحل
يتكون مفصل الكاحل من التقاء ثلاثة عظام رئيسية تعمل بتناغم تام:
- عظم الظنبوب (Tibia): هو العظم الأكبر في الساق ويتحمل الجزء الأكبر من وزن الجسم (حوالي 85-90%). السطح السفلي لهذا العظم يُعرف باسم "سقف الظنبوب" (Tibial Plafond)، وهو السطح الذي يرتكز مباشرة على عظم الكاحل. يمتد الجزء الداخلي من الظنبوب للأسفل ليشكل الكعب الإنسي (Medial Malleolus)، والذي يوفر الاستقرار الجانبي الداخلي للمفصل.
- عظم الشظية (Fibula): هو العظم الأصغر والأرفع في الساق، ويقع في الجهة الخارجية. يمتد طرفه السفلي ليشكل الكعب الوحشي (Lateral Malleolus). رغم أنه لا يتحمل سوى جزء بسيط من الوزن، إلا أن دوره حاسم في توفير الاستقرار الجانبي الخارجي ومنع انزلاق عظم الكاحل للخارج.
- عظم الكاحل (Talus): هو العظم الفريد الذي يربط الساق بالقدم. يتميز بأن حوالي 60% من سطحه مغطى بغضاريف مفصلية ملساء، ولا تتصل به أي عضلات أو أوتار مباشرة، بل يعتمد في حركته واستقراره على الأربطة المحيطة به والتوافق الهندسي مع عظام الساق. السطح العلوي لعظم الكاحل (Trochlea) يكون أعرض من الأمام وأضيق من الخلف، مما يجعل المفصل أكثر استقراراً في وضعية العطف الظهري (Dorsiflexion).
الغضاريف المفصلية والأربطة الداعمة
تُغطى أسطح هذه العظام المتلامسة بطبقة من الغضروف الزجاجي (Hyaline Cartilage)، وهو نسيج أملس ولزج يقلل الاحتكاك إلى أدنى حد ممكن ويمتص الصدمات. في مفصل الكاحل، يكون هذا الغضروف أرق نسبياً مقارنة بمفصل الركبة أو الورك، لكنه يتحمل ضغوطاً هائلة.
إلى جانب العظام والغضاريف، يُحاط المفصل بشبكة معقدة من الأربطة القوية التي تمنع الحركات غير الطبيعية، أبرزها:
* المركب الرباطي الوحشي (Lateral Ligament Complex): يشمل الرباط الشظوي الكاحلي الأمامي (ATFL)، والرباط الشظوي العقبي (CFL)، والرباط الشظوي الكاحلي الخلفي (PTFL). وهي الأربطة الأكثر عرضة للتمزق أثناء التواء الكاحل.
* الرباط الدالي (Deltoid Ligament): رباط قوي جداً يقع في الجهة الداخلية للكاحل.
* المركب المُرتبط (Syndesmosis): مجموعة من الأربطة التي تربط بين عظمي الظنبوب والشظية فوق مفصل الكاحل مباشرة، وتحافظ على تماسك "المدقة" (Mortise) التي تحتضن عظم الكاحل.
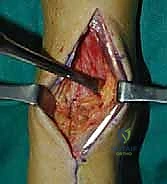
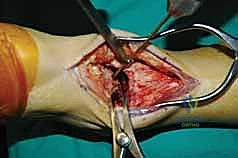
خشونة مفصل الكاحل: الوباء الصامت والأسباب العميقة
خشونة المفاصل (Osteoarthritis) هي حالة تنكسية تؤدي إلى تآكل تدريجي للغضاريف المفصلية. ولكن، تختلف خشونة الكاحل بشكل جذري عن خشونة الركبة أو الورك. فبينما تحدث خشونة الركبة غالباً لأسباب أولية تتعلق بالتقدم في العمر والجينات، فإن حوالي 70% إلى 80% من حالات خشونة الكاحل هي "خشونة ثانوية" ناتجة عن إصابات سابقة (Post-traumatic Osteoarthritis).
الأسباب الرئيسية لخشونة الكاحل المتقدمة
- الكسور السابقة في الكاحل: الكسور التي تشمل السطح المفصلي (Intra-articular fractures)، مثل كسور الكعبين (Bimalleolar) أو الكسور الثلاثية (Trimalleolar) أو كسور سقف الظنبوب (Pilon fractures). حتى مع التثبيت الجراحي الممتاز، قد يحدث تلف أولي للغضروف وقت الإصابة يؤدي إلى تآكله بمرور السنوات.
- الالتواءات المتكررة وعدم استقرار الكاحل المزمن: التعرض لالتواءات الكاحل المتكررة دون علاج وتأهيل مناسبين يؤدي إلى ارتخاء الأربطة. هذا الارتخاء يسبب حركة غير طبيعية (Micro-instability) داخل المفصل، مما يزيد من قوى القص والاحتكاك على الغضاريف ويؤدي إلى تآكلها المبكر.
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض مناعي ذاتي يهاجم الغشاء الزليلي المبطن للمفصل، مما يؤدي إلى التهاب مزمن وتدمير للغضاريف والعظام المجاورة.
- التهابات المفاصل الإنتانية (Septic Arthritis): عدوى بكتيرية داخل المفصل يمكن أن تدمر الغضروف بالكامل في غضون أيام إذا لم تُعالج بسرعة.
- الاعتلال المفصلي العصبي (مفصل شاركو - Charcot Arthropathy): يحدث غالباً لدى مرضى السكري المتقدم، حيث يفقد المريض الإحساس بالألم في القدم والكاحل، مما يؤدي إلى تدمير تدريجي وصامت للمفصل بسبب الحركات غير المحسوسة والإصابات المتكررة.
- العيوب الخلقية أو التشوهات المكتسبة: مثل القدم المسطحة الشديدة (Severe Flatfoot) أو اعوجاج الساقين، والتي تؤدي إلى توزيع غير متكافئ للوزن على مفصل الكاحل.
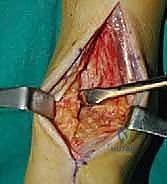
التغيرات الفيزيولوجية المرضية (ماذا يحدث داخل المفصل؟)
عندما يبدأ الغضروف بالتآكل، يفقد المفصل قدرته على الانزلاق بسلاسة. تحتك العظام ببعضها البعض (Bone-on-bone)، مما يؤدي إلى رد فعل دفاعي من الجسم يتمثل في:
* تكوين النتوءات العظمية (Osteophytes): تنمو زوائد عظمية على حواف المفصل في محاولة لزيادة مساحة السطح وتقليل الضغط، لكنها في الواقع تحد من الحركة وتسبب ألماً إضافياً.
* تصلب العظم تحت الغضروفي (Subchondral Sclerosis): يصبح العظم الواقع تحت الغضروف المتآكل أكثر كثافة وصلابة نتيجة للضغط المباشر.
* تكوين الأكياس العظمية (Subchondral Cysts): تتكون فجوات مليئة بالسوائل داخل العظم نتيجة لارتفاع الضغط داخل المفصل وتوغل السائل الزليلي عبر الشقوق الغضروفية.
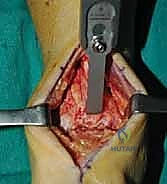
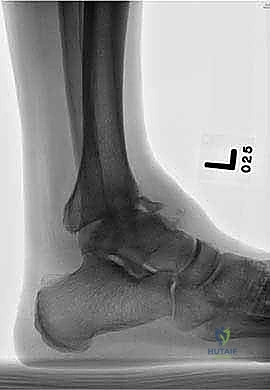
الأعراض السريرية: متى يجب زيارة الأستاذ الدكتور محمد هطيف؟
تتطور أعراض خشونة الكاحل تدريجياً على مدار سنوات، وتختلف في شدتها من مريض لآخر. إذا كنت تعاني من الأعراض التالية، فإن التقييم الطبي المتخصص أصبح ضرورة ملحة:
- الألم الميكانيكي الشديد: ألم يزداد مع الحركة، المشي، أو الوقوف لفترات طويلة، ويتحسن (ولكن لا يختفي تماماً) مع الراحة. في المراحل المتقدمة، قد يوقظ الألم المريض من النوم.
- التصلب والتيبس الصباحي: صعوبة في تحريك الكاحل عند الاستيقاظ من النوم أو بعد فترات من عدم الحركة، وعادة ما يستمر لأقل من 30 دقيقة قبل أن يلين المفصل قليلاً.
- تورم المفصل المزمن: انتفاخ ملحوظ حول الكاحل نتيجة لزيادة إفراز السائل الزليلي (الارتشاح) والتهاب الأنسجة المحيطة.
- نقص المدى الحركي: فقدان القدرة على ثني القدم للأعلى (Dorsiflexion) أو للأسفل (Plantarflexion) بشكل كامل. يلاحظ المريض صعوبة في صعود أو نزول السلالم أو المشي على الأسطح غير المستوية.
- العرج وتغير نمط المشي: لتجنب الألم، يقوم المريض بتغيير طريقة مشيه، مما قد يؤدي لاحقاً إلى آلام ثانوية في الركبة، الورك، أو أسفل الظهر.
- أصوات طقطقة أو احتكاك (Crepitus): شعور أو سماع صوت طحن داخل المفصل عند تحريكه، ناتج عن احتكاك الأسطح العظمية الخشنة.
- تشوه شكل الكاحل: في المراحل المتأخرة، قد يميل الكاحل إلى الداخل أو الخارج نتيجة لانهيار العظم وعدم توازن الأربطة.
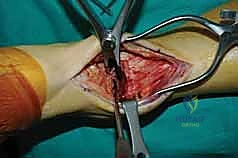
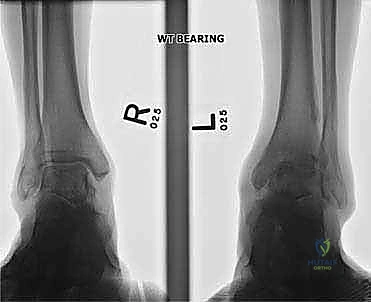
التشخيص الدقيق: حجر الأساس للعلاج الناجح
يؤمن الأستاذ الدكتور محمد هطيف بأن التشخيص الدقيق هو نصف العلاج. تبدأ رحلة المريض في عيادته بتقييم شامل ومعمق.
التقييم السريري (Clinical Examination)
يقوم الدكتور هطيف بالاستماع بعناية لتاريخ المريض المرضي، متى بدأ الألم، ما هي الإصابات السابقة، وما هي العلاجات التي تم تجربتها. يشمل الفحص البدني:
* مراقبة طريقة مشي المريض.
* فحص تورم المفصل ونقاط الألم الموضعي.
* قياس المدى الحركي النشط والسلبي لمفصل الكاحل والمفاصل المجاورة (مثل مفصل أسفل الكاحل Subtalar joint والمفاصل الرصغية).
* تقييم قوة العضلات والحالة العصبية والوعائية للقدم.
* فحص استقرار الأربطة.
التصوير الطبي المتقدم (Medical Imaging)
لتأكيد التشخيص ووضع الخطة الجراحية، يتم الاعتماد على أحدث تقنيات التصوير:
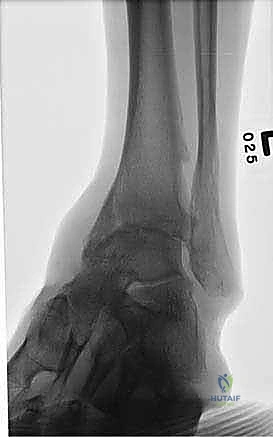
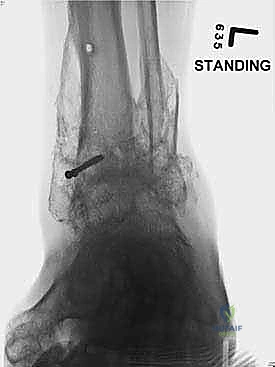
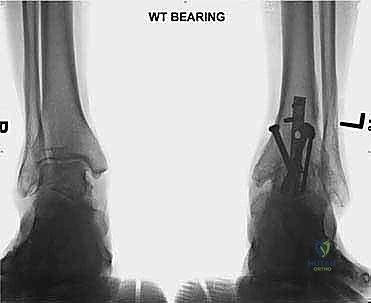
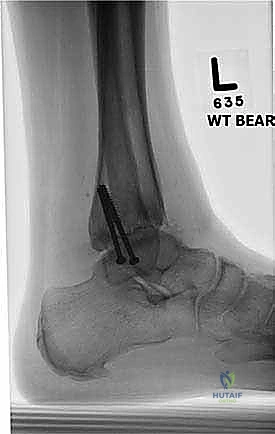
- الأشعة السينية أثناء الوقوف (Weight-bearing X-rays): هي الفحص الذهبي والأهم. يجب أن تؤخذ الأشعة والمريض واقف لتحمل الوزن. تظهر الأشعة تضيق المسافة المفصلية (دليل على فقدان الغضروف)، وجود نتوءات عظمية، تصلب العظم، وأي انحراف في محور المفصل.
- التصوير المقطعي المحوسب (CT Scan): يطلبه الدكتور هطيف لتقييم جودة العظام (Bone stock)، تحديد حجم الأكياس العظمية، ورسم خريطة ثلاثية الأبعاد للتشوهات المعقدة قبل الجراحة.
- التصوير بالرنين المغناطيسي (MRI): قد يُستخدم في المراحل المبكرة لتقييم تلف الغضاريف أو الأربطة أو الأوتار المحيطة، أو لاستبعاد حالات مثل النخر اللاوعائي (Avascular Necrosis) في عظم الكاحل.
الخيارات العلاجية: متى ننتقل من العلاج التحفظي إلى الجراحة؟
الهدف الأساسي من علاج خشونة الكاحل هو تخفيف الألم وتحسين الوظيفة. يبدأ العلاج دائماً بالطرق التحفظية (غير الجراحية)، ولكن عندما تصل الخشونة إلى مراحل متقدمة (المرحلة الثالثة أو الرابعة)، تصبح الجراحة هي الحل الوحيد الفعال.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي لخشونة الكاحل
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (تثبيت الكاحل) |
|---|---|---|
| الحالات المستهدفة | الخشونة الخفيفة إلى المتوسطة، أو المرضى غير المؤهلين للجراحة طبياً. | الخشونة المتقدمة (احتكاك العظم بالعظم)، ألم مزمن يعيق الحياة اليومية. |
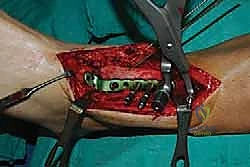
| طرق العلاج | أدوية مضادة للالتهابات (NSAIDs)، أحذية طبية مخصصة (Rocker-bottom shoes)، دعامات الكاحل (AFO)، حقن الكورتيزون أو البلازما (PRP)، العلاج الطبيعي. | جراحة إزالة الغضاريف التالفة ودمج العظام (Arthrodesis) باستخدام مسامير وألواح معدنية. |
| تأثيره على الألم | تخفيف مؤقت للألم، لا يوقف تدهور المفصل. | قضاء شبه تام ودائم على ألم المفصل الظنبوبي-القدمي. |
| التأثير على الحركة | يحاول الحفاظ على ما تبقى من حركة المفصل. | يلغي حركة مفصل الكاحل (الرفع والخفض)، مع تعويض جزئي من مفاصل القدم الأخرى. |
| الاستدامة والنتائج | نتائج قصيرة إلى متوسطة الأمد، يتطلب تكرار العلاجات. | حل دائم وجذري، يوفر استقراراً مدى الحياة لمعظم المرضى. |
| المضاعفات المحتملة | آثار جانبية للأدوية (قرحة معدة، مشاكل بالكلى)، ضعف الأوتار بسبب تكرار حقن الكورتيزون. | عدم التئام العظام (Non-union)، التهاب، الحاجة لفترة تأهيل طويلة (مخاطر جراحية عامة). |
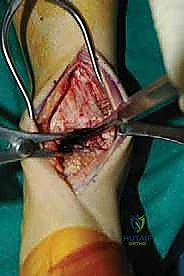
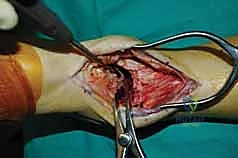
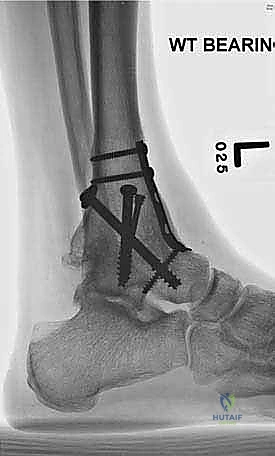
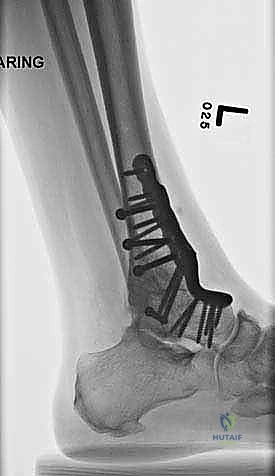
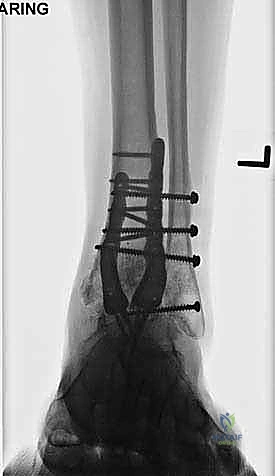
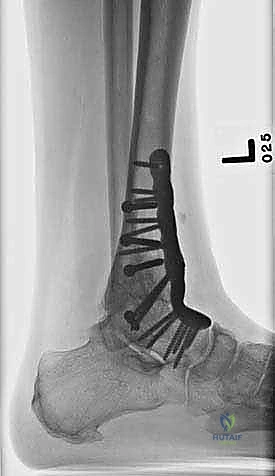
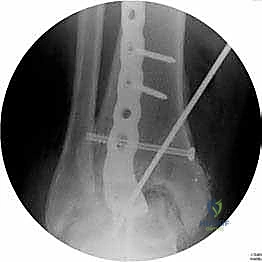
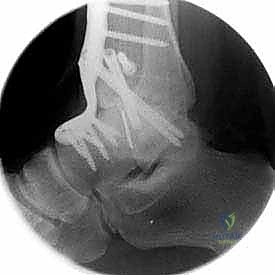
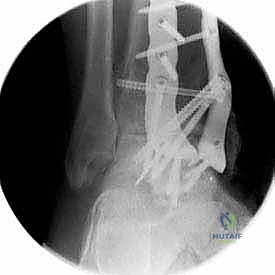
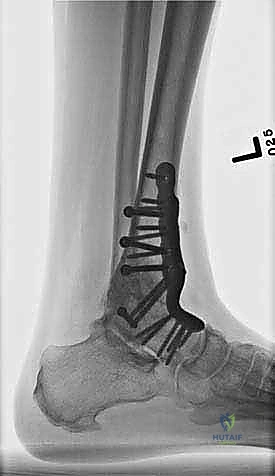
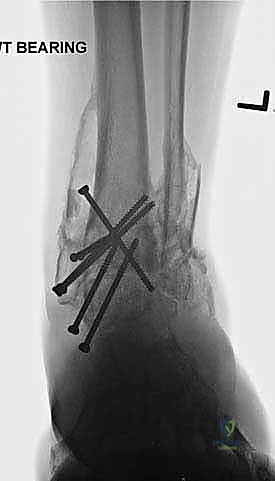
ما هو تثبيت مفصل الكاحل الأمامي (Anterior Ankle Arthrodesis)؟
تثبيت مفصل الكاحل، أو "دمج الكاحل" (Ankle Fusion)، هو إجراء جراحي عالي التخصص يهدف إلى تحويل مفصل الكاحل المريض والمؤلم إلى كتلة عظمية واحدة صلبة وغير متحركة. الفلسفة الطبية وراء هذا الإجراء بسيطة وفعالة: "مفصل ثابت وبدون ألم أفضل بكثير من مفصل متحرك يسبب ألماً مبرحاً".
لماذا المدخل الأمامي (Anterior Approach)؟
تاريخياً، تم وصف العديد من المداخل الجراحية لتثبيت الكاحل (المدخل الجانبي، المدخل الخلفي، المدخل عبر المناظير). ومع ذلك، يُفضل الأستاذ الدكتور محمد هطيف استخدام المدخل الجراحي الأمامي في حالات محددة ولأسباب علمية قوية:
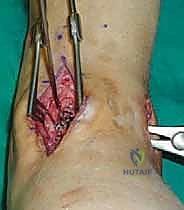
- رؤية ممتازة للمفصل: يوفر المدخل الأمامي رؤية بانورامية واسعة ومباشرة لكامل السطح المفصلي للظنبوب وعظم الكاحل، مما يسمح بإزالة الغضاريف التالفة بدقة متناهية.
- تصحيح التشوهات بدقة: يسمح هذا المدخل بتعديل انحرافات الكاحل (سواء كان يميل للداخل Varus أو للخارج Valgus) وإعادته إلى المحور الميكانيكي الطبيعي للساق.
- الحفاظ على عظم الشظية (Fibula): على عكس المدخل الجانبي الذي يتطلب غالباً قطع عظم الشظية، يحافظ المدخل الأمامي على الشظية سليمة، مما يحافظ على العرض الطبيعي للكاحل ويحمي الأربطة الجانبية.
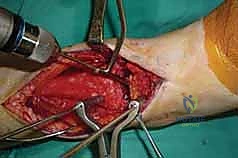
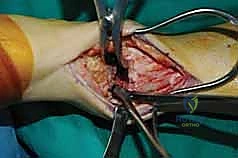
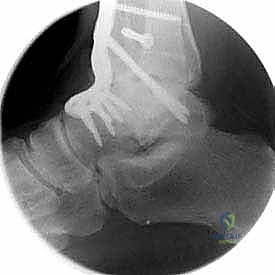
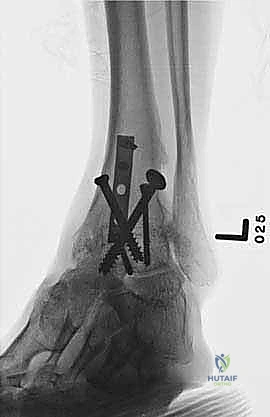
- تثبيت ميكانيكي حيوي أقوى: يتيح المدخل الأمامي وضع شريحة معدنية (Anterior Plate) على الجانب الأمامي للمفصل. من الناحية الميكانيكية الحيوية (Biomechanics)، يعتبر الجانب الأمامي هو "جانب الشد" (Tension side) أثناء المشي. وضع الشريحة هنا يوفر تثبيتاً فائق القوة ويقلل من معدلات عدم الالتئام.
- تجنب الأعصاب والأوعية الدموية الرئيسية: رغم وجود الحزمة الوعائية العصبية الأمامية (الشريان الظنبوبي الأمامي والعصب الشظوي العميق)، إلا أن الجراح المتمرس مثل الدكتور هطيف يقوم بعزلها وحمايتها بدقة تامة.
الأستاذ الدكتور محمد هطيف: الخبير الأول والموثوق في اليمن لجراحات العظام المعقدة
اختيار الجراح هو العامل الأهم على الإطلاق في تحديد نجاح جراحة تثبيت الكاحل. في اليمن، يبرز اسم الأستاذ الدكتور محمد هطيف كعلامة فارقة في مجال جراحة العظام والمفاصل، وذلك لعدة أسباب تجعله الخيار الأول والأكثر موثوقية:
- الدرجة الأكاديمية الرفيعة: يشغل الدكتور هطيف منصب "أستاذ جراحة العظام (Professor of Orthopedic Surgery)" في جامعة صنعاء، وهي أعلى درجة علمية أكاديمية تعكس عمق المعرفة والاطلاع المستمر على أحدث الأبحاث العالمية.
- خبرة سريرية وجراحية تتجاوز 20 عاماً: أجرى الدكتور هطيف آلاف العمليات الجراحية الناجحة، من بينها أعقد حالات تشوهات ومشاكل الكاحل والقدم، مما منحه "حساً جراحياً" استثنائياً للتعامل مع أي مفاجآت داخل غرفة العمليات.
- الريادة في التقنيات الحديثة: الدكتور هطيف هو من رواد إدخال تقنيات الجراحة الميكروسكوبية، مناظير المفاصل بدقة 4K عالية الوضوح، وعمليات استبدال المفاصل المتقدمة إلى اليمن. استخدامه لهذه التقنيات يضمن تدخلاً جراحياً بأقل قدر من التلف للأنسجة المحيطة (Minimally Invasive approach where applicable).
- المصداقية الطبية والنزاهة (Medical Ethics): يُعرف الدكتور هطيف بصدقه التام مع مرضاه. فهو لا يوصي بالجراحة إلا إذا كانت هي الخيار الأمثل والوحيد، ويشرح للمريض بكل شفافية نسب النجاح، المخاطر المحتملة، وما يمكن توقعه بعد الجراحة.
- الرعاية الشاملة (Holistic Care): لا ينتهي دور الدكتور هطيف بانتهاء العملية، بل يشرف شخصياً على خطة التأهيل والعلاج الطبيعي لضمان عودة المريض لحياته الطبيعية بأسرع وقت وأفضل نتيجة.
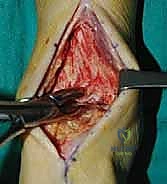
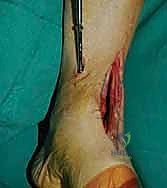
التحضير قبل الجراحة (Pre-operative Preparation)
لضمان أعلى معدلات النجاح وتجنب أي مضاعفات، يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً للتحضير قبل الجراحة:
- التقييم الطبي الشامل: إجراء فحوصات دم كاملة، تخطيط للقلب (ECG)، وتقييم وظائف الكلى والكبد لضمان قدرة المريض على تحمل التخدير العام أو النصفي.
- إدارة الأدوية: إيقاف الأدوية المسيلة للدم (مثل الأسبرين أو الوارفارين) قبل الجراحة بعدة أيام لتجنب النزيف المفرط. كما يتم إيقاف الأدوية المثبطة للمناعة (في حالات الروماتويد) بالتنسيق مع طبيب الروماتيزم.
- التوقف عن التدخين (أمر حاسم): يشدد الدكتور هطيف بشكل قاطع على ضرورة التوقف عن التدخين بجميع أنواعه (سجائر، نرجيلة، إلكترونية) قبل الجراحة بـ 4-6 أسابيع على الأقل، وبعدها بعدة أشهر. النيكوتين يضيق الأوعية الدموية ويقلل تدفق الدم للعظام، مما يرفع نسبة فشل التئام العظم (Non-union) بشكل كبير جداً.
- التخطيط الجراحي الرقمي: باستخدام صور الأشعة المقطعية، يقوم الدكتور هطيف بتخطيط الجراحة على الكمبيوتر لاختيار حجم المسامير والشرائح المناسبة بدقة مليمترية.
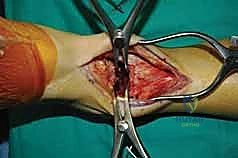
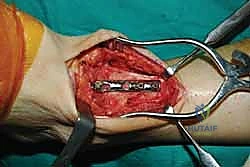
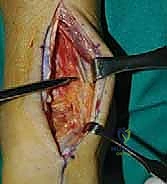
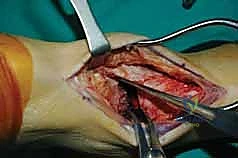
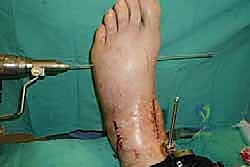
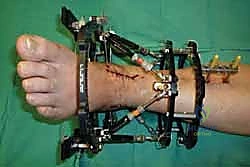
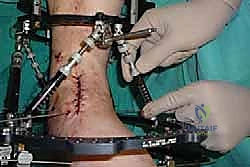
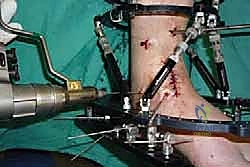
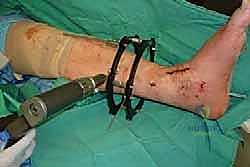
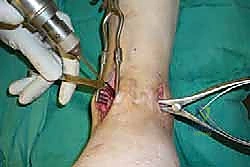
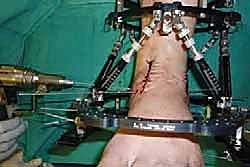
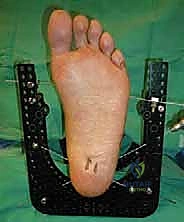
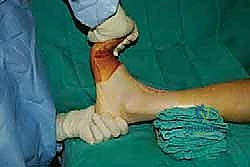
خطوات جراحة تثبيت مفصل الكاحل الأمامي بالتفصيل (Step-by-Step Surgical Procedure)
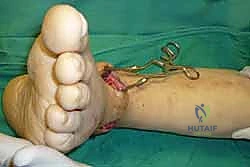
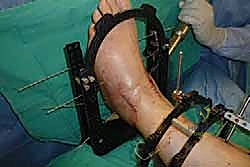
تُجرى العملية تحت التخدير العام أو النصفي (الشوكي)، وتستغرق عادةً بين ساعتين إلى ثلاث ساعات، وتتطلب دقة ومهارة فائقتين. إليكم الخطوات الجراحية كما ينفذها الأستاذ الدكتور محمد هطيف:
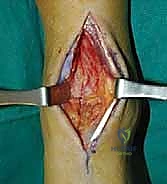
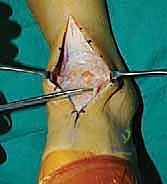
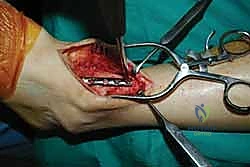
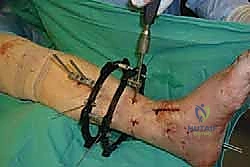
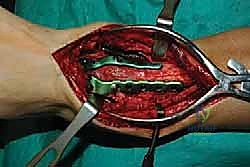
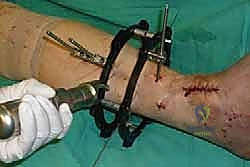
1. الوضعية والشق الجراحي (Positioning and Incision)
يستلقي المريض على ظهره (Supine position). يتم استخدام عاصبة (Tourniquet) حول الفخذ لتقليل النزيف وتوفير رؤية واضحة. يقوم الدكتور هطيف بإجراء شق طولي أمامي فوق مفصل الكاحل، عادة بين وتر العضلة الظنبوبية الأمامية (Tibialis Anterior) ووتر العضلة الباسطة الطويلة لإصبع القدم

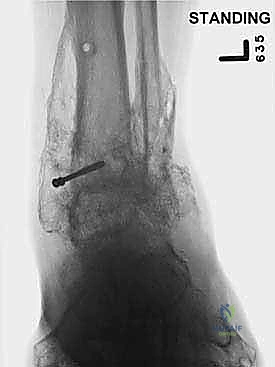
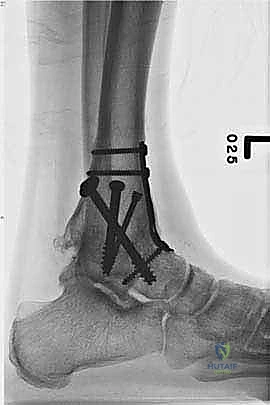
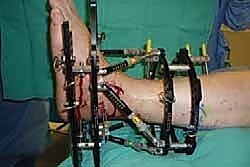
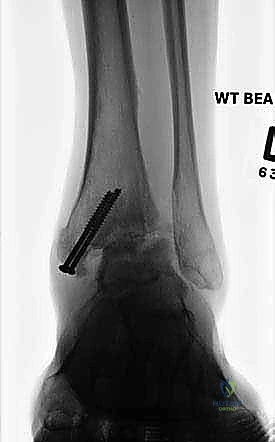
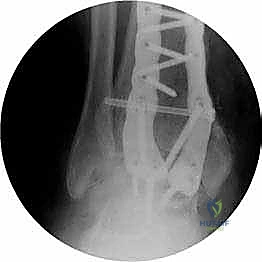
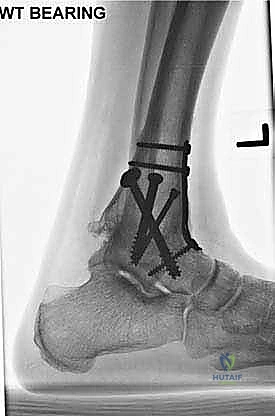
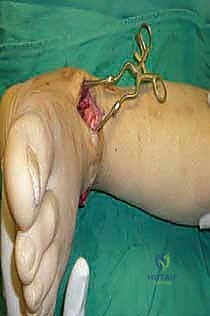
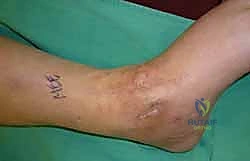
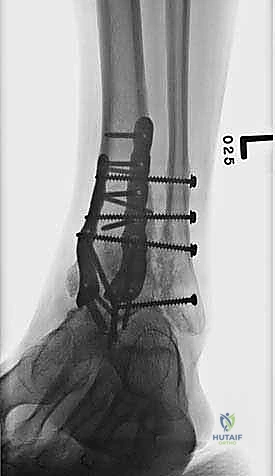
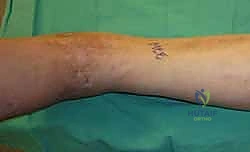
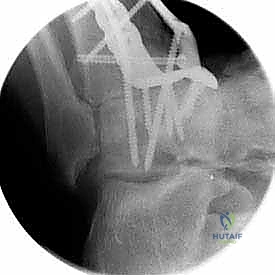
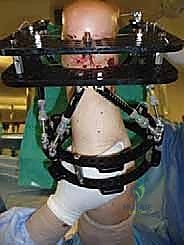
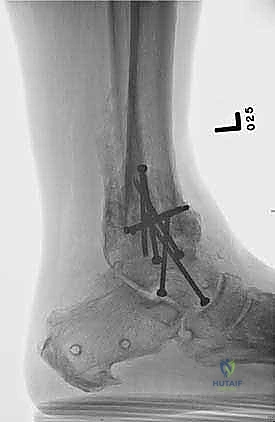
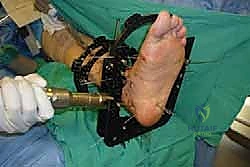
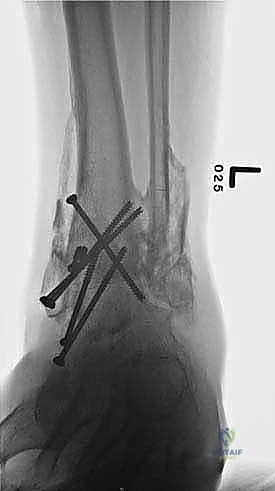
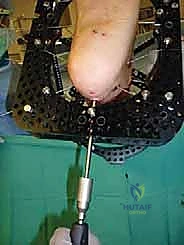
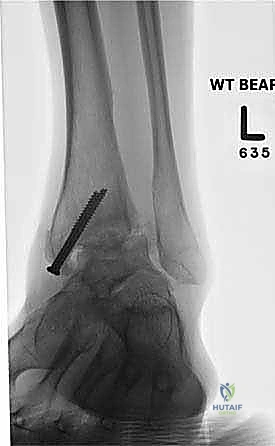
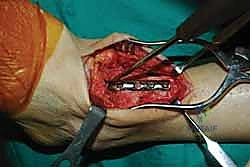
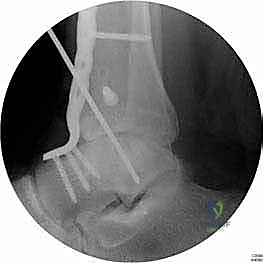
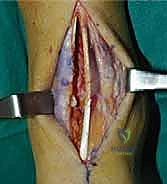
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك