إعادة بناء الرسغ خارج المفصل لعلاج عدم استقرار المفصل الزندي الكعبري البعيد (DRUJ) والمفصل الزندي الرسغي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
عدم استقرار الرسغ الزندي الكعبري البعيد (DRUJ) والمفصل الزندي الرسغي يسبب آلامًا مزمنة وضعفًا. يشمل العلاج الجراحي المتقدم تقنيات إعادة البناء خارج المفصل مثل طريقة هربرت المعدلة وإجراء هوي-لينشيد، التي تهدف إلى استعادة ثبات ووظيفة الرسغ بشكل فعال على يد خبراء مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: يُعد عدم استقرار المفصل الزندي الكعبري البعيد (DRUJ) والمفصل الزندي الرسغي من الحالات الطبية المعقدة التي تسبب آلامًا مزمنة، ضعفًا شديدًا في قبضة اليد، وإعاقة ملحوظة في أداء المهام اليومية. يشمل العلاج الجراحي المتقدم تقنيات "إعادة البناء خارج المفصل" (Extra-Articular Reconstruction)، مثل طريقة "هربرت المعدلة" (Modified Herbert) وإجراء "هوي-لينشيد" (Hui-Linscheid). تهدف هذه التقنيات الدقيقة إلى استعادة ثبات ووظيفة الرسغ بشكل فعال من خلال إعادة توجيه الأوتار لخلق أربطة داعمة جديدة. يقود هذا التطور الجراحي في اليمن الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، بخبرة تتجاوز 20 عامًا في الجراحة الميكروسكوبية ومناظير المفاصل 4K، مقدماً أعلى مستويات الأمانة الطبية والنتائج السريرية الاستثنائية.

مقدمة شاملة: تحدي عدم استقرار الرسغ الزندي
يُعد الرسغ البشري تحفة هندسية حيوية، فهو مفصل شديد التعقيد يربط الساعد باليد، ويلعب دورًا محوريًا في كل حركة نقوم بها تقريبًا، بدءًا من رفع الأشياء الثقيلة وحتى أداء الحركات الدقيقة كالكتابة. عندما يعاني الرسغ من عدم الاستقرار، وتحديدًا في الجانب الزندي (جهة الإصبع الصغير)، فإن النظام البيوميكانيكي بأكمله يختل.
يؤدي الفشل في استقرار المفصل الزندي الكعبري البعيد (DRUJ) إلى ألم مبرح عند تدوير الساعد (الكب والاستلقاء)، وضعف شديد يمنع المريض من ممارسة حياته الطبيعية. في هذه الصفحة المرجعية الشاملة، سنغوص بعمق غير مسبوق في فهم التشريح الدقيق لهذه المنطقة، أسباب الإصابة، وأحدث التقنيات الجراحية المتقدمة لإعادة بناء الرسغ خارج المفصل.
إن التركيز الأكبر هنا ينصب على الرعاية الطبية الفائقة التي يقدمها الأستاذ الدكتور محمد هطيف، الذي يُعد المرجع الأول في جراحات الطرف العلوي الدقيقة في صنعاء واليمن. بفضل اعتماده على أحدث التقنيات العالمية والتشخيص الدقيق، يتمكن المرضى من استعادة حياتهم الطبيعية وتوديع الألم المزمن.
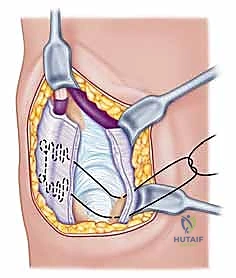
التشريح المعقد للرسغ الزندي: هندسة إلهية دقيقة
لفهم كيفية حدوث عدم الاستقرار وكيفية علاجه جراحيًا، يجب أولاً أن نتقن تشريح هذه المنطقة المعقدة. لا يتكون الرسغ من عظم واحد أو مفصل واحد، بل هو شبكة دقيقة من العظام، الأربطة، الأوتار، والأعصاب التي تعمل في تناغم تام.
1. المفصل الزندي الكعبري البعيد (DRUJ)
هو المفصل المحوري الذي يربط بين عظم الزند (Ulna) وعظم الكعبرة (Radius) في نهاية الساعد بالقرب من الرسغ. يتكون هذا المفصل من رأس الزند الذي يتمفصل مع الثلمة الزندية (Sigmoid Notch) لعظم الكعبرة.
* الوظيفة الأساسية: يسمح هذا المفصل بحركات الكب (Pronation - توجيه راحة اليد لأسفل) والاستلقاء (Supination - توجيه راحة اليد لأعلى).
* التحدي البيوميكانيكي: المفصل بحد ذاته غير مستقر عظميًا، حيث أن التوافق بين رأس الزند والثلمة الزندية ضعيف، مما يجعله يعتمد بشكل شبه كلي على الأنسجة الرخوة والأربطة للحفاظ على ثباته.
2. المفصل الزندي الرسغي (Ulnocarpal Joint)
على عكس الجانب الكعبري من الرسغ حيث تتمفصل الكعبرة مباشرة مع عظام الرسغ (الزورقي والهلالي)، فإن عظم الزند لا يتصل مباشرة بعظام الرسغ. بدلاً من ذلك، يتم تعليق عظام الرسغ الزندية (الهلالي، المثلث، والحمصي) بواسطة بنية نسيجية معقدة تعمل كوسادة ممتصة للصدمات وجسر ناقل للأحمال.
3. مركب الغضروف الليفي المثلث (TFCC)
يُعتبر مركب الغضروف الليفي المثلث (Triangular Fibrocartilage Complex - TFCC) حجر الزاوية والداعم الأهم في استقرار المفصل الزندي الكعبري البعيد والمفصل الزندي الرسغي. إنه ليس مجرد رباط واحد، بل مجموعة معقدة من الأنسجة التي تعمل معًا.
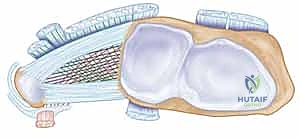
مكونات الـ TFCC تشمل:
* القرص المفصلي (Articular Disc): الغضروف الليفي المثلث نفسه، ينشأ من الجانب الإنسي للكعبرة البعيدة ويلتصق بقاعدة الناتئ الإبري الزندي (Ulnar Styloid). يوفر سطحًا انزلاقيًا سلسًا لعظام الرسغ ويعمل كوسادة لامتصاص 20% من القوة المحورية المطبقة على الرسغ.
* الأربطة الزندية الكعبرية الظهرية والراحية (DRUL & PRUL): هي المثبتات الأساسية (Primary Stabilizers) للمفصل الزندي الكعبري البعيد. تلتف هذه الأربطة حول المفصل للحفاظ على التوافق التام أثناء دوران الساعد.
* الأربطة الزندية الرسغية (Ulnocarpal Ligaments): وتشمل الرباط الزندي الهلالي (Ulnolunate) والرباط الزندي المثلثي (Ulnotriquetral)، والتي تمنع الانزياح الراحي لعظام الرسغ.
* الغمد الفرعي للعضلة الباسطة الرسغية الزندية (ECU Subsheath): تندمج ألياف هذا الغمد مع الـ TFCC وتساهم بشكل كبير في الاستقرار الديناميكي للمفصل أثناء الحركة.
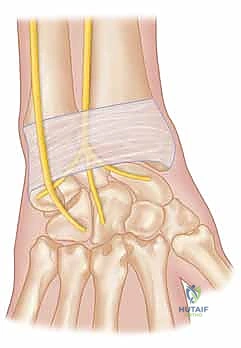
4. قيد الباسطة (Extensor Retinaculum)
هذا الشريط الليفي السميك والقوي يُعد ضروريًا للغاية، وهو يلعب دورًا محوريًا في الإجراءات الجراحية التي يجريها الأستاذ الدكتور محمد هطيف.
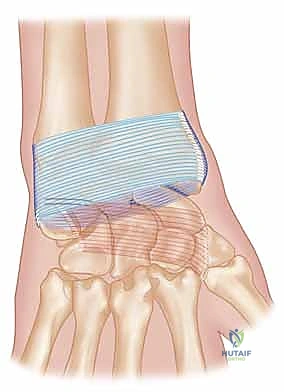
- المرفقات (Attachments): يلتصق إنسيًا (من الداخل) بعظم الحمصي والعظم المثلث، وجانبيًا (من الخارج) بالحد الجانبي للكعبرة. اتجاهه مائل من الكعبري القريب إلى الزندي البعيد.
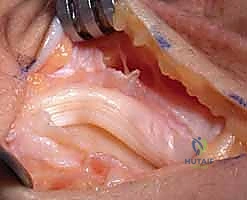
- الحجرات (Compartments): توجد ست حجرات باسطة عميقة تحت قيد الباسطة، كل منها يُغلف أوتارًا محددة بأغشية زلالية لتسهيل انزلاقها. الحجرة السادسة، التي تحتوي على وتر العضلة الباسطة الرسغية الزندية (ECU)، لها أهمية خاصة في جراحات إعادة البناء.
- التحذير الجراحي (الأعصاب): يعبر الفرع الجلدي الظهري للعصب الزندي (Dorsal Sensory Branch of Ulnar Nerve) الحقل الجراحي في هذه المنطقة. يتطلب الأمر جراحًا متمرسًا وخبيرًا في الجراحة الميكروسكوبية مثل البروفيسور هطيف لتشريح هذه المنطقة بحذر بالغ لتجنب أي إصابة عصبية قد تؤدي إلى تخدير أو ألم مزمن في ظهر اليد.
أسباب وعوامل خطر عدم استقرار الرسغ الزندي
لماذا يفشل هذا النظام المعقد؟ هناك عدة عوامل تؤدي إلى تمزق الأربطة أو تشوه العظام، مما ينتج عنه عدم استقرار المفصل الزندي الكعبري البعيد.
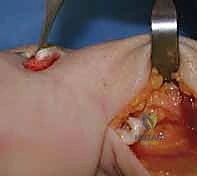
- الكسور الرضية (Trauma & Fractures): السبب الأكثر شيوعًا. كسور الكعبرة البعيدة (مثل كسر كوليس Colles' Fracture) غالبًا ما تترافق مع تمزق في مركب TFCC أو كسر في الناتئ الإبري الزندي. إذا تم علاج الكسر دون الانتباه لإصابة الأربطة، سينتهي المريض بعدم استقرار مزمن.
- الإصابات الرياضية وحوادث السقوط: السقوط على يد ممدودة مع دوران الساعد بقوة (مثلما يحدث في الجمباز، التنس، أو حوادث الدراجات النارية) يضع ضغطًا هائلاً على الأربطة الزندية الكعبرية مما يؤدي إلى تمزقها.
- التغيرات التنكسية والتهاب المفاصل: مع التقدم في العمر، أو في حالات التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)، تضعف الأربطة وتتآكل الغضاريف، مما يؤدي إلى خلع تدريجي للمفصل.
- التشوهات التشريحية الولادية أو المكتسبة: مثل تباين الطول الزندي الإيجابي (Ulnar Plus Variance)، حيث يكون عظم الزند أطول من الكعبرة، مما يزيد الضغط المستمر على الـ TFCC ويؤدي إلى تآكله (Ulnar Impaction Syndrome).
الأعراض والعلامات السريرية: متى يجب زيارة الطبيب؟
المرضى الذين يعانون من عدم استقرار DRUJ غالبًا ما يصفون أعراضهم بأنها "محبطة" وتمنعهم من أداء أبسط المهام.
- ألم حاد ومزمن: يتركز الألم في الجانب الزندي من الرسغ، ويزداد بشكل ملحوظ عند عصر منشفة، تدوير مقبض الباب، أو فتح وعاء زجاجي.
- ضعف شديد في قبضة اليد: يشعر المريض أنه لا يستطيع الإمساك بالأشياء بقوة، وقد تسقط الأشياء من يده فجأة.
- أصوات طقطقة أو فرقعة (Clicking/Clunking): تُسمع وتُحس عند تدوير الساعد، وهي ناتجة عن خروج رأس الزند من مكانه وعودته.
- بروز غير طبيعي: قد يلاحظ المريض بروزًا واضحًا لرأس الزند في ظهر الرسغ (ظاهرة مفتاح البيانو).
جدول 1: تقييم شدة أعراض عدم استقرار الرسغ الزندي
| درجة الشدة | الأعراض المرافقة | التأثير على الحياة اليومية | التدخل الطبي الموصى به |
|---|---|---|---|
| خفيفة | ألم متقطع عند المجهود الشديد فقط، طقطقة خفيفة. | لا يوجد تأثير كبير، يمكن ممارسة الرياضة بحذر. | علاج تحفظي، جبيرة، علاج طبيعي. |
| متوسطة | ألم يومي، ضعف ملحوظ في القبضة، صعوبة في تدوير الساعد. | صعوبة في أداء المهام المنزلية، ألم يؤثر على العمل. | تقييم دقيق بالرنين المغناطيسي، قد يتطلب جراحة إذا فشل التحفظي. |
| شديدة | ألم مستمر حتى وقت الراحة، خلع واضح للمفصل (مفتاح البيانو)، إعاقة تامة. | عدم القدرة على استخدام اليد المصابة، توقف عن العمل. | تدخل جراحي عاجل (إعادة بناء خارج المفصل) مع د. محمد هطيف. |
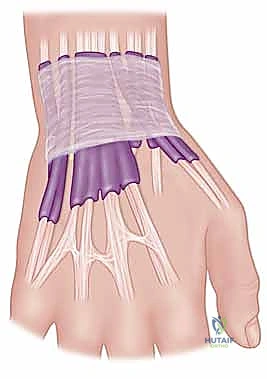
التشخيص الدقيق: خطوة الأستاذ الدكتور محمد هطيف الأولى للنجاح
التشخيص الخاطئ أو المتأخر هو السبب الرئيسي لفشل علاج إصابات الرسغ. يعتمد الأستاذ الدكتور محمد هطيف على بروتوكول تشخيصي صارم يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير.
1. الفحص السريري المتقدم
- اختبار مفتاح البيانو (Piano Key Test): يقوم الطبيب بالضغط على رأس الزند البارز. إذا كان المفصل غير مستقر، سينزل الرأس للأسفل كأنه مفتاح بيانو، ثم يرتد للأعلى عند إزالة الضغط.
- اختبار ضغط المفصل الزندي الكعبري البعيد (DRUJ Compression Test): لتقييم وجود التهاب مفصلي أو تلف في الغضروف.
- علامة النقرة (Fovea Sign): ضغط دقيق بين الناتئ الإبري الزندي ووتر الـ FCU؛ الألم هنا مؤشر قوي على تمزق الـ TFCC.
2. التصوير الطبي والتكنولوجيا الحديثة
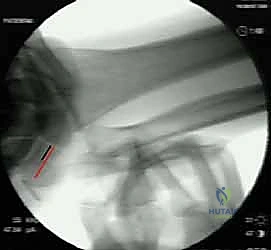
- الأشعة السينية (X-rays): تُؤخذ بوضعيات قياسية ومحددة (Zero-rotation PA view) لتقييم طول الزند، استبعاد الكسور القديمة، وملاحظة أي خلع جزئي.
- التصوير بالرنين المغناطيسي (MRI): ضروري لتقييم الأنسجة الرخوة، خاصة أربطة الـ TFCC.
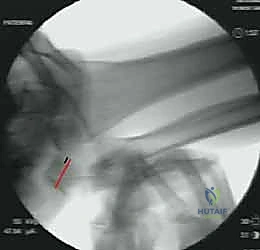
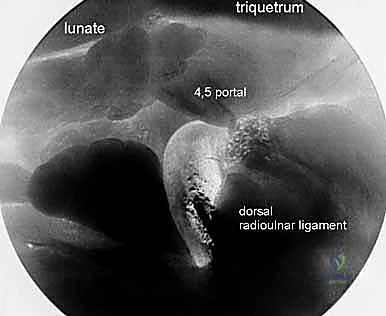
- التشخيص بمنظار المفصل 4K (Wrist Arthroscopy): هنا يتجلى التميز الطبي للأستاذ الدكتور محمد هطيف. يُعد المنظار المعيار الذهبي (Gold Standard) لتشخيص إصابات الرسغ. من خلال كاميرات دقيقة جداً بتقنية 4K، يتمكن الدكتور هطيف من رؤية التمزقات المجهرية التي قد لا تظهر في الرنين المغناطيسي، وتقييم استقرار المفصل من الداخل بشكل مباشر قبل اتخاذ قرار إعادة البناء خارج المفصل.
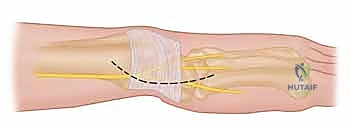
لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول في اليمن؟
عندما يتعلق الأمر بجراحات الطرف العلوي المعقدة وإعادة بناء الأربطة، فإن اختيار الجراح يحدد بشكل قاطع النتيجة النهائية. الأستاذ الدكتور محمد هطيف ليس مجرد طبيب، بل هو قامة علمية وجراحية يشار إليها بالبنان.
- الدرجة الأكاديمية: أستاذ جراحة العظام والمفاصل في جامعة صنعاء، مما يعني أنه مطلع ومشارك في أحدث الأبحاث العلمية العالمية.
- الخبرة الطويلة: أكثر من 20 عاماً من الخبرة المتراكمة في التعامل مع أعقد حالات الكسور والإصابات الرياضية.
- التكنولوجيا الحديثة: رائد في استخدام الجراحة الميكروسكوبية الدقيقة (Microsurgery) ومناظير المفاصل بتقنية 4K في اليمن، مما يقلل من حجم الشقوق الجراحية ويسرع من عملية الشفاء.
- الأمانة الطبية الصارمة: يُعرف البروفيسور هطيف بشفافيته التامة مع مرضاه. لا يتم اللجوء للتدخل الجراحي إلا إذا كان هو الخيار الأمثل والضروري لحالة المريض، مع شرح مفصل لكافة الخطوات والنتائج المتوقعة.
جدول 2: مقارنة بين النهج التقليدي ونهج الأستاذ الدكتور محمد هطيف
| وجه المقارنة | الجراحة التقليدية للرسغ | نهج الأستاذ الدكتور محمد هطيف |
|---|---|---|
| التشخيص | يعتمد غالباً على الأشعة السينية فقط. | فحص سريري دقيق + رنين مغناطيسي + منظار 4K تشخيصي. |
| التقنية الجراحية | شقوق جراحية كبيرة، ألم أكبر بعد العملية. | تقنيات ميكروسكوبية متقدمة، شقوق أصغر، الحفاظ على الأعصاب بدقة. |
| إعادة البناء | استخدام مسامير أو أسلاك قد تقيد الحركة. | إعادة بناء ديناميكية خارج المفصل (Extra-articular) تحافظ على ميكانيكية الحركة. |
| المتابعة والتأهيل | إرشادات عامة للمريض. | بروتوكول تأهيلي مخصص لكل مريض لضمان استعادة الوظيفة الكاملة. |
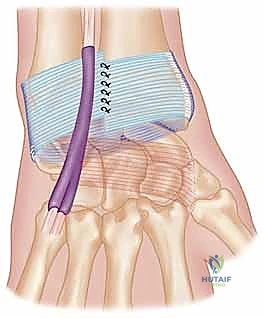
خيارات العلاج: متى نلجأ لإعادة البناء خارج المفصل؟
ليس كل عدم استقرار يتطلب جراحة. يبدأ العلاج عادةً بالخيارات التحفظية (المحافظة):
* التثبيت بالجبيرة: لمنع الحركة وتقليل الالتهاب لمدة 4-6 أسابيع.
* مضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم.
* العلاج الطبيعي: لتقوية العضلات المحيطة بالمفصل، وخاصة العضلة الباسطة الرسغية الزندية (ECU).
دواعي التدخل الجراحي (Surgical Indications):
إذا استمر الألم وعدم الاستقرار رغم العلاج التحفظي لأكثر من 3-6 أشهر، يصبح التدخل الجراحي حتمياً.
لماذا "خارج المفصل" (Extra-Articular)؟
في الحالات التي يكون فيها مركب الـ TFCC متمزقاً بشدة ولا يمكن خياطته وإصلاحه مباشرة (Intra-articular repair)، أو في حالات عدم الاستقرار المزمن حيث تكون الأنسجة الأصلية قد تراجعت وتليفت، يلجأ الدكتور هطيف إلى تقنيات "إعادة البناء خارج المفصل". تعتمد هذه التقنيات على استخدام جزء من وتر مجاور لإنشاء "أربطة جديدة" حول المفصل لتثبيته، دون الدخول مباشرة إلى الحيز المفصلي، مما يحافظ على الغضاريف ويقلل من خطر تيبس المفصل.
التقنيات الجراحية: إعادة البناء خارج المفصل خطوة بخطوة
يتقن الأستاذ الدكتور محمد هطيف العديد من التقنيات الجراحية المعقدة لإعادة بناء استقرار الـ DRUJ، ومن أبرزها تقنية هربرت المعدلة (Modified Herbert) وإجراء هوي-لينشيد (Hui-Linscheid). سنستعرض هنا الخطوات الدقيقة لهذه العمليات التي تظهر براعة الجراح.
1. تجهيز المريض والشق الجراحي
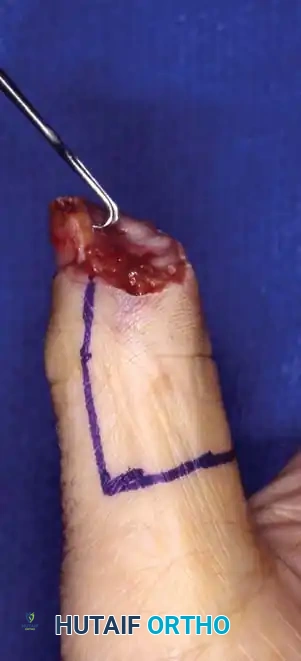
تُجرى العملية تحت التخدير الموضعي (الضفيرة العضدية) أو التخدير العام. يتم وضع المريض على طاولة عمليات خاصة باليد، ويتم استخدام عاصبة هوائية (Tourniquet) لضمان حقل جراحي خالٍ من الدم.
يُجري الدكتور هطيف شقاً جراحياً دقيقاً على الجانب الظهري الزندي (Dorsoulnar) للرسغ. يتم تشريح الأنسجة تحت الجلد بحذر شديد لتحديد وحماية الفرع الجلدي الظهري للعصب الزندي. هذا الإجراء يتطلب دقة ميكروسكوبية لتجنب أي أذى عصبي.
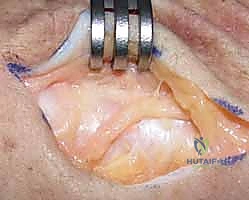
يتم فتح قيد الباسطة (Extensor Retinaculum) بعناية للوصول إلى الحجرات الوترية، وخاصة الحجرة السادسة التي تحتوي على وتر العضلة الباسطة الرسغية الزندية (ECU).
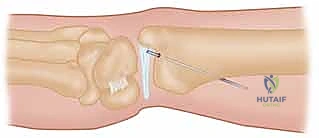
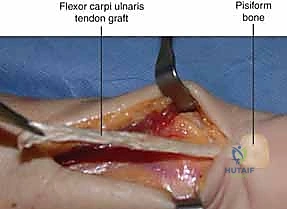
2. حصاد الوتر (Tendon Harvesting)
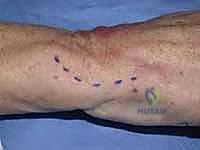
في تقنيات إعادة البناء خارج المفصل، يتم استخدام وتر من جسم المريض نفسه (Autograft) كأربطة جديدة. غالباً ما يستخدم الدكتور هطيف جزءاً طولياً (نصف أو ثلث) من وتر العضلة القابضة الرسغية الزندية (FCU) أو الباسطة الرسغية الزندية (ECU). يتم فصل هذا الجزء بعناية مع الحفاظ على اتصاله القاصي (البعيد) بعظام الرسغ لضمان التروية الدموية والقوة الميكانيكية.
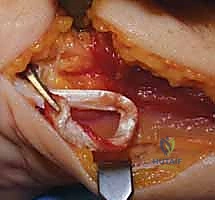
3. تحضير العظام وحفر الأنفاق (Bone Tunneling)
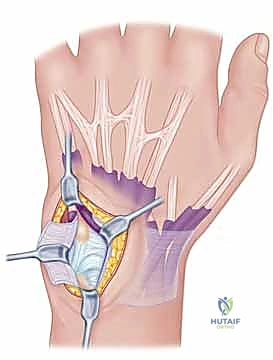
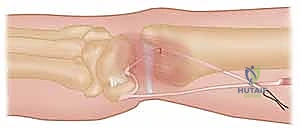
لإعادة إنشاء الاستقرار، يجب تمرير الوتر المحصود عبر العظام. باستخدام أدوات جراحية دقيقة وتحت توجيه الأشعة السينية (Fluoroscopy) داخل غرفة العمليات، يقوم الدكتور هطيف بحفر نفق عظمي قطره عادة يتراوح بين 3.5 إلى 4.5 ملم عبر عنق الكعبرة (Radius neck) وأحياناً عبر الزند. يتم الحفر بدقة متناهية لضمان عدم إضعاف العظم أو اختراق السطح المفصلي.
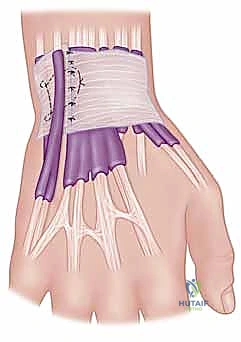
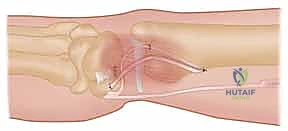
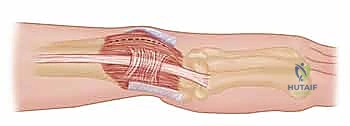
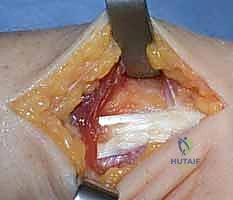
4. تمرير الوتر والتثبيت (Graft Routing & Fixation)
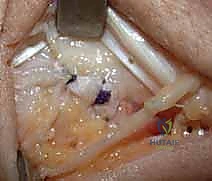
يتم تمرير الوتر (الرقعة) عبر النفق العظمي الذي تم حفره في الكعبرة، ثم يُلف حول عنق الزند (Ulnar neck) بطريقة ميكانيكية مدروسة تحاكي عمل الأربطة الزندية الكعبرية الظهرية والراحية الطبيعية.
هذه هي المرحلة الأكثر حرجاً في العملية (Tensioning). يقوم الدكتور هطيف بوضع الساعد في وضعية الاستلقاء (Supination) أو الوضع المحا
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك