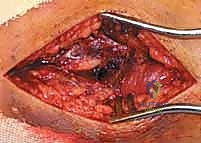
كسر البيلون ORIF: إعادة بناء مفصل الكاحل بدقة متناهية مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسر البيلون هو إصابة خطيرة في السطح المفصلي لعظم الظنبوب السفلي، مما يؤثر على مفصل الكاحل. يتضمن العلاج القياسي التثبيت الداخلي المفتوح (ORIF) لاستعادة دقيقة للمفصل وطوله ومحاذاته. يقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرة متقدمة في هذا المجال لضمان أفضل النتائج والتعافي للمرضى.
مقدمة شاملة: فهم كسر البيلون وتحديات إعادة بناء مفصل الكاحل
أهلاً بكم في الدليل الطبي الأ comprehensive والأكثر تفصيلاً في عالم جراحة العظام المتقدمة. نتعامل اليوم مع واحد من أكثر أنواع كسور الأطراف السفلية تعقيدًا وتحديًا للجراح والمريض على حد سواء: كسر البيلون (Pilon Fracture). يُعرف هذا الكسر في الأوساط الطبية الدقيقة باسم كسر "البلافوند" (Plafond)، وهو لا يمثل مجرد كسر عظمي تقليدي، بل هو "انفجار" فعلي يصيب السطح المفصلي الحامل للوزن في الجزء السفلي من عظم الظنبوب (قصبة الساق). هذا السطح هو حجر الأساس الذي تعتمد عليه وظيفة مفصل الكاحل بأكملها في تحمل وزن جسم الإنسان ونقل الحركة بسلاسة.
لا يعد كسر البيلون مجرد إصابة عابرة؛ بل هو صدمة مباشرة لأسس الميكانيكا الحيوية للقدم، وله عواقب عميقة وممتدة على قدرة المريض على الحركة، واستقلاليته، وصحة المفصل على المدى الطويل لتجنب الخشونة المبكرة (الفصال العظمي).

في العاصمة اليمنية صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء واستشاري جراحة العظام والمفاصل والعمود الفقري، كمرجعية طبية أولى ورائد بلا منازع في التعامل مع هذه الحالات الجراحية شديدة التعقيد. بفضل خبرة تتجاوز العشرين عامًا، ونهج جراحي يدمج بين الدقة المتناهية (Microsurgery) وأحدث التقنيات العالمية، يقدم الأستاذ الدكتور هطيف بروتوكولات علاجية تضمن أعلى معدلات النجاح واستعادة الوظيفة الحركية لمرضاه، مع الالتزام التام بالأمانة الطبية والمصداقية العلمية.
قبل الشروع في أي تداخل جراحي، يشدد الأستاذ الدكتور هطيف على ضرورة فهم السياق الأوسع للإصابة. فنادرًا ما تحدث كسور البيلون عالية الطاقة بمعزل عن إصابات أخرى. تشير الإحصائيات الطبية الدقيقة إلى أن ما بين 5% إلى 10% من هذه الكسور تكون ثنائية (تصيب كلا الكاحلين في نفس الوقت نتيجة السقوط من ارتفاع). علاوة على ذلك، يعاني حوالي 30% من المرضى من إصابات مصاحبة في نفس الطرف السفلي، مثل كسور جسم قصبة الساق، أو كسور عظم العقب (الكعب)، أو تمزقات أربطة الركبة. ولا يمكن إغفال الهيكل العظمي المحوري؛ حيث أن 15% من المصابين قد يعانون من إصابات خفية في العمود الفقري، الحوض، أو الأطراف العلوية. لذلك، يُعد التقييم الشامل والدقيق وفقًا لبروتوكولات دعم الحياة المتقدم في الإصابات (ATLS) خطوة أولى لا غنى عنها لإنقاذ حياة المريض قبل إنقاذ طرفه.
رغم أن كسور البيلون تعتبر نادرة نسبيًا — حيث تمثل حوالي 1% فقط من إجمالي كسور الأطراف السفلية وما بين 5% إلى 10% من كسور عظم الظنبوب — إلا أنها تمثل الاختبار الحقيقي لمهارة جراح العظام. يتطلب التعامل معها فهمًا عميقًا للتشريح، ومهارة في التخطيط الجراحي ثلاثي الأبعاد، وقدرة فائقة على التعامل مع الأنسجة الرخوة المتضررة.
التشريح الشامل والمعقد لمفصل الكاحل والظنبوب السفلي
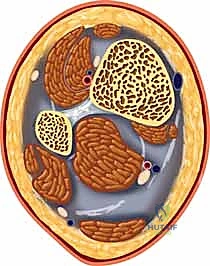
لإدراك حجم الكارثة التي يسببها كسر البيلون، يجب علينا أولاً الغوص في التشريح الدقيق لهذه المنطقة الحيوية. "البيلون" (وهي كلمة فرنسية تعني المدقة أو الهاون) يمثل السطح المفصلي المقعر في نهاية عظم الظنبوب. هذا السطح مغطى بطبقة ملساء من الغضروف الزجاجي (Hyaline Cartilage) الذي يسمح بانزلاق العظام دون احتكاك.

يستقر أسفل هذا السطح عظم الكاحل (القعب - Talus)، وهو عظم فريد يكاد يكون مغطى بالكامل بالغضاريف ولا ترتبط به أي عضلات مباشرة. يتم تثبيت عظم القعب في مكانه بإحكام داخل "مورتيس" (Mortise) أو شق مفصلي، يتشكل من:
1. الكعب الأنسي (Medial Malleolus): وهو الامتداد العظمي الداخلي لقصبة الساق.
2. الكعب الوحشي (Lateral Malleolus): وهو النهاية السفلية لعظم الشظية (Fibula).
3. السقف المفصلي (Tibial Plafond): وهو البيلون نفسه.
ترتبط قصبة الساق (الظنبوب) بالشظية عبر شبكة معقدة من الأربطة القوية تُعرف باسم "الارتفاق الظنبوبي الشظوي" (Syndesmosis). هذه الأربطة تضمن عدم تباعد العظمتين عند تحميل الوزن.
في حوالي 90% من حالات كسور البيلون عالية الطاقة، نجد كسرًا مصاحبًا في عظم الشظية. هذا ليس مجرد تفصيل جانبي؛ بل هو مؤشر حاسم على مقدار الطاقة المدمرة التي امتصها الطرف، ويلعب دورًا محوريًا في استراتيجية الأستاذ الدكتور محمد هطيف الجراحية، حيث غالبًا ما يتم تثبيت الشظية أولاً كخطوة أساسية لاستعادة الطول التشريحي للطرف وضبط الدوران الصحيح قبل الانتقال للتعامل مع المفصل المفتت.
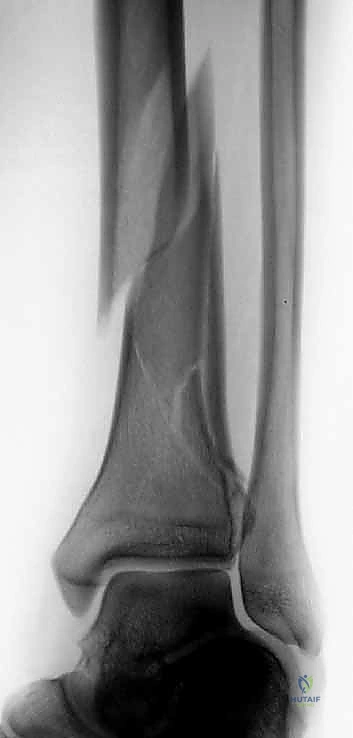
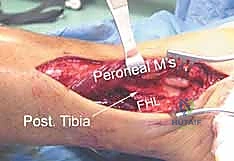
الغلاف الرخو: التحدي الأكبر في جراحة البيلون
لا يقتصر التحدي في كسور البيلون على العظام المفتتة، بل يمتد إلى ما يُعرف بـ "الغلاف الرخو" (Soft Tissue Envelope). في منطقة الكاحل، تكون طبقة الجلد والدهون التي تغطي العظام رقيقة جداً، ولا توجد عضلات ضخمة لحماية العظم (كما هو الحال في الفخذ مثلاً). عندما يحدث كسر بيلون عالي الطاقة، يتعرض الجلد والأنسجة تحت الجلد لرضوض شديدة، وقد يحدث تمزق للأوعية الدموية الدقيقة المغذية للجلد.
أي تدخل جراحي متسرع بفتح هذا الجلد المتورم والمتهتك سيؤدي حتماً إلى نخر جلدي (موت الأنسجة) وعدوى كارثية قد تنتهي بالبتر. هنا تتجلى حكمة وخبرة الأستاذ الدكتور هطيف في تطبيق بروتوكول "الإدارة المرحلية" (Staged Management) لحماية هذه الأنسجة، وهو ما سنفصله لاحقاً.
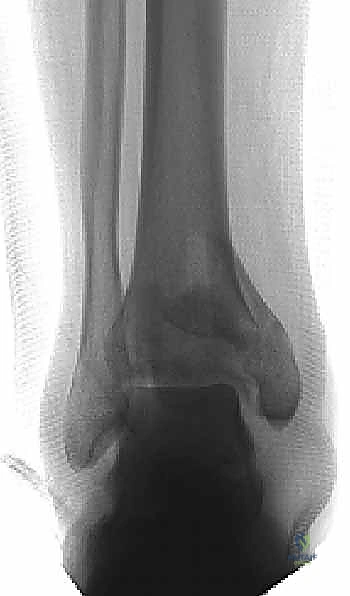
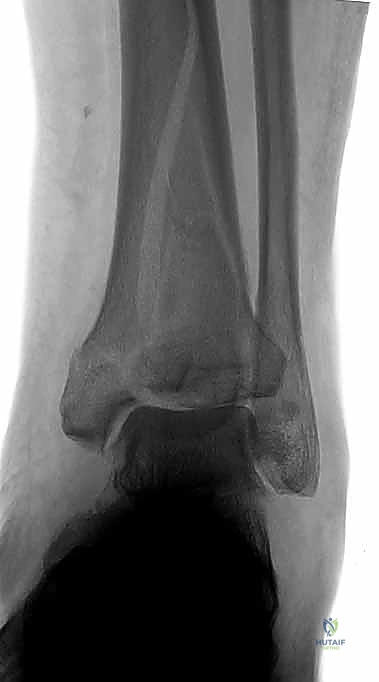
الميكانيكا الحيوية: كيف يحدث كسر البيلون؟ (آليات الإصابة)
تختلف شدة كسر البيلون ونمط التفتت العظمي بناءً على آلية الإصابة ومقدار الطاقة المنتقلة إلى المفصل. يمكن تقسيمها بشكل رئيسي إلى نوعين:
- الإصابات عالية الطاقة (High-Energy Trauma):
- الآلية: تحدث نتيجة التحميل المحوري العنيف (Axial Loading). تخيل شخصاً يسقط من الطابق الثالث ويهبط على قدميه، أو سائق سيارة يضغط بقوة على دواسة الفرامل لحظة اصطدام مروع.
- النتيجة: يتم دفع عظم القعب الكثيف والصلب كالإسفين بقوة هائلة صعوداً إلى داخل السطح المفصلي الإسفنجي الهش للظنبوب (البيلون). يؤدي هذا الانفجار إلى تفتت شديد في العظم (Comminution)، واندفاع قطع العظم المفصلي داخل تجويف النقي، مع تهتك شديد في الأنسجة الرخوة المحيطة.
- وضع القدم لحظة الاصطدام يحدد شكل الكسر:
- إذا كانت القدم في وضع الانثناء الأخمصي (مائلة للأسفل)، يتضرر الجزء الخلفي من البيلون.
- إذا كانت القدم في وضع محايد، يتضرر المفصل بأكمله بشكل متساوٍ (انفجار كامل).
- إذا كانت القدم في وضع الانثناء الظهري (مرفوعة للأعلى)، يتركز التفتت في الجزء الأمامي من المفصل.
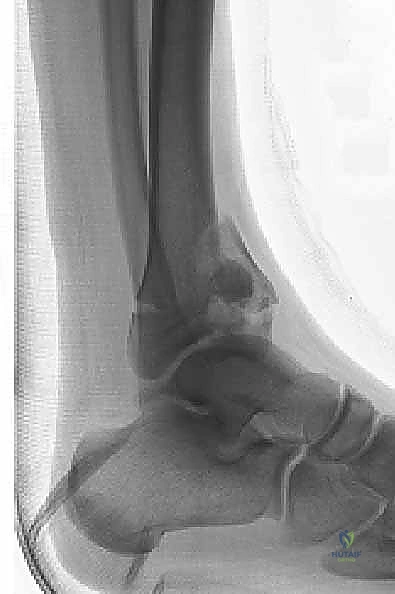
- الإصابات منخفضة الطاقة (Low-Energy Trauma):
- الآلية: تحدث عادة بسبب قوى دورانية (Rotational Forces) أو التواءات شديدة، مثل التزحلق على الجليد، أو التعثر أثناء المشي.
- النتيجة: نمط الكسر يكون عادة حلزونياً أو مائلاً يمتد من جسم العظم (Diaphysis) إلى المفصل، مع تفتت أقل بكثير في السطح المفصلي، وتضرر أقل للأنسجة الرخوة.
جدول مقارنة: إصابات البيلون عالية الطاقة مقابل منخفضة الطاقة
| وجه المقارنة | إصابات عالية الطاقة (High-Energy) | إصابات منخفضة الطاقة (Low-Energy) |
|---|---|---|
| السبب الشائع | السقوط من ارتفاع، حوادث السيارات والدرجات النارية | الالتواء الشديد، التزحلق، السقوط البسيط |
| آلية القوة | تحميل محوري عنيف (Axial Loading) | قوى دورانية (Rotational Torsion) |
| حالة العظم | تفتت مفصلي شديد (انفجار عظمي)، انضغاط العظم | كسر حلزوني أو مائل، قطع عظمية كبيرة نسبيًا |
| حالة الأنسجة الرخوة | تورم هائل، فقاعات كسر (Fracture Blisters)، تهتك جلدي | تورم متوسط إلى خفيف، الجلد غالباً سليم |
| التدخل الجراحي | يتطلب إدارة مرحلية (مثبت خارجي أولاً ثم جراحة داخلية) | يمكن إجراء التثبيت الداخلي المباشر غالباً |
| خطر المضاعفات | مرتفع جداً (عدوى، خشونة مفصلية، عدم التئام) | منخفض إلى متوسط |
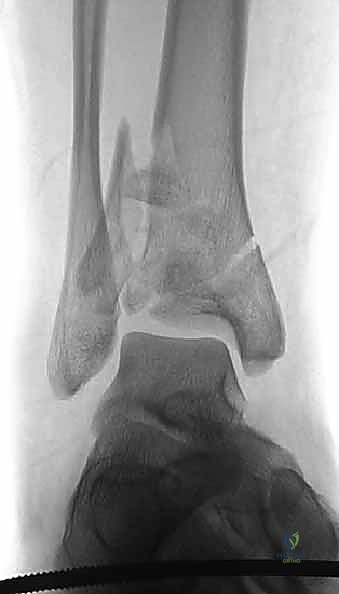
الأعراض والعلامات السريرية لكسر البيلون
عند تعرض المريض لكسر البيلون، تكون الصورة السريرية دراماتيكية وواضحة. يقوم الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء بإجراء تقييم دقيق وسريع يشمل:
- ألم مبرح وحاد: لا يمكن للمريض تحمله، ويزداد مع أي محاولة لتحريك القدم.
- عدم القدرة المطلقة على تحمل الوزن: لا يستطيع المريض الوقوف أو المشي على الطرف المصاب.
- تشوه واضح في الكاحل: قد تبدو القدم ملتوية للخارج أو للداخل بشكل غير طبيعي، أو تبدو الساق أقصر من الطبيعي بسبب انضغاط العظام.
- تورم سريع وضخم: ينتفخ الكاحل والساق السفلية بشكل كبير خلال ساعات قليلة من الإصابة.
- فقاعات الكسر (Fracture Blisters): وهي علامة مميزة للإصابات عالية الطاقة. تظهر فقاعات ممتلئة بسائل شفاف أو دموي على الجلد نتيجة الانفصال بين طبقات الجلد بسبب الوذمة الشديدة. ظهورها يعني أن الجلد في أضعف حالاته ويمنع إجراء أي شق جراحي فوقها.
- كدمات وتغير في لون الجلد: ظهور لون أزرق أو أرجواني يمتد إلى القدم والأصابع.
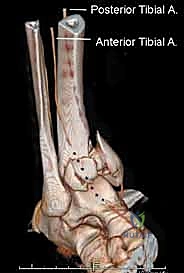
- التقييم العصبي الوعائي: وهو الأهم؛ يجب فحص النبض في شرايين القدم (Dorsalis Pedis & Posterior Tibial) للتأكد من عدم انقطاع التروية الدموية، وفحص الإحساس للتأكد من سلامة الأعصاب.
التشخيص الدقيق: التكنولوجيا الحديثة في خدمة الجراحة
التشخيص الدقيق هو حجر الزاوية الذي يُبنى عليه التخطيط الجراحي. في عيادات الأستاذ الدكتور محمد هطيف، لا يتم الاكتفاء بالتشخيص المبدئي، بل يتم استخدام أحدث تقنيات التصوير الطبي:
1. التصوير بالأشعة السينية التقليدية (X-Rays)
يتم أخذ صور من ثلاث زوايا (أمامية خلفية AP، جانبية Lateral، ومورتيس Mortise). تعطي هذه الصور فكرة عامة عن نمط الكسر، قصر الساق، ومدى انزياح العظام.
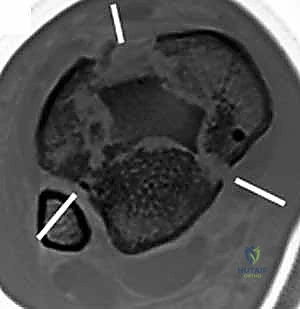
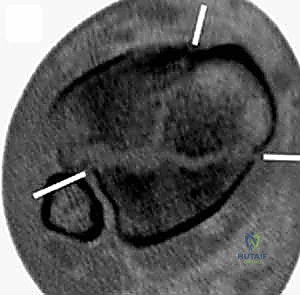
2. التصوير المقطعي المحوسب (CT Scan) - المعيار الذهبي
لا يمكن إجراء جراحة حديثة لكسر البيلون دون إجراء أشعة مقطعية. لماذا؟
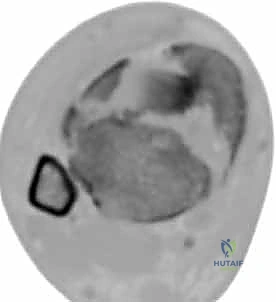
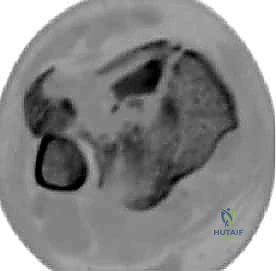
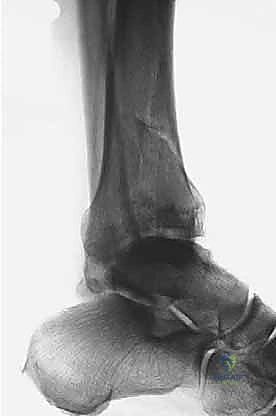
كشفت الأبحاث المتقدمة (مثل أبحاث كول Cole وزملائه) والتي يعتمد عليها الدكتور هطيف، أن الأشعة المقطعية، وخاصة مع إعادة البناء ثلاثي الأبعاد (3D Reconstruction)، تسمح برسم خريطة دقيقة لكل قطعة عظمية مفتتة في السطح المفصلي (AO/OTA 43-C3).
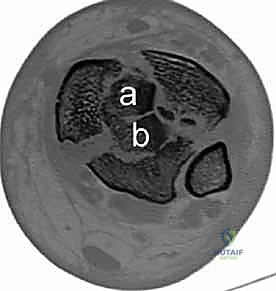
تظهر الأشعة المقطعية النمط الثابت لتفتت البيلون والذي يتكون عادة من ثلاث قطع رئيسية:
* القطعة الأمامية الجانبية (Chaput fragment): متصلة بالرباط الظنبوبي الشظوي الأمامي.
* القطعة الخلفية (Volkmann fragment): متصلة بالرباط الظنبوبي الشظوي الخلفي.
* القطعة الأنسية (Medial Malleolus): متصلة بالرباط الدالي.
وفي الوسط، توجد منطقة "الانهيار المفصلي" (Die-punch fragment) التي تُدفع داخل العظم.
يستخدم الأستاذ الدكتور محمد هطيف هذه الخريطة المقطعية لتحديد مسار الشقوق الجراحية، واختيار أحجام وأنواع الشرائح المعدنية المطلوبة، وتحديد تسلسل إرجاع القطع العظمية قبل دخول غرفة العمليات.
تصنيف كسور البيلون
يعتمد الأطباء على أنظمة تصنيف عالمية لتوحيد لغة التواصل وتحديد خطة العلاج:
* تصنيف رويدي وألجاور (Rüedi and Allgöwer):
* النوع الأول: كسر مفصلي بدون انزياح.
* النوع الثاني: كسر مفصلي مع انزياح، لكن دون تفتت شديد.
* النوع الثالث: كسر مفصلي مع انزياح وتفتت شديد (انفجار المفصل).
* تصنيف AO/OTA: وهو التصنيف الأشمل الذي يقسم الكسور إلى أنواع A (خارج المفصل)، B (مفصلي جزئي)، و C (مفصلي كامل ومعقد).
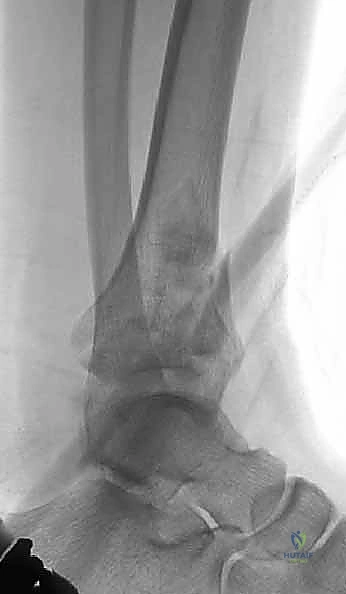
الخيارات العلاجية: لماذا نلجأ إلى الجراحة (ORIF)؟
الهدف الأساسي من علاج كسر البيلون هو استعادة مفصل كاحل مستقر، غير مؤلم، وقادر على تحمل الوزن وحركة المريض الطبيعية.
العلاج التحفظي (غير الجراحي)
نادرًا ما يُستخدم في كسور البيلون، ويقتصر على حالات محددة جداً:
* الكسور غير المنزاحة تماماً (النوع الأول).
* المرضى كبار السن الذين يعانون من أمراض مزمنة تمنع التخدير والجراحة.
* المرضى الذين لا يمشون (Non-ambulatory).
يعتمد العلاج هنا على الجبس الطويل لعدة أسابيع، ولكن نتائجه الوظيفية غالباً ما تكون ضعيفة في الكسور المنزاحة.
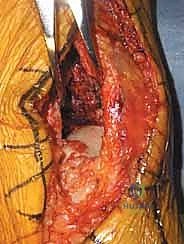
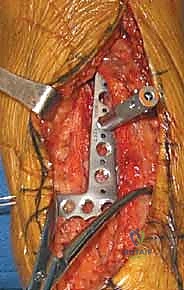
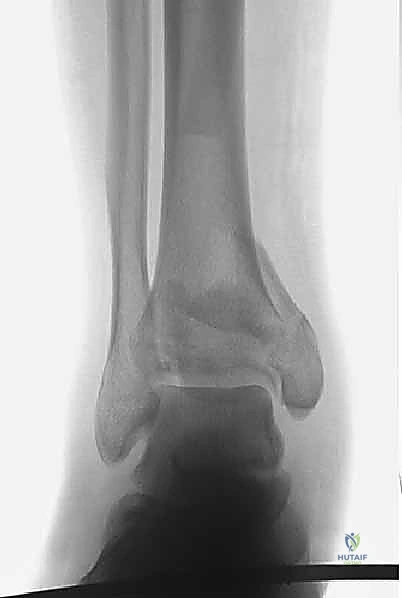
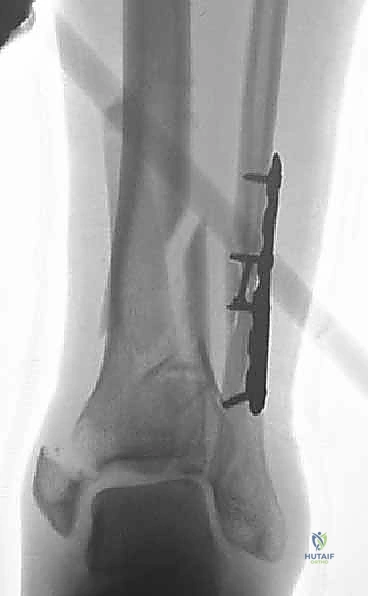
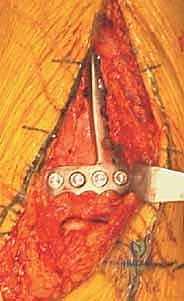
العلاج الجراحي: التثبيت الداخلي المفتوح (ORIF) - المعيار الذهبي
بالنسبة لجميع كسور البيلون المنزاحة والمفتتة، يعتبر التثبيت الداخلي المفتوح (Open Reduction and Internal Fixation - ORIF) هو العلاج القياسي والمعيار الذهبي.
في صنعاء، يطبق الأستاذ الدكتور محمد هطيف المبادئ الأربعة الكلاسيكية التي وضعها (Ruëdi and Allgöwer) والتي تم تحديثها بالتقنيات الحديثة، وتتمثل أهدافها في:
1. إعادة بناء مفصلية دقيقة (Anatomic Articular Reduction): لا مجال للخطأ هنا. يجب إعادة بناء السطح المفصلي بدقة المليمتر لتجنب احتكاك الغضاريف وحدوث خشونة مبكرة.
2. استعادة طول الطرف ومحاذاته (Restoration of Length and Alignment): لمنع العرج وتوزيع الوزن بشكل غير متساوٍ على الركبة والورك.
3. التطعيم العظمي (Bone Grafting): لملء الفراغات الناتجة عن انضغاط العظم الإسفنجي.
4. تثبيت الكسر المستقر (Stable Fixation): باستخدام شرائح ومسامير متطورة للسماح بالحركة المبكرة للمفصل.
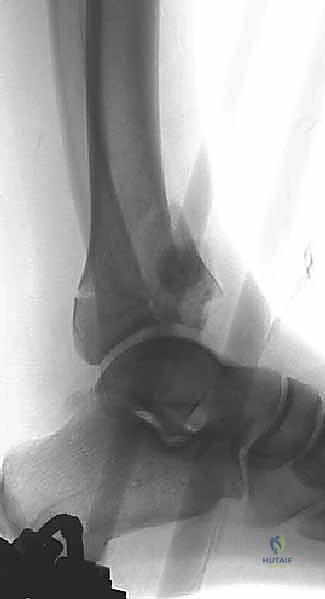
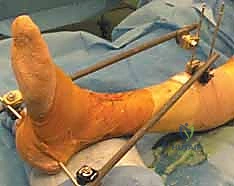
الإدارة المرحلية (Staged Management): سر النجاح وتجنب الكوارث
أكبر خطأ يمكن أن يرتكبه جراح العظام في كسور البيلون عالية الطاقة هو إجراء الجراحة النهائية (ORIF) في يوم الإصابة. الجلد المتورم والأنسجة المتهتكة لا تتحمل الشقوق الجراحية، ومحاولة إغلاق الجلد فوق الشرائح المعدنية ستؤدي حتماً إلى تمزق الجرح، انكشاف العظم، وعدوى عميقة قد تنتهي ببتر القدم.
لتجنب ذلك، يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً يُعرف بـ الإدارة المرحلية:
المرحلة الأولى: التثبيت الخارجي المؤقت (Spanning External Fixator)
تتم هذه المرحلة كإجراء طارئ في يوم الإصابة أو اليوم التالي.
* يتم تركيب إطار معدني خارجي (المثبت الخارجي). يتم إدخال دبابيس معدنية في عظم الظنبوب السليم (تحت الركبة)، ودبابيس أخرى في عظام القدم (عظم العقب أو مشط القدم).
* يتم سحب القدم (Traction) لاستعادة طول الساق المفقود وإبعاد العظام المفتتة عن بعضها (مبدأ Ligamentotaxis).
* الهدف: تثبيت العظام، تخفيف الألم، والأهم: السماح للأنسجة الرخوة بالتعافي، وزوال التورم، وشفاء فقاعات الكسر.
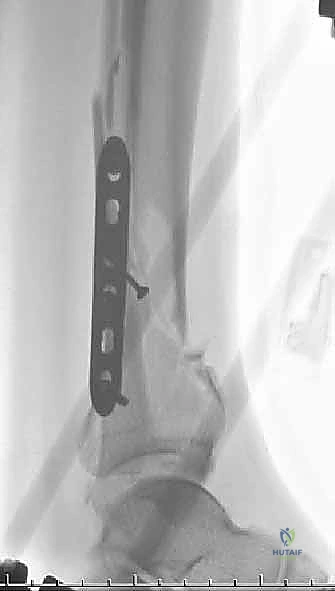
متى ننتقل للمرحلة الثانية؟
ينتظر الدكتور هطيف من 10 إلى 21 يوماً. العلامة السريرية الحاسمة هي ظهور "علامة التجعد" (Wrinkle Test)؛ عندما يعود الجلد لطبيعته ويمكن ثنيه بأصابع اليد، فهذا يعني أن الوذمة قد زالت وأن الجلد جاهز للقطع الجراحي الآمن.
المرحلة الثانية: التخطيط الجراحي الدقيق (Pre-operative Planning)
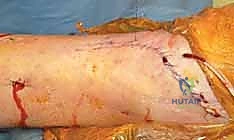
قبل دخول غرفة العمليات لإجراء الجراحة النهائية، يقوم الدكتور هطيف برسم خطة تفصيلية. يتم استخدام الأشعة المقطعية لتحديد أماكن الشقوق. القاعدة الذهبية هي: يجب أن يكون هناك مسافة لا تقل عن 7 سنتيمترات بين أي شقين جراحيين (مثلاً شق للشظية وشق للظنبوب) لضمان عدم انقطاع التروية الدموية عن الجلد بينهما (Skin Bridge).
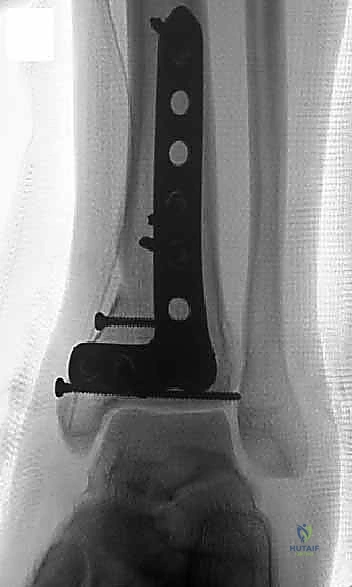
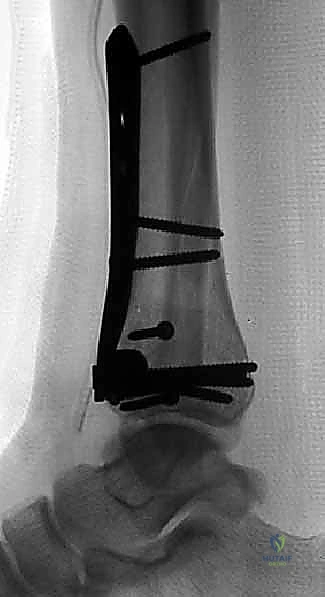
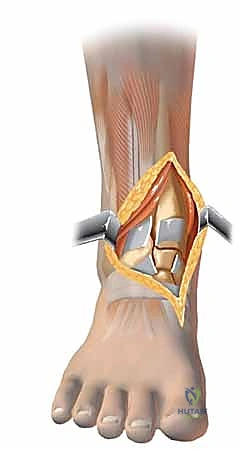
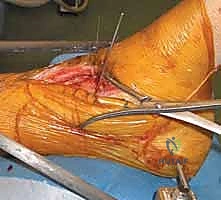
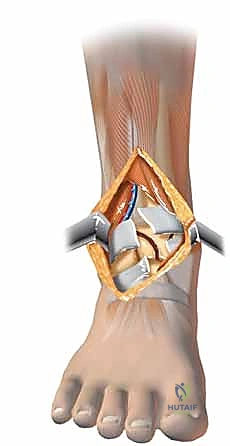
الخطوات الجراحية التفصيلية: إبداع التثبيت الداخلي المفتوح (ORIF)
تعتبر
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك