تصريف التهاب مفصل الفخذ القيحي عند الأطفال: دليل شامل للآباء
الخلاصة الطبية
التهاب مفصل الفخذ القيحي عند الأطفال هو حالة طارئة تتطلب تشخيصًا وعلاجًا جراحيًا فوريًا لتصريف الصديد وحماية المفصل من التلف الدائم. يعتمد العلاج على تصريف الجراحة وغسل المفصل بالمضادات الحيوية لضمان أفضل النتائج طويلة الأمد.
مقدمة: الفهم العميق لخطورة التهاب مفصل الفخذ القيحي عند الأطفال
مرحبًا بكم أيها الآباء والأمهات الكرام في هذا الدليل الطبي المرجعي الشامل. إن صحة أطفالكم هي أولويتنا القصوى، وعندما يتعلق الأمر بحالات طبية حرجة وطارئة مثل التهاب مفصل الفخذ القيحي (Septic Arthritis of the Hip)، فإن المعرفة الدقيقة والتدخل الطبي الجراحي السريع هما مفتاح الحفاظ على مستقبل أطفالكم الحركي. التهاب مفصل الفخذ القيحي ليس مجرد التهاب عابر أو ألم بسيط يمكن تجاهله؛ بل هو حالة طوارئ قصوى تتطلب اهتمامًا طبيًا فوريًا في غضون ساعات. إنه عبارة عن عدوى بكتيرية شرسة تغزو مفصل الفخذ لدى الطفل، مما يسبب تراكمًا سريعًا للصديد (القيح) وزيادة هائلة في الضغط داخل كبسولة المفصل.
يؤكد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، ورائد جراحة عظام الأطفال في اليمن وخبيرها الأول، على قاعدة ذهبية في هذا المجال: "التشخيص المبكر والعلاج الجراحي الفوري لتصريف الصديد هما حجر الزاوية، والفرصة الوحيدة لإنقاذ مفصل الفخذ وتجنب المضاعفات المدمرة طويلة الأمد". فالتأخير في العلاج، ولو لساعات معدودة، يمكن أن يؤدي إلى عواقب وخيمة ومأساوية، بما في ذلك التلف الدائم في الغضاريف المفصلية، والنخر اللاوعائي (موت أنسجة العظم) لرأس الفخذ بسبب انقطاع التروية الدموية، واضطرابات حادة في مراكز النمو، مما يؤثر بشكل قاطع على قدرة الطفل على المشي والحركة بشكل طبيعي في المستقبل، وقد يؤدي إلى قصر في الطرف المصاب أو إعاقة دائمة.

يهدف هذا الدليل الشامل والموسع إلى تزويدكم بكل التفاصيل الطبية الضرورية حول هذه الحالة الحرجة. سنأخذكم في رحلة مفصلة بدءًا من فهم التشريح الدقيق لمفصل الطفل، مرورًا بالأسباب الخفية وعوامل الخطر، والأعراض المنذرة، وصولًا إلى أحدث بروتوكولات التشخيص والعلاج الجراحي المتقدم الذي نتبعه. سنشرح لكم كل خطوة جراحية بالتفصيل، مع التركيز على أهمية التدخل الدقيق والخبرة الجراحية الاستثنائية التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه المتخصص في صنعاء، لضمان أفضل النتائج الممكنة لأطفالكم.
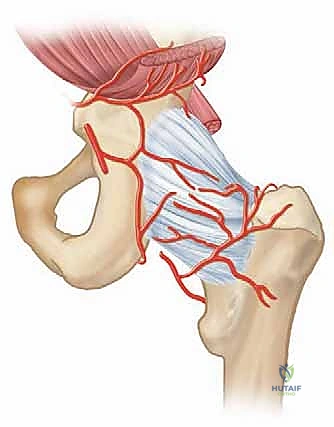
التشريح الدقيق لمفصل الفخذ عند الأطفال: لماذا هو شديد الحساسية؟
لفهم مدى خطورة التهاب مفصل الفخذ القيحي، يجب علينا أولاً أن نفهم الطبيعة التشريحية الفريدة لمفصل الفخذ لدى الأطفال، وكيف يختلف جذريًا عن مفصل البالغين. مفصل الفخذ هو مفصل كروي حقي (Ball-and-Socket Joint)، يتكون من رأس عظم الفخذ (الكرة) وتجويف الحُق في الحوض (التجويف).
1. مراكز النمو (Physis) داخل كبسولة المفصل
في الأطفال، يكون جزء كبير من عظم الفخذ العلوي، وتحديداً منطقة المشاش القريب (Proximal Epiphysis) وصفيحة النمو (Growth Plate)، واقعاً بالكامل داخل كبسولة المفصل. هذه الخاصية التشريحية تجعل المفصل في خطر مضاعف؛ فأي عدوى بكتيرية تصيب العظم القريب (التهاب العظم والنقي) يمكن أن تخترق بسهولة وتفرغ محتواها الصديدي مباشرة داخل تجويف المفصل، محولة إياها إلى كارثة مزدوجة تصيب العظم والمفصل معاً.
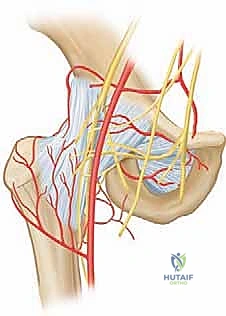
2. التروية الدموية الهشة (Blood Supply)
الإمداد الدموي لرأس عظم الفخذ لدى الأطفال، وخاصة الرضع، دقيق وهش للغاية. يعتمد رأس الفخذ بشكل أساسي على الأوعية الدموية الشبكية (Retinacular Vessels) التي تمر عبر عنق الفخذ وداخل كبسولة المفصل. عندما يتراكم الصديد داخل المفصل بسبب الالتهاب القيحي، يرتفع الضغط الداخلي (Intra-articular Pressure) بشكل دراماتيكي. هذا الضغط المرتفع يكفي لضغط وسحق هذه الأوعية الدموية الرقيقة، مما يؤدي إلى انقطاع فوري للدم عن رأس الفخذ، وهي حالة تُعرف باسم النخر اللاوعائي (Avascular Necrosis - AVN). إذا حدث هذا، يموت العظم، ويتشوه المفصل بشكل لا رجعة فيه.
3. الغضروف المفصلي النامي
الغضروف المفصلي في الأطفال ينمو ويتطور بسرعة فائقة. هذا الغضروف حساس للغاية للضرر الناجم عن الإنزيمات المحللة للبروتين (Proteolytic Enzymes) التي تفرزها البكتيريا، وكذلك الإنزيمات التي تفرزها خلايا الدم البيضاء التابعة لجهاز المناعة أثناء محاولتها محاربة العدوى. هذه الإنزيمات تقوم فعلياً بـ "أكل" وتدمير الغضروف في غضون أيام قليلة إذا لم يتم غسل المفصل جراحياً.
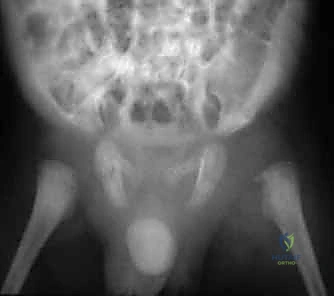
الأسباب الجذرية وعوامل الخطر لالتهاب مفصل الفخذ القيحي
التهاب مفصل الفخذ القيحي هو عدوى بكتيرية حادة تصيب المفصل. فهم كيفية وصول هذه البكتيريا إلى هذا المكان العميق والمحمي في الجسم أمر بالغ الأهمية للآباء للوعي بخطورة الأمر.
كيف تخترق البكتيريا مفصل الفخذ؟
تحدث العدوى في مفصل الفخذ القيحي عندما تنجح البكتيريا في اختراق تجويف المفصل المعقم. هناك ثلاث آليات رئيسية لحدوث ذلك:
- الانتشار الدموي (Hematogenous Spread): وهي الآلية الأكثر شيوعاً على الإطلاق في طب الأطفال. تبدأ القصة غالباً بعدوى بسيطة في مكان آخر من الجسم؛ مثل التهاب في الحلق (اللوزتين)، أو عدوى جلدية (خراج بسيط أو جرح صغير)، أو التهاب في الأذن الوسطى، أو حتى عدوى في الجهاز البولي. تدخل البكتيريا من هذه المواقع إلى مجرى الدم (Bacteremia). وبسبب بطء تدفق الدم في الأوعية الدموية الدقيقة المحيطة بالغشاء الزليلي لمفصل الفخذ، تستقر البكتيريا هناك وتبدأ في التكاثر السريع داخل المفصل.
- الانتشار المباشر من عدوى قريبة (Contiguous Spread):
- التهاب العظم والنقي (Osteomyelitis) في عظم الفخذ القريب: كما أسلفنا، نظراً لوجود جزء من العظم داخل الكبسولة، فإن أي التهاب بكتيري في العظم يخترق القشرة العظمية ويصب الصديد مباشرة في المفصل.
- التهاب العظم والنقي في عظم الحُق (Acetabulum): يمكن للعدوى في عظام الحوض المكونة لتجويف المفصل أن تنتقل أيضاً إلى الداخل.
- التلقيح المباشر (Direct Inoculation): وهو الأقل شيوعاً، ويحدث نتيجة اختراق مباشر للمفصل، مثل جرح طعني عميق، أو دخول جسم غريب، أو نادراً جداً كمضاعفات لإجراء طبي مثل سحب عينة من المفصل في ظروف غير معقمة.
أنواع البكتيريا الشائعة المسببة للعدوى (حسب الفئة العمرية)
تتغير أنواع البكتيريا المسببة للالتهاب القيحي بشكل كبير بناءً على عمر الطفل، وهو ما يوجه الأستاذ الدكتور محمد هطيف في اختيار المضاد الحيوي الأولي قبل ظهور نتائج المزرعة البكتيرية:
- حديثي الولادة (أقل من شهرين):
- المكورات العقدية من المجموعة ب (Group B Streptococcus): تنتقل غالباً من الأم أثناء الولادة.
- المكورات العنقودية الذهبية (Staphylococcus aureus).
- العصيات المعوية سالبة الجرام (Gram-negative enteric bacilli) مثل الإشريكية القولونية (E. coli).
- الرضع والأطفال الصغار (شهران إلى 5 سنوات):
- المكورات العنقودية الذهبية (Staphylococcus aureus): تظل السبب الأول والأكثر تدميراً.
- الكينغيلا كينغيه (Kingella kingae): بكتيريا يصعب اكتشافها في المزارع العادية ولكنها شائعة جداً في هذه الفئة العمرية.
- المكورات العقدية المقيحة (Streptococcus pyogenes).
- المستدمية النزلية من النوع ب (Haemophilus influenzae type B): انخفضت نسبتها بشكل كبير بفضل برامج التطعيم الإجبارية.
- الأطفال الأكبر سناً والمراهقون (فوق 5 سنوات):
- المكورات العنقودية الذهبية (Staphylococcus aureus) هي المهيمنة بشكل شبه كامل.
- المكورات العقدية (Streptococcus species).
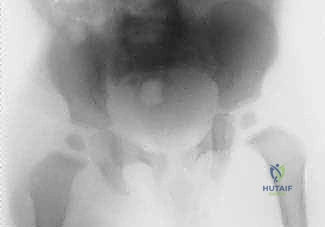
الأعراض والعلامات السريرية: جرس الإنذار المبكر للآباء
يعتبر التعرف على أعراض التهاب مفصل الفخذ القيحي في ساعاته الأولى الفارق بين الشفاء التام والإعاقة الدائمة. الأعراض تظهر فجأة وتتطور بسرعة مخيفة. يجب على الآباء التوجه فوراً إلى طوارئ العظام إذا لاحظوا العلامات التالية:
الأعراض في الرضع وحديثي الولادة (يصعب تشخيصهم)
الرضع لا يستطيعون التعبير عن الألم، لذا تكون العلامات غير مباشرة ولكنها شديدة الأهمية:
* البكاء المستمر والصراخ الحاد: خاصة عند تغيير الحفاض أو تحريك الساقين.
* الشلل الكاذب (Pseudoparalysis): يرفض الرضيع تحريك الساق المصابة تماماً، وتبدو وكأنها مشلولة، ويثنيها نحو بطنه لتخفيف الضغط داخل المفصل.
* الحمى (Fever): قد تكون موجودة، ولكن في بعض الرضع حديثي الولادة قد تكون درجة الحرارة طبيعية أو حتى منخفضة.
* تورم واحمرار: نادراً ما يُلاحظ في مفصل الفخذ لأنه مفصل عميق جداً ومغطى بطبقات سميكة من العضلات والدهون.
* رفض الرضاعة والخمول العام.
الأعراض في الأطفال الأكبر سناً (الذين يمشون)
- ألم شديد ومفاجئ في الفخذ أو الفخذ الأمامي أو حتى الركبة: (يجب الحذر، ألم الركبة عند الأطفال غالباً ما يكون مصدره مفصل الفخذ بسبب التشابك العصبي).
- العرج الحاد أو رفض المشي تماماً (Non-weight bearing): يرفض الطفل وضع أي وزن على الساق المصابة.
- حمى شديدة (ارتفاع درجة الحرارة فوق 38.5 درجة مئوية): مصحوبة بقشعريرة وتعرق.
- تشنج عضلي (Muscle Spasm): تكون العضلات المحيطة بالمفصل متصلبة جداً لحماية المفصل من الحركة.
- وضعية المفصل المميزة: يميل الطفل إلى إبقاء مفصل الفخذ في وضعية الانثناء (Flexion)، والتبعيد (Abduction)، والدوران الخارجي (External Rotation). هذه الوضعية تزيد من سعة كبسولة المفصل وتخفف الألم والضغط الناجم عن تجمع الصديد.
جدول (1): التشخيص الفارق - التهاب المفصل القيحي مقابل التهاب الغشاء الزليلي العابر (Toxic Synovitis)
غالباً ما يختلط الأمر على الأطباء غير المتخصصين بين التهاب المفصل القيحي (حالة طوارئ قصوى) والتهاب الغشاء الزليلي العابر (حالة حميدة تختفي بالراحة). يعتمد الأستاذ الدكتور محمد هطيف على معايير كوخر (Kocher Criteria) للتفريق الدقيق بينهما:
| الميزة / العلامة | التهاب مفصل الفخذ القيحي (Septic Arthritis) | التهاب الغشاء الزليلي العابر (Transient Synovitis) |
|---|---|---|
| الخطورة | حالة طوارئ جراحية قصوى (يهدد المفصل) | حالة حميدة ومؤقتة (تشفى تلقائياً) |
| التاريخ المرضي | غالباً يسبقه جرح، عدوى جلدية، أو التهاب بكتيري | غالباً يسبقه التهاب فيروسي في الجهاز التنفسي العلوي |
| الحمى (درجة الحرارة) | عالية جداً (غالباً أعلى من 38.5 درجة مئوية) | غائبة أو منخفضة (أقل من 38.5 درجة مئوية) |
| القدرة على تحمل الوزن | رفض تام للوقوف أو المشي (Non-weight bearing) | عرج خفيف، ولكن يمكنه المشي بصعوبة |
| ألم عند الحركة السلبية | ألم مبرح وصراخ عند أدنى حركة للمفصل | ألم خفيف إلى متوسط، خاصة في نهاية مدى الحركة |
| سرعة ترسب الدم (ESR) | مرتفعة جداً (غالباً أعلى من 40 مم/ساعة) | طبيعية أو مرتفعة قليلاً |
| بروتين سي التفاعلي (CRP) | مرتفع بشكل ملحوظ (أعلى من 20 ملغم/لتر) | طبيعي أو مرتفع بشكل طفيف |
| تعداد الكريات البيضاء (WBC) | مرتفع (أعلى من 12,000 خلية/ملم مكعب) | طبيعي أو مرتفع قليلاً |
| عينة سائل المفصل | صديدي عكر، الكريات البيضاء > 50,000 | سائل شفاف مائل للصفرة، الكريات البيضاء < 10,000 |
(ملاحظة: إذا توفرت 3 أو 4 من معايير كوخر الأربعة الأساسية، فإن احتمالية وجود التهاب قيحي تتجاوز 93% إلى 99%).
رحلة التشخيص الدقيق: الدقة تصنع الفارق
التشخيص السريع والدقيق هو تخصص الأستاذ الدكتور محمد هطيف. لا يوجد مجال للتخمين عندما يتعلق الأمر بمفصل طفل. يتضمن بروتوكول التشخيص الصارم الخطوات التالية:
1. الفحص السريري الدقيق
يقوم الدكتور هطيف بفحص الطفل بلطف شديد، ملاحظاً وضعية الساق، ودرجة الحرارة، ومحاولة تحريك المفصل لمعرفة مدى تقييد الحركة (Range of Motion).
2. الفحوصات المخبرية الطارئة
- صورة الدم الكاملة (CBC): للبحث عن زيادة في عدد خلايا الدم البيضاء.
- سرعة ترسب الدم (ESR) وبروتين سي التفاعلي (CRP): وهي دلالات التهاب حادة. الـ CRP هو الأهم لأنه يرتفع بسرعة وينخفض بسرعة مع نجاح العلاج.
- مزارع الدم (Blood Cultures): يتم سحب عينات دم لمحاولة عزل البكتيريا المسببة للعدوى، وتكون إيجابية في حوالي 30-50% من الحالات.
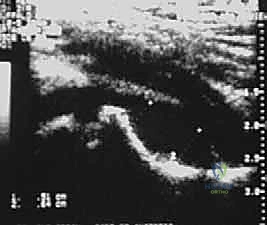
3. التصوير الطبي المتقدم
- الموجات فوق الصوتية (Ultrasound): هي الأداة الذهبية والأسرع لتأكيد وجود ارتشاح أو تجمع سوائل (Effusion) داخل كبسولة مفصل الفخذ. يمكن إجراؤها في العيادة أو الطوارئ فوراً.
- الأشعة السينية (X-rays): تُجرى لاستبعاد وجود كسور أو أورام. في الأيام الأولى للالتهاب القيحي، قد تظهر الأشعة طبيعية، أو قد تظهر اتساعاً في المسافة المفصلية بسبب تجمع الصديد، أو خلعاً جزئياً لرأس الفخذ. التغيرات العظمية المدمرة لا تظهر إلا في مراحل متأخرة (وهو ما نسعى لتجنبه).
- الرنين المغناطيسي (MRI): يتم اللجوء إليه إذا كان هناك اشتباه في وجود التهاب عظم ونقي (Osteomyelitis) مصاحب، أو خراج في العضلات المحيطة، ولكنه يتطلب تزليج الطفل (تخدير) ويستغرق وقتاً.
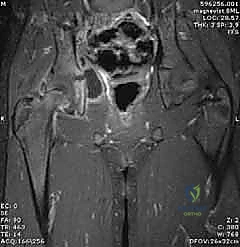
4. بزل المفصل (Arthrocentesis) - المعيار الذهبي
إذا أكدت الموجات فوق الصوتية وجود سائل، وكانت الأعراض السريرية والمخبرية تشير إلى التهاب قيحي، فإن الخطوة الحاسمة هي سحب عينة من هذا السائل (تحت توجيه السونار وبمخدر موضعي أو عام).
* إذا كان السائل المسحوب صديدياً (قيحياً)، يتم تأكيد التشخيص بنسبة 100%.
* يتم إرسال العينة فوراً للمختبر لإجراء صبغة جرام (Gram Stain) لمعرفة نوع البكتيريا مبدئياً، وعمل مزرعة بكتيرية (Culture and Sensitivity) لتحديد المضاد الحيوي الأنسب بدقة متناهية.
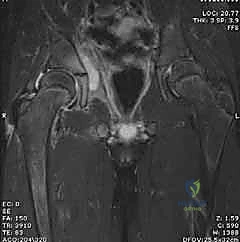
العلاج: لماذا الجراحة هي الحل الوحيد والطارئ؟
تحذير طبي هام: لا يمكن علاج التهاب مفصل الفخذ القيحي عند الأطفال بالمضادات الحيوية وحدها. المضادات الحيوية لا تستطيع اختراق تجمعات الصديد الكثيفة داخل المفصل بفعالية، ولا تستطيع خفض الضغط الميكانيكي المدمر الذي يخنق الأوعية الدموية.
العلاج القياسي والوحيد المعتمد عالمياً، والذي ينفذه الأستاذ الدكتور محمد هطيف ببراعة فائقة، يتكون من شقين متلازمين:
1. التدخل الجراحي الطارئ (Surgical Arthrotomy & Drainage): لفتح المفصل، تفريغ الصديد، وغسل التجويف.
2. العلاج بالمضادات الحيوية الوريدية (IV Antibiotics): للقضاء على البكتيريا في مجرى الدم والأنسجة.
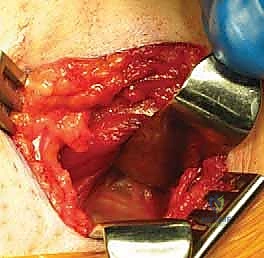
التفاصيل الدقيقة لعملية تصريف التهاب مفصل الفخذ القيحي (خطوة بخطوة)
يُعتبر الأستاذ الدكتور محمد هطيف من أبرز الجراحين الذين يجرون هذه العملية بدقة متناهية، مستخدماً أحدث التقنيات وأدوات الجراحة المجهرية الدقيقة لضمان عدم إيذاء الأنسجة الرقيقة للطفل. إليكم تفاصيل الإجراء الجراحي المسمى بـ بضع المفصل والتصريف المفتوح (Open Arthrotomy and Washout):
1. التخدير والتحضير
يتم إدخال الطفل إلى غرفة العمليات المجهزة بأعلى معايير التعقيم. يخضع الطفل لتخدير عام دقيق تحت إشراف أطباء تخدير أطفال متخصصين. يتم تعقيم منطقة الفخذ والحوض والطرف السفلي بالكامل باستخدام محاليل مطهرة قوية (مثل البوفيدون يود أو الكلورهيكسيدين)، ويتم فرش الأغطية المعقمة لترك منطقة الجراحة فقط مكشوفة.
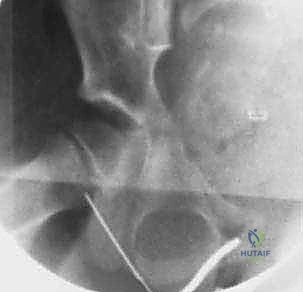
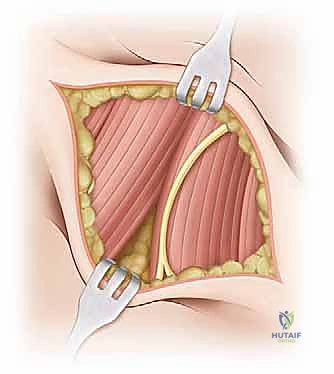
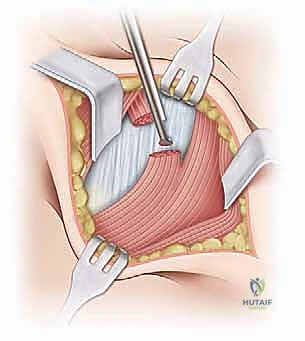
2. النهج الجراحي (The Surgical Approach)
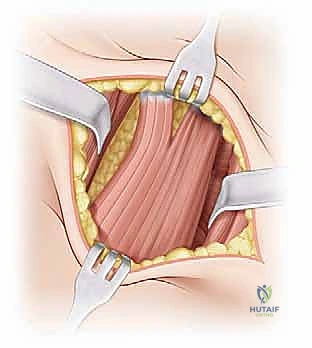
يستخدم الدكتور هطيف عادةً النهج الأمامي (Anterior Approach) أو نهج سميث بيترسن (Smith-Petersen Approach). هذا النهج يوفر وصولاً مباشراً وآمناً لمفصل الفخذ دون قطع العضلات الرئيسية، بل بالمرور بينها (بين عضلة الخياطية SARTORIUS وعضلة موترة اللفافة العريضة TFL)، مما يسرع من عملية التعافي.
يتم عمل شق جراحي صغير (حوالي 3-5 سم حسب عمر الطفل) في الجزء الأمامي من الفخذ، أسفل الشوكة الحرقفية الأمامية العلوية. يتم إبعاد الأنسجة والعضلات بلطف شديد باستخدام مبعدات خاصة للوصول إلى كبسولة المفصل العميقة.
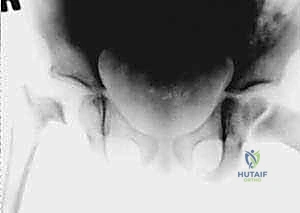
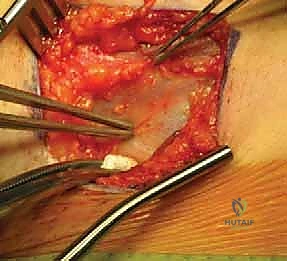
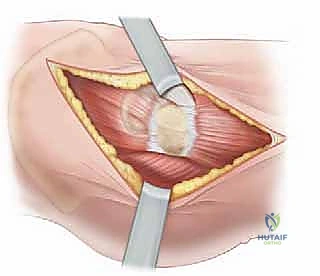
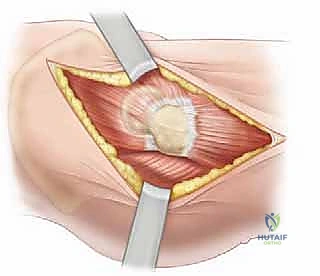
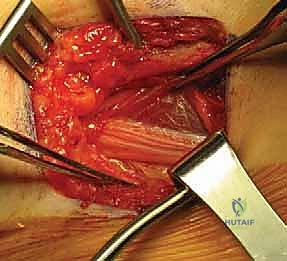
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك