انزلاق رأس الفخذ الأعلى (SCFE): دليل شامل للعلاج والتعافي في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
انزلاق رأس الفخذ الأعلى (SCFE) هو حالة شائعة تصيب مراهقي الفخذ، حيث ينزلق رأس عظم الفخذ عن عنقه. يتضمن العلاج تثبيتًا دقيقًا في مكانه باستخدام مسامير مثقوبة عبر الجلد، وهي تقنية متقدمة يتقنها الأستاذ الدكتور محمد هطيف في صنعاء، لمنع المزيد من الانزلاق وتقليل المضاعفات.
الخلاصة الطبية السريعة والمنقذة: انزلاق رأس الفخذ الأعلى (SCFE) هو حالة طارئة وشائعة تصيب مفصل الورك لدى المراهقين، حيث ينزلق رأس عظم الفخذ عن عنقه عبر لوح النمو الضعيف. يتطلب هذا الانزلاق تدخلاً جراحياً فورياً لمنع تلف المفصل الدائم. يتضمن العلاج الذهبي تثبيتاً دقيقاً في مكانه باستخدام مسامير مثقوبة عبر الجلد (Percutaneous In Situ Fixation)، وهي تقنية جراحية دقيقة ومتقدمة يتقنها الأستاذ الدكتور محمد هطيف في صنعاء. بفضل خبرته التي تتجاوز 20 عاماً، يضمن الدكتور هطيف منع المزيد من الانزلاق، الحفاظ على التروية الدموية الحساسة للمفصل، وتقليل المضاعفات المستقبلية، ليعود طفلك إلى حياته الطبيعية بأمان تام.
مقدمة شاملة وعميقة عن انزلاق رأس الفخذ الأعلى (SCFE)
يُعد انزلاق رأس الفخذ الأعلى (Slipped Capital Femoral Epiphysis - SCFE) واحداً من أكثر اضطرابات مفصل الورك خطورة وشيوعاً خلال فترة المراهقة والنمو السريع. تحدث هذه الحالة الميكانيكية والبيولوجية المعقدة عندما ينزلق رأس عظم الفخذ العلوي (الذي يُعرف طبياً باللقمة المشاشية أو الكردوس) عن عنق عظم الفخذ. وعادةً ما يكون هذا الانزلاق باتجاه الخلف والأسفل، مما يخلق وضعاً تشريحياً غير طبيعي (الوضع التقوسي والتمدد).
يحدث هذا الانزلاق تحديداً عند نقطة الضعف الطبيعية في العظام في هذا العمر، وهي "لوح النمو" (الغضروف المشاشي) الذي لم يكتمل تعظمه بعد. يمكن تشبيه هذه الحالة بانزلاق كرة الآيس كريم عن المخروط الخاص بها. إذا تُركت هذه الحالة دون تشخيص دقيق وعلاج جراحي فوري، فإن العواقب تكون وخيمة؛ حيث يمكن أن تؤدي إلى آلام مزمنة ومبرحة، قصر في الطرف المصاب، تشوه دائم في ميكانيكا مفصل الورك، والتهاب المفاصل التنكسي المبكر (الخشونة) في سن مبكرة جداً، ناهيك عن الخطر الأكبر وهو "النخر اللاوعائي" (موت رأس عظم الفخذ).
في عيادة الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، ندرك تماماً حجم القلق الذي يصيب الآباء والأمهات عند تشخيص أطفالهم بهذه الحالة. يمثل الأستاذ الدكتور محمد هطيف، بخبرته الأكاديمية والعملية الواسعة في جراحة العظام للأطفال والمراهقين واستخدام تقنيات الجراحة الميكروسكوبية ومناظير المفاصل 4K، المرجع الطبي الرائد والأول في اليمن للتعامل مع حالات انزلاق رأس الفخذ الأعلى. نحن نطبق أحدث البروتوكولات العالمية لضمان استقرار المفصل بأقل قدر من التدخل الجراحي.
يهدف هذا الدليل الطبي الشامل والموسع إلى تزويدكم بكل التفاصيل العلمية والعملية حول انزلاق رأس الفخذ الأعلى، بدءاً من فهم التشريح الدقيق، الأسباب الخفية، والأعراض التحذيرية، وصولاً إلى خيارات العلاج الجراحي المتقدم، تقنية التثبيت بالمسامير المثقوبة عبر الجلد، وبرامج إعادة التأهيل الشاملة لضمان الشفاء التام.
التشريح الدقيق لمفصل الورك ولوح النمو (لماذا يحدث الانزلاق؟)
لفهم ميكانيكية انزلاق رأس الفخذ الأعلى، من الضروري الغوص في التفاصيل التشريحية لمفصل الورك والأسباب الحيوية التي تجعل المراهقين عرضة لهذه الحالة.
التشريح الأساسي: مفصل الكرة والتجويف
يُصنف مفصل الورك على أنه مفصل "كرة وتجويف" (Ball-and-Socket Joint). يتكون من التقاء رأس عظم الفخذ الكروي (الكرة) مع التجويف الحقي (Acetabulum) الموجود في عظم الحوض. هذا التصميم الهندسي الرباني يسمح بنطاق واسع من الحركة مع الحفاظ على ثبات عالٍ لتحمل وزن الجسم.
في مرحلة الطفولة والمراهقة، لا يكون عظم الفخذ قطعة واحدة صلبة كما هو الحال لدى البالغين. بدلاً من ذلك، يكون رأس عظم الفخذ متصلاً بعنق عظم الفخذ بواسطة منطقة غضروفية حيوية تُسمى "لوح النمو" (Physis أو Epiphyseal Plate). هذه المنطقة الغضروفية هي المصنع المسؤول عن نمو العظم طولياً وتطوره. خلال طفرات النمو في فترة البلوغ، يتسع لوح النمو هذا ويصبح أكثر نشاطاً، ولكنه في الوقت ذاته يصبح النقطة الأضعف ميكانيكياً في مفصل الورك. في حالات SCFE، يفشل هذا اللوح في تحمل الضغوط الميكانيكية، مما يسمح لرأس عظم الفخذ بالانزلاق من مكانه.
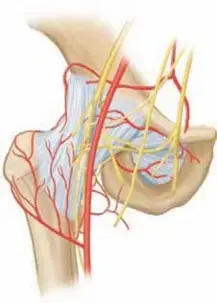
الإمداد الدموي الحرج لرأس الفخذ (الخطر الأكبر)
إن فهم التروية الدموية لرأس الفخذ هو المفتاح لفهم خطورة هذه الحالة وسبب دقة الجراحة المطلوبة. يُعد الإمداد الدموي لرأس عظم الفخذ أمراً بالغ الأهمية لبقائه وصحته. الشريان الرئيسي الذي يغذي رأس الفخذ هو "الشريان الفخذي المنعطف الإنسي" (Medial Femoral Circumflex Artery - MFCA). ينشأ من هذا الشريان فروع دقيقة جداً وحساسة تمتد عبر عنق الفخذ لتغذي اللقمة المشاشية (الرأس).
أي انزلاق شديد، أو محاولة عنيفة لإرجاع العظم المنزلق إلى مكانه بقوة (Reduction)، يمكن أن يؤدي إلى تمزق أو انسداد هذه الأوعية الدموية الدقيقة (خاصة الأوعية المشاشية الجانبية). إذا انقطع الدم، تحدث الكارثة الطبية المعروفة بـ "نخر العظم اللاوعائي" (Avascular Necrosis - AVN)، وهو موت الأنسجة العظمية بسبب نقص الأكسجين والغذاء. هذا هو السبب الجوهري الذي يجعل الأستاذ الدكتور محمد هطيف يفضل تقنيات التثبيت الموضعي (In Situ Fixation) التي تحافظ على الإمداد الدموي بدلاً من محاولة إرجاع العظم بقوة.
الأسباب العميقة وعوامل الخطر الرئيسية لانزلاق رأس الفخذ الأعلى
السبب الدقيق والمباشر لانزلاق رأس الفخذ الأعلى يظل مزيجاً معقداً من العوامل الميكانيكية، الحيوية، والهرمونية التي تتآمر معاً لإضعاف لوح النمو خلال فترة حرجة من حياة المراهق.
1. العمر والجنس وطفرات النمو
- الفئة العمرية: يحدث الانزلاق غالباً خلال طفرة النمو السريعة في مرحلة المراهقة المبكرة. متوسط عمر الإصابة هو حوالي 13.5 سنة للأولاد و 12.0 سنة للفتيات. الغالبية العظمى من المرضى (ما يقرب من 75%) يقعون في هذه النافذة العمرية.
- الجنس: يُعد انزلاق رأس الفخذ الأعلى أكثر شيوعاً لدى الأولاد مقارنة بالفتيات، حيث يمثل الأولاد حوالي 60% إلى 65% من إجمالي الحالات.
- طفرة النمو: خلال هذه الفترة، يكون لوح النمو سميكاً ومليئاً بالخلايا سريعة الانقسام، مما يقلل من قوته الميكانيكية وقدرته على مقاومة قوى القص.
2. السمنة وزيادة الوزن (العامل الميكانيكي الأبرز)
تُعد السمنة عامل الخطر الأكبر والأكثر وضوحاً في حالات SCFE. أكثر من 80% من المرضى الذين يعانون من هذه الحالة يعانون من زيادة ملحوظة في الوزن، وغالباً ما يقعون ضمن المئين 90 إلى 95 لوزنهم بالنسبة لأعمارهم.
* التأثير الميكانيكي: الوزن الزائد يولد ضغطاً هائلاً (قوى قص - Shear Forces) على لوح النمو الضعيف والمائل. مع كل خطوة يخطوها المراهق البدين، يتعرض مفصل الورك لقوى تتجاوز قدرة الغضروف على التحمل، مما يؤدي في النهاية إلى الانزلاق.
3. العوامل الميكانيكية الحيوية والتشريحية
- التراجع الفخذي (Femoral Retroversion): تظهر العديد من الدراسات أن الأطفال المصابين بـ SCFE لديهم تراجع نسبي في زاوية عنق عظم الفخذ. هذا التغير التشريحي يغير اتجاه القوى الموزعة على مفصل الورك، مما يزيد من الضغط المباشر على لوح النمو.
- زاوية لوح النمو: تزيد الزاوية المائلة للوح النمو خلال فترة المراهقة، مما يجعله أكثر عرضة للانزلاق تحت تأثير الجاذبية ووزن الجسم.
- ضعف الحلقة المحيطة بالغضروف: الحلقة الليفية المحيطة بالغضروف المشاشي تضعف طبيعياً مع تقدم العمر واقتراب إغلاق لوح النمو، مما يسهل عملية الانزلاق.
4. اضطرابات الغدد الصماء (الاعتبارات الخاصة والحاسمة)
هذا هو المجال الذي تتجلى فيه الخبرة العميقة للأستاذ الدكتور محمد هطيف. إذا ظهر انزلاق رأس الفخذ الأعلى في طفل يقل عمره عن 10 سنوات، أو في مراهق متأخر البلوغ (أكبر من 16 سنة)، أو في أطفال لا يعانون من السمنة، فإن ناقوس الخطر يدق محذراً من وجود اضطرابات في الغدد الصماء.
* قصور الغدة الدرقية (Hypothyroidism): من أشهر الأسباب الهرمونية، حيث يؤثر نقص هرمون الثيروكسين على نضج الخلايا الغضروفية.
* نقص هرمون النمو (Growth Hormone Deficiency): أو حتى العلاج بهرمون النمو يمكن أن يضعف لوح النمو.
* حثل العظم الكلوي (Renal Osteodystrophy): مشاكل الكلى المزمنة تؤثر على استقلاب الكالسيوم وفيتامين د، مما يضعف العظام.
* في عيادة الدكتور هطيف، يتم إجراء تقييم هرموني شامل لأي حالة لا تتطابق مع النمط التقليدي للمرض.
5. الإصابات الثنائية (الورك المقابل)
يجب أن يدرك الآباء أن انزلاق رأس الفخذ الأعلى يمكن أن يحدث بشكل ثنائي (في كلا الوركين) في حوالي 25% إلى 40% من المرضى. في بعض الأحيان، يحدث الانزلاق في الورك الثاني بعد أشهر من الورك الأول. لذلك، المراقبة المستمرة للورك السليم هي جزء لا يتجزأ من بروتوكول العلاج لدينا في صنعاء.
الأعراض والعلامات التحذيرية (كيف تكتشف الحالة مبكراً؟)
التشخيص المبكر هو الخط الفاصل بين الشفاء التام والإعاقة الدائمة. مشكلة انزلاق رأس الفخذ الأعلى هي أن أعراضه قد تكون مخادعة، وغالباً ما يتم تشخيصها بشكل خاطئ في المراحل الأولى إذا لم يتم فحص الطفل بواسطة خبير متمرس مثل الأستاذ الدكتور محمد هطيف.
ألم الركبة المخادع (Referred Pain)
من أهم العلامات التي يجب الانتباه إليها هي "الألم الرجيع". حوالي 15% إلى 50% من الأطفال المصابين بـ SCFE يشتكون من ألم في الركبة أو أسفل الفخذ وليس في الورك! يحدث هذا لأن الأعصاب التي تغذي مفصل الورك (مثل العصب السدادي) تغذي أيضاً الركبة. العديد من الأطفال يتلقون علاجات خاطئة للركبة لأسابيع بينما المشكلة الحقيقية تتفاقم في الورك. القاعدة الذهبية في عيادة الدكتور هطيف: أي طفل أو مراهق يعاني من ألم في الركبة دون إصابة واضحة، يجب فحص مفصل الورك لديه وإجراء أشعة سينية للحوض.
جدول مقارنة: تصنيف الأعراض بناءً على شدة ونوع الانزلاق
| نوع الانزلاق (SCFE) | القدرة على المشي | الأعراض الرئيسية والمظهر السريري | درجة الخطورة |
|---|---|---|---|
| الانزلاق المستقر (Stable SCFE) | يستطيع المريض المشي (مع أو بدون عكازات). يمثل 90% من الحالات. | - ألم متقطع في الفخذ، الركبة، أو المغبن (Groin). - عرج تدريجي (Limping) يزداد مع المجهود. - دوران القدم للخارج أثناء المشي (Out-toeing). - محدودية في الدوران الداخلي للورك. |
متوسطة (يتطلب جراحة عاجلة لمنع تحوله إلى غير مستقر). |
| الانزلاق غير المستقر (Unstable SCFE) | المريض لا يستطيع المشي أو تحميل الوزن على الساق المصابة إطلاقاً. | - ألم حاد ومفاجئ ومبرح (يشبه ألم الكسر). - الساق تبدو أقصر من الساق السليمة. - الساق تدور للخارج بشكل ملحوظ عند الاستلقاء. - عدم القدرة على تحريك الورك. |
حالة طارئة قصوى (خطر نخر العظم AVN مرتفع جداً). |
التشخيص الدقيق في عيادة الأستاذ الدكتور محمد هطيف في صنعاء
التشخيص الدقيق يعتمد على الجمع بين الفحص السريري الخبير والتصوير الإشعاعي المتقدم. في عيادتنا بصنعاء، نتبع نهجاً صارماً لضمان عدم تفويت أي تفصيلة.
1. الفحص السريري المتقدم
يقوم البروفيسور محمد هطيف بإجراء فحص ميكانيكي حيوي شامل:
* تحليل المشية: مراقبة كيفية مشي الطفل والبحث عن علامة ترندلينبورغ (Trendelenburg gait) أو دوران القدم للخارج.
* نطاق الحركة: المريض المصاب بـ SCFE سيعاني من فقدان ملحوظ في "الدوران الداخلي" (Internal Rotation) لمفصل الورك.
* علامة دريمن (Drehmann Sign): عند محاولة ثني مفصل الورك (Flexion)، يقوم فخذ المريض لا إرادياً بالدوران للخارج والابتعاد عن الجسم. هذه علامة كلاسيكية ومؤكدة لانزلاق رأس الفخذ.
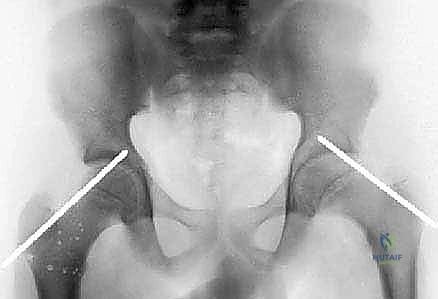
2. التصوير الإشعاعي (الذهب القياسي)
- الأشعة السينية (X-rays): هي الأداة التشخيصية الأساسية. نطلب دائماً صوراً في وضعيتين:
- الأمامي الخلفي (AP View).
- الوضعية الجانبية للضفدع (Frog-leg lateral view): وهي الأهم لأن الانزلاق غالباً ما يكون للخلف، ويظهر بوضوح في هذه الوضعية.
- خط كلاين (Klein's Line): يقوم الدكتور هطيف برسم خط وهمي على الأشعة السينية يمتد على طول الحافة العلوية لعنق الفخذ. في الورك الطبيعي، يجب أن يتقاطع هذا الخط مع جزء من رأس الفخذ. في حالة SCFE، يمر الخط خارج رأس الفخذ المنزلق.
- الرنين المغناطيسي (MRI): في الحالات المبكرة جداً (ما قبل الانزلاق - Pre-slip)، حيث تكون الأشعة السينية طبيعية ولكن الطفل يعاني من ألم، يتم استخدام الرنين المغناطيسي للكشف عن الوذمة (تورم) في لوح النمو.
خيارات العلاج المتاحة لانزلاق رأس الفخذ الأعلى
هنا تتجلى الأمانة الطبية التي عُرف بها الأستاذ الدكتور محمد هطيف طوال مسيرته المهنية. يجب أن نكون واضحين تماماً: لا يوجد علاج تحفظي (غير جراحي) فعال لانزلاق رأس الفخذ الأعلى.
استخدام الجبائر، الراحة في السرير، أو العلاج الطبيعي لن يعيد العظم إلى مكانه ولن يمنع الانزلاق من التفاقم. الانتظار أو تجربة علاجات شعبية يؤدي حتماً إلى تدمير مفصل الورك بالكامل. العلاج الوحيد والمعتمد عالمياً هو التدخل الجراحي العاجل.
الأهداف الجراحية للأستاذ الدكتور محمد هطيف:
- منع المزيد من الانزلاق لرأس الفخذ.
- تحفيز الإغلاق المبكر للوح النمو (Epiphysiodesis) لضمان استقرار المفصل للأبد.
- تجنب المضاعفات الكارثية مثل نخر العظم اللاوعائي (AVN) وتحلل الغضروف (Chondrolysis).
- تقليل التشوه التشريحي لتجنب احتكاك مفصل الورك في المستقبل.
الإجراء الجراحي بالتفصيل: التثبيت بالمسامير المثقوبة عبر الجلد (Percutaneous In Situ Fixation)
هذه التقنية هي "المعيار الذهبي" (Gold Standard) لعلاج معظم حالات انزلاق رأس الفخذ الأعلى المستقرة، وهي التقنية التي برع فيها الأستاذ الدكتور محمد هطيف، مستفيداً من خبرته الطويلة في الجراحات الدقيقة ذات التدخل المحدود (Minimally Invasive Surgery).

لماذا تعتبر هذه التقنية هي الأفضل؟
تعتمد هذه التقنية على تثبيت رأس الفخذ في مكانه الحالي (In Situ) دون محاولة إرجاعه بقوة إلى مكانه الأصلي. لماذا؟ لأن محاولة إرجاع العظم (Reduction) تحمل خطراً هائلاً بتمزيق الأوعية الدموية الحساسة التي تغذي رأس الفخذ، مما يؤدي إلى موت العظم (AVN). التثبيت الموضعي يضمن استقرار العظم ويحافظ على التروية الدموية بنسبة نجاح تتجاوز 95%.
خطوات الجراحة خطوة بخطوة مع الدكتور محمد هطيف:
- التخدير والتحضير: تتم الجراحة تحت التخدير العام. يوضع المريض على طاولة عمليات خاصة تسمح بمرور أشعة إكس (Radiolucent table) لضمان التصوير المستمر أثناء الجراحة.
- التصوير الفلوروسكوبي (C-arm): يستخدم الدكتور هطيف جهاز الأشعة السينية المباشر داخل غرفة العمليات لتحديد موقع الانزلاق بدقة متناهية بالملليمتر.
- شق جراحي دقيق (عبر الجلد): بدلاً من الشقوق الكبيرة المؤلمة، يقوم الدكتور هطيف بعمل شق جراحي صغير جداً (حوالي 1 إلى 2 سم) في الجانب الخارجي للفخذ.
- إدخال السلك الدليلي (Guide Wire): تحت توجيه الأشعة، يتم إدخال سلك معدني رفيع عبر عنق الفخذ ليصل إلى مركز رأس الفخذ المنزلق. يجب أن يكون السلك في وضع "المركز-المركز" (Center-Center) لضمان أقصى درجات الثبات وتجنب اختراق المفصل.
- إدخال المسمار المثقوب (Cannulated Screw): يتم تمرير مسمار التيتانيوم المجوف فوق السلك الدليلي. هذا المسمار مصمم خصيصاً ليمسك برأس الفخذ ويسحبه برفق نحو عنق الفخذ ليثبته بقوة. في معظم الحالات، مسمار واحد فقط يكفي لتوفير الثبات المطلوب، مما يقلل من تلف الأنسجة.
- التحقق النهائي وإغلاق الجرح: يتم التقاط صور أشعة نهائية للتأكد من موقع المسمار وعدم اختراقه للتجويف المفصلي، ثم يتم إغلاق الشق الصغير بغرز تجميلية. الجراحة بأكملها تستغرق وقتاً قصيراً وتتميز بفقدان دم يكاد يكون معدوماً.
التثبيت الوقائي للورك المقابل (Prophylactic Pinning)
في عيادة الأستاذ الدكتور محمد هطيف، يتم مناقشة خيار "التثبيت الوقائي" للورك السليم مع الآباء. نظراً لأن 25-40% من المرضى سيصابون بانزلاق في الورك الآخر، فإن وضع مسمار وقائي في الورك السليم يُعتبر إجراءً حكيماً، خاصة للمرضى الأصغر سناً (أقل من 10 سنوات) أو أولئك الذين يعانون من اضطرابات الغدد الصماء أو السمنة المفرطة.
جدول مقارنة: الجراحة التقليدية المفتوحة مقابل تقنية التدخل المحدود للدكتور محمد هطيف
| وجه المقارنة | الجراحة التقليدية المفتوحة (القديمة) | تقنية التثبيت عبر الجلد (د. محمد هطيف) |
|---|---|---|
| حجم الشق الجراحي | كبير (10-15 سم). | صغير جداً (1-2 سم). |
| فقدان الدم | متوسط إلى مرتفع. | شبه معدوم. |
| ألم ما بعد الجراحة | شديد ويتطلب مسكنات قوية لفترة طويلة. | خفيف إلى متوسط، يزول بسرعة. |
| خطر تلف الأوعية الدموية (AVN) | مرتفع (بسبب كشف المفصل الواسع). | منخفض جداً (لأنه إجراء مغلق). |
| فترة البقاء في المستشفى | 3 إلى 5 أيام. | يوم واحد (غالباً خروج في نفس اليوم أو اليوم التالي). |
| الندبة التجميلية | ندبة واضحة ومزعجة للمراهق. | ندبة صغيرة جداً تكاد لا تُرى. |
المضاعفات الخطيرة لانزلاق رأس الفخذ الأعلى (إذا أُهمل العلاج)
الشفافية والأمانة الطبية تحتم علينا توضيح المخاطر الجسيمة التي قد تحدث إذا لم يتم التدخل الجراحي الصحيح وفي الوقت المناسب:
- النخر اللاوعائي (Avascular Necrosis - AVN): هو المضاعفة الأكثر تدميراً. يحدث عندما تنقطع التروية الدموية عن رأس الفخذ، مما يؤدي إلى موت العظم وانهياره. يتطلب ذلك لاحقاً جراحة استبدال مفصل الورك بالكامل. ترتفع نسبة حدوثه في الانزلاق غير المستقر (Unstable SCFE).
- تحلل الغضروف (Chondrolysis): فقدان سريع ومفاجئ للغضروف المفصلي الذي يغطي رأس الفخذ والتجويف الحقي. يؤدي إلى تصلب شديد في المفصل وألم مزمن.
- الاصطدام الفخذي الحقي (Femoroacetabular Impingement - FAI): بسبب تغير شكل رأس وعنق الفخذ بعد الانزلاق، قد يحدث احتكاك غير طبيعي بين عظم الفخذ والحوض أثناء الحركة، مما يؤدي إلى تمزق الشفا الحقي (Labral tear) وخشونة مبكرة في المفصل.
دليل التعافي الشامل وإعادة التأهيل بعد الجراحة
العملية الجراحية هي نصف الطريق نحو الشفاء؛ النصف الآخر يعتمد على الالتزام الصارم ببرنامج إعادة التأهيل الذي يشرف عليه الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء.
المرحلة الأولى: ما بعد الجراحة مباشرة (أسبوع 1 إلى 2)
- مغادرة المستشفى: يمكن للمريض عادة العودة إلى المنزل في اليوم التالي للجراحة.
- تحميل الوزن:
- في حالات الانزلاق المستقر: يُسمح للمريض بالمشي باستخدام العكازات مع تحميل وزن جزئي (لمس أصابع القدم فقط - Toe-touch weight-bearing) لحماية المسمار حتى يلتئم العظم.
- في حالات الانزلاق غير المستقر: يمنع تحميل الوزن تماماً (Non-weight bearing) ويستخدم المريض كرسياً متحركاً أو عكازات لمدة 6 إلى 8 أسابيع.
- العناية بالجرح: الحفاظ على الشق الجراحي الصغير جافاً ونظيفاً.
المرحلة الثانية: استعادة الحركة والقوة (أسبوع 2 إلى 6)
- يبدأ العلاج الطبيعي اللطيف تحت إشراف متخصص.
- التركيز على تمارين النطاق الحركي السلبي والإيجابي (Range of Motion) لمنع تيبس المفصل.
- تمارين تقوية عضلات الفخذ الأمامية (Quadriceps) وعضلات الأرداف (Glutes) دون وضع ضغط مباشر على مفصل الورك.
- الزيارات الدورية لعيادة الدكتور هطيف لإجراء أشعة سينية للتأكد من استقرار المسمار وبدء اندماج لوح النمو.
المرحلة الثالثة: العودة للحياة الطبيعية (بعد 6 إلى 12 أسبوعاً)
- بمجرد أن تؤكد الأشعة السينية إغلاق لوح النمو واستقرار المفصل، يُسمح للمريض بالتخلي عن العكازات تدريجياً.
- العودة إلى المشي الطبيعي دون مساعدة.
- الأنشطة الرياضية: يمكن العودة إلى الأنشطة اليومية العادية والمدرسة. ومع ذلك، يمن
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك