مرض القرص التنكسي: دليل شامل للأسباب، الأعراض، وطرق العلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
**مقتطف مميز:** **مرض القرص التنكسي** هو عملية طبيعية لتآكل الأقراص الفقرية التي تفصل بين فقرات العمود الفقري. يحدث مع التقدم في العمر، حيث تفقد الأقراص مرونتها ومحتواها المائي تدريجياً، فتصبح أكثر عرضة للتلف والتمزق. يمكن أن يسبب هذا التنكس ألماً مزمناً في الظهر أو الرقبة وصعوبة في الحركة، مما يؤثر على جودة الحياة اليومية.
الخلاصة الطبية السريعة: مرض القرص التنكسي هو حالة شائعة ومزمنة تتطور مع التقدم في العمر، وتسبب الألم وعدم الراحة نتيجة لتآكل الأقراص الفقرية التي تعمل كوسائد بين فقرات العمود الفقري. يهدف العلاج إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة الحياة عبر نهج متكامل يجمع بين الأدوية، العلاج الطبيعي، تعديلات نمط الحياة، وفي بعض الحالات التدخلات الجراحية المتقدمة. يلتزم الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، بتقديم رعاية شاملة ومخصصة لمرضاه، مستخدمًا أحدث التقنيات الجراحية والتشخيصية لضمان أفضل النتائج.
مقدمة عن مرض القرص التنكسي
يُعد مرض القرص التنكسي (Degenerative Disc Disease - DDD) أحد أكثر الحالات شيوعًا التي تصيب العمود الفقري، وهو سبب رئيسي لآلام الظهر والرقبة المزمنة التي تؤثر على ملايين الأشخاص حول العالم. على الرغم من أن مصطلح "مرض" قد يوحي بحالة خطيرة ومفاجئة، إلا أن مرض القرص التنكسي يشير في الواقع إلى عملية طبيعية وتدريجية لتآكل الأقراص الفقرية التي تحدث مع التقدم في العمر. هذه الأقراص، التي تعمل كممتصات للصدمات ومفاصل مرنة بين الفقرات، تفقد مع مرور الوقت مرونتها وقدرتها على امتصاص السوائل، مما يؤدي إلى تدهور بنيوي ووظيفي.
لا يقتصر تأثير تآكل الأقراص على الألم فحسب، بل يمكن أن يؤدي أيضًا إلى مجموعة واسعة من الأعراض التي تعيق الأنشطة اليومية، وتحد من الحركة، وتقلل بشكل كبير من جودة الحياة. من آلام الظهر الحادة أو المزمنة، إلى التنميل والوخز في الأطراف، وضعف العضلات؛ تتطلب هذه الأعراض فهمًا عميقًا وتشخيصًا دقيقًا وخطة علاجية مخصصة.
في هذا الدليل الشامل، سنغوص في أعماق مرض القرص التنكسي، بدءًا من استكشاف التشريح المعقد للعمود الفقري ووظيفة الأقراص الحيوية، مرورًا بتحديد الأسباب والعوامل التي تزيد من خطر الإصابة، وصولًا إلى استعراض تفصيلي للأعراض وكيفية تشخيصها بأحدث الوسائل. الأهم من ذلك، أننا سنقدم نظرة شاملة على الخيارات العلاجية المتاحة، بدءًا من الطرق التحفظية غير الجراحية الفعالة، وصولًا إلى التدخلات الجراحية المتقدمة التي توفر حلولًا دائمة عند الضرورة.
نحن نهدف من خلال هذا الدليل إلى تزويدك بالمعلومات الموثوقة والواضحة لتمكينك من اتخاذ قرارات مستنيرة بشأن صحتك. كما نؤكد على الدور المحوري للأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، والذي يلتزم بتقديم أعلى مستويات الرعاية الطبية. بفضل خبرته التي تزيد عن 20 عامًا، ومعرفته العميقة بأحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery) وجراحة المناظير (Arthroscopy 4K) واستبدال المفاصل (Arthroplasty)، بالإضافة إلى منهجه المبني على الصدق الطبي والنزاهة، يُعد الدكتور هطيف المرجع الأول للتشخيص الدقيق والعلاج الفعال لمرض القرص التنكسي، مما يضمن لكل مريض خطة علاجية مخصصة تعيد له جودة حياته وتخفف من آلامه.
فهم العمود الفقري والأقراص الفقرية
لفهم مرض القرص التنكسي، يجب أولاً أن ندرك التركيب المعقد والوظيفي للعمود الفقري. العمود الفقري هو الدعامة الأساسية لجسم الإنسان، ويؤدي أدوارًا حيوية في الدعم، الحركة، وحماية الحبل الشوكي والأعصاب.
تشريح العمود الفقري
يتكون العمود الفقري من 33 فقرة عظمية مرتبة فوق بعضها البعض، مقسمة إلى مناطق رئيسية:
* الفقرات العنقية (Cervical Vertebrae): سبع فقرات في الرقبة (C1-C7)، توفر مرونة كبيرة للرأس.
* الفقرات الصدرية (Thoracic Vertebrae): اثنتا عشرة فقرة في منطقة الصدر (T1-T12)، تتصل بالضلوع وتوفر الاستقرار.
* الفقرات القطنية (Lumbar Vertebrae): خمس فقرات في أسفل الظهر (L1-L5)، تتحمل معظم وزن الجسم وتوفر القوة.
* الفقرات العجزية والعصعصية (Sacral and Coccygeal Vertebrae): تندمج لتشكل عظمتي العجز والعصعص في قاعدة العمود الفقري.
دور الأقراص الفقرية
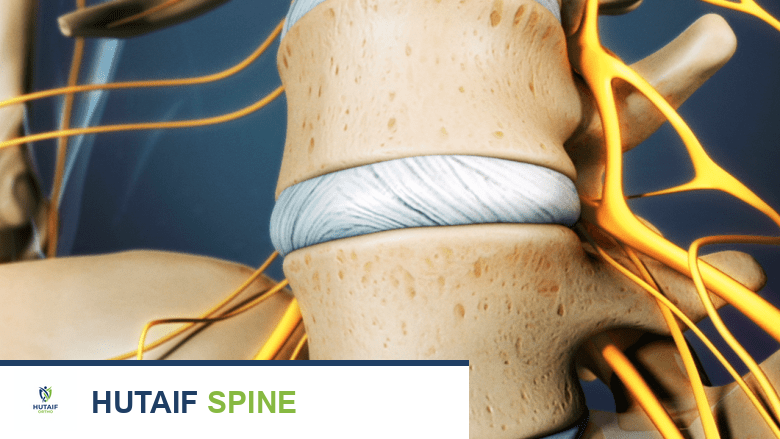
بين كل فقرتين (باستثناء C1 و C2 والفقرات العجزية والعصعصية المندمجة) توجد الأقراص الفقرية (Intervertebral Discs). هذه الأقراص هي هياكل مرنة تشبه الوسائد وتؤدي وظائف حاسمة:
1. امتصاص الصدمات: تعمل كممتصات طبيعية للصدمات، تحمي العمود الفقري من القوى الناتجة عن الحركة والضغط.
2. توفير المرونة: تسمح بحركة العمود الفقري في جميع الاتجاهات (الانحناء، الدوران، التمدد).
3. فصل الفقرات: تحافظ على مسافة كافية بين الفقرات، مما يضمن وجود مساحة كافية للأعصاب الشوكية للخروج من الحبل الشوكي دون ضغط.
يتكون كل قرص فقري من جزأين رئيسيين:
* النواة اللبية (Nucleus Pulposus): الجزء الداخلي، وهو مادة هلامية لزجة وغنية بالماء، تمنح القرص مرونته وقدرته على امتصاص الصدمات.
* الحلقة الليفية (Annulus Fibrosus): الجزء الخارجي، وهو طبقات متعددة من الأنسجة الليفية القوية التي تحيط بالنواة اللبية وتحميها، وتثبت الفقرات معًا.

ما هو مرض القرص التنكسي
مرض القرص التنكسي ليس مرضًا بالمعنى التقليدي بقدر ما هو وصف لعملية طبيعية تحدث مع التقدم في العمر، حيث تفقد الأقراص الفقرية وظيفتها وسلامتها الهيكلية. تبدأ هذه العملية عادةً في سن الثلاثينيات أو الأربعينيات، وتتفاقم تدريجيًا.
آلية التدهور:
1. فقدان السوائل: مع التقدم في العمر، تفقد النواة اللبية قدرتها على الاحتفاظ بالماء. هذا يجعل القرص أقل مرونة وأكثر هشاشة، ويقلل من قدرته على امتصاص الصدمات.
2. تضييق القرص: يؤدي فقدان الماء وانهيار بنية القرص إلى تضييق المسافة بين الفقرات.
3. تشقق الحلقة الليفية: تصبح الحلقة الليفية الخارجية أضعف وأكثر عرضة للتشققات والتمزقات.
4. نتوءات عظمية (Osteophytes): استجابة لتضييق القرص وعدم الاستقرار، قد يحاول الجسم تثبيت العمود الفقري عن طريق تكوين نتوءات عظمية (تسمى أحيانًا "مناقير العظم") على حواف الفقرات. هذه النتوءات يمكن أن تضغط على الأعصاب أو الحبل الشوكي.
5. التهاب: يمكن أن تسبب هذه التغيرات التهابًا في الأنسجة المحيطة، مما يزيد من الألم.
لا يعاني جميع الأشخاص الذين لديهم علامات تنكس الأقراص على الأشعة من الألم. في الواقع، يظهر تنكس الأقراص في صور الرنين المغناطيسي لعدد كبير من البالغين الذين لا يعانون من أي أعراض. ومع ذلك، عندما تسبب هذه التغيرات الألم أو مشاكل عصبية، يتم تشخيصها بمرض القرص التنكسي.
الأسباب وعوامل الخطر
بينما يُعد التقدم في العمر هو السبب الرئيسي لتنكس الأقراص، هناك عدة عوامل يمكن أن تسرع هذه العملية أو تزيد من شدة الأعراض المصاحبة لها:
التقدم في العمر
هو العامل الأكثر أهمية. تبدأ الأقراص في الجفاف وفقدان مرونتها بشكل طبيعي مع مرور السنين، مما يقلل من قدرتها على امتصاص الصدمات.
الوراثة
قد يكون للعوامل الوراثية دور في تحديد مدى سرعة أو شدة تنكس الأقراص لدى بعض الأفراد. إذا كان لديك تاريخ عائلي للإصابة بمرض القرص التنكسي، فقد تكون أكثر عرضة للإصابة به.
الإصابات الرضحية
الإصابات المباشرة للعمود الفقري، مثل السقوط أو حوادث السيارات، يمكن أن تسبب ضررًا للأقراص وتسرع من عملية التنكس.
الأنشطة البدنية والمهن الشاقة
الأشخاص الذين يمارسون وظائف تتطلب رفع الأثقال بشكل متكرر، أو حركات الانحناء واللف، أو التعرض للاهتزازات المستمرة (مثل سائقي الشاحنات)، قد يكونون أكثر عرضة لتآكل الأقراص.
السمنة وزيادة الوزن
تضعف السمنة ضغطًا إضافيًا على العمود الفقري، وخاصة الأقراص القطنية في أسفل الظهر، مما يسرع من تدهورها.
التدخين
يُعتقد أن التدخين يقلل من تدفق الدم إلى الأقراص الفقرية، مما يحرمها من العناصر الغذائية الأساسية ويجعلها أكثر عرضة للتنكس. كما أنه يعيق عملية الشفاء الطبيعية للجسم.
ضعف عضلات الجذع
العضلات القوية في البطن والظهر (عضلات الجذع) تدعم العمود الفقري وتخفف الضغط عن الأقراص. ضعف هذه العضلات يزيد من الإجهاد على الأقراص.
الوضعيات السيئة
الجلوس أو الوقوف بوضعية غير صحيحة لفترات طويلة يمكن أن يزيد من الضغط على الأقراص ويساهم في تدهورها.
الأعراض الشائعة
تختلف أعراض مرض القرص التنكسي بشكل كبير من شخص لآخر، وتعتمد على موقع القرص المتضرر وشدة التنكس. قد تتراوح الأعراض من ألم خفيف ومتقطع إلى ألم شديد ومزمن يعيق الأنشطة اليومية.
آلام الظهر أو الرقبة
- ألم مزمن أو متقطع: يمكن أن يكون الألم ثابتًا أو يأتي ويذهب على فترات.
- تفاقم الألم مع الحركة: يزداد الألم سوءًا مع الأنشطة التي تضع ضغطًا على العمود الفقري، مثل الانحناء، الالتواء، رفع الأشياء، الجلوس لفترات طويلة، أو الوقوف لفترات طويلة.
- تحسن الألم مع الراحة: غالبًا ما يقل الألم عند الاستلقاء أو تغيير الوضعية.
- تصلب: قد يشعر المريض بتصلب في المنطقة المصابة، خاصة في الصباح.
الألم المنتشر
إذا ضغط القرص المتنكس على عصب شوكي قريب، يمكن أن ينتشر الألم إلى أجزاء أخرى من الجسم:
* عرق النسا (Sciatica): إذا كان القرص المتضرر في أسفل الظهر (الفقرات القطنية)، يمكن أن ينتشر الألم إلى الأرداف، الفخذ، الساق، وحتى القدم.
* ألم الذراع والكتف: إذا كان القرص المتضرر في الرقبة (الفقرات العنقية)، يمكن أن ينتشر الألم إلى الكتف، الذراع، الساعد، واليد.
التنميل والوخز
ضغط الأعصاب يمكن أن يسبب شعورًا بالتنميل أو الوخز (مثل "الدبابيس والإبر") في الأطراف أو أجزاء أخرى من الجسم التي يغذيها العصب المتضرر.
ضعف العضلات
في الحالات الأكثر شدة، يمكن أن يؤدي الضغط المستمر على العصب إلى ضعف في العضلات التي يغذيها ذلك العصب، مما يؤثر على القدرة على الإمساك بالأشياء، المشي، أو رفع القدم.
تشنجات عضلية
قد تحدث تشنجات عضلية مؤلمة في الظهر أو الرقبة، كاستجابة من الجسم لمحاولة حماية المنطقة المصابة.
تفاقم الألم عند العطس أو السعال
يزيد العطس والسعال من الضغط داخل البطن، مما ينعكس على العمود الفقري ويزيد من ألم القرص المتضرر.
فقدان التوازن أو التنسيق
في حالات نادرة جدًا، إذا كان هناك ضغط شديد على الحبل الشوكي نفسه (myelopathy)، قد يعاني المريض من مشاكل في التوازن أو التنسيق، أو حتى مشاكل في التحكم في المثانة والأمعاء، وهي حالة تتطلب تدخلًا طبيًا عاجلاً.
جدول مقارنة الأعراض حسب موقع الإصابة
| الميزة / المنطقة | القرص التنكسي العنقي (الرقبة) | القرص التنكسي القطني (أسفل الظهر) |
|---|---|---|
| موقع الألم الأساسي | الرقبة، الكتفين، أعلى الظهر | أسفل الظهر، الأرداف |
| الألم المنتشر | الذراعين، الساعدين، اليدين، الأصابع (الاعتلال الجذري العنقي) | الأرداف، الفخذين، الساقين، القدمين (عرق النسا) |
| التنميل والوخز | في الذراعين واليدين والأصابع | في الأرداف والساقين والقدمين |
| ضعف العضلات | صعوبة في رفع الأشياء، ضعف الإمساك | صعوبة في المشي، رفع القدم، ضعف في عضلات الساق |
| تفاقم الألم مع | تحريك الرقبة، الجلوس لفترات طويلة، حمل الأشياء | الانحناء، الالتواء، رفع الأشياء، الجلوس/الوقوف لفترات طويلة |
| تحسن الألم مع | الراحة، تغيير وضعية الرقبة | الاستلقاء، تغيير وضعية الجسم |
| أعراض أخرى | صداع، دوخة (نادرًا) | صعوبة في الوقوف مستقيمًا، تشنجات في عضلات الظهر |
التشخيص الدقيق
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاجية فعالة لمرض القرص التنكسي. يعتمد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة التي تتجاوز العقدين في جراحة العظام والعمود الفقري، على نهج شمولي ومفصل لضمان تحديد السبب الجذري للألم بدقة متناهية.
التاريخ المرضي المفصل
يبدأ الدكتور هطيف بمناقشة شاملة للتاريخ المرضي للمريض، والتي تشمل:
* وصف الأعراض: متى بدأت، شدتها، موقعها، ما الذي يزيدها أو يخففها.
* الأنشطة اليومية والمهنية: فهم طبيعة العمل والأنشطة التي قد تؤثر على العمود الفقري.
* التاريخ الطبي السابق: أي إصابات سابقة، أمراض مزمنة، أو عمليات جراحية.
* الأدوية الحالية: لتقييم التداخلات المحتملة.
* نمط الحياة: التدخين، الوزن، مستوى النشاط البدني.
الفحص السريري الشامل
يُجري الدكتور هطيف فحصًا بدنيًا دقيقًا لتقييم:
* الحركة ونطاقها: قدرة المريض على تحريك الرقبة أو الظهر في اتجاهات مختلفة.
* مواضع الألم: تحديد المناطق التي تسبب الألم عند اللمس أو الضغط.
* القوة العضلية: اختبار قوة العضلات في الأطراف لتقييم أي ضعف عصبي.
* ردود الأفعال (المنعكسات): اختبار المنعكسات لتقييم سلامة الأعصاب.
* الإحساس: اختبار الإحساس باللمس، الحرارة، والوخز في الأطراف.
* اختبارات خاصة: مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) للكشف عن ضغط عصب الورك.
التصوير التشخيصي المتقدم
بعد الفحص السريري، قد يطلب الدكتور هطيف إجراء فحوصات تصويرية لتأكيد التشخيص وتحديد مدى تدهور الأقراص وموقع ضغط الأعصاب:
* الأشعة السينية (X-rays): توفر صورًا للعظام وتكشف عن تضييق المسافات بين الفقرات، النتوءات العظمية، أو عدم استقرار العمود الفقري.
* الرنين المغناطيسي (MRI): يُعد الفحص الأكثر أهمية لتصوير الأنسجة الرخوة. يكشف بوضوح عن حالة الأقراص (جفاف، انتفاخ، انزلاق)، ضغط الأعصاب أو الحبل الشوكي، والتهاب الأنسجة المحيطة.
* الأشعة المقطعية (CT scan): توفر صورًا تفصيلية للعظام وقد تكون مفيدة لتقييم النتوءات العظمية أو في حال عدم إمكانية إجراء الرنين المغناطيسي.
* تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS): تُستخدم لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك تلف عصبي وشدته.
يعتمد الأستاذ الدكتور محمد هطيف على أحدث أجهزة التصوير والتحاليل، ويقوم بتحليل النتائج بدقة متناهية، مستخدمًا خبرته الطويلة لتحديد التشخيص الأكثر دقة وتحديد أفضل مسار علاجي لكل حالة على حدة، مع مراعاة الصدق الطبي وتوضيح كافة الخيارات للمريض.
خيارات العلاج
يهدف علاج مرض القرص التنكسي إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة الحياة. يعتمد الأستاذ الدكتور محمد هطيف نهجًا متدرجًا، يبدأ دائمًا بالعلاجات التحفظية غير الجراحية، وينتقل إلى التدخل الجراحي فقط عندما تكون هذه العلاجات غير فعالة أو في حالات معينة تتطلب تدخلًا فوريًا.
العلاج التحفظي
معظم مرضى القرص التنكسي يستجيبون بشكل جيد للعلاجات غير الجراحية، والتي يمكن أن تستمر لعدة أسابيع أو أشهر قبل التفكير في الجراحة.
الأدوية
- مسكنات الألم التي لا تستلزم وصفة طبية (OTC Pain Relievers): مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) كالبروفين (Ibuprofen) والنابروكسين (Naproxen)، لتخفيف الألم والالتهاب.
- مرخيات العضلات (Muscle Relaxants): لتخفيف التشنجات العضلية المصاحبة للألم.
- مضادات الاكتئاب (Antidepressants): قد توصف بجرعات منخفضة للمساعدة في إدارة الألم المزمن، حيث تؤثر على مسارات الألم في الدماغ.
- مسكنات الألم العصبية (Neuropathic Pain Medications): مثل جابابنتين (Gabapentin) أو بريجابالين (Pregabalin)، إذا كان الألم عصبيًا (تنميل، وخز).
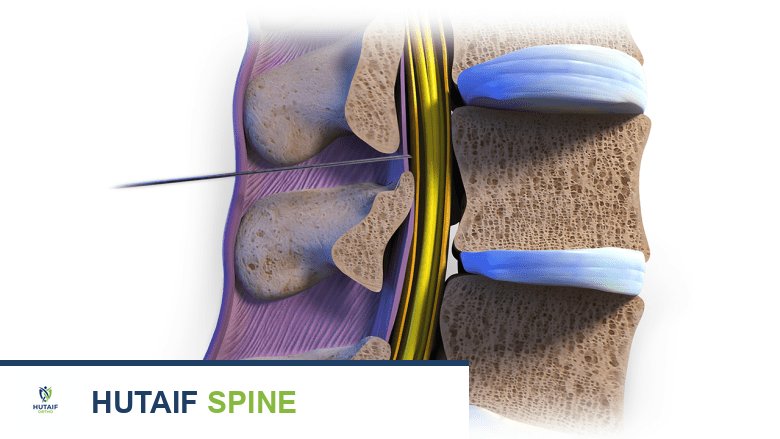
- حقن الكورتيكوستيرويدات: يمكن حقن الستيرويدات مباشرة في الفراغ فوق الجافية (Epidural Steroid Injections) أو في مفاصل الوجه (Facet Joint Injections) لتقليل الالتهاب وتخفيف الألم بشكل مؤقت. يقوم الدكتور هطيف بإجراء هذه الحقن بدقة عالية تحت توجيه الأشعة لضمان الفعالية والأمان.
العلاج الطبيعي والتأهيل
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يضع أخصائيو العلاج الطبيعي برامج مخصصة تشمل:
* تمارين التقوية: لتقوية عضلات الجذع (البطن والظهر) لدعم العمود الفقري.
* تمارين المرونة: لتحسين مرونة العمود الفقري والعضلات المحيطة.
* تمارين الإطالة: لتخفيف التوتر العضلي.
* العلاج اليدوي: تقنيات يدوية لتحسين حركة المفاصل وتخفيف الألم.
* طرائق فيزيائية: مثل الحرارة، البرودة، العلاج بالموجات فوق الصوتية، والتحفيز الكهربائي لتقليل الألم والالتهاب.
تعديلات نمط الحياة
- فقدان الوزن: تقليل الضغط على العمود الفقري.
- الإقلاع عن التدخين: لتحسين تدفق الدم إلى الأقراص وتعزيز الشفاء.
- تحسين الوضعية: تعلم الجلوس والوقوف والمشي بوضعية صحيحة.
- التمارين المنتظمة: ممارسة الرياضات منخفضة التأثير مثل المشي، السباحة، وركوب الدراجات.
- الراحة الكافية: توفير وقت كافٍ للعمود الفقري للتعافي.
العلاجات البديلة والتكميلية
- الوخز بالإبر (Acupuncture): قد يساعد في تخفيف الألم لدى بعض المرضى.
- العلاج بتقويم العمود الفقري (Chiropractic Care): يجب أن يتم بحذر وتحت إشراف متخصص مؤهل، خاصة في حالات تنكس الأقراص المتقدمة.
التدخلات الجراحية
يلجأ الأستاذ الدكتور محمد هطيف إلى الخيارات الجراحية فقط عندما تفشل العلاجات التحفظية في تخفيف الأعراض بشكل كافٍ، أو عندما يكون هناك دليل على ضغط شديد على الأعصاب أو الحبل الشوكي يسبب ضعفًا عصبيًا متفاقمًا (مثل ضعف العضلات الشديد، فقدان الإحساس، أو مشاكل في التحكم بالمثانة والأمعاء).

متى يكون التدخل الجراحي ضروريا
- فشل العلاج التحفظي لأكثر من 6-12 أسبوعًا.
- ألم شديد وموهن لا يستجيب للأدوية.
- ضعف عضلي متفاقم أو تنميل.
- علامات ضغط على الحبل الشوكي (Myelopathy).
- فقدان التحكم في المثانة أو الأمعاء (متلازمة ذيل الفرس - Cauda Equina Syndrome) – وهي حالة طارئة تتطلب جراحة فورية.
أنواع الجراحات
-
استئصال القرص المجهري (Microdiscectomy):
- الهدف: إزالة الجزء المنزلق أو المنتفخ من القرص الذي يضغط على العصب.
- التقنية: تُجرى عادةً من خلال شق صغير باستخدام مجهر جراحي لتوفير رؤية مكبرة ودقيقة، مما يقلل من تلف الأنسجة المحيطة.
- المزايا: غالبًا ما تكون جراحة طفيفة التوغل، مع فترة تعافٍ أقصر وألم أقل بعد الجراحة.
-
استئصال الصفيحة الفقرية (Laminectomy):
- الهدف: إزالة جزء من العظم (الصفيحة الفقرية) لتوسيع القناة الشوكية وتخفيف الضغط عن الحبل الشوكي والأعصاب، خاصة في حالات تضيق القناة الشوكية.
- التقنية: يمكن إجراؤها بطريقة مفتوحة أو طفيفة التوغل.
-
دمج الفقرات (Spinal Fusion):
- الهدف: ربط فقرتين أو أكثر معًا بشكل
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
