تنظير المرفق والجراحة المصغرة لعلاج داء بانر والنخر العظمي الغضروفي في الكابيتيليوم
الخلاصة الطبية
داء بانر والنخر العظمي الغضروفي في الكابيتيليوم هما حالتان تصيبان مفصل المرفق لدى الأطفال والرياضيين الشباب بسبب الإجهاد المتكرر. يتخصص الأستاذ الدكتور محمد هطيف في صنعاء بعلاج هذه الحالات عبر تنظير المرفق المتقدم والجراحة المصغرة، مما يضمن استعادة وظيفة المرفق والعودة للأنشطة الطبيعية بكفاءة عالية.
الخلاصة الطبية السريعة: يُعد داء بانر والنخر العظمي الغضروفي في الكابيتيليوم من أبرز الحالات التي تصيب مفصل المرفق لدى الأطفال والمراهقين والرياضيين الشباب، وتنتج غالباً عن الإجهاد الميكانيكي المتكرر. يتخصص الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل في صنعاء، بتقديم بروتوكولات علاجية متكاملة تبدأ بالرعاية التحفظية وتصل إلى أحدث التدخلات الجراحية، مثل تنظير المرفق بتقنية 4K والجراحة المصغرة، لضمان استعادة الوظيفة الحركية الكاملة وعودة الرياضيين إلى شغفهم بأمان تام.

مقدمة شاملة عن إصابات المرفق لدى الرياضيين الشباب
أهلاً بكم أيها الرياضيون، والآباء الكرام، والمهتمون بصحة المفاصل. في العصر الحالي، تزايدت مشاركة الأطفال والمراهقين في الرياضات التنافسية التي تتطلب استخداماً مكثفاً للذراعين، مثل الجمباز، التنس، ورمي الكرة. ومع هذا التزايد، برزت تحديات طبية معقدة تصيب مفصل المرفق. في عيادة الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، ندرك تماماً حجم القلق الذي يصيب العائلات عندما يشتكي الطفل أو الشاب من ألم مستمر في المرفق يمنعه من ممارسة حياته الطبيعية.
اليوم، نغوص بعمق غير مسبوق في حالتين شائعتين ولكنهما تتطلبان دقة تشخيصية وعلاجية بالغة: داء بانر (Panner's disease) والنخر العظمي الغضروفي في الكابيتيليوم (Osteochondritis Dissecans - OCD).
تُعد هاتان الحالتان، رغم اختلافهما الجوهري في الفئة العمرية المستهدفة وطريقة التطور، نتاجاً مشتركاً لعاملين رئيسيين: الإجهاد الميكانيكي المتكرر، وضعف التروية الدموية للجزء الخارجي من عظم العضد في المرفق (الكابيتيليوم). إذا لم تُشخص هذه الحالات مبكراً ولم تُعالج وفق بروتوكولات طبية صارمة، فقد تؤدي إلى تلف دائم في الغضروف، وتكوّن أجسام حرة داخل المفصل، وتطور خشونة مبكرة تعيق حركة المرفق مدى الحياة.
هدفنا في هذا الدليل الشامل هو تزويدكم بالمعرفة الطبية الدقيقة، واستعراض أحدث التقنيات الجراحية العالمية التي يوفرها الأستاذ الدكتور محمد هطيف في اليمن، بما في ذلك تنظير المرفق المتقدم والجراحات المجهرية والمصغرة، لضمان أفضل النتائج الوظيفية.
التشريح الدقيق لمفصل المرفق والكابيتيليوم
لفهم طبيعة هذه الأمراض، يجب أولاً فهم التشريح المعقد لمفصل المرفق. يتكون المرفق من التقاء ثلاثة عظام رئيسية:
1. عظم العضد (Humerus): العظم العلوي للذراع.
2. عظم الزند (Ulna): العظم الداخلي للساعد.
3. عظم الكعبرة (Radius): العظم الخارجي للساعد.
الكابيتيليوم (Capitellum)، أو الرؤيس العضدي، هو بروز عظمي مغطى بغضروف أملس يقع في النهاية السفلية الخارجية لعظم العضد. يتمفصل الكابيتيليوم مع رأس عظم الكعبرة، وهذا التمفصل (المفصل الكعبري الكابيتيلاري) هو المسؤول الأساسي عن حركات دوران الساعد (الكب والاستلقاء) وعن تحمل جزء كبير من الضغط والوزن الذي ينتقل عبر الذراع.
لماذا الكابيتيليوم عرضة للإصابة؟
يتميز الكابيتيليوم بخصائص تجعله نقطة ضعف تشريحية لدى الأطفال والمراهقين:
* التروية الدموية المحدودة: يعتمد الكابيتيليوم في تغذيته الدموية على أوعية دموية دقيقة تمر عبر الغضروف النامي. أي ضغط متكرر يمكن أن يعيق هذا التدفق الدموي.
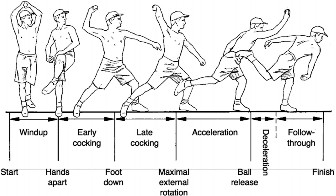
* الضغط الميكانيكي العالي: في رياضات الرمي أو الجمباز، يتعرض الجزء الخارجي من المرفق لضغط هائل (Valgus stress)، مما يؤدي إلى اصطدام متكرر بين رأس الكعبرة والكابيتيليوم. هذا الاصطدام المجهري المتكرر هو الشرارة التي تشعل أمراض النخر العظمي الغضروفي.
الفهم العميق: داء بانر (Panner's Disease)
داء بانر هو حالة فريدة تصيب مراكز النمو العظمي في المرفق. سُمي هذا المرض تيمناً بالطبيب الدنماركي هانز بانر الذي وصفه لأول مرة في عام 1927.
الفئة العمرية والآلية المرضية
يصيب داء بانر بشكل حصري تقريباً الأطفال في مرحلة ما قبل المراهقة، وتحديداً بين سن 6 إلى 10 سنوات، ويكون الذكور أكثر عرضة للإصابة من الإناث.
الآلية المرضية تعتمد على انقطاع مؤقت أو نقص في التروية الدموية لمركز التعظم النامي داخل المشاش الغضروفي للعضد البعيد. هذا النقص في الدم يؤدي إلى تموت الخلايا العظمية (نخر عظمي)، مما يجعل العظم هشاً ومفتتاً. ومع ذلك، وبما أن الطفل لا يزال في طور النمو، فإن الجسم يمتلك قدرة مذهلة على إعادة بناء هذا العظم بمجرد زوال الضغط المسبب.
الأعراض السريرية لداء بانر
- ألم غامض وتدريجي: يبدأ الألم بشكل خفيف ويزداد مع الأنشطة البدنية، خاصة الرمي أو الاتكاء على الذراع.
- تورم خفيف: قد يلاحظ الآباء تورماً طفيفاً في الجزء الخارجي من مرفق الطفل.
- الحفاظ على نطاق الحركة: على عكس الإصابات الأكثر خطورة، غالباً ما يحافظ الطفل المصاب بداء بانر على قدرته على ثني وبسط المرفق بشكل كامل، رغم وجود الألم.
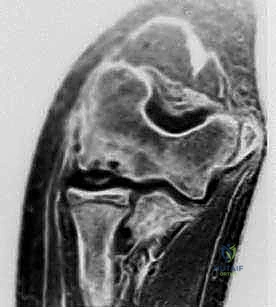
الفهم العميق: النخر العظمي الغضروفي في الكابيتيليوم (Capitellar OCD)
في حين أن داء بانر يميل للشفاء الذاتي، فإن النخر العظمي الغضروفي (OCD) في الكابيتيليوم يمثل تحدياً طبياً وجراحياً أكبر بكثير.
الفئة العمرية والآلية المرضية
يصيب هذا المرض المراهقين والشباب، عادة بين سن 10 إلى 17 عاماً. في هذا العمر، يكون مركز التعظم قد نضج تقريباً، ولكن الغضروف المفصلي والعظم الذي تحته (العظم تحت الغضروفي) يتعرضان لإجهاد متكرر يفوق قدرتهما على الشفاء.
يؤدي هذا الإجهاد الميكانيكي المستمر إلى تكوين كسور مجهرية في العظم تحت الغضروفي. مع مرور الوقت، وبسبب ضعف التروية الدموية في تلك المنطقة، يفشل العظم في الالتئام، مما يؤدي إلى انفصال قطعة من العظم والغضروف المغطي لها عن باقي العظم السليم.
مراحل تطور مرض OCD
يقسم الأستاذ الدكتور محمد هطيف هذا المرض إلى مراحل لتحديد خطة العلاج:
* المرحلة الأولى (المبكرة): تضرر العظم تحت الغضروفي مع بقاء الغضروف السطحي سليماً. الألم موجود ولكن لا توجد أعراض ميكانيكية.
* المرحلة الثانية: يبدأ الغضروف السطحي بالتشقق، وقد تظهر علامات انفصال جزئي للقطعة العظمية الغضروفية.
* المرحلة الثالثة: انفصال كامل للقطعة العظمية الغضروفية، ولكنها لا تزال في مكانها الجيبي (في الحفرة).
* المرحلة الرابعة (المتأخرة): خروج القطعة العظمية الغضروفية من مكانها لتصبح "جسماً حراً" (Loose Body) يسبح داخل تجويف المفصل.
الأعراض السريرية لـ OCD
- ألم مستمر: يزداد بشكل ملحوظ مع النشاط الرياضي ويستمر حتى وقت الراحة.
- الأعراض الميكانيكية (الإنذار الأحمر): تشمل الإحساس بـ "طقطقة"، "انغلاق" (Locking)، أو "تعليق" (Catching) في المرفق، وهذا يحدث غالباً في المراحل المتأخرة عند وجود جسم حر.
- محدودية الحركة: فقدان القدرة على بسط المرفق بالكامل (نقص في الامتداد بحدود 15-20 درجة).
- تورم ملحوظ: انصباب مفصلي (تجمع السوائل) نتيجة التهاب الغشاء الزليلي.
مقارنة تفصيلية: داء بانر مقابل النخر العظمي الغضروفي (OCD)
لإزالة أي لبس، أعددنا هذا الجدول المقارن الذي يعتمد عليه الأطباء المتخصصون في التشخيص التفريقي:
| وجه المقارنة | داء بانر (Panner's Disease) | النخر العظمي الغضروفي (Capitellar OCD) |
|---|---|---|
| الفئة العمرية الشائعة | 6 - 10 سنوات (أطفال) | 10 - 17 سنة (مراهقون وشباب) |
| الباثولوجيا (آلية المرض) | نخر شامل لمركز التعظم النامي بسبب نقص التروية | كسور مجهرية وانفصال موضعي للعظم تحت الغضروفي |
| الأعراض الميكانيكية | نادرة جداً (لا يوجد انغلاق أو طقطقة) | شائعة جداً في المراحل المتقدمة (انغلاق، طقطقة) |
| نطاق الحركة (ROM) | غالباً كامل وطبيعي | محدودية واضحة، خاصة في القدرة على بسط الذراع بالكامل |
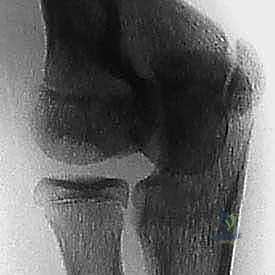
| التشخيص بالأشعة السينية | الكابيتيليوم يظهر متفتتاً وغير منتظم بالكامل | آفة موضعية (حفرة) أو جسم حر واضح في المفصل |
| تطور المرض (المآل) | ممتاز، يشفى ذاتياً بإعادة بناء العظم مع الراحة | مقلق، يميل للتدهور وانفصال الغضروف إذا لم يُعالج |
| التدخل الجراحي | غير مطلوب في 99% من الحالات | مطلوب بقوة في المراحل المتقدمة أو عند فشل العلاج التحفظي |
رحلة التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يبدأ العلاج الناجح بتشخيص دقيق لا يقبل الشك. بفضل خبرته التي تتجاوز 20 عاماً، يتبع الأستاذ الدكتور محمد هطيف نهجاً صارماً في تقييم إصابات المرفق.
1. الفحص السريري الدقيق
- التقييم البصري والجسدي: البحث عن أي تورم، أو ضمور عضلي، أو تشوه في محور الذراع.
- جس النقاط التشريحية: الضغط على المفصل الكعبري الكابيتيلاري لتحديد نقطة الألم بدقة.
- اختبارات الإجهاد (Stress Tests): مثل اختبار (Active radiocapitellar compression test) حيث يُطلب من المريض تدوير الساعد مع تطبيق مقاومة لتقييم الألم الناتج عن احتكاك الكعبرة بالكابيتيليوم.
2. التصوير الطبي المتقدم
- الأشعة السينية (X-rays): هي الخطوة الأولى. تُظهر الأشعة السينية التغيرات العظمية، التفتت في داء بانر، أو التجاويف والأجسام الحرة في الـ OCD. يحرص الدكتور هطيف على أخذ وضعيات متعددة (أمامية، جانبية، ومائلة) لضمان عدم تفويت أي تفصيل.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لتقييم حالة الغضروف السطحي ومدى ثبات القطعة العظمية. يوفر الرنين المغناطيسي صوراً مفصلة للأنسجة الرخوة والوذمة العظمية (Bone edema).
- الأشعة المقطعية (CT Scan): قد تُطلب في الحالات المعقدة للتخطيط الجراحي الدقيق، حيث توفر خريطة ثلاثية الأبعاد لحجم وموقع الآفة العظمية.
الخيارات العلاجية: من الرعاية التحفظية إلى التدخل الجراحي
تعتمد استراتيجية العلاج التي يضعها الأستاذ الدكتور محمد هطيف على عدة عوامل: التشخيص الدقيق (بانر أم OCD)، عمر المريض، مرحلة المرض، ومستوى طموح المريض الرياضي. الأمانة الطبية هي الأساس؛ فلا يتم اللجوء للجراحة إلا عندما تكون هي الخيار الأمثل والوحيد للشفاء.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو حجر الأساس لعلاج جميع حالات داء بانر، ولعلاج المراحل المبكرة جداً (المرحلة الأولى) من النخر العظمي الغضروفي (OCD) حيث يكون الغضروف لا يزال سليماً وثابتاً.
بروتوكول العلاج التحفظي يشمل:
1. الإيقاف الفوري للنشاط المسبب: منع المريض تماماً من رياضات الرمي، الجمباز، أو أي نشاط يضع حملاً على المرفق. قد يستمر هذا المنع من 3 إلى 6 أشهر.
2. التثبيت (Immobilization): في الحالات شديدة الألم، قد يتم استخدام جبيرة أو دعامة مفصلية لفترة قصيرة (أسبوعين إلى ثلاثة أسابيع) لإراحة المفصل وتخفيف الالتهاب.
3. العلاج الطبيعي والتأهيل: بمجرد زوال الألم الحاد، تبدأ جلسات العلاج الطبيعي لاستعادة نطاق الحركة الكامل، وتقوية العضلات المحيطة بالمرفق والكتف (لتحسين الميكانيكا الحيوية للذراع بأكملها).
4. المتابعة الدورية: يتم إجراء صور أشعة سينية دورية لمراقبة التئام العظم وإعادة بنائه.
ثانياً: التدخلات الجراحية المتقدمة (تنظير المرفق والجراحة المصغرة)
عندما يفشل العلاج التحفظي في تخفيف الأعراض بعد 3-6 أشهر، أو عندما يُظهر التشخيص وجود انفصال غضروفي، أو أجسام حرة داخل المفصل (المراحل 3 و 4 من OCD)، يصبح التدخل الجراحي أمراً حتمياً لمنع تدمير المفصل.
يُعد الأستاذ الدكتور محمد هطيف رائداً في استخدام تقنيات التدخل المحدود (Minimally Invasive) في اليمن، والتي تضمن تعافياً أسرع وألماً أقل.
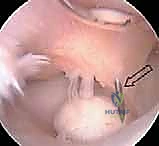
1. تنظير المرفق المتقدم بتقنية 4K (Elbow Arthroscopy)
تنظير المرفق هو إجراء جراحي دقيق يتم من خلال إحداث ثقوب صغيرة جداً (لا تتجاوز نصف سنتيمتر) حول المرفق. يتم إدخال كاميرا دقيقة وعالية الدقة (4K) وأدوات جراحية مجهرية للتشخيص والعلاج في آن واحد.
الإجراءات التي تتم عبر التنظير:
* إزالة الأجسام الحرة (Loose Body Removal): استخراج القطع العظمية والغضروفية المكسورة التي تسبح في المفصل وتسبب انغلاقه.
* تنظيف المفصل (Debridement): إزالة الأنسجة الملتهبة والغضروف التالف والهش لتجهيز بيئة صحية للشفاء.
* تقنية الثقوب الدقيقة / الكسور المجهرية (Microfracture): إذا كانت المنطقة المتضررة من الغضروف صغيرة إلى متوسطة، يقوم الدكتور هطيف باستخدام أداة دقيقة لإحداث ثقوب صغيرة في العظم المكشوف. هذه الثقوب تسمح بخروج الدم والخلايا الجذعية من نخاع العظم إلى سطح المفصل، مما يؤدي إلى تكوين "غضروف ليفي" يغطي المنطقة المتضررة ويعمل كوسادة بديلة.
2. الجراحة المصغرة (Mini-open Surgery) وتقنيات نقل الغضروف
في الحالات الأكثر تعقيداً، حيث تكون مساحة التلف الغضروفي كبيرة جداً، لا تكفي تقنية الثقوب الدقيقة. هنا، يلجأ الأستاذ الدكتور محمد هطيف إلى الجراحة المصغرة. يتم إجراء شق جراحي صغير (حوالي 3-5 سم) للوصول المباشر إلى الكابيتيليوم.
الإجراءات التي تتم عبر الجراحة المصغرة:
* نقل الطعم العظمي الغضروفي الذاتي (OATS / Mosaicplasty): تُعد هذه التقنية من أحدث التقنيات العالمية. يتم فيها أخذ سدادة (أسطوانة) صغيرة من العظم والغضروف السليم من منطقة غير حاملة للوزن في ركبة المريض نفسه، ويتم زرعها بدقة متناهية في مكان التلف في مرفقه. هذه التقنية تعيد السطح المفصلي إلى حالته الطبيعية بغضروف زجاجي حقيقي.
* التثبيت الداخلي (Internal Fixation): إذا كانت القطعة الغضروفية العظمية المنفصلة لا تزال بحالة جيدة وكبيرة بما يكفي، يمكن إعادتها إلى مكانها وتثبيتها باستخدام براغي دقيقة جداً قابلة للامتصاص أو دبابيس طبية، لتلتحم من جديد.

خطوات العملية الجراحية مع الأستاذ الدكتور محمد هطيف
لمنح المرضى وذويهم الطمأنينة الكاملة، نستعرض هنا ملخصاً لخطوات الإجراء الجراحي (التنظيري أو المصغر) المتبع في عيادة الدكتور هطيف:
- التحضير والتخدير: يتم تقييم المريض من قبل طبيب التخدير. غالباً ما يتم استخدام التخدير العام لضمان استرخاء العضلات التام، مع إمكانية استخدام إحصار العصب الموضعي لتسكين الألم بعد العملية.
- التموضع الجراحي: يوضع المريض في وضعية الاستلقاء الجانبي أو الانبطاح، مع تعليق الذراع وتأمينها بعناية لفتح مساحة المفصل.
- إنشاء المنافذ (Portals): في حالة التنظير، يتم عمل 2 إلى 4 ثقوب دقيقة جداً في نقاط آمنة تشريحياً لتجنب الأعصاب والأوعية الدموية.
- الاستكشاف البصري: يتم ضخ سائل معقم داخل المفصل لتوسيعه، ثم تُدخل الكاميرا لفحص كل زاوية من زوايا المرفق بدقة فائقة.
- التنفيذ الجراحي: بناءً على التقييم المباشر، يتم تنفيذ الإجراء المناسب (إزالة، تنظيف، ثقوب دقيقة، أو الانتقال لشق مصغر لزراعة الغضروف).
- الإغلاق: يتم خياطة الشقوق الصغيرة بغرز تجميلية، وتوضع ضمادات معقمة، ثم توضع الذراع في جبيرة أو دعامة لحمايتها.
مقارنة الخيارات العلاجية لمرضى المرفق
لتسهيل اتخاذ القرار، يقدم هذا الجدول مقارنة بين الخيارات العلاجية المختلفة التي يقدمها الدكتور هطيف:
| نوع العلاج | دواعي الاستعمال (Indications) | مدة التعافي المتوقعة | المزايا (Pros) | العيوب أو التحديات (Cons) |
|---|---|---|---|---|
| العلاج التحفظي (الراحة والتأهيل) | داء بانر، والمراحل الأولى من OCD | 3 إلى 6 أشهر | لا يوجد تدخل جراحي، لا توجد مخاطر تخدير | يتطلب التزاماً صارماً وطويلاً بالراحة من المريض الشاب |
| تنظير المرفق (إزالة أجسام + ثقوب دقيقة) | المراحل 3 و 4 من OCD بآفات صغيرة/متوسطة | 3 إلى 5 أشهر للعودة للرياضة | تدخل جراحي بسيط جداً، ألم أقل، ندبات تكاد تكون معدومة | الغضروف المتكون (ليفي) ليس بقوة الغضروف الأصلي |
| الجراحة المصغرة (نقل الغضروف OATS) | المراحل المتقدمة من OCD مع تلف غضروفي واسع | 6 إلى 9 أشهر للعودة للرياضة | يعيد الغضروف الأصلي (زجاجي) للمفصل، نتائج طويلة الأمد ممتازة | جراحة أطول، شق جراحي أطول قليلاً، ألم مؤقت في الركبة (مكان أخذ الطعم) |
برنامج إعادة التأهيل الشامل (Rehabilitation Protocol)
العملية الجراحية الناجحة تمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد كلياً على برنامج إعادة التأهيل. يضع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً ومخصصاً لكل مريض:
- المرحلة الأولى (الأسابيع 1 - 2): الحماية والشفاء المبدئي
- الهدف: تقليل الألم والتورم وحماية منطقة الجراحة.
- الإجراء: ارتداء الدعامة، استخدام الثلج، وتحريك الأصابع والرسغ لتنشيط الدورة الدموية. قد يُسمح بحركات سلبية لطيفة للمرفق (يقوم بها المعالج) لمنع التيبس.
- المرحلة الثانية (الأسابيع 3 - 6): استعادة نطاق الحركة
- الهدف: الوصول إلى نطاق حركة كامل بدون ألم.
- الإجراء: تمارين إطالة نشطة وسلبية، التخلص التدريجي من الدعامة.
- المرحلة الثالثة (الأسابيع 6 - 12): التقوية العضلية
- الهدف: بناء قوة العضلات المحيطة بالمرفق والساعد والكتف.
- الإجراء: تمارين المقاومة المتدرجة باستخدام الأربطة المطاطية والأوزان الخفيفة.
- المرحلة الرابعة (الأشهر 3 - 6 وما بعدها): العودة للرياضة
- الهدف: استعادة الأداء الرياضي الكامل.
- الإجراء: تمارين خاصة بنوع الرياضة (مثل برامج رمي متدرجة للاعبي البيسبول أو الكريكت
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك