كسور وخلع مفصل الإصبع الأخير (DIP): دليلك الشامل للتشخيص والعلاج والتعافي
الخلاصة الطبية
كسور وخلع مفصل DIP هي إصابات معقدة تحدث في مفصل الإصبع الأخير، تتطلب تشخيصاً دقيقاً وعلاجاً متخصصاً لاستعادة وظيفة الإصبع. يشمل العلاج تقنيات تثبيت الكسور أو إصلاح الأوتار، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرة رائدة في هذه الجراحات الدقيقة.
الخلاصة الطبية السريعة: كسور وخلع مفصل DIP هي إصابات معقدة تحدث في مفصل الإصبع الأخير، وتتطلب تشخيصاً دقيقاً وعلاجاً متخصصاً لاستعادة وظيفة الإصبع الحيوية. يشمل العلاج تقنيات التثبيت المحافظ للكسور أو التدخل الجراحي الدقيق لإصلاح الأوتار والعظام. يقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرة رائدة ومرجعية علمية عليا في هذه الجراحات الدقيقة، معتمداً على أحدث تقنيات الجراحة الميكروسكوبية لضمان عودة المريض لحياته الطبيعية بكفاءة تامة.

مقدمة شاملة: الأهمية الحيوية لمفصل الإصبع الأخير
تعد اليد البشرية واحدة من أعظم المعجزات الهندسية في جسم الإنسان، فهي الأداة التي نتواصل بها، ونعمل، ونبدع. وتعتبر إصابات اليد والأصابع من أكثر الإصابات العظمية شيوعًا، نظرًا لتعرضها المستمر للعوامل الخارجية ودورها الحيوي في كل تفاصيل حياتنا اليومية. ومن بين هذه الإصابات الدقيقة والمعقدة، تبرز كسور وخلع مفصل الإصبع الأخير، المعروف طبيًا وتشريحيًا باختصار مفصل DIP (Distal Interphalangeal Joint)، كحالة طبية تتطلب اهتمامًا فائقًا وفهمًا ميكانيكيًا عميقًا.
على الرغم من أن هذا المفصل الصغير يتمتع باستقرار نسبي بفضل شبكة الأربطة المحيطة به، إلا أن الإصابات التي تحدث فيه – سواء بسبب الرياضة، أو حوادث العمل، أو السقوط – يمكن أن تكون معقدة للغاية وتؤثر بشكل مدمر على وظيفة الإصبع واليد بأكملها إذا لم يتم تشخيصها وعلاجها بدقة متناهية. إن فقدان القدرة على ثني أو مد طرف الإصبع قد يبدو أمراً بسيطاً للوهلة الأولى، ولكنه يعيق قدرة الإنسان على الكتابة، أو إمساك الأشياء الدقيقة، أو العزف، أو أداء المهن التي تتطلب مهارة يدوية.
في هذا الدليل الطبي المرجعي والشامل، سنتعمق بشكل غير مسبوق في فهم هذه الإصابات، بدءًا من التشريح المجهري الدقيق للمفصل، مرورًا بالتحليل الميكانيكي لأسبابها وأعراضها، وصولًا إلى أحدث بروتوكولات التشخيص والعلاج والتعافي المعتمدة عالمياً.
هدفنا هنا ليس مجرد "جبر" كسر في الإصبع، بل استعادة الوظيفة الحركية الدقيقة (Fine Motor Skills)، ومنع الإعاقة طويلة الأمد، وتجنب سلسلة التشوهات الثانوية المعقدة (مثل تشوه عنق البجعة) التي قد تنجم عن الإهمال أو العلاج الخاطئ. وفي هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، كأحد أهم وأبرز جراحي العظام واليد في اليمن، والذي يقدم رعاية طبية ذات معايير عالمية، معتمداً على خبرته الطويلة وأمانته الطبية الصارمة لضمان أفضل النتائج الجراحية والتأهيلية لمرضاه.
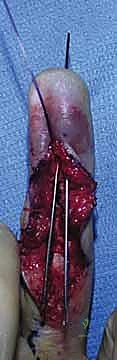
التشريح المجهري والميكانيكا الحيوية لمفصل DIP
لفهم مدى تعقيد كسور وخلع مفصل DIP، يجب أولاً تفكيك الهياكل التشريحية الحيوية التي تمنحه هذا المزيج الفريد من القوة والمرونة. مفصل DIP هو مفصل زلالي من النوع المفصلي (Hinge Joint)، يسمح بشكل أساسي بحركتي الثني (Flexion) والمد (Extension).
1. التكوين العظمي والأسطح المفصلية
يتكون مفصل DIP من التقاء نهايتين عظميتين بالغتي الدقة:
* الطرف البعيد للسلامية الوسطى (Middle Phalanx Head): يتميز بوجود نتوءين لقميين (Bicondylar) يفصل بينهما ثلم ضحل. هذا التصميم يسمح بحركة انزلاقية ناعمة ومستقرة.
* قاعدة السلامية البعيدة (Distal Phalanx Base): تتميز بسطح مفصلي مقعر (Concave) يحتوي على بروز مركزي يتطابق تماماً مع الثلم الموجود في السلامية الوسطى. هذا التطابق العظمي يوفر استقراراً أولياً للمفصل.
2. شبكة الأربطة والمحفظة المفصلية (موانع عدم الاستقرار)
- الأربطة الجانبية (Collateral Ligaments): تتكون من جزأين (الرباط الجانبي الحقيقي والرباط الجانبي الإضافي). توجد على جانبي المفصل (الزندي والكعبري). هذه الأربطة هي المثبتات الجانبية الحاسمة. تكون مشدودة إلى أقصى حد عندما يكون المفصل مثنياً، ومرتخية قليلاً عند المد. تمزق هذه الأربطة يؤدي إلى انحراف جانبي للإصبع.
- الصفيحة الراحية (Volar Plate): بنية غضروفية ليفية سميكة وقوية جداً تقع على الجانب الباطني (الراحي) للمفصل. تمنع الصفيحة الراحية مفصل DIP من الانحناء للخلف أكثر من اللازم (فرط المد - Hyperextension). في حالات الخلع الظهري العنيف، تنفصل هذه الصفيحة وغالباً ما تسحب معها قطعة عظمية صغيرة.
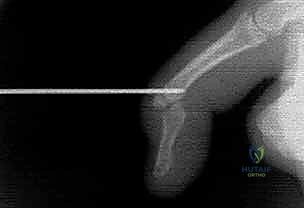
3. المنظومة الوترية المعقدة (محركات الإصبع)
- وتر العضلة المثنية العميقة للأصابع (Flexor Digitorum Profundus - FDP): هو المحرك الوحيد الذي يقوم بثني مفصل DIP. ينشأ هذا الوتر من الساعد، ويمر عبر النفق الرسغي، ويخترق وتراً آخر (FDS) في راحة اليد، ليستقر أخيراً بقوة في القاعدة الراحية للسلامية البعيدة.
- نظام البكرات (Pulley System): لكي يعمل وتر FDP بكفاءة ولا يبتعد عن العظم أثناء الثني (ظاهرة القوس - Bowstringing)، فإنه يمر عبر أنفاق ليفية تسمى البكرات. البكرة (A5) والبكرة (C3) قريبتان جداً من مفصل DIP.
- الآلية الباسطة (Extensor Mechanism): على الجانب الظهري (الخلفي)، تتجمع الأربطة لتشكل "الوتر الانتهائي" (Terminal Tendon) الذي يندغم في القاعدة الظهرية للسلامية البعيدة. تمزق هذا الوتر هو ما يسبب حالة "إصبع المطرقة" الشهيرة.
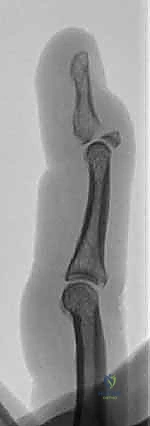
4. التروية الدموية والتعصيب
يتميز طرف الإصبع بتروية دموية غنية جداً عبر الشرايين الإصبعية الراحية، وشبكة عصبية كثيفة تجعل أطراف الأصابع من أكثر مناطق الجسم حساسية للمس والألم. أي إصابة سحقية في مفصل DIP قد تهدد هذه الأوعية الدقيقة، وهنا تبرز أهمية الجراحة الميكروسكوبية التي يتقنها الأستاذ الدكتور محمد هطيف لإنقاذ الإصبع من البتر.
التصنيف الطبي لإصابات مفصل DIP (الكسور والخلع)
لا تعتبر إصابات مفصل الإصبع الأخير متطابقة؛ فهي تتنوع بشكل كبير بناءً على آلية الإصابة واتجاه القوة المطبقة. يمكن تقسيمها إلى فئتين رئيسيتين:
أولاً: كسور مفصل DIP
- إصبع المطرقة العظمي (Bony Mallet Finger):
يحدث عندما تتعرض قمة الإصبع المفرود لضربة قوية ومفاجئة (مثل اصطدام كرة سلة بطرف الإصبع). تؤدي هذه القوة إلى ثني المفصل عنوة، مما يتسبب في انقلاع (Avulsion) قطعة عظمية من القاعدة الظهرية للسلامية البعيدة مع الوتر الباسط. النتيجة هي عجز المريض عن مد طرف إصبعه بشكل مستقيم. - إصبع جيرسي أو قميص الرجبي (Jersey Finger):
هو العكس تماماً لإصبع المطرقة. يحدث عندما يكون الإصبع مثنياً بقوة (مثل التشبث بقميص لاعب خصم أثناء الركض)، ويتم سحب الإصبع بقوة نحو المد. هذا يؤدي إلى تمزق وتر FDP من منبته في السلامية البعيدة، وغالباً ما يسحب معه قطعة عظمية. يعجز المريض هنا عن ثني طرف إصبعه. - الكسور داخل المفصلية المعقدة (Complex Intra-articular Fractures):
كسور ناتجة عن إصابات السحق (مثل إغلاق باب السيارة على الإصبع أو سقوط جسم ثقيل). تؤدي إلى تفتت السطح المفصلي للسلامية الوسطى أو البعيدة، وتتطلب تدخلاً جراحياً دقيقاً جداً لتجنب خشونة المفصل المبكرة.
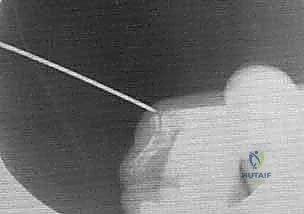
ثانياً: خلع مفصل DIP
الخلع يعني خروج الأسطح المفصلية عن مسارها الطبيعي.
1. الخلع الظهري (Dorsal Dislocation): هو الأكثر شيوعاً. يحدث عند فرط المد الشديد للمفصل. تنزلق السلامية البعيدة خلف السلامية الوسطى، ويصاحب ذلك تمزق في الصفيحة الراحية.
2. الخلع الراحي (Volar Dislocation): نادر جداً، ويحدث نتيجة قوة ثني شديدة مع التواء. غالباً ما يصاحبه تمزق في الوتر الباسط.
3. الخلع الجانبي (Lateral Dislocation): يحدث نتيجة التواء جانبي عنيف، ويؤدي إلى تمزق أحد أو كلا الرباطين الجانبيين.
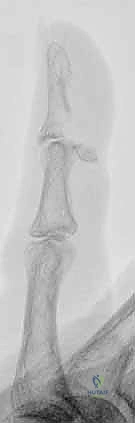
الأسباب وعوامل الخطر المؤدية للإصابة
تتعدد الأسباب التي قد تؤدي إلى تدمير أو إصابة هذا المفصل الدقيق:
- الإصابات الرياضية: تشكل النسبة الأكبر. رياضات الكرة (كرة السلة، الطائرة، البيسبول) تسبب "إصبع المطرقة". رياضات الاحتكاك (الرجبي، الجودو، المصارعة) تسبب "إصبع جيرسي".
- حوادث العمل والمهن اليدوية: النجارون، الحدادون، والميكانيكيون معرضون بشدة لإصابات السحق والكسور المفتوحة في أطراف الأصابع بسبب التعامل مع الآلات الثقيلة أو المطارق.
- الحوادث المنزلية اليومية: إغلاق الأبواب والنوافذ على الأصابع، التعثر والسقوط مع محاولة إسناد الجسم على أطراف الأصابع.
- عوامل الخطر: هشاشة العظام (خاصة عند كبار السن تجعل العظام عرضة للكسر القلعي بسهولة)، والتهاب المفاصل الروماتويدي الذي يضعف الأربطة.
العلامات والأعراض السريرية (كيف تعرف أن مفصلك مصاب؟)
تختلف الأعراض بناءً على نوع وشدة الإصابة، ولكن هناك علامات تحذيرية تستدعي زيارة الأستاذ الدكتور محمد هطيف فوراً:
- الألم الحاد: ألم نابض ومستمر في المفصل الأخير للإصبع، يزداد بشدة عند محاولة تحريكه أو لمسه.
- التورم والوذمة: انتفاخ سريع وملحوظ في طرف الإصبع، قد يمتد إلى المفصل الأوسط.
- الكدمات (Ecchymosis): ظهور لون أزرق أو أرجواني تحت الجلد أو تحت الظفر (ورم دموي تحت الظفر - Subungual Hematoma).
- التشوه البصري: انحناء الإصبع بشكل غير طبيعي (ساقط للأسفل في إصبع المطرقة، أو منحرف للجانب في الخلع).
- فقدان الوظيفة الحركية: العجز التام عن ثني طرف الإصبع (إصبع جيرسي) أو العجز عن فرده بشكل مستقيم (إصبع المطرقة).
- الخدر والتنميل: إذا كانت الإصابة مصحوبة بتضرر في الأعصاب الدقيقة.
بروتوكول التشخيص المتقدم مع الأستاذ الدكتور محمد هطيف
التشخيص الخاطئ أو المتأخر لإصابات DIP يؤدي حتماً إلى إعاقة دائمة. يعتمد الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً، على بروتوكول تشخيصي صارم ودقيق:
1. الفحص السريري الدقيق
- اختبار العزل الحركي: يقوم الدكتور هطيف بتثبيت المفصل الأوسط (PIP) ويطلب من المريض ثني المفصل الأخير فقط لاختبار سلامة وتر FDP.
- اختبار المد: يطلب من المريض فرد إصبعه بالكامل لاختبار الوتر الباسط والبحث عن علامة المطرقة.
- فحص الاستقرار الجانبي: يتم تطبيق ضغط جانبي لطيف لاختبار سلامة الأربطة الجانبية.
- تقييم التروية الدموية: فحص لون الإصبع، وحرارته، وزمن امتلاء الشعيرات الدموية للتأكد من عدم وجود انقطاع شرياني.
2. التصوير الإشعاعي (الخطوة الحاسمة)
- الأشعة السينية (X-rays): هي المعيار الذهبي. يتم أخذ ثلاث وضعيات (أمامية خلفية AP، جانبية Lateral، ومائلة Oblique). تساعد في تحديد حجم القطعة العظمية المكسورة، ودرجة الإزاحة، وما إذا كان هناك خلع جزئي للمفصل.
- التصوير بالرنين المغناطيسي (MRI) أو الموجات فوق الصوتية (Ultrasound): في الحالات المعقدة التي يشتبه فيها بتمزق الأوتار أو الأربطة دون وجود كسر عظمي واضح، قد يطلب الدكتور هطيف هذه الفحوصات لتحديد مكان انسحاب الوتر المقطوع بدقة.
جدول 1: التشخيص التفريقي لإصابات مفصل DIP الشائعة
| وجه المقارنة | إصبع المطرقة (Mallet Finger) | إصبع جيرسي (Jersey Finger) | خلع مفصل DIP (Dislocation) |
|---|---|---|---|
| الآلية المسببة | ضربة قوية على طرف الإصبع المفرود. | سحب عنيف للإصبع وهو في حالة ثني. | فرط مد شديد أو التواء جانبي. |
| الهيكل المتضرر | الوتر الباسط الانتهائي (مع أو بدون كسر). | وتر العضلة المثنية العميقة (FDP). | الأربطة الجانبية، الصفيحة الراحية، كبسولة المفصل. |
| العلامة السريرية الأبرز | سقوط طرف الإصبع، عدم القدرة على المد. | عدم القدرة على ثني المفصل الأخير بشكل مستقل. | تشوه واضح، بروز عظمي، ألم شديد عند أي حركة. |
| التشخيص بالأشعة | كسر قلعي ظهري محتمل. | كسر قلعي راحي محتمل، أو طبيعية إذا تمزق الوتر فقط. | خروج الأسطح المفصلية عن التراصف الطبيعي. |
| طبيعة التدخل | غالباً علاج تحفظي بالجبيرة، جراحة إذا كان الكسر كبيراً. | تدخل جراحي عاجل دائماً. | رد مغلق فوراً، جراحة إذا كان غير مستقر أو مفتوحاً. |
الخيارات العلاجية: من التحفظي إلى الجراحة الميكروسكوبية
تعتمد خطة العلاج التي يضعها الأستاذ الدكتور محمد هطيف على مبدأ الأمانة الطبية؛ فلا يتم اللجوء للجراحة إلا إذا كانت هي الخيار الوحيد والأفضل للمريض.
أولاً: العلاج التحفظي (الغير جراحي)
يُستخدم العلاج التحفظي في حالات الكسور غير المنزاحة، والتمزقات الوترية البسيطة (مثل إصبع المطرقة الوتري البحت)، وحالات الخلع البسيطة بعد ردها.
- الرد المغلق (Closed Reduction): في حالات الخلع، يقوم الدكتور هطيف بتخدير الإصبع موضعياً، ثم يسحب الإصبع بلطف ويعيده إلى مكانه التشريحي الصحيح.
- التجبير المتخصص (Splinting):
- جبيرة إصبع المطرقة (Mallet Splint أو Stax Splint): تُستخدم للحفاظ على مفصل DIP في حالة مد كامل (أو فرط مد طفيف) لمدة 6 إلى 8 أسابيع متواصلة. الشرط الصارم: يجب ألا ينثني الإصبع ولو لثانية واحدة خلال هذه الفترة، وإلا ستبدأ فترة العلاج من الصفر.
- الجبائر المعدنية المبطنة (Aluminum Foam Splints): لتثبيت الكسور البسيطة ومنع الحركة العشوائية.
- العلاج الدوائي: وصف مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs) للسيطرة على التورم والألم في الأيام الأولى.
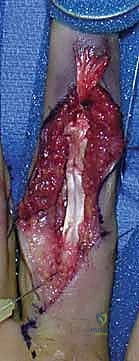
ثانياً: العلاج الجراحي (خبرة الأستاذ الدكتور محمد هطيف)
يتميز الأستاذ الدكتور محمد هطيف بمهارة استثنائية في جراحات اليد الدقيقة، مستخدماً أحدث التقنيات وأجهزة التكبير الميكروسكوبي لضمان عدم الإضرار بالأنسجة المحيطة.
متى تكون الجراحة ضرورية؟
* إصبع جيرسي (تمزق وتر FDP) - الجراحة حتمية لإعادة ربط الوتر بالعظم.
* كسور إصبع المطرقة التي تشمل أكثر من 30% من السطح المفصلي مع خلع جزئي للمفصل.
* الكسور المفتوحة (حيث يبرز العظم من الجلد).
* الخلع الذي لا يمكن رده مغلقاً بسبب تداخل الأنسجة الرخوة (مثل الصفيحة الراحية).
* الكسور المفتتة بشدة.
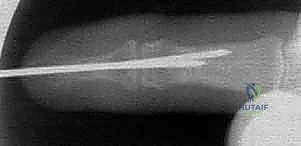
التقنيات الجراحية المتقدمة المستخدمة:
-
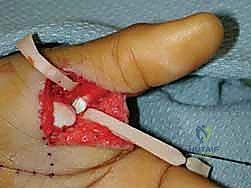
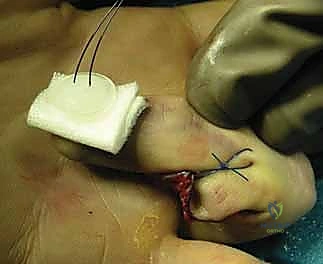
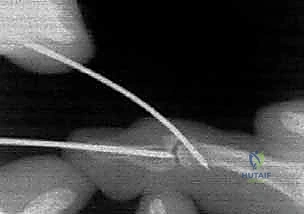
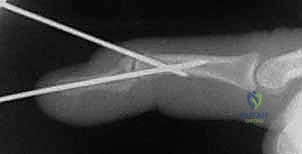
التثبيت بأسلاك كيرشنر (CRPP - Closed Reduction and Percutaneous Pinning):
يقوم الدكتور هطيف بإدخال أسلاك معدنية رفيعة جداً (K-wires) عبر الجلد تحت توجيه الأشعة السينية المباشرة (C-arm) لتثبيت القطع العظمية المكسورة أو تثبيت المفصل مؤقتاً في وضع مستقيم. يتم إزالة هذه الأسلاك في العيادة بعد 4-6 أسابيع.
-
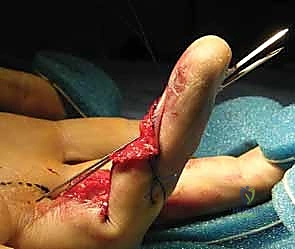
الرد المفتوح والتثبيت الداخلي (ORIF):
في الكسور المعقدة، يتم عمل شق جراحي دقيق. يستخدم الدكتور هطيف مسامير متناهية الصغر (Mini-screws) أو خطافات صغيرة لتثبيت القطع العظمية بدقة تشريحية تامة. -
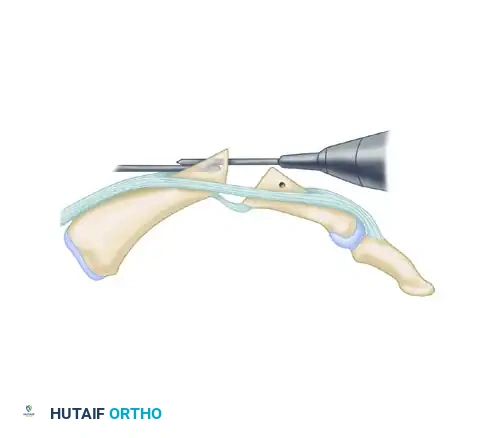
إصلاح الأوتار الجراحي (Tendon Repair & Suture Anchors):
في حالات إصبع جيرسي، يتم البحث عن الوتر المنسحب (الذي قد يصل إلى راحة اليد)، وسحبه بلطف عبر أنفاق البكرات، ثم إعادة تثبيته في السلامية البعيدة باستخدام "مراسي الخياطة" (Suture Anchors) أو تقنية الزر (Pull-out button).

-
إيثاق المفصل (Arthrodesis):
في حالات التفتت الشديد جداً، أو الإصابات القديمة المهملة التي أدت إلى خشونة مفصلية مؤلمة، قد يكون الخيار الأفضل هو "دمج المفصل" في وضع وظيفي (مثني قليلاً). هذا يزيل الألم نهائياً ويوفر إصبعاً قوياً، رغم فقدان حركة المفصل الأخير.
جدول 2: مقارنة بين العلاج التحفظي والعلاج الجراحي لكسور DIP
| المعيار | العلاج التحفظي (الجبائر) | العلاج الجراحي |
|---|---|---|
| دواعي الاستعمال | الكسور المستقرة، إصبع المطرقة الوتري، الخلع البسيط القابل للرد. | الكسور المنزاحة، التفتت المفصلي، إصبع جيرسي، الكسور المفتوحة. |
| المزايا | تجنب مخاطر الجراحة (العدوى، التخدير)، تكلفة أقل. | استعادة دقيقة للتشريح، تثبيت قوي، نتائج وظيفية أفضل في الحالات المعقدة. |
| العيوب/التحديات | يتطلب التزاماً صارماً جداً من المريض، خطر تيبس المفصل، احتمالية عدم الالتئام. | يتطلب مهارة جراحية عالية (متوفرة لدى د. هطيف)، فترة نقاهة تشمل العناية بالجروح، تكلفة أعلى. |
| مدة العلاج الأساسية | 6 إلى 8 أسابيع من التثبيت المستمر. | 4 إلى 6 أسابيع حتى التئام العظم أو الوتر، ثم بدء التأهيل. |
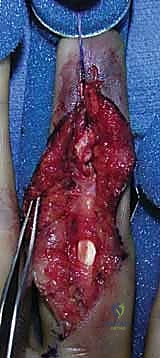
خطوات العملية الجراحية (رحلة المريض في غرفة العمليات)
يحرص الأستاذ الدكتور محمد هطيف على توفير بيئة جراحية آمنة ومريحة للمريض. إليك ما يحدث خطوة بخطوة:
- التجهيز والتخدير: في أغلب حالات جراحة مفصل DIP، يتم استخدام "إحصار العصب الرقمي" (Digital Nerve Block)، حيث يتم تخدير
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك