كسر الشوكة الظنبوبية: دليل شامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسر الشوكة الظنبوبية هو إصابة خطيرة في الركبة حيث ينفصل جزء عظمي صغير من قصبة الساق يحمل الرباط الصليبي الأمامي. يتضمن العلاج غالبًا الجراحة لإعادة تثبيت الجزء المكسور، يتبعها برنامج تأهيل مكثف لاستعادة وظيفة الركبة الكاملة ومنع المضاعفات، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: كسر الشوكة الظنبوبية هو إصابة خطيرة في الركبة حيث ينفصل جزء عظمي صغير من قصبة الساق يحمل الرباط الصليبي الأمامي. يتضمن العلاج غالبًا الجراحة لإعادة تثبيت الجزء المكسور، يتبعها برنامج تأهيل مكثف لاستعادة وظيفة الركبة الكاملة ومنع المضاعفات، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
مقدمة
يُعد مفصل الركبة من أكثر المفاصل تعقيدًا وأهمية في جسم الإنسان، حيث يتحمل وزن الجسم ويسمح بمجموعة واسعة من الحركات الضرورية للمشي والجري والقفز. ومع ذلك، فهو عرضة للإصابات، خاصةً لدى الرياضيين والأشخاص النشطين. من بين هذه الإصابات، يبرز كسر الشوكة الظنبوبية كحالة تستدعي اهتمامًا خاصًا وفهمًا دقيقًا.
كسر الشوكة الظنبوبية هو نوع من كسور الركبة يحدث عندما ينفصل جزء صغير من العظم من الجزء العلوي لقصبة الساق (الظنبوب) في منطقة تُعرف باسم "الشوكة الظنبوبية" أو "البارزة بين اللقمتين". هذه المنطقة حيوية لأنها نقطة ارتكاز وتثبيت للرباط الصليبي الأمامي (ACL)، وهو رباط رئيسي يضمن استقرار الركبة. عندما ينكسر هذا الجزء العظمي، فإنه يؤثر مباشرة على استقرار الرباط الصليبي الأمامي، مما يؤدي إلى عدم استقرار الركبة وألم شديد.
تعتبر هذه الإصابة شائعة نسبيًا لدى الأطفال والمراهقين، ولكنها يمكن أن تحدث أيضًا لدى البالغين، خاصةً الرياضيين الذين يمارسون رياضات تتطلب حركات مفاجئة وتغيرات في الاتجاه، مثل كرة القدم وكرة السلة. غالبًا ما تحدث هذه الكسور نتيجة لضغط قوي على الركبة، مثل السقوط أو التعرض لصدمة مباشرة أو التواء عنيف.
في هذا الدليل الشامل، سنتعمق في فهم كسر الشوكة الظنبوبية، بدءًا من تشريح الركبة، مرورًا بأسباب الإصابة وأعراضها، وصولًا إلى أساليب التشخيص الحديثة وخيارات العلاج المتاحة، وبرامج إعادة التأهيل اللازمة للعودة إلى الحياة الطبيعية والنشاط الرياضي. نهدف إلى تزويدكم بمعلومات دقيقة وموثوقة لمساعدتكم على فهم هذه الحالة بشكل أفضل، خاصةً مع التركيز على الخبرة المتميزة التي يقدمها الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، والذي يُعد من أبرز المراجع في تشخيص وعلاج هذه الحالات في صنعاء واليمن بشكل عام.

التشريح الأساسي للركبة
لفهم كسر الشوكة الظنبوبية، من الضروري أن نلقي نظرة سريعة على التركيب التشريحي لمفصل الركبة، وهو مفصل معقد يربط بين ثلاثة عظام رئيسية:
- عظم الفخذ (Femur): هو العظم الأطول والأقوى في الجسم، ويشكل الجزء العلوي من مفصل الركبة.
- عظم الظنبوب (Tibia): المعروف أيضًا باسم قصبة الساق، وهو العظم الرئيسي في الجزء السفلي من الساق ويشكل الجزء السفلي من مفصل الركبة.
- الرضفة (Patella): أو صابونة الركبة، وهي عظمة صغيرة مثلثة الشكل تقع أمام مفصل الركبة وتساعد في حركة فرد الساق.
تتكون نهاية عظم الظنبوب في منطقة الركبة من سطح مسطح نسبيًا يُعرف باسم "الهضبة الظنبوبية". في منتصف هذه الهضبة، توجد نتوءات عظمية صغيرة تُعرف باسم الشوكة الظنبوبية أو "البارزة بين اللقمتين" (Intercondylar Eminence). هذه الشوكة لها أهمية قصوى لأنها بمثابة نقطة ارتكاز رئيسية لرباطين حيويين داخل الركبة:
- الرباط الصليبي الأمامي (Anterior Cruciate Ligament - ACL): هو أحد أهم أربطة الركبة، ويمتد من الجزء الخلفي السفلي لعظم الفخذ إلى الشوكة الظنبوبية. وظيفته الأساسية هي منع انزلاق قصبة الساق إلى الأمام بشكل مفرط بالنسبة لعظم الفخذ، وتوفير الاستقرار الدوراني للركبة.
- الرباط الصليبي الخلفي (Posterior Cruciate Ligament - PCL): يقع خلف الرباط الصليبي الأمامي، ويمتد من الجزء الأمامي العلوي لعظم الظنبوب إلى الجزء الأمامي السفلي لعظم الفخذ. وظيفته منع انزلاق قصبة الساق إلى الخلف.
بالإضافة إلى الأربطة الصليبية، يحتوي مفصل الركبة على:
- الغضاريف الهلالية (Menisci): وهما غضروفان على شكل حرف C (هلالي داخلي وهلالي خارجي) يعملان كوسائد لامتصاص الصدمات وتوزيع الحمل وتحسين توافق الأسطح المفصلية.
- الأربطة الجانبية (Collateral Ligaments): الرباط الجانبي الإنسي (MCL) والرباط الجانبي الوحشي (LCL)، اللذان يوفران الاستقرار للركبة من الجانبين.
عند حدوث كسر في الشوكة الظنبوبية، فإن الجزء العظمي الذي ينفصل غالبًا ما يكون هو النقطة التي يلتصق بها الرباط الصليبي الأمامي. هذا الانفصال يؤدي إلى عدم استقرار الرباط الصليبي الأمامي، وبالتالي عدم استقرار الركبة بشكل عام، مما يفسر الأعراض الشديدة التي يعاني منها المريض.
الأسباب وعوامل الخطر لكسر الشوكة الظنبوبية
كسر الشوكة الظنبوبية ليس مجرد كسر عظمي بسيط، بل هو إصابة معقدة غالبًا ما تكون مرتبطة بآليات قوية تؤثر على مفصل الركبة. فهم هذه الأسباب وعوامل الخطر يساعد في الوقاية والتشخيص المبكر.
آليات الإصابة الشائعة
تحدث كسور الشوكة الظنبوبية عادةً نتيجة لقوى شديدة تؤثر على الركبة، وغالبًا ما تكون هذه القوى كافية لتمزيق الرباط الصليبي الأمامي نفسه في حالات أخرى. الآليات الرئيسية تشمل:
- فرط بسط الركبة (Hyperextension): عندما يتم فرد الركبة بشكل مفرط إلى الخلف، يتوتر الرباط الصليبي الأمامي بشدة، مما قد يؤدي إلى اقتلاع الشوكة الظنبوبية التي يلتصق بها.
-
إجهاد فالجوس/فاروس مع حمل محوري ودوران (Valgus/Varus Stress with Axial Load and Rotation):
هذه هي الآلية الأكثر شيوعًا، خاصةً في الإصابات الرياضية.
- إجهاد فالجوس (Valgus Stress): يحدث عندما تتعرض الركبة لضغط من الخارج يدفعها إلى الداخل (مثل ضربة على الجانب الخارجي للركبة). إذا حدث هذا مع حمل وزن على الساق ودوران، فإن القوى المشتركة يمكن أن تؤدي إلى كسر الشوكة الظنبوبية.
- الحمل المحوري (Axial Load): هو الضغط المتجه على طول محور الساق، مثل الهبوط بقوة على القدم.
- الدوران (Rotation): التواء الركبة أثناء ثنيها أو فردها.
- مثال من الحالة 36: في الحالة التي ندرسها، تعرض اللاعب لضغط فالجوس على ركبة مثنية جزئيًا مع حمل محوري عندما تم دفعه من الجانب، مما أدى إلى الإصابة.
- السقوط المباشر على الركبة: يمكن أن يؤدي السقوط بقوة مباشرة على الركبة المثنية إلى دفع قصبة الساق بقوة إلى الخلف، مما يسبب شدًا على الرباط الصليبي الأمامي واقتلاع الشوكة الظنبوبية.
- صدمات السيارات: في حوادث السيارات، يمكن أن تتسبب الصدمات المباشرة على الركبة في هذه الكسور.
عوامل الخطر
على الرغم من أن أي شخص يمكن أن يتعرض لكسر الشوكة الظنبوبية إذا تعرض لقوة كافية، إلا أن هناك عوامل تزيد من احتمالية حدوثها:
- العمر: هذه الكسور أكثر شيوعًا لدى الأطفال والمراهقين الذين تتراوح أعمارهم بين 8 و 14 عامًا. في هذه الفئة العمرية، تكون منطقة الشوكة الظنبوبية أضعف من الرباط الصليبي الأمامي نفسه، لذا بدلاً من تمزق الرباط، ينفصل الجزء العظمي. في البالغين، يكون الرباط الصليبي الأمامي نفسه هو النقطة الأضعف عادةً، لذا فإن البالغين أكثر عرضة لتمزق الرباط الصليبي الأمامي داخل مادته بدلاً من كسر الشوكة الظنبوبية، على الرغم من أن الحالة الأخيرة لا تزال تحدث.
- النشاط الرياضي: الرياضيون الذين يمارسون رياضات الاحتكاك أو الرياضات التي تتضمن القفز والهبوط والتوقف المفاجئ والتغيرات السريعة في الاتجاه (مثل كرة القدم، كرة السلة، التزلج، الجمباز) معرضون بشكل كبير لهذه الإصابات.
- ضعف العظام: حالات مثل هشاشة العظام يمكن أن تزيد من خطر الكسور بشكل عام، على الرغم من أنها ليست عامل خطر رئيسي لكسور الشوكة الظنبوبية التي غالبًا ما تتطلب قوة كبيرة.
- التاريخ المرضي السابق: الأشخاص الذين لديهم تاريخ من إصابات الركبة قد يكونون أكثر عرضة للإصابات المتكررة.
من المهم ملاحظة أن كسر الشوكة الظنبوبية يختلف عن تمزق الرباط الصليبي الأمامي داخل مادته (Intrasubstance ACL Rupture). في كسر الشوكة الظنبوبية، يظل الرباط سليمًا ولكنه ينفصل عن العظم، بينما في تمزق الرباط الصليبي الأمامي، يتمزق الرباط نفسه. هذا التمييز مهم جدًا لتحديد خطة العلاج.
أعراض وعلامات كسر الشوكة الظنبوبية
عندما يحدث كسر في الشوكة الظنبوبية، تظهر مجموعة من الأعراض والعلامات المميزة التي تساعد الأطباء على الاشتباه في الإصابة. هذه الأعراض غالبًا ما تكون حادة ومفاجئة.
الأعراض التي يبلغ عنها المريض
- ألم شديد ومفاجئ: يشعر المريض بألم حاد ومبرح في الركبة فور وقوع الإصابة، وغالبًا ما يكون الألم مركزًا في الجزء الأمامي من الركبة.
- إحساس بـ "طقطقة" أو "فرقعة": كثير من المرضى يصفون سماع أو الشعور بـ "طقطقة" أو "فرقعة" واضحة داخل الركبة وقت الإصابة. هذا الإحساس غالبًا ما يرتبط بانفصال الرباط أو العظم.
- تورم سريع: يحدث تورم ملحوظ في الركبة بسرعة كبيرة بعد الإصابة (خلال ساعات قليلة). هذا التورم غالبًا ما يكون نتيجة لتجمع الدم داخل المفصل (تجمع دموي مفصلي Hemarthrosis)، وهو مؤشر على إصابة داخل المفصل.
- عدم القدرة على تحمل الوزن: يجد المريض صعوبة بالغة أو عدم قدرة كاملة على الوقوف أو المشي على الساق المصابة بسبب الألم وعدم الاستقرار.
- صعوبة في تحريك الركبة (العائق الميكانيكي): قد يجد المريض صعوبة في ثني أو فرد الركبة بالكامل. في بعض الحالات، قد يكون هناك "عائق ميكانيكي" يمنع فرد الركبة بشكل كامل (Fixed Flexion Deformity)، وهذا غالبًا ما يشير إلى انحشار جزء من الغضروف الهلالي أو الجزء العظمي المكسور نفسه داخل المفصل.
الفحص السريري
عند وصول المريض إلى قسم الطوارئ أو عيادة العظام، يقوم الأستاذ الدكتور محمد هطيف أو الفريق الطبي بإجراء فحص سريري دقيق لتقييم الإصابة:
-
المعاينة (Inspection):
- التورم والنزيف المفصلي (Effusion & Hemarthrosis): يُلاحظ تورم كبير في الركبة، وقد تكون هناك علامات على تجمع الدم داخل المفصل (Hemarthrosis) تظهر على شكل امتلاء فوق الرضفة واختفاء معالم الركبة الطبيعية.
- الكدمات (Ecchymosis): قد تظهر كدمات خفيفة حول الركبة، خاصةً في الجانب الوحشي أو الخلفي.
- التشوه (Deformity): في معظم الحالات، لا يكون هناك تشوه واضح في شكل الركبة، مما يستبعد الكسر المفتوح.
- سلامة الجلد (Skin Integrity): يتم التأكد من عدم وجود جروح أو سحجات على الجلد.
-
الجس (Palpation):
- الألم عند اللمس (Tenderness): يشعر المريض بألم شديد عند لمس الجزء الأمامي الداخلي للركبة، خاصةً فوق الحدبة الظنبوبية وخط المفصل الإنسي.
- التورم الشديد (Tense Effusion): يتم جس تورم كبير ومشدود.
- اختبار الرضفة العائمة (Patellar Ballotment): يكون إيجابيًا بقوة، مما يؤكد وجود كمية كبيرة من السائل داخل المفصل.
- التغيرات الحرارية (Thermal Changes): قد تكون هناك حرارة خفيفة في المفصل المصاب.
-
مدى الحركة (Range of Motion - ROM):
- يكون مدى الحركة النشط والسلبي محدودًا بشدة بسبب الألم والتشنج العضلي.
- الثني (Flexion): قد يكون محدودًا جدًا، مثلاً إلى حوالي 40 درجة فقط.
- البسط (Extension): غالبًا ما يكون هناك عجز في فرد الركبة بالكامل (Fixed Flexion Deformity)، مثل عدم القدرة على فردها آخر 15 درجة، وتكون أي محاولة لفردها مصحوبة بألم شديد وتشنج عضلي. هذا العائق الميكانيكي هو علامة مهمة تشير إلى احتمال انحشار الغضروف الهلالي أو الجزء العظمي المكسور.
-
تقييم استقرار الأربطة (Ligamentous Stability Assessment):
- يكون تقييم الأربطة صعبًا بسبب الألم والتشنج، ويتطلب إجراءً لطيفًا وحذرًا.
- اختبار لاكمان (Lachman Test): غالبًا ما يكون إيجابيًا مع نقطة نهاية رخوة وغير محددة، مما يشير إلى انزلاق قصبة الساق إلى الأمام وتعطل وظيفة الرباط الصليبي الأمامي.
- اختبار الدرج الأمامي (Anterior Drawer Test): يكون إيجابيًا، مؤكدًا نتائج اختبار لاكمان ووجود عدم استقرار في الرباط الصليبي الأمامي.
- اختبار الدرج الخلفي (Posterior Drawer Test): غالبًا ما يكون سلبيًا، مما يشير إلى سلامة الرباط الصليبي الخلفي.
- اختبارات إجهاد فالجوس/فاروس (Varus/Valgus Stress Tests): تُجرى عند 0 و 30 درجة من الثني. عادةً لا يُلاحظ تباعد أو عدم استقرار كبير، مما يشير إلى سلامة الأربطة الجانبية.
- اختبارات الغضروف الهلالي (Meniscal Tests): مثل اختبار ماكموري، قد لا يمكن إجراؤها بشكل موثوق بسبب الألم الشديد ومحدودية مدى الحركة. ومع ذلك، يظل الاشتباه في إصابة الغضروف الهلالي مرتفعًا نظرًا لآلية الإصابة والعائق الميكانيكي.
-
التقييم العصبي والوعائي (Neurological & Vascular Assessment):
- الأوعية الدموية (Vascular): يتم فحص النبضات البعيدة (الظهرية للقدم والظنبوبية الخلفية) للتأكد من سلامة الدورة الدموية.
- الأعصاب (Neurological): يتم تقييم الإحساس والوظيفة الحركية للأعصاب الرئيسية في الساق والقدم للتأكد من عدم وجود إصابة عصبية.
هذه الفحوصات الأولية حاسمة في توجيه الطبيب نحو التشخيص الصحيح وتحديد الحاجة إلى فحوصات تصوير إضافية.
تشخيص كسر الشوكة الظنبوبية
يعتمد التشخيص الدقيق لكسر الشوكة الظنبوبية على مزيج من الفحص السريري الدقيق وتقنيات التصوير المتقدمة. يوجه الأستاذ الدكتور محمد هطيف عملية التشخيص بخبرته الواسعة لضمان الحصول على صورة كاملة للإصابة.
الفحص السريري
كما ذكرنا سابقًا، الفحص السريري الأولي يوفر معلومات قيمة. الأعراض مثل الألم الشديد، التورم السريع، العائق الميكانيكي في مدى الحركة، واختبارات لاكمان والدرج الأمامي الإيجابية، كلها تشير بقوة إلى إصابة في الرباط الصليبي الأمامي أو منطقة الشوكة الظنبوبية.
الأشعة السينية (Plain Radiographs)
تُعد الأشعة السينية هي الخطوة الأولى في التصوير التشخيصي لأي إصابة في العظام.
*
المنظر الأمامي الخلفي (AP View):
يظهر بوضوح كسرًا اقتلاعيًا في الشوكة الظنبوبية، يشمل المنطقة بين اللقمتين. قد يظهر الجزء المكسور نازحًا جزئيًا إلى الجانب العلوي.
*
المنظر الجانبي (Lateral View):
يقدم معلومات حاسمة حول الإزاحة الأمامية والهجرة العلوية للجزء المكسور. هذه الصورة ضرورية لتقييم درجة النزوح.
*
المناظر المائلة (Oblique Views):
تساعد في تحديد شكل الكسر وتأكيد النزوح بشكل أكبر.
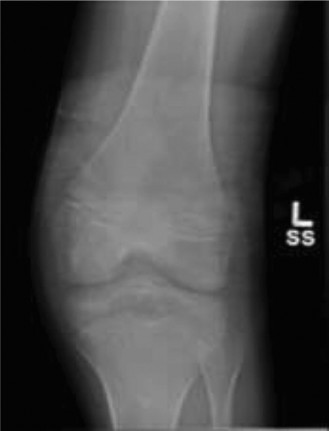
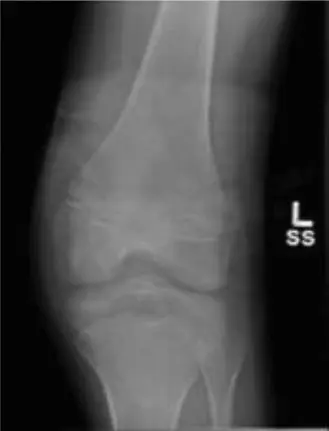
الشكل 1: صورة بالأشعة السينية الجانبية قبل الجراحة تظهر كسرًا نازحًا في الشوكة الظنبوبية، مع هجرة الجزء المقتلع إلى الأعلى والأمام.
الأشعة المقطعية (Computed Tomography - CT Scan)
نظرًا للطبيعة المعقدة لكسور الشوكة الظنبوبية وموقعها داخل المفصل، تُعد الأشعة المقطعية مع إعادة البناء ثلاثي الأبعاد (3D Reconstructions) ضرورية للغاية.
*
شكل الكسر (Fracture Morphology):
تؤكد الأشعة المقطعية حجم الجزء المكسور، ودرجة نزوحه، وتفتته (إذا كان موجودًا)، ومدى تأثيره على السطح المفصلي.
*
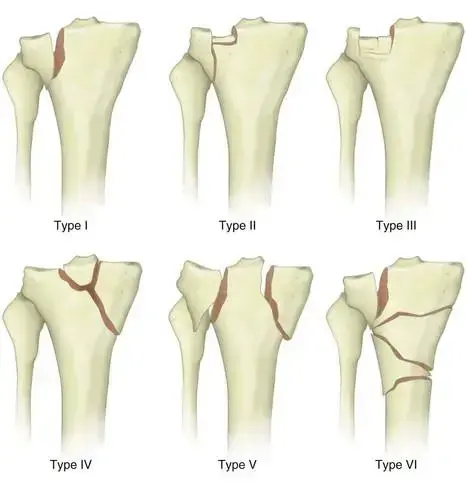
تصنيف الكسر:
تساعد في تصنيف الكسر وفقًا لتصنيف مايرز ومكيفير (Meyers and McKeever Classification)، والذي يحدد مدى النزوح. في الحالة 36، أكدت الأشعة المقطعية كسرًا من النوع الثالث، مما يعني انفصالًا كاملاً ونزوحًا كبيرًا.
*
انحشار الأنسجة الرخوة:
يمكن أن تكشف الأشعة المقطعية عن احتمال انحشار الغضروف الهلالي (خاصة القرن الأمامي للغضروف الهلالي الإنسي) تحت الجزء العظمي المكسور، وهو ما يفسر العائق الميكانيكي في فرد الركبة.
*
التخطيط الجراحي:
تُعد صور الأشعة المقطعية ثلاثية الأبعاد لا تقدر بثمن في التخطيط الجراحي، حيث تسمح للجراح بتصور كيفية إعادة الجزء المكسور إلى مكانه الأصلي وتحديد أفضل طريقة لتثبيته.
الرنين المغناطيسي (Magnetic Resonance Imaging - MRI)
على الرغم من أن الأشعة السينية والأشعة المقطعية غالبًا ما تكون كافية لتشخيص الكسر العظمي نفسه، إلا أن الرنين المغناطيسي يلعب دورًا حاسمًا في تقييم الأنسجة الرخوة المحيطة.
*
تأكيد الكسر:
يؤكد الرنين المغناطيسي كسر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك