الرد المغلق والتثبيت الجلدي الفعال لكسور فوق اللقمتين في عظم العضد
الخلاصة الطبية
دليلك الشامل حول الرد المغلق والتثبيت الجلدي الفعال لكسور فوق اللقمتين في عظم العضد يبدأ من هنا، هو علاج جراحي لكسور المرفق الشائعة لدى الأطفال، خاصة بين 5-7 سنوات، الناتجة غالبًا عن السقوط. نظراً لمحدودية قدرة العظم على إعادة التشكيل في هذه المنطقة، يهدف هذا الإجراء إلى تثبيت الكسر بشكل شبه تشريحي لضمان الشفاء السليم، تقليل المخاطر العصبية الوعائية، ومنع المضاعفات طويلة الأمد التي قد تؤثر على وظيفة المرفق.
الرد المغلق والتثبيت الجلدي الفعال لكسور فوق اللقمتين في عظم العضد: دليل شامل من الأستاذ الدكتور محمد هطيف
تُعد كسور عظم العضد فوق اللقمتين من الإصابات الشائعة والخطيرة في مرحلة الطفولة، حيث تمثل تحديًا كبيرًا للأطباء والآباء على حد سواء. هذه الكسور، التي تحدث في الجزء السفلي من عظم العضد بالقرب من مفصل الكوع، تتطلب تشخيصًا دقيقًا وعلاجًا فوريًا لتجنب المضاعفات المحتملة التي قد تؤثر على وظيفة الذراع مدى الحياة. في اليمن، ومع تزايد الوعي بأهمية الرعاية الطبية المتخصصة، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في جراحة العظام، بفضل خبرته التي تتجاوز العقدين، وتطبيقه لأحدث التقنيات الجراحية مثل الجراحة المجهرية والمناظير 4K، مما يضمن أعلى مستويات الدقة والنجاح في علاج هذه الحالات المعقدة.
مقدمة مفصلة: فهم كسور فوق اللقمتين في عظم العضد
كسور فوق اللقمتين في عظم العضد (Supracondylar Humerus Fractures) هي كسور تحدث في الجزء البعيد من عظم العضد، فوق اللقمتين الإنسية والوحشية مباشرةً. تُصنف هذه الكسور كواحدة من أكثر كسور الأطفال شيوعًا، حيث تشكل ما يصل إلى 67% من إصابات الكوع لدى الأطفال الذين يحتاجون إلى دخول المستشفى، وتمثل حوالي 17% من جميع كسور الطفولة. إن التعامل مع هذه الكسور يتطلب خبرة ومهارة فائقة نظرًا لقربها من الأوعية الدموية والأعصاب الرئيسية التي تغذي الذراع، بالإضافة إلى مراكز النمو (Growth Plates) الحساسة لدى الأطفال. الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام في جامعة صنعاء، بخبرته الطويلة التي تزيد عن 20 عامًا في معالجة آلاف الحالات، يقدم نهجًا علاجيًا متكاملًا يجمع بين الدقة التشخيصية والبراعة الجراحية لضمان أفضل النتائج الوظيفية والجمالية للأطفال.
- الفئة العمرية الأكثر عرضة: يبلغ متوسط العمر عند حدوث الكسر من 5 إلى 7 سنوات، وهي مرحلة نشاط وحركة متزايدة لدى الأطفال.
- السبب الرئيسي: السقوط من ارتفاع هو المسبب الأكثر شيوعًا، حيث يمثل حوالي 70% من الحالات. غالبًا ما يحدث السقوط على يد ممدودة أو كوع مثني.
- أنواع الكسور:
- كسور البسط (Extension Type): تمثل الغالبية العظمى (حوالي 97%). تحدث هذه الكسور نتيجة السقوط على يد ممدودة مع تمدد مفرط في الكوع، مما يؤدي إلى إزاحة الجزء البعيد من عظم العضد إلى الخلف.
- كسور الانثناء (Flexion Type): أقل شيوعًا، تحدث نتيجة السقوط على الكوع المثني، وتؤدي إلى إزاحة الجزء البعيد من عظم العضد إلى الأمام.
- الإصابات المفتوحة: نادرة الحدوث، وتشكل حوالي 1% من الحالات.
- الإصابات المتزامنة: قد تحدث كسور أخرى مصاحبة في حوالي 1% من الحالات، مثل كسور الكعبرة البعيدة، العظم الزورقي، أو عظم العضد القريب.
- المضاعفات العصبية الوعائية: تُعد هذه الكسور مصدر قلق كبير بسبب قربها من الشريان العضدي والأعصاب الرئيسية (الوسطي، الزندي، الكعبري)، مما يستدعي تقييمًا فوريًا ودقيقًا.
التشريح الوظيفي لمفصل الكوع وأهميته في كسور فوق اللقمتين
لفهم كسور فوق اللقمتين، من الضروري استيعاب التشريح المعقد لمفصل الكوع، وهو مفصل محوري يسمح بحركات الثني والبسط والدوران. يتكون مفصل الكوع من ثلاثة عظام رئيسية:
- عظم العضد (Humerus): العظم الطويل في الذراع العلوي. الجزء البعيد منه يتشكل ليشكل اللقمتين الإنسية والوحشية، وهما نتوءان عظميان كبيران. فوق هاتين اللقمتين مباشرة تقع المنطقة التي تحدث فيها كسور فوق اللقمتين. هذه المنطقة، والمعروفة باسم "العنق الجراحي" لعظم العضد البعيد، تكون رقيقة نسبيًا وعرضة للكسر.
- عظم الزند (Ulna): العظم الأكبر في الساعد، ويشكل مفصلًا مع عظم العضد عند الناتئ المرفقي (Olecranon) والناتئ الإكليلي (Coronoid Process).
- عظم الكعبرة (Radius): العظم الأصغر في الساعد، ويتصل برأس عظم العضد ليشكل مفصلًا يسمح بالدوران.
الهياكل الحيوية المحيطة:
تكمن خطورة كسور فوق اللقمتين في قربها الشديد من حزم الأوعية الدموية والأعصاب الرئيسية:
* الشريان العضدي (Brachial Artery): يمر أمام عظم العضد في هذه المنطقة وهو عرضة للإصابة بالكسر، مما قد يؤدي إلى نقص تروية خطير في الساعد واليد.
* العصب الأوسط (Median Nerve): يمر بالقرب من الشريان العضدي ويمكن أن يصاب بالتمزق أو الانضغاط.
* العصب الزندي (Ulnar Nerve): يمر خلف اللقمة الإنسية وهو أيضًا في خطر.
* العصب الكعبري (Radial Nerve): قد يتأثر في بعض الحالات، خاصةً في كسور الانثناء.
مراكز النمو (Growth Plates):
تُعد مراكز النمو مناطق غضروفية في نهايات العظام الطويلة لدى الأطفال، وهي مسؤولة عن نمو العظم. إصابة هذه المراكز يمكن أن تؤثر على النمو المستقبلي للذراع، مما يجعل دقة العلاج أمرًا بالغ الأهمية. إن خبرة الأستاذ الدكتور محمد هطيف في التعامل مع هذه الهياكل الحساسة تضمن حماية مراكز النمو قدر الإمكان، والحفاظ على وظيفة الذراع ونموها الطبيعي.
الأسباب وعوامل الخطر لكسور فوق اللقمتين
تحدث كسور فوق اللقمتين عادةً نتيجة صدمة مباشرة أو غير مباشرة لمفصل الكوع، وتعتبر السقوطات هي السبب الأكثر شيوعًا.
1. السقوط على يد ممدودة (FOOSH - Fall On Outstretched Hand):
هذا هو السبب الرئيسي لكسور البسط (Extension Type)، التي تشكل الغالبية العظمى من الحالات. عندما يسقط الطفل ويحاول حماية نفسه بمد يده، تنتقل قوة الصدمة عبر الساعد إلى مفصل الكوع. إذا كان الكوع في وضع تمدد مفرط (Hyperextension)، فإن الضغط يتمركز على الجزء الرقيق من عظم العضد فوق اللقمتين، مما يؤدي إلى الكسر.
2. السقوط على الكوع المثني:
أقل شيوعًا، ويسبب كسور الانثناء (Flexion Type). يحدث عندما يسقط الطفل مباشرة على كوعه المثني، مما يدفع الجزء البعيد من عظم العضد إلى الأمام.
3. عوامل الخطر:
* العمر: الأطفال بين 5 و 7 سنوات هم الأكثر عرضة، بسبب زيادة النشاط البدني مع عدم اكتمال التنسيق الحركي وقوة العظام بشكل كافٍ لمقاومة الصدمات الشديدة.
* الأنشطة البدنية: اللعب في الملاعب، ركوب الدراجات، التزلج، أو أي نشاط يتضمن خطر السقوط.
* هشاشة العظام (نادرة في الأطفال الأصحاء): في بعض الحالات النادرة، قد تكون هناك حالات طبية كامنة تؤثر على قوة العظام.
* عدم الإشراف الكافي: قد يزيد من فرص تعرض الأطفال لمواقف خطرة.
الأعراض والتشخيص الدقيق: حجر الزاوية في العلاج الناجح
يُعد التشخيص السريع والدقيق أمرًا حيويًا لتحديد نوع الكسر وشدته، وللكشف عن أي إصابات عصبية أو وعائية مصاحبة. الأستاذ الدكتور محمد هطيف يتبع بروتوكولات تشخيصية صارمة لضمان أعلى مستويات الدقة.
الأعراض الشائعة:
* ألم شديد: في منطقة الكوع بعد السقوط مباشرة، يزداد مع أي محاولة لتحريك الذراع.
* تورم واضح: حول مفصل الكوع، والذي قد يتطور بسرعة.
* تشوه في الكوع: قد يظهر الكوع بشكل غير طبيعي، مثل "ذراع البندقية" (Gunstock deformity) في بعض الحالات المتأخرة أو غير المعالجة بشكل صحيح.
* عدم القدرة على تحريك الكوع: أو صعوبة بالغة في ذلك.
* كدمات: قد تظهر حول الكوع أو تمتد إلى الساعد.
* تنميل أو خدر: في اليد أو الأصابع، مما يشير إلى إصابة عصبية.
* شحوب أو برودة اليد: مقارنة باليد الأخرى، مع ضعف أو غياب النبض، وهي علامات خطيرة تدل على إصابة وعائية تتطلب تدخلاً طارئًا.
عملية التشخيص مع الأستاذ الدكتور محمد هطيف:
-
التاريخ المرضي والفحص السريري:
- يستمع الدكتور هطيف بعناية لوصف الأهل للحادث (كيفية السقوط، وضعية الذراع).
- يقوم بفحص دقيق للذراع المصابة، مع تقييم شامل للحالة العصبية الوعائية:
- تقييم النبض: جس النبض الشرياني (الشريان الكعبري والزندى) لملاحظة أي ضعف أو غياب.
- تقييم الإحساس: اختبار قدرة الطفل على الإحساس باللمس في مناطق تغذية الأعصاب المختلفة (الوسطي، الزندي، الكعبري).
- تقييم الحركة: ملاحظة قدرة الطفل على تحريك الأصابع والرسغ، مع الحذر الشديد لتجنب زيادة الألم أو إزاحة الكسر.
- ملاحظة لون وحرارة اليد: للكشف عن أي علامات لنقص التروية.
-
التصوير بالأشعة السينية (X-rays):
- الخطوة الأساسية لتأكيد التشخيص وتحديد نوع الكسر وشدته. يتم أخذ صور من زوايا مختلفة (أمامية خلفية، جانبية، مائلة).
- يتم تقييم "خط العضد الأمامي" (Anterior Humeral Line) و "وسادة الدهون" (Fat Pad Sign) على الأشعة الجانبية، وهما مؤشران حاسمان للكسور الخفية أو غير المتبدلة.
-
تصنيف جارتلاند (Gartland Classification):
يُعد هذا التصنيف المعيار الذهبي لتقييم كسور فوق اللقمتين، ويوجه قرار العلاج. يعتمد على درجة إزاحة الجزء البعيد من عظم العضد:
| نوع كسر جارتلاند | الوصف | العلاج الموصى به (بشكل عام) |
|---|---|---|
| النوع الأول (Type I) | كسر غير متبدل (Non-displaced fracture). خط العضد الأمامي طبيعي أو متبدل قليلاً، ولكن القشرة الخلفية سليمة. | جبيرة جبسية فوق الكوع مع ثني خفيف للكوع لمدة 3-4 أسابيع، مراقبة دقيقة. |
| النوع الثاني (Type II) | كسر متبدل جزئيًا (Partially displaced fracture). القشرة الخلفية مكسورة، ولكن هناك بقاء اتصال بين أجزاء العظم. خط العضد الأمامي متبدل إلى الخلف. | الرد المغلق والتثبيت بالأسلاك (CRPP) هو الخيار الأمثل، خاصة إذا كانت هناك عدم استقرار بعد الرد. في حالات نادرة جدًا وغير المستقرة بعد الرد، قد يتم استخدام الجبيرة فقط مع مراقبة صارمة. |
| النوع الثالث (Type III) | كسر متبدل تمامًا (Completely displaced fracture). لا يوجد اتصال بين أجزاء العظم. الجزء البعيد متبدل بالكامل إلى الخلف. | الرد المغلق والتثبيت بالأسلاك (CRPP) بشكل عاجل. |
| النوع الرابع (Type IV) | كسر متبدل تمامًا وغير مستقر في كل من الثني والبسط (Multidirectionally unstable). هذا النوع يضيف إلى تصنيف جارتلاند الأصلي ويشير إلى عدم استقرار شديد. | الرد المغلق والتثبيت بالأسلاك (CRPP) بشكل عاجل، مع ضرورة استخدام تقنيات تثبيت قوية لضمان الاستقرار. |
| الكسور المفتوحة (Open Fractures) | أي نوع من الكسور المذكورة أعلاه مصاحبًا لجرح جلدي يتصل بالكسر العظمي. | تدخل جراحي طارئ لتنظيف الجرح (Debridement) والرد والتثبيت، مع إعطاء مضادات حيوية لمنع العدوى. |
- التصوير المقطعي (CT Scan) أو التصوير بالرنين المغناطيسي (MRI):
نادرًا ما تكون ضرورية لهذه الكسور، ولكن قد يطلبها الدكتور هطيف في حالات معقدة جدًا، مثل الشك في وجود كسر داخلي مفصلي أو إصابات أربطة أو أوعية دموية لا يمكن تقييمها بالأشعة السينية.
خيارات العلاج: من الجبيرة إلى الجراحة المتقدمة
يعتمد اختيار العلاج على نوع الكسر، درجة الإزاحة، عمر الطفل، ووجود أي إصابات عصبية وعائية. الأستاذ الدكتور محمد هطيف يتبنى نهجًا علاجيًا فرديًا، مع الأخذ في الاعتبار مبدأ "الصدق الطبي" بتقديم الخيار الأنسب والأكثر أمانًا للطفل.
1. العلاج التحفظي (الجبيرة الجبسية):
* النوع الأول من جارتلاند: في هذه الحالات، يكون الكسر غير متبدل أو متبدلًا بشكل طفيف جدًا.
* الإجراء: يتم تطبيق جبيرة جبسية فوق الكوع أو جبيرة مفتوحة (Splint) مع ثني خفيف للكوع. الهدف هو تثبيت الكسر ومنع أي إزاحة إضافية.
* المتابعة: تتم المراقبة الدقيقة بالأشعة السينية خلال الأيام الأولى للتأكد من عدم حدوث إزاحة.
* مدة الجبيرة: عادة ما تكون من 3 إلى 4 أسابيع، تليها فترة إعادة تأهيل.
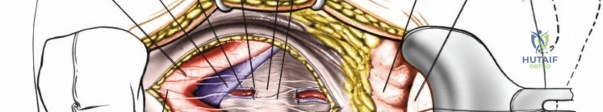
2. العلاج الجراحي: الرد المغلق والتثبيت الجلدي بالأسلاك (Closed Reduction and Percutaneous Pinning - CRPP)
هذا هو العلاج الأكثر شيوعًا وفعالية للأنواع II، III، و IV من كسور جارتلاند، وللكسور التي تظهر علامات عدم استقرار أو إصابة عصبية وعائية. يتميز هذا الإجراء بأنه طفيف التوغل ويقلل من تلف الأنسجة الرخوة.
لماذا يفضل الأستاذ الدكتور محمد هطيف هذا الإجراء؟
* الدقة العالية: يسمح بالرد الدقيق للكسر تحت التوجيه بالأشعة السينية (Fluoroscopy).
* الاستقرار الفائق: توفر الأسلاك تثبيتًا قويًا يسمح بالالتئام الجيد ويقلل من مخاطر إعادة الإزاحة.
* الحد الأدنى من الغزو: لا يتطلب شقًا جراحيًا كبيرًا، مما يقلل من الألم، ويحسن النتائج التجميلية، ويسرع الشفاء.
* حماية الهياكل الحيوية: خبرة الدكتور هطيف تضمن وضع الأسلاك بعيدًا عن الأعصاب والأوعية الدموية الهامة.
تفاصيل الإجراء الجراحي: الرد المغلق والتثبيت الجلدي بالأسلاك
يُعد هذا الإجراء عملية حساسة تتطلب جراحًا ماهرًا وذا خبرة عالية مثل الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج وتجنب المضاعفات.
1. التحضير قبل الجراحة:
* تقييم شامل: مراجعة الأشعة السينية، وتقييم الحالة العصبية الوعائية للطفل.
* التخدير: يتم إجراء الجراحة تحت التخدير العام لضمان راحة الطفل وعدم شعوره بالألم.
* وضع المريض: يتم وضع الطفل على طاولة العمليات بحيث يمكن الوصول بسهولة إلى الكوع المصاب واستخدام جهاز الأشعة السينية المتنقل (C-arm fluoroscopy).
2. الرد المغلق (Closed Reduction):
* يقوم الدكتور هطيف بسلسلة من المناورات اليدوية اللطيفة ولكن الحازمة لإعادة قطع العظم المكسورة إلى وضعها التشريحي الصحيح. يتم ذلك تحت التوجيه المستمر بالأشعة السينية (Fluoroscopy) لمراقبة موقع العظم بدقة.
* خطوات الرد النموذجية:
* الشد (Traction): يتم تطبيق شد لطيف ومستمر على الذراع لإرخاء العضلات واستعادة طول العظم.
* تصحيح الإزاحة: يتم تصحيح الإزاحة الخلفية، غالبًا عن طريق الضغط المباشر على الجزء البعيد من العظم.
* تصحيح الدوران والانحراف: يتم تصحيح أي دوران أو انحراف جانبي (فحج أو روح) في الكسر.
* الثني (Flexion): يتم ثني الكوع تدريجيًا بعد الرد الأولي لضمان استقرار الكسر وتقليل فرص إعادة الإزاحة.
3. التثبيت الجلدي بالأسلاك (Percutaneous Pinning):
بعد الحصول على رد مثالي للكسر، يتم تثبيته باستخدام أسلاك معدنية رفيعة (Kirschner wires) تُدخل عبر الجلد مباشرة إلى العظم.
* اختيار تقنية التثبيت: هناك تقنيتان رئيسيتان يستخدمهما الأستاذ الدكتور محمد هطيف:
| تقنية التثبيت بالأسلاك | الوصف | المزايا | العيوب المحتملة |
|---|---|---|---|
| التثبيت بالأسلاك المتقاطعة (Crossed Pins) | يتم إدخال سلكين أو ثلاثة أسلاك عبر اللقمتين الإنسية والوحشية، وتتقاطع هذه الأسلاك فوق خط الكسر لتوفير تثبيت قوي. عادة ما يكون سلك من اللقمة الإنسية وسلك أو سلكين من اللقمة الوحشية. | - استقرار ممتاز: توفر تثبيتًا قويًا جدًا للكسر، خاصة في كسور النوع الثالث والرابع. - تقليل مخاطر إعادة الإزاحة: تضمن بقاء الكسر في وضعه الصحيح أثناء الالتئام. - مناسبة للكسور غير المستقرة: خيار مفضل للكسور التي يصعب تثبيتها بطرق أخرى. |
- خطر إصابة العصب الزندي: السلك الإنسي يمكن أن يصيب العصب الزندي الذي يمر خلف اللقمة الإنسية. يتطلب هذا دقة جراحية عالية ومعرفة تشريحية متقدمة لتجنب هذه المضاعفة، وهو ما يتقنه الدكتور هطيف ببراعة. - قد يتطلب جرحًا صغيرًا للكشف عن العصب الزندي في بعض الحالات لتقليل المخاطر. |
| التثبيت بالأسلاك الجانبية (Lateral Pins) | يتم إدخال سلكين أو ثلاثة أسلاك من الجانب الوحشي (الخارجي) لعظم العضد، وتتجه بزوايا مختلفة لتوفير تثبيت كافٍ. يتم تجنب الجانب الإنسي تمامًا. | - أكثر أمانًا للعصب الزندي: يقلل بشكل كبير من خطر إصابة العصب الزندي، حيث لا يتم إدخال أي أسلاك من الجانب الإنسي. - سهولة الإزالة: الأسلاك جميعها تخرج من نفس الجانب، مما يسهل عملية الإزالة. - نتائج وظيفية جيدة: توفر تثبيتًا كافيًا لمعظم كسور فوق اللقمتين. |
- استقرار أقل قليلاً: قد يكون أقل استقرارًا في بعض كسور النوع الثالث والرابع الشديدة مقارنة بالأسلاك المتقاطعة، خاصة إذا كانت زاوية الأسلاك غير مثالية. - قد يتطلب عددًا أكبر من الأسلاك أو وضعًا أكثر دقة لتحقيق الاستقرار المطلوب. - يتطلب خبرة لضمان التغطية الكافية للكسر من جانب واحد فقط. |
يختار الأستاذ الدكتور محمد هطيف التقنية الأنسب بناءً على خصائص الكسر الفردية، مع إعطاء الأولوية القصوى لسلامة الطفل ونتائجه الوظيفية. في حالات الأسلاك المتقاطعة، يستخدم الدكتور هطيف تقنيات خاصة لحماية العصب الزندي، مثل الشق الجلدي الصغير لتحديد موقع العصب قبل إدخال السلك.
4. التحقق من الاستقرار والوضع:
* بعد وضع الأسلاك، يتم فحص الكسر مرة أخرى بالأشعة السينية في أوضاع مختلفة (الثني والبسط) للتأكد من استقرار الرد وعدم وجود إزاحة.
* يتم إعادة فحص الحالة العصبية الوعائية للذراع للتأكد من عدم وجود أي إصابة أثناء الإجراء.
5. ما بعد الجراحة مباشرة:
* يتم ترك رؤوس الأسلاك خارج الجلد ويتم ثنيها وتغطيتها بضمادة معقمة.
* تُطبق جبيرة جبسية فوق الكوع أو جبيرة مفتوحة (Splint) للحفاظ على الكوع مثنيًا وتوفير حماية إضافية للكسر والأسلاك.
الأستاذ الدكتور محمد هطيف والتقنيات المتقدمة:
بينما يعتمد الرد المغلق والتثبيت الجلدي بالأسلاك بشكل أساسي على التوجيه بالأشعة السينية، فإن خبرة الدكتور هطيف الواسعة في استخدام الجراحة المجهرية والمناظير 4K في جراحات العظام الأخرى، وجراحة تبديل المفاصل، تعكس مستوى عالٍ من الدقة والمهارة التي يطبقها في جميع إجراءاته. هذه الخبرة تمكنه من التعامل مع أي تعقيدات محتملة أو إصابات مصاحبة بدقة متناهية، مما يجعله الخيار الأول في اليمن لمثل هذه الحالات الدقيقة.
الرعاية بعد الجراحة وإزالة الأسلاك
تُعد الرعاية اللاحقة للعملية جزءًا لا يتجزأ من نجاح العلاج، ويقدم الدكتور هطيف إرشادات مفصلة للأهل لضمان الشفاء الأمثل.
1. العناية بالجبيرة والأسلاك:
* يجب الحفاظ على الجبيرة نظيفة وجافة.
* يتم إعطاء تعليمات حول علامات العدوى حول مواقع دخول الأسلاك (احمرار، تورم، إفرازات، ألم متزايد).
* يتم وصف مسكنات الألم للتحكم في أي انزعاج.
2. المتابعة الدورية:
* يتم تحديد مواعيد متابعة منتظمة مع الدكتور هطيف لمراقبة عملية الالتئام بالأشعة السينية ولتقييم حالة الذراع.
* عادة ما يتم إزالة الأسلاك بعد 3 إلى 4 أسابيع، بمجرد أن تظهر الأشعة السينية علامات كافية لالتئام الكسر.
3. إزالة الأسلاك:
* تُعد عملية إزالة الأسلاك سريعة وبسيطة، وغالبًا ما تتم في العيادة الخارجية.
* لا تتطلب تخديرًا عامًا، وقد يشعر الطفل ببعض الضغط أو سحب خفيف.
إعادة التأهيل والعلاج الطبيعي: استعادة الوظيفة الكاملة
بعد إزالة الأسلاك والجبيرة، تبدأ المرحلة الأهم لاستعادة المدى الكامل للحركة والقوة في مفصل الكوع. يشدد الأستاذ الدكتور محمد هطيف على أهمية العلاج الطبيعي الموجه.
مراحل إعادة التأهيل:
-
المرحلة الأولى: استعادة المدى الحركي اللطيف (بعد إزالة الجبيرة والأسلاك):
- الهدف: استعادة الثني والبسط تدريجيًا.
- التمارين:
- تمارين الثني والبسط السلبية والنشطة المساعدة: يقوم الأهل بمساعدة الطفل على تحريك الكوع بلطف، ثم يشجعون الطفل على تحريكه بنفسه ضمن نطاق الألم.
- تجنب الإجبار: من المهم جدًا عدم إجبار الكوع على الحركة، حيث يمكن أن يؤدي ذلك إلى التهاب وتكوين عظم جديد غير مرغوب فيه (Heterotopic Ossification) أو زيادة التيبس.
- المدة: عادة ما تستمر هذه المرحلة لعدة أسابيع.
-
المرحلة الثانية: تقوية العضلات:
- الهدف: استعادة قوة العضلات المحيطة بالكوع والذراع.
- التمارين:
- تمارين المقاومة الخفيفة باستخدام الأربطة المطاطية أو الأوزان الخفيفة جدًا.
- تمارين القبضة لتقوية عضلات الساعد.
- الأنشطة الوظيفية التي تشمل استخدام الذراع في المهام اليومية.
- المدة: تستمر لعدة أسابيع إضافية.
-
المرحلة الثالثة: العودة إلى الأنشطة الكاملة:
- الهدف: استعادة القدرة الكاملة على ممارسة الأنشطة الرياضية واللعب.
- التمارين:
- تمارين رياضية محددة حسب اهتمامات الطفل.
- التركيز على التنسيق والتحمل.
- التوجيه: يتم توجيه الأهل حول متى يمكن للطفل العودة بأمان إلى الأنشطة عالية التأثير.
- المدة: قد تستغرق هذه المرحلة عدة أشهر.
دور الأستاذ الدكتور محمد هطيف في إعادة التأهيل:
يقوم الدكتور هطيف بمتابعة تقدم الطفل في العلاج الطبيعي، ويقدم المشورة حول التمارين المناسبة، ويعدل خطة العلاج حسب الحاجة لضمان أقصى قدر من الشفاء. يؤكد الدكتور هطيف على أن الصبر والمثابرة هما مفتاح النجاح في هذه المرحلة.
المضاعفات المحتملة وكيفية تجنبها مع الأستاذ الدكتور محمد هطيف
على الرغم من أن كسور فوق اللقمتين غالبًا ما تُعالج بنجاح، إلا أن هناك بعض المضاعفات المحتملة التي يجب الانتباه إليها، والتي يمتلك الدكتور هطيف
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
