متلازمة النفق المرفقي: دليل شامل لتحرير العصب الزندي وعلاجه في اليمن
الخلاصة الطبية
متلازمة النفق المرفقي هي انضغاط العصب الزندي عند المرفق، مما يسبب خدرًا وألمًا وضعفًا في اليد والأصابع. يبدأ العلاج بالتحفظ، وعند فشله، يُجرى تحرير العصب الزندي جراحيًا لتخفيف الضغط واستعادة الوظيفة.
الخلاصة الطبية السريعة والقرار الحاسم: متلازمة النفق المرفقي (Cubital Tunnel Syndrome) هي حالة طبية دقيقة تنتج عن انضغاط العصب الزندي عند مروره في منطقة المرفق، مما يؤدي إلى سلسلة من الأعراض المزعجة مثل الخدر، الوخز، الألم، وضعف ملحوظ في قبضة اليد والأصابع (خاصة الخنصر والبنصر). يبدأ مسار العلاج بالخيارات التحفظية، ولكن عند استمرار الأعراض أو تفاقمها، يُصبح التدخل الجراحي الدقيق لتحرير العصب الزندي ضرورة حتمية لإنقاذ وظيفة اليد. في اليمن، يمثل الأستاذ الدكتور محمد هطيف المرجعية الطبية الأولى والأكثر ثقة لإجراء هذه الجراحات الدقيقة بنسب نجاح تضاهي المراكز العالمية.

الدليل الشامل لمتلازمة النفق المرفقي: فهم أعمق لانضغاط العصب الزندي
أهلاً بكم في هذا الدليل الطبي المرجعي والشامل حول متلازمة النفق المرفقي، وهي حالة شائعة ولكنها بالغة الأهمية وتؤثر بشكل مباشر على العصب الزندي (Ulnar Nerve) في منطقة المرفق. تُعد هذه المتلازمة ثاني أكثر حالات انضغاط الأعصاب الطرفية شيوعًا في الطرف العلوي التي تتطلب تدخلاً طبيًا متخصصًا، وتأتي مباشرة بعد متلازمة النفق الرسغي (التي تؤثر على العصب الأوسط في المعصم).
في مركزنا الطبي المتقدم في صنعاء، وتحت إشراف الأستاذ الدكتور محمد هطيف، نضع نصب أعيننا هدفًا واضحًا: تقديم الرعاية الطبية الفائقة، والتشخيص الدقيق، والحلول العلاجية الجراحية والميكروسكوبية المبتكرة لاستعادة وظيفة العصب الزندي بالكامل، وتخفيف الأعراض المؤلمة التي تسلب المرضى جودة حياتهم.
يُعرف المرفق طبيًا وتاريخيًا باسم "الكوبيس" (Cubitus)، وهو مصطلح لاتيني أصيل يشير إلى المنطقة التشريحية المعقدة التي يمر فيها العصب الزندي. عندما يتعرض هذا العصب الحيوي للانضغاط، أو الاحتكاك المستمر، أو الشد في هذه المنطقة الضيقة، تبدأ الأعراض المميزة لمتلازمة النفق المرفقي بالظهور. هذه الأعراض ليست مجرد إزعاج عابر؛ بل يمكن أن تتراوح بين الخدر الخفيف والمتقطع في الأصابع خلال المراحل المبكرة، لتصل إلى الضعف العضلي الشديد، وضمور عضلات اليد، والفقدان الكامل لوظيفة اليد الدقيقة في المراحل المتقدمة إذا تُركت دون علاج.
يُعد الأستاذ الدكتور محمد هطيف (أستاذ جراحة العظام والمفاصل بجامعة صنعاء)، بخبرته الواسعة التي تتجاوز 20 عامًا ومهاراته الجراحية الميكروسكوبية المتميزة، الرائد الأول في تشخيص وعلاج متلازمة النفق المرفقي في صنعاء واليمن. يلتزم الدكتور هطيف بأقصى درجات الأمانة الطبية، حيث يقدم لمرضاه أفضل رعاية ممكنة مبنية على الأدلة العلمية، بدءًا من التشخيص السريري الدقيق، مرورًا باختيار التدخل الجراحي الأنسب (فقط عند الحاجة الفعلية إليه)، وصولاً إلى برامج إعادة التأهيل المتكاملة، لضمان تحقيق أفضل النتائج والعودة إلى حياة طبيعية خالية من الألم والقيود الحركية.
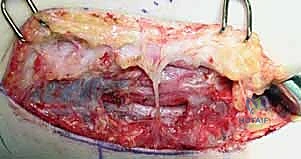
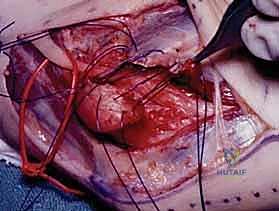
التشريح الشامل والدقيق للعصب الزندي في منطقة المرفق
إن النجاح في علاج متلازمة النفق المرفقي، وخاصة عند اتخاذ القرار بالتدخل الجراحي، يعتمد بشكل كلي على الفهم العميق والدقيق للتشريح المعقد للعصب الزندي ومساره المتعرج حول مفصل المرفق. العصب الزندي ليس مجرد سلك ناقل للإشارات؛ بل هو بنية حيوية حساسة للغاية.
ينشأ العصب الزندي كفرع نهائي وأساسي من الحبل الإنسي (Medial Cord) للضفيرة العضدية (Brachial Plexus) في منطقة الرقبة والكتف، ويتلقى مساهمات عصبية من جذور الأعصاب الشوكية الرقبية الثامنة (C8) والصدرية الأولى (T1). وأثناء نزوله من الكتف عبر الذراع وصولاً إلى الساعد واليد، يمر عبر عدة محطات ونقاط اختناق محتملة حول المرفق، والتي تُعد المواقع الأساسية للانضغاط.
تشريح النفق المرفقي ومواقع الانضغاط المحتملة
يمر العصب الزندي خلف مفصل المرفق عبر ممر يُعرف بـ "النفق المرفقي" (Cubital Tunnel). هذا النفق ليس مجرد فراغ، بل هو هيكل ليفي عظمي معقد يتغير حجمه وشكله مع حركة المرفق. فهم حدود هذا النفق أمر أساسي لأي جراح عظام:
- اللقيمة الإنسية (Medial Epicondyle): وهي البروز العظمي البارز في الجزء الداخلي من المرفق، وتشكل الجدار الأمامي الإنسي للنفق. غالبًا ما ينزلق العصب خلف هذه اللقيمة.
- الناتئ الزجي (Olecranon): وهو عظمة المرفق البارزة من الخلف، ويشكل الجدار الخلفي الوحشي للنفق.
- الرباط الجانبي الإنسي للمرفق (MCL): يشكل هذا الرباط القوي أرضية النفق المرفقي. إنه بنية حيوية للغاية لاستقرار مفصل المرفق، ويجب على الجراح الماهر احترامه والحفاظ عليه بشدة أثناء أي إجراء جراحي أو استئصال عظمي في المنطقة.
- الرباط الشبكي الليفي (الرباط المقوس لأوزبورن - Osborne's Ligament): يمتد هذا الشريط الليفي القوي كجسر من اللقيمة الإنسية إلى الناتئ الزجي، ويشكل سقف النفق المرفقي. يُعد هذا الرباط هو الجاني الرئيسي والهدف الأساسي للتحرير الجراحي في الغالبية العظمى من إجراءات تخفيف الضغط عن العصب.
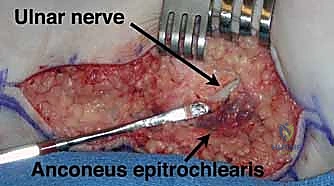
العلاقات الوعائية العصبية والمسافات العضلية المحيطة
في الجراحة الميكروسكوبية المتقدمة التي يجريها الأستاذ الدكتور محمد هطيف، من المهم جدًا تقدير وحماية الهياكل المحيطة بالعصب الزندي. يخرج كل من العصب الجلدي الأمامي الإنسي للساعد (Medial Antebrachial Cutaneous Nerve) والعصب الجلدي الإنسي للعضد (Medial Brachial Cutaneous Nerve) مباشرة من الحبل الإنسي للضفيرة العضدية، وليس كفروع من العصب الزندي نفسه.
ومع ذلك، غالبًا ما تقع هذه الأعصاب الحسية الدقيقة داخل المجال الجراحي أثناء عمليات المرفق. يتوقع الجراح الخبير أن يجدها غالبًا أعمق مما هو متوقع في المراجع التشريحية التقليدية، متداخلة على طول لفافة العضلة ثلاثية الرؤوس (Triceps)، والعضلة العضدية (Brachialis)، والعضلة المثنية الرسغية الزندية (Flexor Carpi Ulnaris - FCU). يتطلب التشريح الدقيق باستخدام أدوات التكبير الجراحي تحديد هذه الأعصاب الحسية والحفاظ عليها بصرامة، لمنع تكون الأورام العصبية المؤلمة (Neuromas) أو حدوث عسر الحس (Dysesthesia) المزعج للمريض بعد الجراحة.
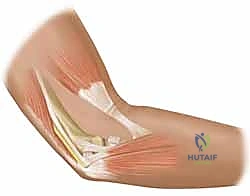
الأسباب وعوامل الخطر الخفية لمتلازمة النفق المرفقي
لا يحدث انضغاط العصب الزندي من فراغ. هناك عدة مواقع تشريحية محتملة للانضغاط حول المرفق، بالإضافة إلى عوامل ميكانيكية وحياتية. يجب أن يأخذ النهج الجراحي الشامل للدكتور هطيف في الاعتبار كل هذه الاحتمالات لضمان عدم نكس الحالة (عودة الأعراض):
1. الأسباب التشريحية والميكانيكية المباشرة
- قوس ستروثرز (Arcade of Struthers): على الرغم من كونه مثيرًا للجدل تشريحيًا وموجودًا في أقلية من المرضى، إلا أنه إذا وُجد، فإنه يقع على بُعد حوالي 8 سم فوق اللقيمة الإنسية. يتكون من شريط لفافي يمتد من الرأس الإنسي للعضلة ثلاثية الرؤوس إلى الحاجز بين العضلات. قد يؤدي الفشل في تحرير هذا القوس أثناء الجراحة (إذا كان موجودًا) إلى استمرار الأعراض وفشل العملية.
- الحاجز الإنسي بين العضلات (Medial Intermuscular Septum): هذا شريط لفافي ينشأ من العضلة الغرابية العضدية، ويمتد إلى اللقيمة العضدية الإنسية. يمكن أن يكون سميكًا وحادًا بشكل خاص عند ارتباطه باللقيمة. قد "يرتكز" العصب الزندي أو "ينحشر" فوق هذا الحاجز أثناء انتقاله من الحجرة الأمامية للذراع إلى الحجرة الخلفية، خاصةً عندما يقترب من اللقيمة الإنسية.
- لفافة أوزبورن والعضلة المثنية (Osborne's Fascia & FCU): عند مدخل العضلة المثنية الرسغية الزندية في الساعد، يمكن أن ينضغط العصب بين رأسي هذه العضلة.
- الخلع الجزئي للعصب (Ulnar Nerve Subluxation): في بعض الأشخاص، لا يكون العصب الزندي ثابتًا في مكانه خلف اللقيمة الإنسية. عند ثني المرفق، ينزلق العصب أو "يطقطق" فوق العظمة إلى الأمام، ثم يعود عند فرد المرفق. هذا الاحتكاك المستمر يؤدي إلى التهاب وتلف العصب بمرور الوقت.
2. عوامل الخطر الحياتية والمهنية
- ثني المرفق لفترات طويلة: النوم مع ثني المرفقين بشدة ووضع اليدين تحت وسادة الرأس، أو التحدث في الهاتف المحمول لفترات طويلة.
- الضغط المباشر على المرفق: الاتكاء المستمر على المرفقين أثناء العمل المكتبي، أو القيادة بوضع المرفق على حافة نافذة السيارة.
- الإصابات السابقة: الكسور القديمة في المرفق، أو الخلوع التي أدت إلى تشوه العظام (مثل تشوه الأروح - Cubitus Valgus) مما يزيد من الشد على العصب.
- الأمراض الجهازية: مرض السكري، واضطرابات الغدة الدرقية، والتهاب المفاصل الروماتويدي تجعل الأعصاب أكثر عرضة للتلف والانضغاط.
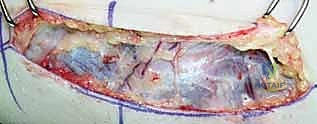
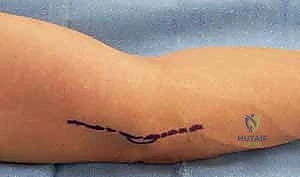
الأعراض السريرية: كيف تعرف أنك مصاب بمتلازمة النفق المرفقي؟
تتطور أعراض متلازمة النفق المرفقي عادةً بشكل تدريجي. تجاهل هذه الأعراض في مراحلها الأولى قد يؤدي إلى تلف دائم في العصب لا يمكن عكسه حتى مع أفضل الجراحات. تنقسم الأعراض إلى حسية وحركية:
الأعراض الحسية (المبكرة والمتوسطة)
- الخدر والوخز (تنميل): يتركز بشكل أساسي في إصبع الخنصر (الإصبع الصغير) والنصف المجاور له من إصبع البنصر. هذا هو العرض الأكثر كلاسيكية.
- ألم في المرفق: ألم مبهم أو حارق في الجزء الداخلي من المرفق، قد يمتد نزولاً إلى الساعد أو صعوداً إلى الذراع.
- تفاقم الأعراض ليلاً: استيقاظ المريض من النوم بسبب التنميل، خاصة إذا كان ينام ومرفقاه مثنيان.
- زيادة الأعراض مع الحركة: الشعور بالكهرباء أو الوخز عند ثني المرفق لفترات طويلة (مثل القراءة، أو استخدام الهاتف).
الأعراض الحركية (المراحل المتقدمة والخطيرة)
- ضعف قبضة اليد: صعوبة في فتح العبوات المغلقة، أو تكرار سقوط الأشياء من اليد دون قصد.
- فقدان البراعة اليدوية: صعوبة في أداء المهام الدقيقة مثل تزرير القميص، أو الكتابة، أو العزف على الآلات الموسيقية.
- ضمور العضلات (Muscle Atrophy): ذبول وضمور واضح في العضلات الصغيرة لليد (خاصة العضلة بين الإبهام والسبابة، وعضلات راحة اليد).
- تشوه اليد المخلبية (Claw Hand): في الحالات الشديدة والمُهملة، تتخذ إصبعا الخنصر والبنصر وضعية الانثناء الدائم بسبب الشلل الجزئي للعضلات التي يغذيها العصب الزندي.
جدول مقارنة: مراحل تطور متلازمة النفق المرفقي
| المرحلة | الأعراض السريرية | التدخل الطبي الموصى به | احتمالية التعافي الكامل |
|---|---|---|---|
| المرحلة الأولى (المبكرة) | خدر ووخز متقطع في الخنصر والبنصر، ألم خفيف في المرفق، لا يوجد ضعف عضلي. | علاج تحفظي (جبائر ليلية، تعديل السلوك، أدوية مضادة للالتهابات). | عالية جداً (ممتازة) |
| المرحلة الثانية (المتوسطة) | خدر مستمر، ألم ملحوظ، بداية ضعف في قبضة اليد، صعوبة في المهام الدقيقة. | تقييم جراحي عاجل، تخطيط أعصاب، جراحة تحرير العصب الزندي. | جيدة جداً إلى ممتازة |
| المرحلة الثالثة (المتأخرة) | فقدان الإحساس، ضمور واضح في عضلات اليد، تشوه اليد المخلبية، ضعف شديد. | جراحة حتمية (نقل العصب الزندي) لمنع المزيد من التدهور. | متغيرة (قد يتحسن الألم، ولكن التعافي العضلي قد يكون غير مكتمل) |
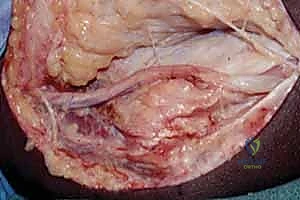
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
يؤمن الأستاذ الدكتور محمد هطيف بأن التشخيص الدقيق هو حجر الأساس لأي خطة علاجية ناجحة. لا يتم الاعتماد على شكوى المريض فحسب، بل يتم إجراء تقييم شامل يتضمن:
-
الفحص السريري الدقيق:
- علامة تينيل (Tinel's Sign): النقر الخفيف على العصب الزندي في المرفق. إذا تسبب ذلك في شعور بصدمة كهربائية أو وخز يمتد إلى الخنصر، فهذا مؤشر قوي على الانضغاط.
- اختبار ثني المرفق (Elbow Flexion Test): يُطلب من المريض ثني المرفق بالكامل مع ثني الرسغ لمدة 60 ثانية. ظهور الأعراض يؤكد التشخيص.
- علامة فرومينت (Froment's Sign): اختبار لتقييم ضعف العضلة المقربة للإبهام، مما يشير إلى تأثر العصب الزندي الحركي.
- تقييم عدم الاستقرار: فحص ما إذا كان العصب ينزلق خارج مكانه (Subluxation) أثناء حركة المرفق.
-
الدراسات الفسيولوجية العصبية (EMG & NCS):
- تخطيط كهربية العضل (EMG) ودراسة توصيل العصب (NCS) هي الفحوصات الذهبية لتأكيد التشخيص، وتحديد الموقع الدقيق للانضغاط، وتقييم مدى شدة التلف العصبي.
-
التصوير الطبي:
- الأشعة السينية (X-rays): لاستبعاد وجود نتوءات عظمية، أو كسور قديمة، أو التهاب مفاصل يضغط على العصب.
- الموجات فوق الصوتية (Ultrasound) والرنين المغناطيسي (MRI): تُستخدم في بعض الحالات لتقييم بنية العصب نفسه، وتحديد وجود أورام حميدة (مثل الأكياس العقدية) أو تورم في العصب.
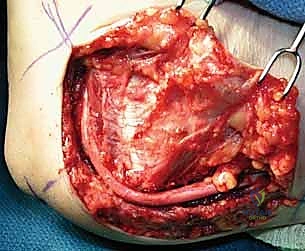
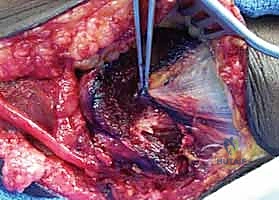
الخيارات العلاجية: من العلاج التحفظي إلى الجراحة الميكروسكوبية
يتدرج العلاج بناءً على شدة الأعراض ونتائج الفحوصات الطبية. يتميز نهج الأستاذ الدكتور محمد هطيف بالأمانة الطبية الصارمة؛ حيث لا يتم اللجوء إلى الجراحة إلا بعد استنفاد خيارات العلاج التحفظي في الحالات الخفيفة، أو التدخل الجراحي الفوري في الحالات التي يثبت فيها وجود تلف عصبي مهدد لوظيفة اليد.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد الخط الأول للعلاج في الحالات الخفيفة والمبكرة:
* تعديل السلوكيات: تجنب الاتكاء على المرفق، وتجنب ثني المرفق لفترات طويلة.
* الجبائر الليلية (Night Splinting): ارتداء جبيرة ناعمة أو منشفة ملفوفة حول المرفق أثناء النوم لمنعه من الانثناء لأكثر من 45 درجة، مما يقلل الشد على العصب.
* وسادات حماية المرفق: لتقليل الضغط الخارجي أثناء العمل المكتبي.
* الأدوية: مضادات الالتهاب غير الستيرويدية (NSAIDs) لتقليل التورم حول العصب.
* العلاج الطبيعي: تمارين الانزلاق العصبي (Nerve Gliding Exercises) لمساعدة العصب على التحرك بسلاسة داخل النفق المرفقي.
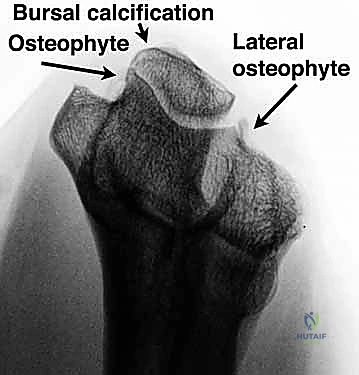
ثانياً: العلاج الجراحي (متى يصبح ضرورة؟)
يوصي الدكتور هطيف بالتدخل الجراحي في الحالات التالية:
1. فشل العلاج التحفظي في تخفيف الأعراض بعد 6 إلى 12 أسبوعًا.
2. وجود أعراض مستمرة وشديدة تعيق الحياة اليومية والنوم.
3. ظهور علامات التلف الحركي: مثل ضعف اليد، أو ضمور العضلات (حتى لو كانت الأعراض حديثة).
4. تأكيد تخطيط الأعصاب (EMG) لوجود انضغاط شديد أو تلف في المحاور العصبية.
جدول مقارنة: تقنيات جراحة تحرير العصب الزندي
| نوع الجراحة | الوصف المبسط | دواعي الاستعمال | المزايا |
|---|---|---|---|
| التحرير الموضعي (In Situ Decompression) | قطع الأربطة الضاغطة (سقف النفق) وترك العصب في مكانه الطبيعي خلف المرفق. | الحالات الخفيفة إلى المتوسطة، عدم وجود انزلاق للعصب. | جراحة سريعة، شق جراحي أصغر، تعافي سريع، ألم أقل بعد العملية. |
| النقل الأمامي للعصب (Anterior Transposition) | تحرير العصب بالكامل ونقله إلى الجزء الأمامي من المرفق (تحت الجلد، أو داخل العضلة، أو تحت العضلة). | الحالات الشديدة، انزلاق العصب خارج مكانه، وجود تشوهات عظمية، فشل جراحة سابقة. | يزيل الشد عن العصب تماماً عند ثني المرفق، يمنع احتكاك العصب بالعظم. |
| استئصال اللقيمة الإنسية (Medial Epicondylectomy) | إزالة جزء من العظمة البارزة (اللقيمة) لإفساح مجال أكبر للعصب للانزلاق دون احتكاك. | بعض الحالات التي يكون فيها العظم هو المسبب الرئيسي للضغط. | يحافظ على الإمداد الدموي للعصب مقارنة بالنقل الكامل. |
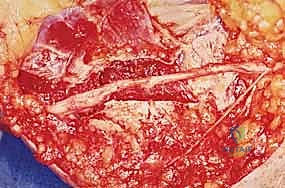
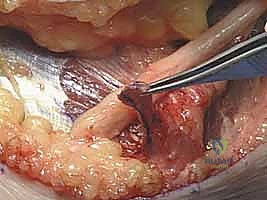
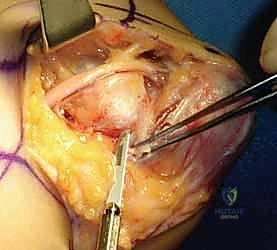
التفاصيل الدقيقة للعمليات الجراحية مع الأستاذ الدكتور محمد هطيف
تُعد جراحة تحرير العصب الزندي من الجراحات الدقيقة التي تتطلب مهارة عالية لضمان عدم إصابة العصب أو فروعه الدموية. يستخدم الدكتور هطيف أحدث تقنيات الجراحة الميكروسكوبية (Microsurgery) لضمان أعلى نسب النجاح.
1. جراحة التحرير الموضعي (In Situ Decompression)
هذا هو الإجراء الأكثر شيوعًا للحالات غير المعقدة.
* الخطوات: يتم إجراء شق جراحي دقيق (حوالي 3-5 سم) خلف اللقيمة الإنسية. يتم تحديد العصب الزندي بعناية فائقة. يقوم الجراح بقطع شريط أوزبورن (Osborne's Ligament) واللفافة المغطية للعصب، مما يوسع النفق ويخفف الضغط. يتم التأكد من أن العصب حر الحركة ولا توجد أي أشرطة ليفية أخرى تضغط عليه (مثل قوس ستروثرز).
* **ال
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك