فك ضغط العصب الأوسط: علاج متلازمة الكابة المدورة ومتلازمة العصب بين العظمين الأمامي لاستعادة وظيفة اليد
الخلاصة الطبية
فك ضغط العصب الأوسط هو إجراء جراحي يعالج متلازمة الكابة المدورة ومتلازمة العصب بين العظمين الأمامي، وهما حالتان تسببان الألم والضعف في الذراع واليد. يهدف العلاج إلى تخفيف الضغط على العصب الأوسط لاستعادة الوظيفة الكاملة وتخفيف الأعراض بشكل فعال.
الخلاصة الطبية السريعة: فك ضغط العصب الأوسط هو إجراء جراحي دقيق ومتقدم يعالج متلازمة الكابة المدورة ومتلازمة العصب بين العظمين الأمامي (AIN)، وهما حالتان معقدتان تسببان الألم، الخدر، والضعف الشديد في الذراع واليد. يهدف العلاج—سواء كان تحفظياً أو جراحياً—إلى تخفيف الضغط الميكانيكي على العصب الأوسط وفروعه لاستعادة الوظيفة الحركية والحسية الكاملة، وتخفيف الأعراض بشكل فعال، ومنع التلف العصبي الدائم.
مقدمة شاملة: عندما تفقد يدك دقتها وقوتها
هل تعاني من ألم غامض ومستمر أو خدر مزعج في ساعدك أو يدك؟ هل تجد صعوبة بالغة في أداء مهام يومية بسيطة كانت تبدو بديهية، مثل إغلاق أزرار قميصك، أو التقاط عملة معدنية، أو حتى الإمساك بكوب من القهوة بثبات؟ قد تكون هذه الأعراض التحذيرية إشارة واضحة إلى انضغاط العصب الأوسط في منطقة الساعد، وهو عصب حيوي ورئيسي يمتد من شبكة الأعصاب في الرقبة (الضفيرة العضدية) وصولاً إلى أطراف أصابع اليد، ليكون المسؤول الأول عن الإحساس والحركة الدقيقة في أجزاء واسعة من اليد والساعد.
في هذه المقالة الطبية الشاملة والمفصلة، سنتعمق بشكل غير مسبوق في فهم حالتين شائعتين، ولكنهما معقدتان وغالباً ما يتم تشخيصهما بشكل خاطئ على أنهما متلازمة النفق الرسغي أو مشاكل في فقرات الرقبة. هاتان الحالتان هما: متلازمة الكابة المدورة (Pronator Syndrome) ومتلازمة العصب بين العظمين الأمامي (Anterior Interosseous Nerve Syndrome - AIN).
هاتان المتلازمتان تمثلان شكلين من أشكال انضغاط العصب الأوسط في منطقة الساعد القريبة من مفصل الكوع. وعلى الرغم من أنهما يختلفان جذرياً في أعراضهما الرئيسية (حيث تميل الأولى للتأثير الحسي والألم، بينما تميل الثانية للتأثير الحركي المباشر)، إلا أن قربهما التشريحي في الساعد غالباً ما يتطلب نهجاً تشخيصياً وعلاجياً مشتركاً لضمان تخفيف شامل للضغط. الهدف الأسمى من أي تدخل طبي أو جراحي هو تحرير العصب بشكل كامل من جميع نقاط الانضغاط والاختناق المحتملة، مما يعيد للمريض الراحة، وينهي الألم، ويستعيد الوظيفة الطبيعية لليد.
في العاصمة اليمنية صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كأحد أهم وأبرز الخبراء والمرجعيات الطبية في جراحة العظام والطرف العلوي. بصفته أستاذاً في جامعة صنعاء وبخبرة تتجاوز العشرين عاماً، يتمتع الدكتور هطيف بقدرة استثنائية على تشخيص وعلاج حالات انضغاط الأعصاب المحيطية المعقدة. بفضل نهجه الدقيق، واعتماده على أحدث التقنيات العالمية مثل الجراحة المجهرية الدقيقة، ومناظير المفاصل بتقنية 4K، يضمن الدكتور هطيف حصول مرضاه على أعلى مستويات الرعاية الطبية، مقدماً الأمانة والصدق الطبي كمعيار أساسي قبل أي تدخل جراحي.
في هذا الدليل المرجعي الشامل، سنستكشف بدقة متناهية كل جانب من جوانب هذه المتلازمات، بدءاً من التشريح المعقد للذراع، مروراً بالأسباب الخفية، ووصولاً إلى أحدث خيارات التشخيص والعلاج المحافظ والجراحي، وانتهاءً ببرامج التأهيل الشاملة.
التشريح الطبي الدقيق: رحلة العصب الأوسط في الذراع
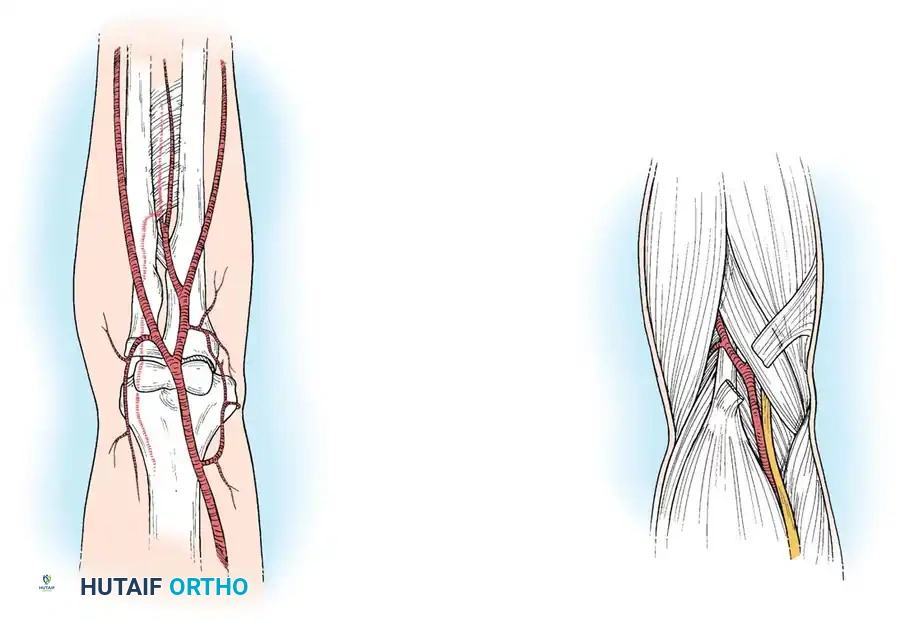
لفهم كيف ولماذا تحدث هذه المتلازمات، يجب علينا أولاً القيام برحلة تشريحية داخل الذراع لفهم مسار العصب الأوسط.
ينشأ العصب الأوسط من الضفيرة العضدية في منطقة العنق والكتف، وينزل عبر الذراع (العضد) بجوار الشريان العضدي. في هذه المرحلة العليا، نادراً ما يتعرض العصب للانضغاط. تبدأ التحديات التشريحية عندما يعبر العصب الأوسط مفصل الكوع ويدخل منطقة الساعد.
النقاط الحرجة لانضغاط العصب الأوسط في الساعد
عندما يدخل العصب الأوسط إلى الساعد، فإنه يمر عبر نفق تشريحي ضيق ومعقد محاط بالعضلات والأربطة والأغشية الليفية. هناك أربع نقاط اختناق رئيسية يمكن أن ينضغط فيها العصب، مسبباً متلازمة الكابة المدورة أو متلازمة العصب بين العظمين الأمامي:
- رباط ستروثرز (Ligament of Struthers): وهو شريط ليفي غير طبيعي يوجد لدى نسبة قليلة من البشر، يمتد من عظمة العضد إلى لقمة الكوع، ويمكن أن يضغط على العصب قبل دخوله الساعد.
- السفاق ذات الرأسين (Lacertus Fibrosus / Bicipital Aponeurosis): وهو غشاء ليفي سميك يمتد من وتر العضلة ذات الرأسين (البايسبس) ويغطي العصب الأوسط في الجزء الأمامي من الكوع. تضخم هذه العضلة أو الإجهاد المتكرر يمكن أن يشد هذا الغشاء ويخنق العصب.
- العضلة الكابة المدورة (Pronator Teres Muscle): وهي عضلة ذات رأسين مسؤولة عن تدوير الساعد للداخل. يمر العصب الأوسط بشكل طبيعي بين هذين الرأسين. إذا تضخمت العضلة أو تليفت بسبب الإجهاد، فإنها تعتصر العصب مثل الكماشة.
- قوس العضلة المثنية السطحية للأصابع (FDS Arch): بعد مروره من العضلة الكابة، يغوص العصب تحت قوس ليفي يتبع للعضلة المثنية للأصابع. حافة هذا القوس قد تكون حادة وقاسية، مما يسبب احتكاكاً وضغطاً مستمراً على العصب.
بعد مرور العصب الأوسط من العضلة الكابة المدورة بقليل، يتفرع منه فرع حركي هام جداً يسمى العصب بين العظمين الأمامي (AIN). هذا العصب الفرعي يغوص عميقاً في الساعد ليغذي العضلات العميقة المسؤولة عن حركات الأصابع الدقيقة.
الفهم العميق للمتلازمات: الكابة المدورة مقابل العصب بين العظمين الأمامي
على الرغم من أن كلتا الحالتين تنطويان على مشكلة في نفس مسار العصب الأوسط تقريباً، إلا أن التعبير السريري (الأعراض التي يشعر بها المريض) يختلف بشكل كبير بناءً على الألياف العصبية التي تضررت (حسية أم حركية) وموقع الانضغاط الدقيق.
1. متلازمة الكابة المدورة (Pronator Syndrome)
متلازمة الكابة المدورة هي اعتلال عصبي انضغاطي يصيب الجذع الرئيسي للعصب الأوسط في الساعد. تؤثر هذه الحالة بشكل أساسي على الألياف الحسية، مما يعني أن المريض سيشكو بالدرجة الأولى من الألم وتغيرات في الإحساس، بينما يكون ضعف العضلات أمراً ثانوياً أو غير ملحوظ في المراحل الأولى.
الأعراض السريرية التفصيلية لمتلازمة الكابة المدورة:
* ألم الساعد المزمن: يشعر المرضى بألم ثقيل، موجع، وموضعي في الجزء الأمامي من الساعد (تحت طية الكوع مباشرة). هذا الألم ليس سطحياً، بل يشعر به المريض في عمق العضلات.
* تفاقم الألم مع الحركة: يزداد الألم بشكل ملحوظ عند القيام بحركات تتطلب مقاومة أو قوة مع دوران الساعد (الكب)، مثل استخدام مفك البراغي، عصر الملابس، فتح مرطبان زجاجي محكم، أو ممارسة رياضات المضرب ورفع الأثقال.
* الخدر والتنميل (المذل): يعاني المريض من إحساس بالوخز (مثل دبابيس وإبر) أو خدر في راحة اليد، الإبهام، السبابة، الإصبع الأوسط، ونصف الإصبع البنصر.
* الفرق الحاسم عن متلازمة النفق الرسغي: على عكس النفق الرسغي (الذي يسبب خدراً في نفس الأصابع)، فإن متلازمة الكابة المدورة تسبب خدراً في راحة اليد نفسها (منطقة قاعدة الإبهام)، لأن الفرع الجلدي الراحي للعصب الأوسط يتفرع قبل النفق الرسغي ويتأثر بالضغط في الكوع. كما أن الألم الليلي الذي يوقظ المريض من النوم (الشائع جداً في النفق الرسغي) نادر الحدوث في متلازمة الكابة المدورة.
* غياب الضعف الحركي الشديد: في معظم الحالات النقية من هذه المتلازمة، يظل المريض قادراً على تحريك أصابعه بشكل جيد، ولا يوجد ضمور عضلي واضح إلا في الحالات المتأخرة جداً والمهملة.
2. متلازمة العصب بين العظمين الأمامي (AIN Syndrome)
على النقيض تماماً من متلازمة الكابة المدورة، تعتبر متلازمة العصب بين العظمين الأمامي اعتلالاً عصبياً حركياً خالصاً (أو شبه خالص). العصب بين العظمين الأمامي لا يحتوي على ألياف حسية للجلد، بل يحمل أوامر حركية بحتة لثلاث عضلات عميقة في الساعد، بالإضافة إلى ألياف حسية عميقة لمفاصل الرسغ (لا تسبب إحساساً بالخدر في الجلد).
العضلات الثلاث التي يغذيها هذا العصب هي:
1. العضلة المثنية الطويلة للإبهام (Flexor Pollicis Longus - FPL): وظيفتها ثني المفصل الأخير من الإبهام (المفصل القريب من الظفر).
2. العضلة المثنية العميقة للأصابع (Flexor Digitorum Profundus - FDP): وتحديداً الجزء المسؤول عن ثني المفاصل الأخيرة للسبابة والإصبع الأوسط.
3. العضلة الكابة المربعة (Pronator Quadratus): عضلة صغيرة قرب المعصم تساعد في تدوير الساعد للأسفل.
الأعراض السريرية التفصيلية لمتلازمة AIN:
* ألم مبدئي مبهم: غالباً ما تبدأ الحالة بألم مفاجئ ومبهم في الساعد يستمر لعدة أيام أو أسابيع، ثم يختفي الألم ليحل محله الضعف الحركي.
* فقدان مفاجئ للمهارات الدقيقة: يلاحظ المريض فجأة أنه لا يستطيع التقاط إبرة من الطاولة، أو يواجه صعوبة في تزرير قميصه، أو تتغير طريقة إمساكه بالقلم عند الكتابة لتصبح متعبة وغير دقيقة.
* علامة "موافق" غير المكتملة (The "OK" Sign): هذا هو الفحص السريري الذهبي. يُطلب من المريض تكوين دائرة (علامة OK) باستخدام طرف الإبهام وطرف السبابة. المريض السليم سيصنع دائرة مثالية (حرف O). أما المريض المصاب بمتلازمة AIN، فلن يتمكن من ثني المفاصل الطرفية، وبدلاً من الدائرة، ستتلامس بصمات الأصابع بشكل مسطح، لتشكل ما يشبه شكل "القرصة" الممدودة.
* غياب الخدر الجلدي: المريض لا يشعر بأي تنميل أو وخز في أصابعه، الإحساس في الجلد طبيعي 100%.
جدول مقارنة شامل: متلازمة الكابة المدورة مقابل متلازمة AIN
| وجه المقارنة | متلازمة الكابة المدورة (Pronator Syndrome) | متلازمة العصب بين العظمين الأمامي (AIN Syndrome) |
|---|---|---|
| العصب المتأثر | الجذع الرئيسي للعصب الأوسط | فرع العصب بين العظمين الأمامي (فرع من العصب الأوسط) |
| طبيعة الإصابة | حسية وحركية (التركيز الأكبر على الحسي والألم) | حركية بحتة (اعتلال عصبي حركي) |
| الألم | ألم مزمن يزداد مع الحركة في الساعد الأمامي | ألم مبدئي قد يختفي، يليه ضعف شديد |
| الخدر والتنميل | موجود في الإبهام والسبابة والوسطى وراحة اليد | غائب تماماً (لا يوجد خدر جلدي) |
| الضعف الحركي | خفيف، غالباً ناتج عن الألم وتجنب الحركة | شديد وملحوظ في حركات الأصابع الدقيقة |
| العلامة السريرية الأبرز | ألم عند الضغط على العضلة الكابة مع مقاومة الكب | عدم القدرة على عمل علامة "OK" بشكل صحيح |
| الخلط الشائع بالتشخيص | غالباً ما يتم الخلط بينها وبين متلازمة النفق الرسغي | قد يُعتقد أنها تمزق في أوتار الأصابع أو جلطة دماغية خفيفة |
الأسباب وعوامل الخطر: لماذا ينضغط العصب الأوسط؟
انضغاط العصب الأوسط في الساعد نادراً ما يحدث فجأة دون سبب (إلا في حالات الصدمات المباشرة). غالباً ما يكون نتيجة تفاعل معقد بين التشريح الفردي للمريض وسلوكياته اليومية. تشمل الأسباب الرئيسية ما يلي:
- الشذوذات التشريحية الخلقية: كما ذكرنا سابقاً، وجود رباط ستروثرز، أو سماكة غير طبيعية في السفاق ذات الرأسين، أو أصول عضلية إضافية للعضلة الكابة المدورة يمكن أن تضيق مسار العصب منذ الولادة، وتتفاقم مع تقدم العمر ونمو العضلات.
- الإجهاد المتكرر والإفراط في الاستخدام (Repetitive Strain): هذا هو السبب الأكثر شيوعاً. الأنشطة التي تتطلب حركات متكررة وقوية تتضمن تدوير الساعد (الكب والاستلقاء) مع ثني الكوع تؤدي إلى تضخم (Hypertrophy) العضلات المحيطة بالعصب، مما يقلل المساحة المتاحة له.
- المهن المعرضة للخطر: الميكانيكيون، النجارون، عمال خطوط التجميع، عازفو الآلات الموسيقية (خاصة البيانو والآلات الوترية)، والرياضيون (رفع الأثقال، التنس، البيسبول).
- الصدمات والإصابات (Trauma): كسور عظام الساعد، أو خلع مفصل الكوع، أو الكدمات الشديدة المباشرة على الساعد يمكن أن تسبب نزيفاً وتورماً يضغط على العصب. لاحقاً، يمكن أن تتكون ندبات ليفية (تليف) تخنق العصب بشكل دائم.
- التهابات الأوتار والعضلات: الالتهابات المزمنة تؤدي إلى تورم الأنسجة المحيطة بالعصب.
- الأسباب الجهازية (الأمراض العامة): على الرغم من أنها أقل شيوعاً هنا مقارنة بالنفق الرسغي، إلا أن حالات مثل قصور الغدة الدرقية، مرض السكري (الذي يجعل الأعصاب أكثر عرضة للتلف من الضغط البسيط)، والتهاب المفاصل الروماتويدي يمكن أن تزيد من احتمالية انضغاط الأعصاب المحيطية.
- التهاب الأعصاب الفيروسي (Parsonage-Turner Syndrome): في بعض حالات متلازمة AIN، لا يكون السبب انضغاطاً ميكانيكياً، بل التهاباً فيروسياً أو مناعياً يصيب العصب مباشرة. التفريق بين الضغط الميكانيكي والالتهاب المناعي يتطلب خبرة طبية عميقة لتجنب الجراحات غير الضرورية.
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
التشخيص الدقيق هو حجر الزاوية في علاج متلازمات انضغاط العصب الأوسط. نظراً لتشابه الأعراض مع مشاكل أخرى مثل انزلاق غضروف الرقبة (Cervical Radiculopathy) أو متلازمة النفق الرسغي، فإن الاعتماد على طبيب ذو خبرة استثنائية أمر لا غنى عنه.
يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً تشخيصياً صارماً ودقيقاً يعتمد على خبرته الطويلة الممتدة لأكثر من عقدين في مستشفيات وجامعات اليمن:
-
التقييم السريري الشامل (Clinical Examination):
- يبدأ الدكتور هطيف بأخذ تاريخ طبي مفصل، مستمعاً بعناية لوصف المريض للألم، توقيته، والأشياء التي تزيده أو تخففه.
- يتم إجراء فحوصات عصبية دقيقة لاختبار القوة العضلية لكل إصبع على حدة، واختبار الإحساس في مناطق محددة من اليد والساعد.
- اختبارات الاستفزاز (Provocative Tests): يقوم الدكتور هطيف بتطبيق ضغط مباشر على مناطق اختناق العصب في الساعد، ويطلب من المريض أداء حركات معينة ضد المقاومة (مثل تدوير الساعد للداخل بقوة). إذا أدى ذلك إلى إثارة الألم أو الخدر، فهذا مؤشر قوي على موقع الانضغاط.
- علامة تينيل (Tinel's Sign): النقر الخفيف على مسار العصب في الساعد قد يسبب إحساساً بلسعة كهربائية تنزل إلى الأصابع.
-
تخطيط كهربية العضل وسرعة التوصيل العصبي (EMG / NCS):
- هذه الاختبارات تعتبر المعيار الذهبي لتأكيد التشخيص. يتم إرسال نبضات كهربائية صغيرة عبر العصب لقياس سرعة وقوة الإشارات. في حالات الانضغاط، تتباطأ الإشارة عند منطقة الاختناق في الساعد.
- تخطيط العضلات (EMG) يظهر ما إذا كان هناك تلف فعلي في العضلات بسبب نقص الإمداد العصبي، وهو مفيد جداً في تأكيد متلازمة AIN وتحديد مدى شدتها.
-
التصوير الطبي المتقدم (Advanced Imaging):
- الموجات فوق الصوتية عالية الدقة (High-Resolution Ultrasound): تتيح للدكتور هطيف رؤية العصب مباشرة أثناء حركته، وتحديد ما إذا كان متورماً أو مضغوطاً بواسطة تركيبات غير طبيعية (مثل كيس زلالي أو عضلة متضخمة).
- التصوير بالرنين المغناطيسي (MRI): يُستخدم في حالات محددة لاستبعاد وجود أورام عصبية، أو لتقييم التغيرات الدقيقة في العضلات التي تشير إلى فقدان التعصيب (Denervation changes) في متلازمة AIN.
خيارات العلاج: من الرعاية التحفظية إلى التدخل الجراحي
بمجرد تأكيد التشخيص، يتم وضع خطة علاجية مخصصة بناءً على شدة الأعراض، مدة الإصابة، وتأثيرها على حياة المريض. يؤمن الأستاذ الدكتور محمد هطيف بمبدأ "التدرج في العلاج"، حيث يبدأ بالخيارات الأقل توغلاً، ولا يلجأ للجراحة إلا عندما تكون ضرورية وحتمية لإنقاذ العصب.
أولاً: العلاج التحفظي (غير الجراحي)
في الحالات الخفيفة إلى المتوسطة، خاصة تلك التي تستمر لأقل من 3 إلى 6 أشهر، يكون العلاج التحفظي هو الخط الأول:
- تعديل النشاط وبيئة العمل (Activity Modification):
- الخطوة الأهم هي إيقاف الأنشطة التي تسبب الألم. قد يعني هذا تغيير طريقة استخدام الأدوات، أخذ فترات راحة متكررة، أو تعديل وضعية لوحة المفاتيح والماوس.
- استخدام الجبائر (Splinting):
- ارتداء جبيرة مخصصة تحافظ على الكوع في زاوية 90 درجة والساعد في وضع محايد، خاصة أثناء الليل، لتقليل الشد والضغط على العصب.
- العلاج الدوائي:
- الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs) مثل الإيبوبروفين لتخفيف الألم وتقليل التورم حول العصب.
- في بعض الحالات، يمكن استخدام أدوية الأعصاب المتخصصة لتقليل إشارات الألم العصبي.
- العلاج الطبيعي والتأهيل (Physical Therapy):
- تمارين الانزلاق العصبي (Nerve Gliding Exercises): تمارين متخصصة تهدف إلى تحريك العصب الأوسط بلطف داخل غمده لمنع الالتصاقات وتحسين تدفق الدم إليه.
- جلسات الموجات فوق الصوتية العلاجية والليزر البارد لتقليل الالتهاب في العضلات المحيطة.
- الحقن الموضعي (Corticosteroid Injections):
- حقن الكورتيزون حول مسار العصب (تحت توجيه الأشعة الصوتية لضمان الدقة وتجنب حقن العصب نفسه) يمكن أن يقلل الالتهاب والتورم بشكل كبير، مما يوفر راحة سريعة. ومع ذلك، قد يكون تأثيرها مؤقتاً إذا لم يتم تغيير الأسباب الميكانيكية.
ثانياً: العلاج الجراحي (فك ضغط العصب الأوسط - Median Nerve Decompression)
متى تصبح الجراحة ضرورية؟
* إذا لم تتحسن الأعراض بعد 3 إلى 6 أشهر من العلاج التحفظي الجاد.
* إذا كان هناك ضعف عضلي متزايد أو ضمور (خاصة في متلازمة AIN).
* إذا كان الألم شديداً لدرجة تعيق الحياة اليومية والعمل.
كيف يتم إجراء الجراحة؟ (خطوة بخطوة مع الدكتور هطيف)
تعتبر جراحة فك ضغط العصب الأوسط في الساعد إجراءً دقيقاً يتطلب معرفة تشريحية عميقة، وهنا تتجلى خبرة الأستاذ الدكتور محمد هطيف في استخدام تقنيات الجراحة المجهرية (Microsurgery) لضمان أعلى نسب النجاح وأقل المضاعفات:
- التخدير: يمكن إجراء الجراحة تحت التخدير العام أو التخدير الناحي (تخدير الذراع بالكامل فقط)، بناءً على حالة المريض وتفضيله.
- الشق الجراحي: يقوم الدكتور هطيف بعمل شق جراحي دقيق ومدروس (غالباً على شكل حرف S متعرج) عبر الجزء الأمامي من الكوع والساعد العلوي. هذا الشكل يمنع تكون ندبات انكماشية تعيق حركة الكوع مستقبلاً.
- الاستكشاف الدقيق (Exploration): باستخدام العدسات المكبرة الجراحية (Loupes) أو الميكروسكوب الجراحي، يتم تحديد مسار العصب الأوسط بدقة متناهية لحمايته.
- تحرير العصب (Decompression): يتم فحص جميع نقاط الاختناق المحتملة وتحريرها بالترتيب:
- قطع رباط ستروثرز (إذا وجد).
- تحرير السفاق ذات الرأسين (Lacertus Fibrosus).
- فصل أو إطالة الألياف السطحية للعضلة الكابة المدورة لتوسيع النفق الذي يمر منه العصب.
- تحرير حافة قوس العضلة المثنية السطحية للأصابع (FDS Arch).
- فحص عصب AIN: يتم تتبع العصب الأوسط حتى يتفرع منه العصب بين العظمين الأمامي، ويتم التأكد من عدم وجود أي عصابات ليفية عميقة تخنقه.
- الإغلاق: يتم إغلاق الجرح بخياطة تجميلية دقيقة لتقليل الندبات، ويوضع ضماد معقم ناعم.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
| الميزة / المقارنة | العلاج التحفظي (غير الجراحي) | التدخل الجراحي (فك الضغط) |
|---|---|---|
| دواعي الاستخدام | الحالات الخفيفة، بداية الأعراض (أقل من 3 أشهر)، غياب الضعف العضلي الشديد | الحالات المزمنة (أكثر من 6 أشهر)، فشل العلاج التحفظي، الضعف العضلي الملحوظ، الألم المبرح |
| المزايا | لا توجد مخاطر جراحية، تكلفة أقل، يمكن إجراؤه فوراً | حل جذري للمشكلة الميكانيكية، يمنع التلف العصبي الدائم، نسبة نجاح عالية جداً |
| العيوب / المخاطر | قد يستغرق وقتاً طويلاً لرؤية النتائج، احتمالية عودة الأعراض إذا استمر الإجهاد | يتطلب فترة نقاهة، مخاطر التخدير (نادرة)، مخاطر العدوى (نادرة جداً مع التعقيم الصارم) |
| المدة الزمنية المتوقعة للتحسن | أسابيع إلى أشهر | تحسن الألم فوراً بعد الجراحة، القوة العضلية تعود تدريجياً (أسابيع إلى أشهر) |
رحلة التعافي والتأهيل بعد الجراحة
العملية الجراحية الناجحة هي نصف الطريق فقط؛ النصف الآخر يعتمد على الالتزام ببرنامج التأهيل. يضع الدكتور هطيف خطة تعافي واضحة المعالم لكل مريض:
- الأسبوع الأول والثاني:
- ترتدي الذراع ضمادة أو جبيرة خفيفة لحماية الجرح.
- يُنصح بإبقاء الذراع مرفوعة لتقليل التورم.
- يُسمح بالحركة الخفيفة للأصابع والكتف لمنع التيبس.
- تتم إزالة الغرز الجراحية (إذا لم تكن من النوع القابل للامتصاص) بعد 10 إلى 14 يوماً.
- الأسابيع 3 إلى 6:
- يبدأ العلاج الطبيعي الموجه.
- التركيز على استعادة المدى الحركي الكامل للكوع
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك