ساركوما عضلة الساق: استئصال واسع وإعادة بناء متقدمة لاستعادة وظيفة الطرف
الخلاصة الطبية
ساركوما عضلة الساق هي أورام خبيثة نادرة تتطلب استئصالًا واسعًا وإعادة بناء دقيقة للحفاظ على الطرف. يهدف العلاج إلى إزالة الورم بالكامل مع استعادة وظيفة الساق باستخدام تقنيات متقدمة مثل طعم Gore-Tex، مما يحقق نتائج وظيفية ممتازة للمرضى.
الخلاصة الطبية السريعة: ساركوما عضلة الساق (Soleus Muscle Sarcoma) هي أورام خبيثة نادرة ومعقدة تنشأ في الأنسجة الرخوة العميقة للساق، وتتطلب استئصالًا جراحيًا واسعًا (Wide Resection) وإعادة بناء دقيقة للحفاظ على الطرف وتجنب البتر. يهدف العلاج الحديث إلى إزالة الورم بالكامل مع استعادة وظيفة الساق الحركية باستخدام تقنيات جراحية متقدمة، مثل النقل العضلي أو استخدام طعوم صناعية متطورة مثل طعم Gore-Tex. بفضل التقدم الطبي، أصبح تحقيق نتائج وظيفية ممتازة وتخليص المريض من الورم أمرًا ممكنًا.
تعتبر ساركوما عضلة الساق من الحالات الطبية التي تمثل تحديًا كبيرًا في طب جراحة العظام والأورام. إنها تتطلب خبرة جراحية فائقة، وتخطيطًا دقيقًا ثلاثي الأبعاد، وفريقًا طبيًا متكاملًا لتحقيق أفضل النتائج للمريض. في هذا الدليل الطبي الشامل والموسع، سنتعمق في الفهم الدقيق لهذا النوع من الأورام، بدءًا من التشريح المعقد للساق، مرورًا بأحدث بروتوكولات التشخيص، وصولًا إلى أدق التفاصيل الجراحية المستخدمة في استئصاله وإعادة بناء الطرف المتأثر.
في مركزنا، وتحت القيادة الحكيمة لـ الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز وأمهر خبراء جراحة العظام والأورام في اليمن والمنطقة، نلتزم بتقديم أعلى مستويات الرعاية المتخصصة. يمتلك البروفيسور هطيف خبرة تتجاوز 20 عامًا، ويجمع منهجه بين الدقة الجراحية المتناهية، والأمانة الطبية الصارمة، واستخدام أحدث التقنيات العالمية مثل الجراحة المجهرية (Microsurgery) ومناظير المفاصل بتقنية 4K، مما يجعله الخيار الأول والآمن للمرضى الذين يواجهون تحديات أورام العظام والأنسجة الرخوة.

مقدمة شاملة: فهم ساركوما الأنسجة الرخوة وعضلة الساق
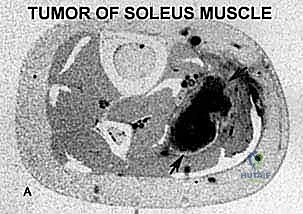
مرحبًا بكم في عالم الجراحة الدقيقة وجراحة أورام العظام، حيث يتقاطع العلم المتقدم مع الفن الجراحي لتقديم أمل جديد وفرصة حياة أفضل للمرضى. اليوم، نتناول حالة طبية بالغة التعقيد تتطلب استئصالًا واسعًا لورم خبيث في عضلة الساق (Soleus Muscle Sarcoma) مع إجراء عملية إعادة بناء وظيفية لاحقة لإنقاذ الطرف من البتر. هذه ليست مجرد عملية جراحية روتينية؛ إنها ملحمة طبية تتطلب تخطيطًا دقيقًا، وتنفيذًا بالغ الدقة، وفهمًا عميقًا لتشريح الطرف السفلي والأوعية الدموية والأعصاب المحيطة. هدفنا الأساسي والمزدوج واضح: تحقيق حواف ورمية سالبة (Negative Margins) لضمان الاستئصال الجذري للورم، مع تعظيم وظيفة الطرف والحفاظ عليه.
ما هي ساركوما عضلة الساق (Soleus Sarcoma)؟
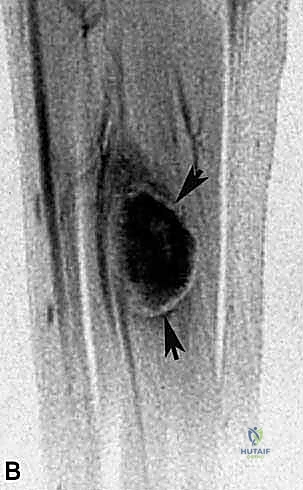
الساركوما بشكل عام هي مجموعة نادرة من السرطانات التي تنشأ في العظام أو الأنسجة الرخوة في الجسم (مثل العضلات، الدهون، الأوعية الدموية، والأعصاب). ساركوما عضلة الساق هي نوع محدد ونادر من أورام الأنسجة الرخوة الخبيثة التي تتكون وتنمو داخل عضلة النعل (Soleus Muscle)، وهي إحدى العضلات الكبيرة والعميقة والمهمة جدًا في الجزء الخلفي من الساق (بطة الساق).
تتميز هذه الأورام بقدرتها على النمو بصمت لفترات طويلة قبل أن تسبب أعراضًا ملحوظة، مما يجعل تشخيصها المبكر تحديًا. مثل غيرها من ساركوما الأنسجة الرخوة، يمكن أن تكون هذه الأورام شديدة العدوانية (High-grade) وتمتلك القدرة على الانتشار (الانبثاث) إلى أجزاء أخرى من الجسم، خاصة الرئتين. تاريخيًا، في العقود الماضية، كانت الإجابة الطبية الوحيدة لهذه الأورام العميقة هي بتر الساق من فوق الركبة لإنقاذ حياة المريض. ولكن اليوم، بفضل التطورات الهائلة في التصوير بالرنين المغناطيسي، والعلاجات المساعدة (مثل العلاج الإشعاعي والكيميائي)، وتقنيات الجراحة المجهرية وإعادة البناء التي يتقنها الأستاذ الدكتور محمد هطيف، أصبح "الحفاظ على الطرف" (Limb Salvage) هو المعيار الذهبي في أكثر من 90% من الحالات.
التشريح الوظيفي المعقد للساق: مفتاح النجاح الجراحي
لا يمكن لأي جراح أن ينجح في استئصال ورم خبيث دون فهم استثنائي للتشريح. يُعد الفهم الدقيق للتشريح المعقد للجزء الخلفي من الساق أمرًا لا غنى عنه لإجراء استئصال ناجح وآمن لعضلة النعل دون الإضرار بالأعصاب والأوعية الدموية المغذية للقدم. هذا الفهم هو ما يميز الجراح الخبير عن غيره، حيث يسمح بتحديد حدود الورم بدقة، وفصله عن الهياكل الحيوية، وإعادة بناء المنطقة المتأثرة.
مجموعة العضلات الخلفية السطحية والعميقة
تتكون حجرة الساق الخلفية من طبقتين رئيسيتين: سطحية وعميقة، يفصل بينهما لفافة (Fascia) قوية.
-
المجموعة السطحية (عضلات بطة الساق):
- عضلة الساق (Gastrocnemius Muscle): هي العضلة الأكثر سطحية والتي تعطي بطة الساق شكلها الدائري المميز. تتكون من رأسين (إنسي ووحشي) ينشآن من عظم الفخذ فوق الركبة.
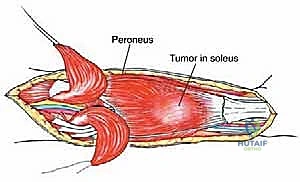
- عضلة النعل (Soleus Muscle): هنا يكمن محور حديثنا. هذه العضلة العريضة، المسطحة، واللحمية تقع عميقًا مباشرة تحت عضلة الساق. تنشأ من مناطق واسعة تشمل الجانب الخلفي للشظية والظنبوب (عظام الساق). تلتحم عضلة النعل مع عضلة الساق لتكوين وتر أخيل (Achilles Tendon)، وهو أقوى وتر في جسم الإنسان. وظيفتها الأساسية هي الثني الأخمصي (الوقوف على أطراف الأصابع) وهي حيوية للمشي والجري وضخ الدم من الساقين إلى القلب (تُعرف بالقلب الثاني).
- العضلة الأخمصية (Plantaris): عضلة صغيرة ذات وتر طويل جدًا، تقع بين العضلتين السابقتين.
-
المجموعة العميقة والهياكل العصبية الوعائية (The Danger Zone):
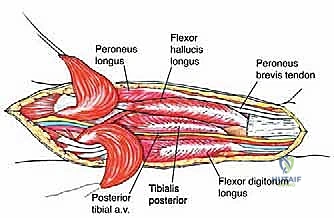
تحت عضلة النعل مباشرة، توجد العضلات العميقة (الظنبوبية الخلفية، مثنية الأصابع الطويلة، ومثنية الإبهام الطويلة). الأهم من ذلك، في هذا الحيز الضيق، يمر الشريان الظنبوبي الخلفي (Posterior Tibial Artery) والعصب الظنبوبي (Tibial Nerve).- التحدي الجراحي: عندما تنمو الساركوما في عضلة النعل، فإنها غالبًا ما تضغط على هذه الأوعية والأعصاب أو تغلفها. براعة الأستاذ الدكتور محمد هطيف تتجلى في قدرته على استخدام تقنيات الجراحة المجهرية لتسليك هذا العصب والشريان من الورم بدقة متناهية، مما يضمن بقاء القدم حية وقادرة على الحركة والإحساس بعد إزالة الورم.
الأسباب وعوامل الخطر لظهور ساركوما الأنسجة الرخوة
على عكس بعض أنواع السرطان التي ترتبط ارتباطًا وثيقًا بعادات معينة (مثل التدخين وسرطان الرئة)، فإن الأسباب الدقيقة لمعظم حالات ساركوما الأنسجة الرخوة، بما في ذلك ساركوما عضلة الساق، لا تزال غير مفهومة تمامًا. ومع ذلك، حدد العلم الحديث عدة عوامل قد تزيد من خطر الإصابة:
- الطفرات الجينية الموروثة: بعض المتلازمات الوراثية النادرة تزيد بشكل كبير من خطر الإصابة بالساركوما، مثل متلازمة لي-فروميني (Li-Fraumeni syndrome)، والورم الليفي العصبي من النوع الأول (Neurofibromatosis type 1)، وداء السلائل الغدي العائلي.
- التعرض السابق للإشعاع: المرضى الذين تلقوا علاجًا إشعاعيًا لسرطانات أخرى في الماضي (حتى قبل 10 أو 20 عامًا) لديهم خطر أعلى قليلاً لتطوير ساركوما في المنطقة التي تعرضت للإشعاع.
- التعرض للمواد الكيميائية: تشير بعض الدراسات إلى أن التعرض المزمن لمواد كيميائية معينة، مثل كلوريد الفينيل، والديوكسينات، وبعض مبيدات الأعشاب، قد يرتبط بزيادة الخطر.
- التورم اللمفاوي المزمن (Lymphedema): تورم الذراعين أو الساقين المستمر لفترات طويلة جدًا يمكن أن يؤدي إلى نوع نادر من الساركوما يُعرف بالساركوما الوعائية (Angiosarcoma).
ملاحظة هامة: الإصابات الرياضية أو الرضوض والكدمات التي تتعرض لها الساق لا تسبب الساركوما. غالبًا ما يكتشف المريض الورم بعد إصابة طفيفة لأنه بدأ في فحص ساقه، وليس لأن الإصابة هي التي ولّدت الورم.
الأعراض والعلامات السريرية: كيف تكتشف ساركوما الساق؟
السمة الأكثر خطورة في ساركوما الأنسجة الرخوة هي "الصمت السريري" في المراحل الأولى. نظرًا لأن الأنسجة الرخوة (مثل العضلات والدهون) مرنة للغاية، يمكن للورم أن ينمو ويدفع الأنسجة المحيطة دون أن يسبب ألمًا ملحوظًا في البداية.
الأعراض الشائعة تشمل:
- كتلة غير مؤلمة (Painless Mass): العرض الأكثر شيوعًا هو ملاحظة تورم أو كتلة تنمو تدريجيًا في الجزء الخلفي من الساق. قد تكون الكتلة صلبة أو مطاطية عند اللمس، وغالبًا ما تكون عميقة تحت الجلد.
- الألم (في المراحل المتقدمة): مع زيادة حجم الورم، يبدأ في الضغط على العضلات المحيطة، أو الأسوأ من ذلك، الضغط على العصب الظنبوبي. هذا يؤدي إلى ألم حاد، أو شعور بالحرقة، أو خدر وتنميل يمتد إلى باطن القدم.
- صعوبة في الحركة (Impaired Function): ضعف في القدرة على ثني القدم لأسفل (الوقوف على أطراف الأصابع)، أو العرج أثناء المشي بسبب تضرر ألياف عضلة النعل.
- تورم الساق (Edema): إذا ضغط الورم على الأوردة العميقة أو الأوعية اللمفاوية، فقد يعيق عودة الدم والسوائل، مما يؤدي إلى تورم الساق بأكملها أسفل الركبة.
- تغيرات في الجلد: في حالات نادرة ومتقدمة جدًا، قد يخترق الورم اللفافة ويصل إلى الجلد، مما يسبب احمرارًا أو تقرحات.
جدول (1): مقارنة بين أعراض الإصابة الرياضية العادية وأعراض الساركوما
| وجه المقارنة | الإصابات الرياضية (تمزق العضلات/الشد) | ساركوما عضلة الساق (الورم الخبيث) |
|---|---|---|
| بداية الظهور | مفاجئة (غالبًا أثناء نشاط بدني) | تدريجية وبطيئة على مدى أسابيع أو أشهر |
| الألم | ألم حاد وفوري، يقل مع الراحة والعلاج | غالبًا غير مؤلم في البداية، الألم يظهر لاحقًا ويكون مستمرًا |
| طبيعة الكتلة/التورم | تورم عام، قد يرافقه كدمات زرقاء | كتلة محددة، تزداد في الحجم باستمرار، لا تتراجع |
| الاستجابة للعلاج التحفظي | يتحسن مع الثلج، الراحة، ومضادات الالتهاب | لا يستجيب للعلاجات التحفظية ويستمر في النمو |
| الأعراض العصبية | نادرة | شائعة في المراحل المتقدمة (خدر، تنميل في القدم) |
بروتوكولات التشخيص المتقدمة لتقييم ساركوما الساق
التشخيص الدقيق هو حجر الزاوية الذي يُبنى عليه خطة العلاج بأكملها. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع أحدث البروتوكولات العالمية (مثل إرشادات NCCN) لضمان دقة التشخيص وتحديد مرحلة الورم (Staging).
- التصوير بالرنين المغناطيسي (MRI) مع الصبغة:
هو المعيار الذهبي والأداة الأهم. يوفر الرنين المغناطيسي صورًا عالية الدقة للأنسجة الرخوة. يسمح للبروفيسور هطيف برؤية الحجم الدقيق للورم، وموقعه داخل عضلة النعل، ومدى قربه أو التصاقه بالعصب الظنبوبي والشريان المأبضي. الرنين المغناطيسي هو الخريطة التي يُبنى عليها التخطيط الجراحي. - التصوير المقطعي المحوسب (CT Scan) للصدر:
بما أن ساركوما الأنسجة الرخوة تميل للانتشار عبر مجرى الدم إلى الرئتين، فإن إجراء أشعة مقطعية للصدر أمر إلزامي للتأكد من عدم وجود نقائل ورمية (Metastasis). - الخزعة بالإبرة القاطعة (Core Needle Biopsy):
لا يتم إجراء أي جراحة نهائية دون تأكيد نسيجي. يتم إدخال إبرة خاصة تحت توجيه الموجات فوق الصوتية أو الأشعة المقطعية لأخذ عينات أسطوانية صغيرة من الورم.
تحذير جراحي هام: يجب أن يتم أخذ الخزعة بواسطة الجراح الذي سيقوم بإجراء العملية النهائية (أو تحت إشرافه المباشر)، لأن مسار الإبرة يجب أن يُستأصل بالكامل أثناء الجراحة النهائية لمنع انتشار الخلايا السرطانية. - التصوير المقطعي بالإصدار البوزيتروني (PET Scan):
يُستخدم في بعض الحالات لتقييم النشاط الأيضي للورم والبحث عن أي انتشار في باقي أجزاء الجسم.

النهج متعدد التخصصات (Multidisciplinary Approach)
علاج ساركوما عضلة الساق لا يقتصر على الجراحة فقط؛ بل يتطلب فريقًا طبيًا متكاملًا (Tumor Board) يضم: جراح أورام عظام، طبيب أورام طبي (للعلاج الكيميائي)، طبيب أورام إشعاعي، طبيب أشعة تداخلية، وأخصائي باثولوجي.
- العلاج الإشعاعي (Radiation Therapy): غالبًا ما يُعطى قبل الجراحة (Neoadjuvant) لتقليص حجم الورم، وتكوين كبسولة ليفية حوله، مما يسهل استئصاله ويقلل من خطر ارتجاع الورم موضعيًا. في بعض الحالات، يُعطى بعد الجراحة.
- العلاج الكيميائي (Chemotherapy): يُستخدم في الأورام شديدة العدوانية (High-grade) أو إذا كان الورم كبيرًا جدًا، بهدف القضاء على أي خلايا سرطانية دقيقة قد تكون تسربت إلى مجرى الدم.
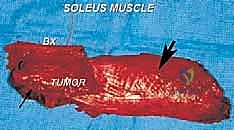
الخطوات التفصيلية للجراحة: الاستئصال الواسع وإعادة البناء (Limb Salvage Surgery)
نصل الآن إلى قلب الموضوع، وهو التدخل الجراحي. الجراحة لإنقاذ الطرف من الساركوما هي واحدة من أعقد العمليات في طب العظام. الهدف هو الاستئصال الواسع (Wide Resection)، والذي يعني إزالة الورم ككتلة واحدة (En bloc) مع طبقة من الأنسجة السليمة المحيطة به من جميع الجهات (هوامش سالبة)، لضمان عدم ترك أي خلية سرطانية.
المرحلة الأولى: التخطيط والتحضير
يستخدم الأستاذ الدكتور محمد هطيف تقنيات التخطيط ثلاثي الأبعاد قبل الجراحة. يتم رسم الشقوق الجراحية بعناية فائقة لضمان تضمين مسار الخزعة السابقة داخل الأنسجة التي سيتم استئصالها.
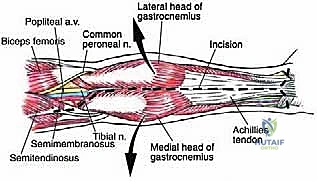
المرحلة الثانية: الشق الجراحي والتعريض (Exposure)
- يتم إجراء شق طولي واسع في الجزء الخلفي من الساق.
- يتم تشريح الجلد والأنسجة تحت الجلد بحذر للحفاظ على التروية الدموية للجلد، وهو أمر حيوي لالتئام الجرح لاحقًا.
- يتم فصل عضلة الساق (Gastrocnemius) السطحية والوصول إلى عضلة النعل (Soleus) العميقة التي تحتوي على الورم.
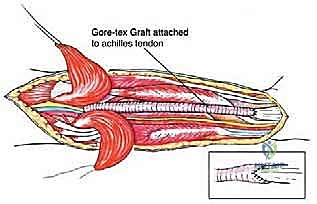
المرحلة الثالثة: حماية الهياكل الحيوية (Neurovascular Protection)
هذه هي المرحلة الأكثر دقة. باستخدام أدوات الجراحة المجهرية والعدسات المكبرة، يقوم البروفيسور هطيف بتحديد العصب الظنبوبي والشريان والوريد المأبضي/الظنبوبي. يتم تسليك هذه الهياكل الحيوية بعناية فائقة وإبعادها عن كتلة الورم. إذا كان الورم ملتصقًا بشدة بالأوعية الدموية، قد يتطلب الأمر استئصال جزء من الوعاء الدموي وإعادة توصيله باستخدام رقعة وريدية.
المرحلة الرابعة: الاستئصال الواسع (Wide Resection)
- يتم قطع العضلات والأنسجة المحيطة بالورم على مسافة آمنة (عادة 1-2 سم من الأنسجة السليمة).
- يتم استئصال عضلة النعل المصابة بالكامل (أو الجزء الأكبر منها) مع الورم المغلف بداخلها كقطعة واحدة دون اختراق كبسولة الورم.
- يتم إرسال عينات من حواف الاستئصال إلى طبيب علم الأمراض أثناء الجراحة (Frozen Section) للتأكد الفوري من خلو الحواف من الخلايا السرطانية.
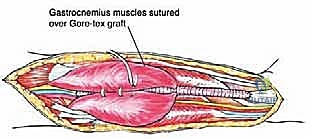
المرحلة الخامسة: إعادة البناء المتقدمة (Advanced Reconstruction)
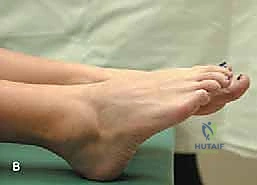
بعد إزالة عضلة النعل، يحدث فراغ كبير (Defect)، وتفقد الساق جزءًا كبيرًا من قدرتها على الثني الأخمصي. هنا يأتي دور إعادة البناء لاستعادة وظيفة الطرف:
* نقل العضلات (Muscle Flaps): يمكن استخدام جزء من عضلة الساق (Gastrocnemius flap) لملء الفراغ وتغطية الأوعية الدموية والأعصاب المكشوفة.
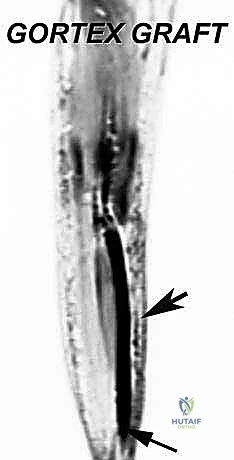
* استخدام طعم Gore-Tex (Gore-Tex Patch/Graft): في الحالات التي يتم فيها استئصال جزء كبير من وتر أخيل أو اللفافة العضلية، يستخدم الدكتور هطيف مواد صناعية متقدمة مثل طعم "جور-تكس" (Gore-Tex). هذه المادة القوية جدًا والمتوافقة حيويًا تعمل كجسر لربط العضلات المتبقية بوتر أخيل، مما يعيد التوتر الميكانيكي اللازم للساق ويسمح للمريض بالقدرة على المشي بشكل طبيعي تقريبًا.

المرحلة السادسة: الإغلاق والعناية الفورية
يتم وضع أنابيب تصريف (Drains) لمنع تجمع الدم والسوائل. يتم إغلاق الجرح بطبقات تجميلية، وتوضع الساق في جبيرة أو دعامة للحفاظ على القدم في وضعية مريحة تمنع الشد على منطقة إعادة البناء.
لماذا تختار الأستاذ الدكتور محمد هطيف لإجراء هذه الجراحة المعقدة؟
عندما يتعلق الأمر بأورام العظام والأنسجة الرخوة، فإن اختيار الجراح هو القرار الأهم الذي يتخذه المريض في حياته. الأستاذ الدكتور محمد هطيف يمثل قمة الهرم الطبي في هذا التخصص الدقيق في اليمن والمنطقة، وذلك للأسباب التالية:
- المكانة الأكاديمية والخبرة الطويلة: أستاذ دكتور في كلية الطب بجامعة صنعاء، بخبرة تتجاوز العشرين عامًا في أعقد جراحات العظام والمفاصل والأورام. هذه الخبرة تعني أنه واجه وتعامل مع كافة المضاعفات والتحديات الجراحية الممكنة.
- التخصص الدقيق والتقنيات الحديثة: يمتلك مهارات استثنائية في الجراحة المجهرية (Microsurgery) وجراحات إنقاذ الأطراف (Limb Salvage). يستخدم أحدث التقنيات العالمية، بما في ذلك مناظير المفاصل بتقنية 4K والمواد البيولوجية والصناعية المتقدمة (مثل طعوم Gore-Tex).
- الأمانة الطبية والمصداقية: يُعرف الأستاذ الدكتور محمد هطيف بأمانته الطبية المطلقة. يضع مصلحة المريض فوق كل اعتبار، ويقدم شرحًا شفافًا ومفصلًا للحالة، والخيارات المتاحة، ونسب النجاح، والمضاعفات المحتملة، مما يبني جسرًا من الثقة لا غنى عنه في رحلة العلاج.
- الرعاية الشاملة: لا ينتهي دور الدكتور هطيف بانتهاء الجراحة؛ بل يتابع مرضاه شخصيًا خلال فترة التأهيل والعلاج الطبيعي لضمان استعادة الوظيفة الحركية بأفضل شكل ممكن.
جدول (2): مقارنة شاملة بين جراحة إنقاذ الطرف (Limb Salvage) والبتر (Amputation)
| وجه المقارنة | جراحة إنقاذ الطرف (Limb Salvage) - الخيار المفضل | البتر (Amputation) - الخيار الأخير |
|---|---|---|
| الهدف الأساسي | إزالة الورم بالكامل مع الاحتفاظ بالساق ووظيفتها. | إزالة الورم بالكامل عن طريق التضحية بالطرف. |
| معدلات البقاء على قيد الحياة | متساوية مع البتر (إذا تم تحقيق حواف سالبة). | متساوية مع جراحة إنقاذ الطرف. |
| التعقيد الجراحي | جراحة معقدة جدًا، تستغرق ساعات طويلة، تتطلب خبرة دقيقة. | جراحة أسرع وأقل تعقيدًا من الناحية الفنية. |
| التعافي والتأهيل | يتطلب أشهر من العلاج الطبيعي المكثف لاستعادة الوظيفة. | يتطلب تأهيلًا لتعلم استخدام الطرف الصناعي. |
| الوظيفة الحركية | جيدة إلى ممتازة؛ يحتفظ المريض بقدمه الطبيعية. | تعتمد على جودة الطرف الصناعي ومدى تأقلم المريض. |
| الأثر النفسي | إيجابي جدًا؛ يحافظ المريض على صورة جس |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك

