الفحج الرضخي النمائي عند الأطفال: دليل شامل للتشخيص والعلاج بتقويم الفحج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الفحج الرضخي النمائي هو تشوه تدريجي في عظم الفخذ العلوي لدى الأطفال، يتميز بنقص زاوية عنق الفخذ. يُعد تقويم الفحج الجراحي هو العلاج الأساسي لتصحيح هذا التشوه، واستعادة الزاوية الطبيعية للورك، ومنع المضاعفات المستقبلية، ويقدم الأستاذ الدكتور محمد هطيف خبرته الرائدة في هذا المجال.
الخلاصة الطبية السريعة: الفحج الرضخي النمائي (Developmental Coxa Vara) هو تشوه عظمي تدريجي ومعقد يصيب عظم الفخذ العلوي لدى الأطفال، ويتميز بنقص حاد في زاوية عنق الفخذ مما يؤدي إلى قصر الطرف المصاب وعرج ملحوظ. يُعد التدخل الجراحي المبكر، وتحديداً عملية "تقويم الفحج" (Valgus Osteotomy)، هو العلاج الذهبي والأساسي لتصحيح هذا التشوه، استعادة الميكانيكا الحيوية الطبيعية للورك، ومنع الإعاقة الدائمة. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، خبرته الجراحية الرائدة عالمياً لإنقاذ مستقبل أطفالكم الحركي.

مقدمة شاملة: عندما يواجه طفلك تحديات المشي الأولى
أيها الآباء والأمهات الكرام، ندرك تمامًا في عيادات الأستاذ الدكتور محمد هطيف مدى القلق والخوف الذي ينتابكم عندما تلاحظون أن طفلكم لا يمشي بشكل طبيعي، أو عندما يتأخر في خطواته الأولى مقارنة بأقرانه، أو حينما تلاحظون عرجاً متزايداً مع مرور الوقت. إن صحة أطفالكم وحركتهم الطبيعية هي أغلى ما تملكون، وعندما يتعلق الأمر بحالات طبية عظمية معقدة مثل "الفحج الرضخي النمائي" (Developmental Coxa Vara)، فإن الحصول على المعلومة الطبية الدقيقة والتشخيص المبكر هو الخطوة الأولى نحو العلاج الناجح.
هذه الحالة، والتي تُعرف في الأوساط الطبية أيضاً باسم الورك الأفحج النمائي أو الفحج الطفولي، ليست مجرد تأخر بسيط في النمو، بل هي تشوه عظمي ميكانيكي يصيب الجزء العلوي من عظم الفخذ (الطرف الداني). إذا تُرك هذا التشوه دون تدخل طبي حاسم من خبير متمرس، فإنه يؤثر بشكل كارثي ومباشر على مشية الطفل، وظيفة مفصل الورك، وتوازن العمود الفقري، مما قد يؤدي إلى إعاقة حركية دائمة وألم مزمن في المستقبل.
في هذا الدليل الطبي الشامل والموسع، سنأخذكم في رحلة علمية وتفصيلية عميقة لفهم كل شاردة وواردة حول الفحج الرضخي النمائي. سنبدأ من الأسباب الخفية والأعراض السريرية، مروراً بالتشريح الدقيق لمفصل الورك، وصولاً إلى أحدث بروتوكولات التشخيص. وسنسلط الضوء بشكل مكثف على عملية "تقويم الفحج" (Valgus Osteotomy)، وهي الحل الجراحي الجذري والفعال الذي يهدف إلى إعادة بناء وتصحيح التشوه، واستعادة الزاوية الطبيعية لعظم الفخذ، مما يضمن لطفلكم مستقبلاً صحياً، وحياة مليئة بالنشاط والحركة دون قيود.
يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء، والمصنف كأفضل استشاري جراحة عظام في اليمن، المرجع الطبي الأول لعلاج هذه الحالات المعقدة. بفضل مسيرته المهنية التي تمتد لأكثر من عقدين من الزمان، واستخدامه لأحدث التقنيات الجراحية العالمية مثل الجراحة المجهرية (Microsurgery) ومناظير المفاصل عالية الدقة (Arthroscopy 4K)، يقدم الدكتور هطيف رعاية طبية لا تضاهى، مبنية على الأمانة الطبية الصارمة والنتائج السريرية المثبتة.
الفهم العميق لمرض الفحج الرضخي النمائي (Developmental Coxa Vara)
لفهم طبيعة هذا المرض، يجب أن نغوص في التفاصيل الميكانيكية الحيوية لنمو عظام الأطفال. الفحج الرضخي النمائي، أو ما يُعرف طبيًا بـ "Coxa Vara النمائي"، هو خلل تشريحي وتشوه تدريجي يصيب الجزء القريب من عظم الفخذ (المنطقة التي تربط الفخذ بالحوض).
يكمن جوهر المشكلة في انخفاض حاد في الزاوية التشريحية المعروفة بـ "زاوية عنق الفخذ والجذع" (Neck-Shaft Angle - NSA). في الطفل الطبيعي، تكون هذه الزاوية منفرجة (حوالي 135 إلى 145 درجة عند الولادة، وتقل تدريجياً لتصل إلى 120-135 درجة في مرحلة البلوغ). أما في حالة الفحج الرضخي النمائي، تنخفض هذه الزاوية بشكل مرضي لتصبح أقل من 110 درجات، وفي الحالات الشديدة قد تصل إلى 90 درجة أو أقل. هذا الانخفاض يجعل عنق الفخذ يبدو وكأنه مثني للأسفل، مما يغير من ميكانيكية مفصل الورك بالكامل.
ما الذي يميز النوع "النمائي" عن غيره؟
من الأهمية بمكان التفريق بين الفحج الرضخي النمائي والأنواع الأخرى من تشوهات الورك:
1. ليس خلقياً بالمعنى التقليدي: على عكس الخلع الولادي (DDH) أو التشوهات الخلقية التي تكون واضحة منذ لحظة الولادة (مثل نقص تنسج الفخذ البؤري PFFD)، فإن الفحج النمائي لا يظهر عادةً عند الرضع حديثي الولادة.
2. التوقيت الحرج: يبدأ هذا التشوه في الظهور والتجلي سريرياً بعد أن يبدأ الطفل في تحمل الوزن والمشي. غالباً ما يلاحظ الآباء المشكلة بين سن سنة واحدة و 6 سنوات.
3. التطور الميكانيكي: التشوه يزداد سوءاً بسبب قوى القص (Shear forces) التي يولدها وزن الطفل أثناء المشي على غضروف النمو الضعيف أصلاً.
الميكانيكا الحيوية وزاوية هيلجنراينر (HEA)
لتقييم مدى خطورة الحالة واحتمالية تفاقمها، يعتمد الأستاذ الدكتور محمد هطيف على قياسات دقيقة جداً من صور الأشعة السينية، وأهمها "زاوية هيلجنراينر-المشاشية" (Hilgenreiner–epiphyseal angle - HEA).
تُقاس هذه الزاوية بين خط هيلجنراينر (خط أفقي وهمي يمر عبر غضاريف النمو الثلاثية في الحوض) وخط مائل موازٍ لصفائح النمو القريبة لعظم الفخذ.
- إذا كانت زاوية HEA أقل من 45 درجة: غالباً ما يصحح التشوه نفسه تلقائياً مع النمو، ويكتفي الطبيب بالمراقبة الدورية.
- إذا كانت زاوية HEA تتراوح بين 45 و 60 درجة: هذه منطقة رمادية (Gray Zone). يتطلب الأمر مراقبة سريرية وشعاعية دقيقة كل 3 إلى 6 أشهر لملاحظة أي تقدم في التشوه.
- إذا كانت زاوية HEA أكبر من 60 درجة: هذا مؤشر حاسم وخطير. يعني أن قوى القص تتغلب على قوى الضغط، وأن التشوه سيتفاقم حتمًا وبسرعة. في هذه الحالة، التدخل الجراحي (تقويم الفحج) ليس خياراً، بل هو ضرورة طبية عاجلة لإنقاذ المفصل.
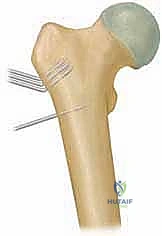
التشريح الجراحي المعقد لمفصل الورك عند الأطفال
إن إجراء جراحة في مفصل ورك طفل في طور النمو يتطلب معرفة تشريحية استثنائية، وهو ما يتميز به الأستاذ الدكتور محمد هطيف بفضل خبرته الأكاديمية كأستاذ جامعي وممارسته الجراحية الطويلة. لفهم سبب تعقيد الحالة وضرورة دقة الجراحة، يجب أن نستعرض التشريح الحيوي للمنطقة.
1. صفائح النمو الفخذية القريبة (Proximal Femoral Physis)
عظام الأطفال تختلف عن عظام البالغين بوجود "صفائح النمو" (Physis)، وهي مناطق غضروفية رخوة تقع عند نهايات العظام الطويلة ومسؤولة عن نمو العظم طولياً. في الجزء العلوي من عظم الفخذ، يوجد صفيحة نمو رئيسية لرأس الفخذ وصفيحة أخرى للمدور الكبير (Greater Trochanter).
في حالة الفحج الرضخي النمائي، يحدث خلل في تعظم صفيحة النمو لعنق الفخذ. تصبح هذه الصفيحة أوسع من المعتاد، وتتخذ وضعاً عمودياً غير طبيعي. والأكثر تميزاً هو ظهور نمط يشبه حرف (Y) المقلوب على الأشعة، وذلك بسبب وجود قطعة عظمية مثلثة الشكل (Triangular metaphyseal fragment) في الجزء السفلي من عنق الفخذ. هذا الخلل يضعف العنق ويجعله عرضة للانحناء تحت وزن الجسم.
2. التروية الدموية الحساسة (Blood Supply)
رأس عظم الفخذ عند الأطفال يتلقى ترويته الدموية الأساسية من أوعية دموية دقيقة جداً تمر عبر عنق الفخذ (الشريان المنعطف الفخذي الإنسي - Medial circumflex femoral artery). أي خطأ جراحي أو تأخير في العلاج قد يؤدي إلى انقطاع هذا الدم، مما يسبب مضاعفة كارثية تُعرف بـ "النخر اللاوعائي" (Avascular Necrosis - AVN)، حيث يموت رأس عظم الفخذ. دقة الدكتور هطيف واستخدامه لتقنيات الجراحة المجهرية تضمن الحفاظ التام على هذه التروية الدموية الحيوية.
3. العضلات الخاطفة (Abductor Muscles)
عضلات الألوية (Gluteus medius and minimus) هي المسؤولة عن تثبيت الحوض أثناء المشي. ترتبط هذه العضلات بالمدور الكبير لعظم الفخذ. عندما تنخفض زاوية عنق الفخذ (Coxa Vara)، يرتفع المدور الكبير ليقترب من الحوض، مما يؤدي إلى ارتخاء وضعف شديد في هذه العضلات. هذا الضعف هو السبب المباشر لعرج الطفل وظهور علامة ترندلنبورغ (Trendelenburg sign).
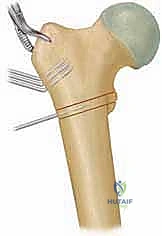
الأسباب وعوامل الخطر الخفية
رغم أن السبب الدقيق والمباشر للفحج الرضخي النمائي لا يزال قيد البحث العلمي المستمر، إلا أن الأبحاث الطبية المتقدمة تشير إلى أن المشكلة تكمن في عيب أولي في عملية تكوين الغضاريف (Chondrogenesis) والتعظم الغضروفي (Endochondral ossification) في صفيحة النمو القريبة لعنق الفخذ.
أبرز العوامل المسببة تشمل:
* عيوب النمو الموضعية: خلل جيني أو بيولوجي موضعي يؤدي إلى ضعف المنطقة السفلية (الإنسية) من عنق الفخذ، مما يجعلها غير قادرة على تحمل الضغط الميكانيكي لوزن الطفل عند بدء المشي.
* الضغوط الميكانيكية (Mechanical Stress): بمجرد أن يبدأ الطفل في الوقوف والمشي، يتحول وزن الجسم إلى قوة قص (Shear force) تضغط عمودياً على صفيحة النمو الضعيفة، مما يؤدي إلى انزلاق وانحناء عنق الفخذ للأسفل تدريجياً.
* التاريخ العائلي والوراثة: في بعض الحالات النادرة، لوحظ وجود عوامل وراثية تجعل بعض العائلات أكثر عرضة لإصابة أطفالهم بهذا التشوه، مما يبرز أهمية الفحص المبكر للأخوة إذا تم تشخيص طفل في العائلة.
الأعراض والعلامات السريرية: كيف تكتشف المشكلة مبكراً؟
التشخيص المبكر هو مفتاح العلاج الناجح. غالباً ما يكون الآباء هم أول من يلاحظ وجود خطأ ما. يتسم الفحج الرضخي النمائي بمجموعة من الأعراض التي تظهر وتتطور تدريجياً بمجرد أن يبدأ الطفل في المشي:
- العرج غير المؤلم (Painless Limp): هذا هو العرض الأكثر شيوعاً. يلاحظ الآباء أن الطفل يعرج أثناء المشي. إذا كانت الإصابة في ساق واحدة، يكون العرج واضحاً نحو الجهة المصابة.
- مشية البطة (Waddling Gait): إذا كانت الإصابة في كلا الوركين (وهو ما يحدث في حوالي 30% من الحالات)، فإن الطفل يمشي بتمايل من جانب إلى آخر، وهي مشية تشبه مشية البطة، ناتجة عن ضعف العضلات الخاطفة في كلا الجانبين.
- قصر الطرف المصاب (Leg Length Discrepancy): بسبب انحناء عنق الفخذ للأسفل، تصبح الساق المصابة أقصر من الساق السليمة. قد يتراوح هذا القصر بين 2 إلى 5 سنتيمترات، مما يؤدي إلى اختلال في توازن الحوض وانحناء تعويضي في العمود الفقري.
- بروز المدور الكبير: يمكن للطبيب أو حتى الآباء ملاحظة بروز عظمي واضح في الجانب الخارجي للورك المصاب (المدور الكبير)، وذلك بسبب ارتفاعه عن مستواه الطبيعي.
- تحديد في حركة المفصل: يلاحظ الأستاذ الدكتور محمد هطيف أثناء الفحص السريري انخفاضاً ملحوظاً في قدرة الطفل على تبعيد الساق (Abduction) والدوران الداخلي (Internal rotation)، بينما تزيد قدرته على التقريب (Adduction).
- علامة ترندلنبورغ الإيجابية (Trendelenburg Sign): عند الطلب من الطفل الوقوف على الساق المصابة فقط، يهبط الحوض من الجهة السليمة بدلاً من أن يرتفع. هذا دليل قاطع على الضعف الميكانيكي الشديد لعضلات الورك الخاطفة.
جدول مقارنة: مفصل الورك الطبيعي مقابل الفحج الرضخي النمائي
| وجه المقارنة | مفصل الورك الطبيعي عند الأطفال | مفصل الورك المصاب بالفحج الرضخي |
|---|---|---|
| زاوية عنق الفخذ (NSA) | 135 إلى 145 درجة | أقل من 110 درجات (قد تصل لـ 90) |
| زاوية هيلجنراينر (HEA) | أقل من 25 درجة | أكبر من 60 درجة (في الحالات المتدهورة) |
| طول الطرفين السفليين | متساوٍ | قصر في الطرف المصاب (2 - 5 سم) |
| مشية الطفل | طبيعية، متوازنة | عرج واضح أو تمايل (مشية البطة) |
| اختبار ترندلنبورغ | سلبي (الحوض يبقى مستوياً) | إيجابي (هبوط الحوض في الجهة المعاكسة) |
| حركة التبعيد (Abduction) | كاملة ومرنة | مقيدة ومحدودة بشكل كبير |
| شكل صفيحة النمو (أشعة) | خط أفقي أو مائل قليلاً | عمودية، واسعة، بنمط حرف Y مقلوب |
رحلة التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يبدأ التشخيص الدقيق في عيادة الأستاذ الدكتور محمد هطيف بأخذ تاريخ مرضي مفصل من الوالدين، متى بدأ الطفل بالمشي؟ متى لوحظ العرج لأول مرة؟ هل هناك أي تاريخ عائلي لأمراض العظام؟
بعدها، يقوم الدكتور هطيف بإجراء فحص سريري شامل يتضمن:
* قياس طول الساقين بدقة لتحديد مقدار القصر.
* تقييم المدى الحركي لمفصل الورك (التبعيد، التقريب، الدوران).
* إجراء اختبار ترندلنبورغ لتقييم قوة العضلات.
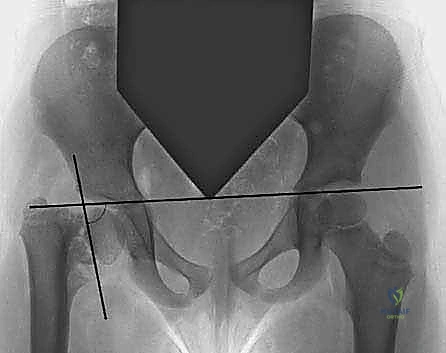
التصوير الشعاعي (الركيزة الأساسية للتشخيص):
تُعد الأشعة السينية (X-rays) للحوض (الأمامي الخلفي AP view) الأداة الأهم والأكثر حسماً في تشخيص الفحج الرضخي النمائي. من خلال هذه الأشعة، يقوم الدكتور هطيف بـ:
1. قياس زاوية عنق الفخذ (NSA) لتأكيد هبوطها تحت 110 درجات.
2. قياس زاوية هيلجنراينر (HEA) لتحديد خطة العلاج (هل تحتاج جراحة فورية أم مراقبة).
3. البحث عن العلامة المميزة: الشظية العظمية المثلثية (Triangular fragment) في الجزء السفلي من عنق الفخذ، والتي تعطي صفيحة النمو شكل حرف Y المقلوب.
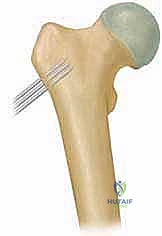
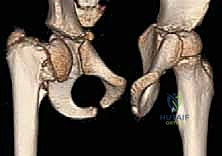
في بعض الحالات المعقدة، أو للتخطيط الجراحي الدقيق، قد يطلب الدكتور هطيف إجراء تصوير بالرنين المغناطيسي (MRI) أو تصوير مقطعي محوسب (CT Scan) ثلاثي الأبعاد لتقييم الغضاريف المفصلية والتروية الدموية بدقة متناهية قبل المشرط الجراحي.
الخيارات العلاجية: لماذا الجراحة هي الحل الأمثل؟
عندما يتعلق الأمر بعلاج الفحج الرضخي النمائي، يجب أن نكون واضحين وصريحين كما هو العهد دائماً مع الأستاذ الدكتور محمد هطيف: العلاج التحفظي (غير الجراحي) غالباً ما يكون غير مجدٍ في الحالات المتقدمة.
استخدام الجبائر، أو الأحذية الطبية التعويضية لتعويض قصر الساق، أو العلاج الطبيعي، لا يمكنه تصحيح التشوه العظمي أو تغيير زوايا العظام الميكانيكية. قد تساعد هذه الوسائل مؤقتاً في تخفيف الأعراض أو تحسين المشية قليلاً، لكنها لا تمنع تدهور الحالة ولا تحمي مفصل الورك من التآكل المبكر.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي (تقويم الفحج)
| معيار المقارنة | العلاج التحفظي (مراقبة، أحذية طبية) | التدخل الجراحي (تقويم الفحج - Valgus Osteotomy) |
|---|---|---|
| الهدف الأساسي | تخفيف مؤقت للأعراض، تعويض قصر الساق | تصحيح جذري للتشوه التشريحي والميكانيكي |
| القدرة على تعديل زاوية العظم | معدومة (لا يغير من شكل العظم) | فعالة جداً (يعيد زاوية عنق الفخذ لوضعها الطبيعي) |
| منع تدهور الحالة | ضعيف (التشوه يستمر في التفاقم غالباً) | ممتاز (يوقف قوى القص ويحمي صفيحة النمو) |
| الاستطبابات (متى يُستخدم) | زاوية HEA أقل من 45 درجة (مراقبة فقط) | زاوية HEA أكبر من 60 درجة، عرج شديد، قصر ساق ملحوظ |
| النتائج طويلة الأمد | خطر الإصابة بخشونة المفصل المبكرة والعرج الدائم | استعادة وظيفة المفصل الطبيعية، مشية سليمة، حماية المفصل |
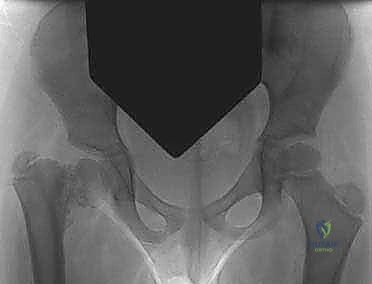
المعيار الذهبي للعلاج: جراحة "تقويم الفحج" (Valgus Osteotomy)
تُعد جراحة تقويم الفحج بين المدورين (Valgus Intertrochanteric Osteotomy) هي التدخل الجراحي القياسي والمعيار الذهبي لعلاج هذه الحالة. يمتلك الأستاذ الدكتور محمد هطيف خبرة جراحية فائقة في إجراء هذه العملية المعقدة، محققاً نسب نجاح تضاهي أفضل المراكز الطبية العالمية.
ما هو الهدف الميكانيكي من الجراحة؟
الهدف ليس مجرد "تجميل" شكل العظم، بل هو إعادة هندسة الميكانيكا الحيوية للورك:
1. تحويل قوى القص إلى قوى ضغط: من خلال زيادة زاوية عنق الفخذ، يتم تحويل وزن الجسم من قوى مدمرة (تقص صفيحة النمو) إلى قوى ضغط صحية تساعد على التئام العظم ونموه بشكل طبيعي.
2. استعادة طول الساق: الجراحة تساعد في إطالة الساق المصابة، مما يعيد التوازن للحوض والعمود الفقري.
3. إعادة شد العضلات الخاطفة: بإنزال المدور الكبير إلى مكانه الطبيعي، تستعيد عضلات الألوية توترها وقوتها، مما يقضي على مشية البطة وعلامة ترندلنبورغ.
4. حماية المفصل من الخشونة المبكرة: عن طريق وضع رأس الفخذ في مكانه المثالي داخل الحُق (Acetabulum).
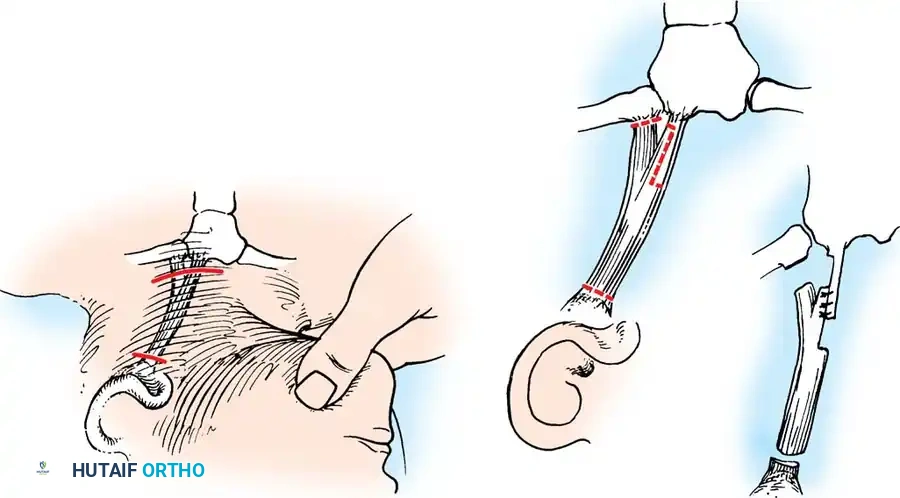
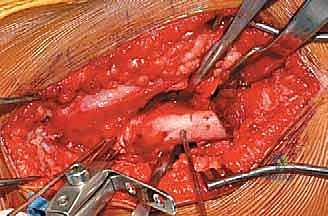
خطوات جراحة تقويم الفحج خطوة بخطوة مع الدكتور هطيف
تتطلب هذه الجراحة دقة هندسية ومهارة جراحية استثنائية. هكذا يقوم الأستاذ الدكتور محمد هطيف بإجرائها لضمان أقصى درجات الأمان والنجاح:
1. التخطيط الجراحي المسبق (Pre-operative Planning):
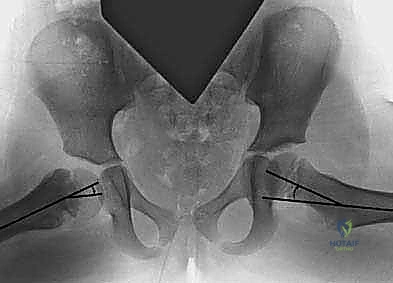
قبل دخول غرفة العمليات، يقوم الدكتور هطيف برسم خطة جراحية دقيقة باستخدام برامج حاسوبية متقدمة على صور الأشعة الخاصة بالطفل. يحدد الزاوية الدقيقة التي يجب قطع العظم عندها، ونوع وحجم الشريحة المعدنية المطلوبة لتثبيت العظم.
2. التخدير والتموضع:
تُجرى العملية تحت التخدير العام لضمان راحة الطفل التامة وعدم شعوره بأي ألم. يتم وضع الطفل على طاولة عمليات خاصة تسمح باستخدام جهاز الأشعة السينية القوسي (C-arm) أثناء الجراحة.
3. الشق الجراحي والوصول للعظم:
يقوم الدكتور هطيف بعمل شق جراحي دقيق في الجانب الخارجي للفخذ. بفضل استخدامه لتقنيات الجراحة طفيفة التوغل، يتم إبعاد العضلات برفق دون قطعها للحفاظ على قوتها وتسريع فترة التعافي.
4. القص العظمي الدقيق (The Osteotomy):
هنا تكمن عبقرية الجراحة. باستخدام مناشير عظمية دقيقة جداً، يقوم الدكتور هطيف بإزالة إسفين (قطعة مثلثة) صغيرة من عظم الفخذ في منطقة ما بين المدورين. هذا القطع يسمح بإعادة توجيه عنق الفخذ ورفعه إلى الزاوية الطبيعية (أكبر من 120 درجة).
5. التثبيت المعدني القوي (Internal Fixation):
بمجرد الوصول للزاوية المثالية، يجب تثبيت العظم بقوة للسماح له بالالتئام. يستخدم الدكتور هطيف أحدث الشرائح المعدنية العالمية (مثل الشريحة ذات النصل المتزاوي Angled Blade Plate أو الشرائح المقفلة Locking Plates). يتم إدخال نصل الشريحة بدقة متناهية في عنق الفخذ دون المساس بصفيحة النمو، ثم تُثبت الشريحة على جذع الفخذ بمسامير طبية قوية.
6. الإغلاق التجميلي:
بعد التأكد من استقرار العظم والزوايا عبر جهاز الأشعة في غرفة العمليات، يتم غسل الجرح بخيوط تجميلية قابلة للامتصاص، مما لا يترك ندبات مشوهة على فخذ الطفل.
الرعاية ما بعد الجراحة وبرنامج إعادة التأهيل الشامل
نجاح العملية لا ينتهي بخروج الطفل من غرفة العمليات؛ بل يعتمد بشكل كبير على بروتوكول الرعاية ما بعد الجراحة وإعادة التأهيل الذي يشرف عليه الدكتور هطيف شخصياً.
المرحلة الأولى: في المستشفى (أيام 1 - 3)
* يبقى الطفل في المستشفى تحت الملاحظة الدقيقة للسيطرة على الألم باستخدام مسكنات آمنة وفعالة.
* في الماضي، كان يتم
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك