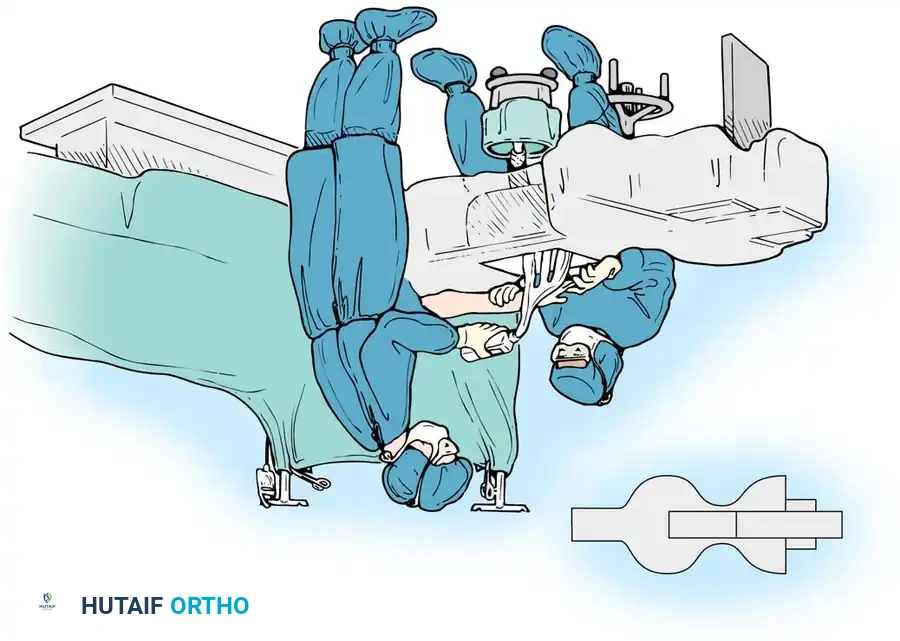
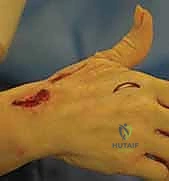
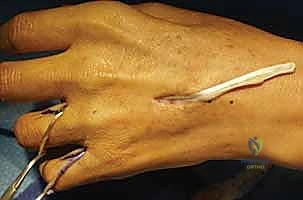
استعادة وظيفة اليد بعد شلل العصب الزندي: دليل شامل لنقل الأوتار مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
شلل العصب الزندي يسبب ضعفًا وتشوّهًا في اليد، مما يؤثر على القدرة على الإمساك والقرص. نقل الأوتار هو حل جراحي فعال يعيد توازن اليد ووظائفها المفقودة، ويساعد المرضى على استعادة جودة حياتهم اليومية.
الخلاصة الطبية السريعة: شلل العصب الزندي يسبب ضعفًا وتشوّهًا شديدًا في اليد (مثل التشوه المخلبي)، مما يؤثر بشكل كارثي على القدرة على الإمساك، القرص، وأداء المهام الدقيقة. يُعد نقل الأوتار (Tendon Transfer) حلاً جراحيًا ميكروسكوبيًا فعالاً يعيد توازن اليد ووظائفها المفقودة. مع التقدم الطبي الحديث، وتحت إشراف جراح خبير، يمكن للمرضى استعادة جودة حياتهم اليومية بشكل شبه كامل.

مقدمة شاملة: استعادة وظيفة اليد بعد شلل العصب الزندي
تعتبر اليد البشرية تحفة فنية من حيث التعقيد التشريحي والدقة الميكانيكية الحيوية، فهي الأداة الرئيسية التي نستخدمها للتفاعل مع عالمنا الخارجي، بدءًا من أبسط المهام اليومية كحمل كوب من الماء، وصولاً إلى أكثرها تعقيدًا كالعزف على الآلات الموسيقية أو إجراء الجراحات الدقيقة. عندما يتعرض العصب الزندي (Ulnar Nerve) للإصابة أو الشلل، تفقد اليد جزءًا كبيرًا من قدرتها الحركية والحسية، وتفقد توازنها العضلي الدقيق، مما يؤثر بشكل عميق ومباشر على الحياة المهنية والشخصية والنفسية للمريض. في هذه الحالات المعقدة، يصبح الهدف الأساسي هو استعادة هذه الوظائف الحيوية بأعلى قدر ممكن من الكفاءة.
يُعد نقل الأوتار (Tendon Transfer) إجراءً جراحيًا دقيقًا ومتقدمًا للغاية، يهدف إلى تعويض العضلات المشلولة في اليد عن طريق نقل أوتار عضلات سليمة وقوية (تعمل بأعصاب أخرى غير مصابة) لأداء وظائف العضلات المتضررة. هذا الإجراء ليس مجرد "تحريك ميكانيكي" للأوتار؛ بل هو إعادة بناء للتوازن المعقد، وتوجيه للقوى الحيوية في اليد، مما يمكن المرضى من استعادة القدرة على الإمساك القوي، والقرص الدقيق، والتفاعل بشكل طبيعي.
يتطلب هذا النوع من الجراحات الترميمية فهمًا عميقًا للتشريح، والميكانيكا الحيوية، وتقنيات جراحية ميكروسكوبية فائقة الدقة لضمان أفضل النتائج الوظيفية والدائمة. وهنا يبرز دور الجراح الاستثنائي.
في هذا الدليل الطبي المرجعي والشامل، سنستعرض كل ما يتعلق بشلل العصب الزندي وخيارات علاجه المتقدمة، مع التركيز المكثف على جراحات نقل الأوتار. سيقدم لكم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز خبراء جراحة العظام والجراحات الميكروسكوبية في اليمن، رؤى طبية قيمة حول التقييم السريري الدقيق قبل الجراحة، وفهم التشريح الوظيفي، والتنفيذ الجراحي لهذه الإجراءات الترميمية المعقدة، مؤكدًا على أهمية الدقة المتناهية في كل خطوة لضمان تعافٍ ناجح واستعادة كاملة لوظيفة اليد.
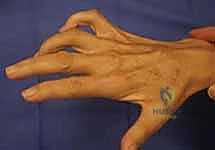
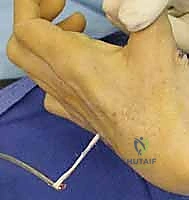
التشريح الدقيق والفيزيولوجيا المرضية للعصب الزندي
قبل الخوض في تفاصيل العلاج الجراحي ونقل الأوتار، من الضروري والمحتم فهم التشريح الدقيق للعصب الزندي والآثار المحددة التي يسببها شلله. هذا الفهم ليس مجرد حفظ للمعلومات الأكاديمية، بل هو الأساس الذي يبني عليه الأستاذ الدكتور محمد هطيف خطته الجراحية، حيث يتم استيعاب التأثيرات الوظيفية لكل فرع عصبي وعضلة لتحقيق التوازن المثالي بعد الجراحة.
مسار العصب الزندي: نظرة تشريحية مفصلة
العصب الزندي هو الفرع النهائي للحبل الإنسي (Medial Cord) في الضفيرة العضدية (Brachial Plexus)، وينشأ بشكل أساسي من جذور الأعصاب العنقية الثامنة والصدرية الأولى (C8 و T1). وهو عصب مختلط بامتياز، يحمل أليافًا حركية (لتشغيل العضلات) وحسية (لنقل الإحساس) على حد سواء.
- في منطقة الذراع (Arm): يمر العصب الزندي في الذراع دون أن يعطي أي فروع عضلية. الأهم من ذلك، لا توجد عضلات يعصبها العصب الزندي في الذراع نفسها، فهو يمر كـ "كابل توصيل" فقط في هذه المرحلة.
- في منطقة الكوع والساعد (Elbow and Forearm): أثناء نزوله، يمر العصب الزندي خلف النتوء الداخلي للكوع عبر ما يسمى النفق المرفقي (Cubital Tunnel). هذه المنطقة حرجة للغاية وهي موقع شائع للانضغاط. مباشرة بعد تجاوزه الكوع، يعطي فروعًا حركية لعضلتين هامتين في الساعد:
- العضلة القابضة الزندية للرسغ (Flexor Carpi Ulnaris - FCU): المسؤولة عن ثني الرسغ وإمالته للداخل.
- النصف الزندي من العضلة القابضة العميقة للأصابع (Flexor Digitorum Profundus - FDP): وتحديدًا الأوتار المسؤولة عن ثني المفصل الأخير لإصبعي الخنصر والبنصر.
(ملاحظة طبية: يشير فقدان هذه الوظائف في الساعد بالإضافة لوظائف اليد إلى ما يسمى "شلل مرتفع في العصب الزندي - High Ulnar Nerve Palsy").
- في منطقة اليد (The Hand): هنا يبرز الدور الجوهري والحيوي للعصب الزندي حقًا. يُطلق على العصب الزندي لقب "عصب الحركات الدقيقة"، حيث يوفر التعصيب الحركي لمجموعة حرجة من العضلات الداخلية (Intrinsic Muscles) في اليد، مرتبة حسب ترتيب تعصيبها النموذجي:
- عضلات الرانفة أو بروز الخنصر (Hypothenar muscles):
- العضلة المبعدة للخنصر (Abductor digiti minimi): تبعد إصبع الخنصر عن باقي الأصابع.
- العضلة القابضة للخنصر (Flexor digiti minimi): تثني إصبع الخنصر عند المفصل السنعي السلامي (MCP).
- العضلة المقابلة للخنصر (Opponens digiti minimi): تقابل إصبع الخنصر نحو الإبهام، وهي حاسمة لتكوين تجويف راحة اليد (Palmar Arch) الضروري للإمساك بالأشياء الأسطوانية.
- العضلات الخراطينية للبنصر والخنصر (Ring and small lumbricals): هذه العضلات حيوية للغاية؛ وظيفتها ثني مفصل (MCP) وبسط مفاصل (IP). فقدانها هو السبب الرئيسي لظهور "التشوه المخلبي".
- العضلات الوربية الظهرية والراحية (Dorsal and palmar interosseous muscles): العضلات الوربية الظهرية (عددها 4) تقوم بتبعيد الأصابع عن بعضها، بينما العضلات الوربية الراحية (عددها 3) تقوم بتقريبها. هذه العضلات مجتمعة ضرورية للتحكم الحركي الدقيق والقبضة القوية.
- العضلة المقربة للإبهام (Adductor pollicis): هي العضلة المقربة الأساسية للإبهام، وهي حاسمة للقرص القوي (Key Pinch) بين الإبهام والسبابة. بدونها، يضعف القرص بشكل ملحوظ.
- الرأس العميق للعضلة القابضة القصيرة للإبهام (Deep head of flexor pollicis brevis): تساهم في ثني مفصل MCP للإبهام وتقويته.
- العضلة الوربية الظهرية الأولى (First dorsal interosseous): غالبًا ما تكون آخر عضلة يعصبها العصب الزندي في مساره، وبالتالي غالبًا ما تكون آخر عضلة تتعافى بعد إصلاح العصب، أو أول عضلة تظهر ضعفًا في الآفات الانضغاطية التدريجية. إنها عضلة رئيسية لتبعيد وثبات إصبع السبابة، وفقدانها يسبب ضعفًا شديدًا في مسك القلم أو المفتاح.
- عضلات الرانفة أو بروز الخنصر (Hypothenar muscles):
التوزيع الحسي للعصب الزندي
إلى جانب دوره الحركي الجبار، يوفر العصب الزندي الإحساس لمناطق محددة لا غنى عنها للحماية واللمس الدقيق:
* إصبع الخنصر بالكامل (من الجهتين الراحية والظهرية).
* النصف الزندي (الداخلي) من إصبع البنصر.
* الجزء الزندي من راحة اليد وظهر اليد.
فقدان الإحساس في هذه المناطق لا يعني فقط عدم الشعور باللمس، بل يعرض المريض لخطر الحروق والجروح المتكررة دون أن يدرك ذلك.
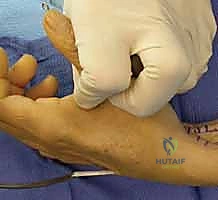
الأسباب الشائعة والمعقدة لشلل العصب الزندي
لا يحدث شلل العصب الزندي من فراغ، بل هو نتيجة لعدة عوامل تتراوح بين الإصابات الحادة والأمراض المزمنة. من خلال خبرة الأستاذ الدكتور محمد هطيف التي تتجاوز العشرين عامًا في مستشفيات صنعاء، يتم تصنيف أسباب شلل العصب الزندي إلى الفئات التالية:
- الإصابات الرضية الحادة (Trauma):
- الجروح القطعية: مثل الإصابة بالزجاج المكسور، أو السكاكين، أو حوادث العمل التي تؤدي إلى قطع مباشر للعصب في منطقة الساعد أو الرسغ.
- الكسور والخلع: كسور الكوع (خاصة كسور اللقمة الأنسية Medial Epicondyle) أو خلع مفصل الكوع يمكن أن يمزق أو يشد العصب الزندي بقوة.
- الانضغاط المزمن (Chronic Compression - Entrapment Neuropathies):
- متلازمة النفق المرفقي (Cubital Tunnel Syndrome): وهو السبب الأكثر شيوعًا. يحدث انضغاط للعصب عند الكوع نتيجة الاستناد المتكرر على الكوع، أو وجود زوائد عظمية، أو تضخم في الأربطة.
- متلازمة نفق غويون (Guyon's Canal Syndrome): انضغاط العصب عند مروره في الرسغ، وغالبًا ما يحدث بسبب أكياس زلالية (Ganglion Cysts)، أو كسور عظمة الخطاف (Hamate)، أو الاستخدام المتكرر لأدوات تهتز، أو عند راكبي الدراجات الهوائية (Cyclist's palsy).
- الأسباب الطبية (Iatrogenic):
- إصابة العصب عن طريق الخطأ أثناء جراحات سابقة في الكوع أو الرسغ.
- التثبيت الخاطئ لفترات طويلة بجبس ضيق يضغط على العصب.
- الأمراض الجهازية والعصبية:
- مرض السكري (Diabetic Neuropathy) الذي يجعل الأعصاب أكثر عرضة للتلف والانضغاط.
- الجذام (Leprosy): في بعض المناطق، يُعد الجذام سببًا رئيسيًا لتلف العصب الزندي وتكوين اليد المخلبية.
- الأورام العصبية الحميدة أو الخبيثة التي تنمو على العصب أو بجواره.
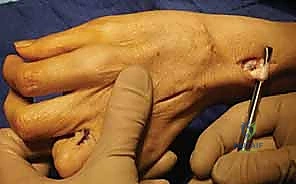
العلامات والأعراض السريرية: كيف تكتشف الإصابة؟
يتميز شلل العصب الزندي بعلامات سريرية واضحة ومميزة، والتي يقوم الأستاذ الدكتور محمد هطيف بتقييمها بدقة متناهية في عيادته بصنعاء. تعتمد الأعراض على مستوى الإصابة (عالية عند الكوع أم منخفضة عند الرسغ).
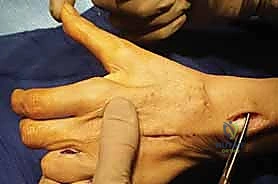
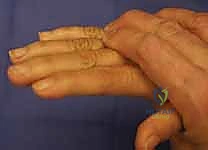
1. التشوه المخلبي الزندي (Ulnar Claw Hand)
هذه هي العلامة الأكثر شهرة وتشويهًا. تظهر بشكل رئيسي في إصبعي الخنصر والبنصر. وتحدث بسبب اختلال التوازن العضلي:
* شلل العضلات الخراطينية (التي تثني مفصل MCP وتبسط مفصل IP).
* في المقابل، تستمر العضلات الباسطة الطويلة (التي يغذيها العصب الكعبري) في سحب مفصل MCP للخلف (فرط بسط - Hyperextension).
* وتستمر العضلات القابضة الطويلة (التي يغذيها العصب المتوسط والزندي السليم في الإصابات المنخفضة) في ثني مفاصل الأصابع (IP joints).
* النتيجة: أصابع معقوفة تشبه المخلب. (ومن المفارقات الطبية المعروفة بـ "مفارقة العصب الزندي Ulnar Paradox"، أن التشوه المخلبي يكون أسوأ وأكثر وضوحًا في الإصابات المنخفضة عند الرسغ مقارنة بالإصابات العالية عند الكوع).
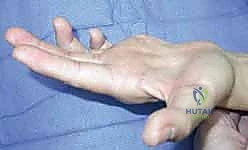
2. ضعف وفقدان وظائف اليد الحيوية
- علامة فرومنت (Froment's Sign): عند محاولة المريض الإمساك بقطعة ورق بين الإبهام والسبابة بقوة، ونظراً لشلل العضلة المقربة للإبهام (Adductor Pollicis)، يضطر المريض لثني المفصل الأخير للإبهام بشدة باستخدام العضلة القابضة الطويلة للإبهام (التي يغذيها العصب المتوسط) كآلية تعويضية.
- علامة وارتنبرغ (Wartenberg's Sign): ابتعاد إصبع الخنصر بشكل دائم عن باقي الأصابع، وعدم قدرة المريض على ضمه، بسبب شلل العضلات الوربية الراحية وتغلب العضلة الباسطة للخنصر.
- ضعف القبضة (Grip Strength Loss): يفقد المريض حوالي 50% من قوة قبضته الكلية، وتضعف قدرته على فتح العبوات أو استخدام الأدوات بشكل ملحوظ.
3. الضمور العضلي (Muscle Atrophy)
مع مرور الوقت، تضمر العضلات التي فقدت تغذيتها العصبية. يلاحظ المريض تجويفًا واضحًا بين الإبهام والسبابة (ضمور العضلة الوربية الظهرية الأولى)، وفقدان لبروز الخنصر (Hypothenar eminence).
جدول مقارنة: شلل العصب الزندي المرتفع مقابل المنخفض
| وجه المقارنة | الشلل المرتفع (فوق الكوع) | الشلل المنخفض (عند الرسغ) |
|---|---|---|
| مستوى الإصابة | النفق المرفقي، الذراع | نفق غويون، الرسغ |
| العضلات المتأثرة الإضافية | القابضة الزندية للرسغ (FCU)، القابضة العميقة للبنصر والخنصر (FDP) | العضلات الداخلية لليد فقط (الرانفة، الخراطينية، الوربية، المقربة للإبهام) |
| شدة التشوه المخلبي | أقل وضوحاً (بسبب شلل العضلات القابضة العميقة التي تسبب الثني) | شديد وواضح جداً (Ulnar Paradox) |
| ثني الرسغ | يميل الرسغ نحو الجهة الكعبرية (الخارجية) عند الثني | طبيعي غالباً |
| فقدان الإحساس | يشمل ظهر اليد الزندي والجهة الراحية | قد لا يشمل ظهر اليد (إذا كان الانضغاط بعد تفرع العصب الحسي الظهري) |
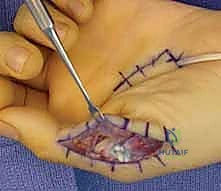
التقييم والتشخيص المتقدم مع الأستاذ الدكتور محمد هطيف
النجاح في جراحات نقل الأوتار يبدأ من التشخيص الدقيق. يُعرف الأستاذ الدكتور محمد هطيف بمنهجيته العلمية الصارمة في التقييم، حيث لا يعتمد فقط على الفحص السريري، بل يستخدم أحدث التقنيات التشخيصية لضمان وضع خطة علاجية مخصصة لكل مريض.
- الفحص السريري الشامل: اختبار قوة كل عضلة على حدة (Manual Muscle Testing)، تقييم زوايا المفاصل، فحص الإحساس الدقيق، والبحث عن علامات الانضغاط (مثل علامة تينيل Tinel's Sign).
- تخطيط كهربائية العضل وسرعة توصيل العصب (EMG/NCS): هذا الفحص أساسي لتحديد مكان الإصابة بدقة، ومدى شدتها (هل هو قطع كامل أم انضغاط جزئي)، ومعرفة ما إذا كانت هناك علامات على تعافي العصب (Reinnervation).
- التصوير بالموجات فوق الصوتية (Ultrasound) والرنين المغناطيسي (MRI): تستخدم هذه التقنيات الحديثة لرؤية العصب مباشرة، وتحديد وجود أورام، أكياس، أو تمزقات في العصب، وتقييم حالة العضلات (هل تحولت إلى دهون أم ما زالت قابلة للاستجابة).
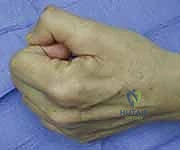
الخيارات العلاجية: متى ننتظر ومتى نتدخل جراحياً؟
ليس كل مريض مصاب بشلل العصب الزندي يحتاج فوراً إلى نقل الأوتار. الخطة العلاجية تعتمد على سبب الإصابة ومدتها.
العلاج التحفظي (المراقبة والانتظار)
إذا كانت الإصابة عبارة عن انضغاط خفيف، أو بعد إصلاح جراحي مباشر لعصب مقطوع حديثاً، يتم اللجوء إلى العلاج التحفظي بانتظار نمو العصب (ينمو العصب بمعدل 1 ملم يومياً). يشمل هذا العلاج:
* الجبائر (Splinting): استخدام جبائر خاصة تمنع فرط بسط مفاصل (MCP) لمنع التشوه المخلبي الثابت، وتسهيل عمل اليد.
* العلاج الطبيعي: للحفاظ على ليونة المفاصل ومنع التيبس (Contractures). المفصل المتيبس لا يمكن علاجه بنقل الأوتار لاحقاً.
متى نلجأ إلى جراحة نقل الأوتار (Tendon Transfer)؟
يلجأ الأستاذ الدكتور محمد هطيف إلى جراحات نقل الأوتار الترميمية في الحالات التالية:
1. عدم وجود أمل في تعافي العصب: إذا مر أكثر من 12 إلى 18 شهراً على الإصابة دون أي تحسن في تخطيط الأعصاب. بعد هذه الفترة، تضمر العضلات بشكل لا رجعة فيه ولا تستجيب حتى لو وصلها العصب.
2. الإصابات العالية جداً: حيث يحتاج العصب لسنوات للوصول إلى عضلات اليد، وفي هذه الأثناء تكون العضلات قد تليفت.
3. المرضى كبار السن: حيث يكون معدل نمو وتجدد الأعصاب بطيئاً جداً.
4. كإجراء مساعد (Internal Splint): في بعض الأحيان، يتم إجراء نقل أوتار مبكر بالتزامن مع إصلاح العصب، ليعمل كـ "جبيرة داخلية" تمنع التشوه لحين تعافي العصب.
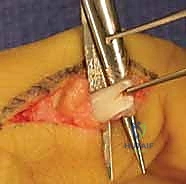
المبادئ الذهبية لجراحة نقل الأوتار
جراحة نقل الأوتار هي عبارة عن إعادة هندسة ميكانيكية لليد. لكي تنجح العملية، يلتزم الأستاذ الدكتور محمد هطيف بالمبادئ العالمية الصارمة (مبادئ Boyes و Brand):
- ليونة المفاصل: يجب أن تكون المفاصل التي سيعمل عليها الوتر المنقول مرنة تماماً. لا يمكن لوتر منقول أن يحرك مفصلاً متيبساً.
- الاستغناء عن العضلة المانحة (Expendability): يجب أن يكون فقدان العضلة المنقولة لا يسبب عجزاً وظيفياً جديداً للمريض. يجب أن يكون هناك عضلة أخرى تقوم بنفس عملها.
- القوة المناسبة (Adequate Strength): العضلة المنقولة تفقد عادة درجة واحدة من قوتها (على مقياس من 5) بعد النقل. لذا يجب اختيار عضلة قوية جداً (درجة 5/5).
- مدى الحركة (Excursion): يجب أن يكون مدى انقباض العضلة المانحة مشابهاً لمدى انقباض العضلة المشلولة لضمان حركة كاملة للمفصل.
- التآزر العضلي (Synergy): يفضل نقل الأوتار التي تعمل بالتآزر مع الوظيفة المطلوبة (مثلاً: استخدام عضلة باسطة للرسغ لتعويض عضلة قابضة للأصابع، لأن الرسغ يبسط تلقائياً عند قبض الأصابع).
- خط السحب المباشر (Straight Line of Pull): يجب وضع الوتر في خط مستقيم قدر الإمكان لتجنب الاحتكاك وفقدان القوة.
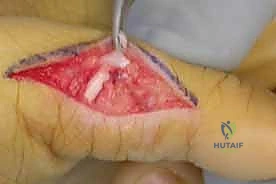
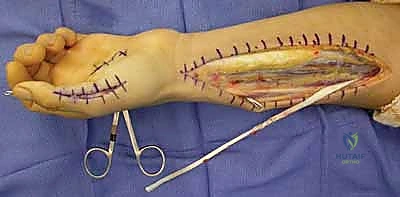
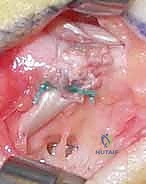
الدليل الجراحي خطوة بخطوة: كيف يعيد الدكتور هطيف وظيفة اليد؟
تُجرى العملية عادة تحت التخدير الموضعي للذراع (Brachial Plexus Block) أو التخدير العام، في بيئة معقمة تماماً، وباستخدام أدوات الجراحة الميكروسكوبية الدقيقة (Microsurgery) التي يبرع فيها الأستاذ الدكتور محمد هطيف.
الهدف الجراحي في حالة شلل العصب الزندي ينقسم إلى ثلاثة أهداف رئيسية، يتم معالجتها في عملية واحدة شاملة:
الهدف الأول: تصحيح التشوه المخلبي (Correction of Clawing)
الهدف هنا هو منع فرط بسط مفاصل (MCP) لتتمكن العضلات الباسطة الطويلة من بسط المفاصل الطرفية (IP).
* تقنية (Zancolli Lasso): وهي من أشهر التقنيات وأكثرها فعالية. يقوم الدكتور هطيف بأخذ وتر العضلة القابضة السطحية للأصابع (FDS) لإصبع الوسطى أو البنصر، ويقوم بشقه، ثم يمرره من تحت أربطة البكرات (A1 Pulley) في الأصابع المصابة (الخنصر والبنصر)، ويخيطه على نفسه لتشكيل "حلقة" أو "لاسو". هذا يمنع مفصل MCP من الرجوع للخلف، ويصحح المخلب فوراً.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك