التهاب مفصل الكتف الاصطناعي: دليل شامل للتشخيص والعلاج المتقدم في صنعاء مع الأستاذ الدكتور محمد هطيف
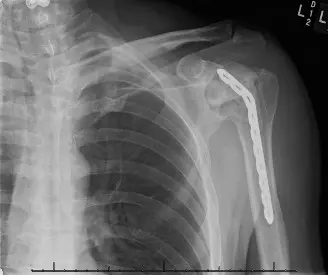
الخلاصة الطبية
التهاب مفصل الكتف الاصطناعي هو مضاعفة خطيرة تحدث بعد جراحة استبدال الكتف، تسبب الألم وتحد من الحركة. يشمل العلاج المتقدم تنظيف الجرح بالمضادات الحيوية أو استبدال المفصل على مرحلتين، مع التركيز على التشخيص الدقيق والتعافي الشامل لضمان أفضل النتائج.
الخلاصة الطبية السريعة: التهاب مفصل الكتف الاصطناعي هو مضاعفة خطيرة تحدث بعد جراحة استبدال الكتف، تسبب الألم وتحد من الحركة. يشمل العلاج المتقدم تنظيف الجرح بالمضادات الحيوية أو استبدال المفصل على مرحلتين، مع التركيز على التشخيص الدقيق والتعافي الشامل لضمان أفضل النتائج.
مقدمة
يُعد استبدال مفصل الكتف (Total Shoulder Arthroplasty - TSA) إجراءً جراحيًا فعالًا لتخفيف الألم واستعادة وظيفة الكتف لدى مرضى التهاب المفاصل الشديد أو إصابات الكتف المعقدة. ومع تزايد أعداد هذه العمليات، يزداد أيضًا الوعي بالمضاعفات المحتملة وكيفية إدارتها. من بين هذه المضاعفات، يبرز "التهاب المفصل الاصطناعي حول المفصل" (Periprosthetic Joint Infection - PJI) كتحدٍ كبير يواجه المرضى والأطباء على حد سواء.
إن التهاب مفصل الكتف الاصطناعي ليس مجرد عدوى بسيطة؛ بل هو حالة معقدة يمكن أن تدمر نتائج الجراحة الأصلية، وتسبب ألمًا شديدًا، وتحد من حركة الكتف بشكل كبير، وتتطلب غالبًا تدخلات جراحية متعددة ومعقدة. تؤثر هذه الحالة سلبًا على جودة حياة المريض وتزيد من الأعباء الصحية والاقتصادية.
في صنعاء، يقدم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، خبرة رائدة في تشخيص وإدارة حالات التهاب مفصل الكتف الاصطناعي المعقدة. يلتزم الدكتور هطيف بأحدث البروتوكولات العالمية والتقنيات المتقدمة لضمان أفضل فرص الشفاء لمرضاه، بدءًا من التشخيص الدقيق وصولًا إلى خطط العلاج المخصصة وإعادة التأهيل الشاملة. يهدف هذا الدليل الشامل إلى تزويد المرضى بفهم واضح لهذه الحالة، وكيفية تشخيصها، وخيارات العلاج المتاحة، وما يمكن توقعه خلال رحلة التعافي.
ما هو التهاب مفصل الكتف الاصطناعي
التهاب المفصل الاصطناعي حول المفصل (PJI) هو عدوى بكتيرية تصيب الأنسجة المحيطة بالمفصل الاصطناعي المزروع في الكتف. يمكن أن تحدث هذه العدوى بعد فترة قصيرة من الجراحة (عدوى حادة) أو بعد أشهر أو حتى سنوات (عدوى مزمنة). تُعد هذه العدوى من أخطر المضاعفات التي يمكن أن تحدث بعد استبدال مفصل الكتف، سواء كان استبدالًا كليًا تشريحيًا (TSA) أو استبدالًا عكسيًا (rTSA).
مدى شيوع التهاب مفصل الكتف الاصطناعي
تتراوح تقديرات حدوث التهاب مفصل الكتف الاصطناعي بعد الاستبدال الأولي لمفصل الكتف من 0.5% إلى 3.5%. قد تختلف هذه الأرقام بناءً على عوامل مثل تعريف العدوى، طرق المراقبة، وخصائص المرضى. بالنسبة للاستبدال العكسي الكلي لمفصل الكتف (rTSA)، تشير بعض الدراسات إلى معدل أعلى قليلًا، ربما بسبب تعقيد الجراحة الأكبر، أو اختلاف التركيبة السكانية للمرضى، أو التلف الأكبر للأنسجة الرخوة أثناء الإجراء. إن التشخيص المبكر والإدارة الفعالة ضروريان لتحقيق نتائج ناجحة وتجنب المضاعفات طويلة الأمد.
التشريح الحيوي لمفصل الكتف
فهم التشريح الجراحي والآليات الحيوية لمفصل الكتف أمر بالغ الأهمية، ليس فقط لعمليات استبدال الكتف الأولية ولكن بشكل خاص لإجراءات المراجعة المتعلقة بالتهاب المفصل الاصطناعي. في حالات العدوى، غالبًا ما تكون مستويات الأنسجة متضررة، وهناك فقدان للعظام، ونسيج ندبي، مما يتطلب معرفة دقيقة بالهياكل الحيوية لتجنب أي إصابات محتملة.
المدخل الجراحي الشائع
يعتبر المدخل الدلتالي الصدري (Deltopectoral approach) هو الأكثر شيوعًا لكل من عمليات استبدال الكتف الأولية والمراجعة. يقع هذا المستوى بين العضلة الدالية (التي يغذيها العصب الإبطي) جانبيًا والعضلة الصدرية الكبرى (التي يغذيها العصبان الصدريان الأوسط والجانبي) وسطيًا.
الهياكل الحيوية المعرضة للخطر
خلال هذا المدخل وأي مراجعة لاحقة، تكون بعض الهياكل الحيوية معرضة للخطر، ويجب على الجراحين، مثل الأستاذ الدكتور محمد هطيف ، توخي أقصى درجات الحذر لحمايتها:
- الوريد الرأسي: يقع في الأخدود الدلتالي الصدري، وعادة ما يتم ربطه أو سحبه بعيدًا.
- العصب الإبطي: يمتد أسفل مفصل الكتف، على بعد حوالي 5-7 سم من الأخرم، ويلتف حول العنق الجراحي للعظم العضدي. يكون هذا العصب عرضة للإصابة بشكل خاص أثناء إزالة مكونات العظم العضدي، أو التحرير الواسع للمحفظة المفصلية، أو تحضير عظم الكالكر.
- العصب العضدي الجلدي: يخترق العضلة الغرابية العضدية. على الرغم من أنه أقل شيوعًا للإصابة المباشرة خلال المداخل القياسية، إلا أن التشريح الواسع حول الناتئ الغرابي أو تحرير الأعصاب قد يعرضه للخطر.
- الضفيرة العضدية: تقع عميقًا ووسطيًا للناتئ الغرابي، وتحميها الأوتار المشتركة. قد يؤدي السحب المفرط أو التشريح الإنسي إلى إتلافها.
- وتر العضلة تحت الكتف: هو القيد الأمامي الأساسي للأنسجة الرخوة، والذي يجب قطعه وإصلاحه. في عمليات المراجعة بسبب العدوى، قد يكون هذا الوتر متندبًا أو ضعيفًا أو ناقصًا، مما يؤثر على استقرار ووظيفة الكتف بعد الجراحة.
تقييم جودة العظام
يُعد تقييم مخزون العظام أمرًا حاسمًا في حالات التهاب المفصل الاصطناعي. يمكن أن تؤدي العدوى المزمنة إلى تآكل العظام (osteolysis)، مما قد يتطلب ترقيع العظام أو استخدام زرعات خاصة. يكون التجويف الحقاني (glenoid) عرضة بشكل خاص لفقدان العظام، مما يتطلب تقييمًا دقيقًا. كما أن فقدان العظم العضدي يمكن أن يعقد إزالة الساق وإعادة زرعها.
الميكانيكا الحيوية للكتف بعد العدوى
من الناحية الميكانيكية الحيوية، يهدف العلاج إلى القضاء على العدوى مع استعادة الاستقرار الوظيفي ونطاق الحركة. في حالات النقص الكبير في الكفة المدورة أو فقدان العظام، والذي غالبًا ما يُصادف بعد جراحات متعددة لالتهاب المفصل الاصطناعي، قد يكون الاستبدال العكسي الكلي لمفصل الكتف (rTSA) هو الحل، حتى لو كان الاستبدال الأولي تشريحيًا (aTSA). يغير الاستبدال العكسي مركز الدوران، مستفيدًا من العضلة الدالية لتعويض خلل الكفة المدورة. ومع ذلك، فإن طبيعة الاستبدال العكسي المقيدة يمكن أن تضع ضغطًا أعلى على التجويف الحقاني، مما يجعل ارتخاء التجويف الحقاني مصدر قلق، خاصة في سرير عظمي مصاب أو متضرر مسبقًا. يجب أن يوازن اختيار الزرعات المقيدة (rTSA) وغير المقيدة (aTSA) بين التحكم في العدوى، وسلامة الأنسجة الرخوة، وجودة العظام، والمتطلبات الوظيفية الخاصة بالمريض.
الأسباب وعوامل الخطر
يُعد التهاب مفصل الكتف الاصطناعي نتيجة لتفاعل معقد بين عوامل تتعلق بالمريض، والإجراء الجراحي، والميكروبات. فهم هذه العوامل يساعد في الوقاية من العدوى وتشخيصها مبكرًا.
عوامل الخطر المتعلقة بالمريض
تزيد بعض الحالات الصحية الموجودة مسبقًا من خطر الإصابة بالعدوى بعد جراحة استبدال الكتف:
- داء السكري: يؤثر على الاستجابة المناعية وقدرة الجسم على الشفاء.
- السمنة المفرطة: تزيد من صعوبة الجراحة وتؤثر على التئام الجروح.
- التهاب المفاصل الروماتويدي: يضعف الجهاز المناعي ويزيد من الالتهاب.
- تثبيط المناعة: استخدام الأدوية المثبطة للمناعة (مثل الكورتيكوستيرويدات) يجعل الجسم أكثر عرضة للعدوى.
- الأورام الخبيثة النشطة: تضعف الجهاز المناعي العام للمريض.
- العدوى السابقة: وجود تاريخ من العدوى في أي مكان بالجسم يزيد من المخاطر.
- سوء التغذية: يؤثر على قدرة الجسم على الشفاء ومكافحة العدوى.
- التدخين: يقلل من تدفق الدم إلى الأنسجة ويعيق عملية الشفاء.
عوامل الخطر المتعلقة بالإجراء الجراحي
يمكن أن تساهم بعض الجوانب المتعلقة بالجراحة نفسها في خطر العدوى:
- وقت الجراحة الطويل: يزيد من تعرض الأنسجة للهواء والميكروبات.
- نقل الدم: قد يزيد من خطر العدوى.
- التشريح الواسع للأنسجة الرخوة: يمكن أن يضر بالأنسجة ويقلل من قدرتها على مقاومة العدوى.
- الخبرة الجراحية: تلعب خبرة الجراح دورًا حاسمًا في تقليل المخاطر.
العوامل الميكروبية
نوع البكتيريا المسببة للعدوى يلعب دورًا رئيسيًا في كيفية تطور العدوى واستجابتها للعلاج:
- بكتيريا Cutibacterium acnes (سابقًا Propionibacterium acnes ): كانت تاريخيًا مسببًا رئيسيًا لعدوى الكتف الاصطناعي. تتميز هذه البكتيريا بطبيعتها الكامنة (indolent) وميلها للتواجد ضمن فلورا الجلد الطبيعية في منطقة الكتف، وغالبًا ما تظهر بأعراض خفية. ومع تحسن تقنيات التعقيم وبروتوكولات تحضير الجلد قبل الجراحة، قد تتغير نسبة انتشارها، لكنها لا تزال اعتبارًا مهمًا.
- بكتيريا Staphylococcus aureus (المكورات العنقودية الذهبية، بما في ذلك سلالات MSSA/MRSA): من المسببات الشائعة للعدوى.
- المكورات العنقودية سلبية التخثر (Coagulase-negative staphylococci): مجموعة أخرى شائعة من البكتيريا.
- العصيات سلبية الجرام (Gram-negative bacilli): يمكن أن تسبب عدوى، خاصة في الحالات المعقدة.
يُعد التشخيص المبكر أمرًا بالغ الأهمية للإدارة الناجحة. في صنعاء، يركز الأستاذ الدكتور محمد هطيف على تقييم شامل لعوامل الخطر وتحديد المسبب الدقيق للعدوى لضمان خطة علاجية فعالة.
الأعراض
يمثل التهاب مفصل الكتف الاصطناعي تحديًا تشخيصيًا في الكتف بسبب طبيعة أعراضه التي غالبًا ما تكون خفية مقارنة بالتهابات المفاصل الاصطناعية في الأطراف السفلية. يمكن أن تتداخل هذه الأعراض مع مشاكل ميكانيكية أخرى أو ارتخاء غير معدي للمفصل أو أمراض الكفة المدورة.
الأعراض الشائعة لالتهاب مفصل الكتف الاصطناعي
- الألم: هو العرض الأكثر شيوعًا، ولكنه غير محدد ويمكن أن يتداخل مع مشاكل أخرى. قد يكون الألم مستمرًا، أو يزداد سوءًا مع الحركة، أو حتى في الراحة.
- التيبس (الصلابة): قد يلاحظ المريض صعوبة في تحريك الكتف أو نطاق حركة محدودًا.
- الدفء والاحمرار: قد يشعر المريض بدفء في منطقة الكتف المصابة، وقد يلاحظ احمرارًا في الجلد.
- التورم: يمكن أن يحدث تورم حول المفصل، مما يشير إلى وجود التهاب.
- تشكل الناسور الجلدي (Sinus tract formation): وهو ممر يخرج من المفصل إلى سطح الجلد. يُعد هذا العرض تشخيصيًا للعدوى ولكنه غالبًا ما يظهر في المراحل المتأخرة من العدوى المزمنة.
- الحمى والتوعك: قد تظهر علامات جهازية مثل الحمى والشعور العام بالمرض، وهي أكثر شيوعًا في العدوى الحادة.
- النزيف أو الإفرازات من الجرح: أي إفرازات غير طبيعية من موقع الجراحة يجب أن تثير الشك في وجود عدوى.
التمييز بين العدوى الحادة والمزمنة
يُعد التمييز بين التهاب المفصل الاصطناعي الحاد والمزمن أمرًا بالغ الأهمية لأنه يحدد الاستراتيجية العلاجية المثلى:
- التهاب المفصل الاصطناعي الحاد: يحدث عادةً خلال 3 أشهر بعد الجراحة. غالبًا ما تكون الأعراض أكثر وضوحًا وتشمل ألمًا حادًا، احمرارًا، تورمًا، وربما حمى.
- التهاب المفصل الاصطناعي المزمن: يحدث بعد 3 أشهر من الجراحة. قد تكون الأعراض أكثر خفية وتدريجية، وتقتصر على الألم المزمن والتيبس، مما يجعل التشخيص أكثر صعوبة.
إذا كنت تعاني من أي من هذه الأعراض بعد جراحة استبدال الكتف، فمن الضروري استشارة طبيب متخصص على الفور. في صنعاء، يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في تقييم هذه الأعراض المعقدة وتحديد التشخيص الصحيح.
التشخيص
يُعد التخطيط الدقيق قبل الجراحة حجر الزاوية في الإدارة الناجحة لالتهاب مفصل الكتف الاصطناعي. يتضمن ذلك إجراء فحص تشخيصي شامل، وتخطيط جراحي استراتيجي، وتحسين صحة المريض.
الفحص التشخيصي الشامل
-
التقييم السريري:
- تاريخ المريض: تفاصيل دقيقة عن بداية الأعراض، الجراحات السابقة، الأمراض المصاحبة، واستخدام المضادات الحيوية.
- الفحص البدني: تقييم الألم، نطاق الحركة، الدفء، التورم، الاحمرار، ووجود أي ناسور جلدي.
-
الفحوصات المخبرية:
-
علامات الالتهاب في الدم:
- بروتين سي التفاعلي (CRP) ومعدل ترسيب كرات الدم الحمراء (ESR): على الرغم من أنها غير محددة، إلا أن القيم المرتفعة باستمرار أو المتزايدة تشير بقوة إلى وجود عدوى.
- البروكالسيتونين (Procalcitonin): قد يكون مفيدًا في الحالات الحادة.
- تعداد خلايا الدم البيضاء (WBC) مع التفاضل.
-
علامات الالتهاب في الدم:
-
الفحوصات التصويرية:
- الأشعة السينية العادية (Plain Radiographs): لتقييم الارتخاء، تآكل العظام، هجرة المكونات، أو تكلسات الأنسجة الرخوة. الصور الأساسية ضرورية للمقارنة.
- الأشعة المقطعية (CT Scan): قيمة في تقييم فقدان العظام، خاصة سلامة التجويف الحقاني، والقطع المعدنية السابقة، والتخطيط للمراجعات المعقدة.
- التصوير بالرنين المغناطيسي (MRI): فائدته محدودة بسبب التداخل من الزرعات المعدنية، ولكنه قد يكون مفيدًا لتقييم الأنسجة الرخوة إذا كانت هناك أسئلة محددة (مثل سلامة الكفة المدورة في حالات غير مصابة بالعدوى).
- مسح الطب النووي: يمكن أن يساعد مسح العظام بالتقنيتيوم-99m ومسح كريات الدم البيضاء الموسومة بالإنديوم-111 في التمييز بين العدوى والارتخاء غير المعدي، خاصة في الحالات المشكوك فيها. المسح المدمج أكثر تحديدًا.
- مسح PET: يكتسب مسح الفلور-18 فلوروديوكسي جلوكوز (FDG-PET) زخمًا كوسيلة تصوير عالية الحساسية والنوعية لالتهاب المفصل الاصطناعي، خاصة عندما تكون الاختبارات الأخرى غير حاسمة.
-
شفط السائل المفصلي (Joint Aspiration):
-
الخطوة التشخيصية الأكثر أهمية:
يتم إجراؤها في ظروف معقمة تمامًا، ويفضل أن يكون المريض قد توقف عن المضادات الحيوية لمدة أسبوعين على الأقل. تُرسل العينات إلى:
- تعداد الخلايا والتمييز: عدد خلايا الدم البيضاء > 3000 خلية/ميكرولتر مع > 80% من العدلات يشير بقوة إلى العدوى.
- صبغة جرام.
- مزارع هوائية ولا هوائية: حاسمة لتحديد المسبب الميكروبي واختبار حساسية المضادات الحيوية. الحضانة الممتدة للمزارع (حتى 14 يومًا) ضرورية للكائنات البطيئة النمو مثل Cutibacterium acnes .
- التشخيص الجزيئي: يتميز اختبار ألفا-ديفنسين في السائل الزليلي بحساسية ونوعية عالية لالتهاب المفصل الاصطناعي، ويوفر نتائج سريعة. يمكن لاختبارات PCR الكشف عن الحمض النووي البكتيري ولكن قد تعاني من نتائج إيجابية كاذبة بسبب التلوث السابق أو الكائنات غير الحية.
-
الخطوة التشخيصية الأكثر أهمية:
يتم إجراؤها في ظروف معقمة تمامًا، ويفضل أن يكون المريض قد توقف عن المضادات الحيوية لمدة أسبوعين على الأقل. تُرسل العينات إلى:
تحسين صحة المريض قبل الجراحة
- إدارة الأمراض المصاحبة: التحكم الشديد في مرض السكري، الإقلاع عن التدخين، وتحسين الحالة التغذوية.
- "إجازة المضادات الحيوية": يجب إجراء الشفط لأخذ المزارع بعد التوقف عن المضادات الحيوية لمدة أسبوعين لزيادة فرص الحصول على عينات دقيقة.
في صنعاء، يتبع الأستاذ الدكتور محمد هطيف بروتوكولًا تشخيصيًا صارمًا لضمان تحديد دقيق للعدوى ووضع خطة علاجية مخصصة لكل مريض.

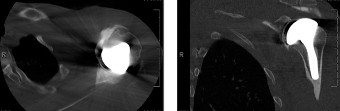
شكل 1: صورة تخطيط ما قبل الجراحة، توضح غالبًا أشعة سينية أو إعادة بناء بالأشعة المقطعية لتقييم فقدان العظام وتوجيه اختيار الزرعة لجراحة المراجعة.
خيارات العلاج المتقدمة
تعتمد إدارة التهاب مفصل الكتف الاصطناعي المعقدة بشكل كبير على عدة عوامل، بما في ذلك مدى حدة العدوى، ضراوة الكائنات المسببة، عوامل المريض، مدى تلف الأنسجة، واستقرار الزرعة. تتراوح استراتيجيات العلاج من تنظيف الجرح والمحافظة على الزرعة (DAIR) إلى استبدال المفصل على مرحلة واحدة أو مرحلتين، وفي الحالات الشديدة، إجراءات الإنقاذ.
المبادئ العامة لجراحة التهاب المفصل الاصطناعي
- التعقيم القياسي: الالتزام الصارم بمبادئ الجراحة المعقمة.
- الوصول الموسع: غالبًا ما تتطلب شقوقًا أطول وتحريرًا أكثر قوة بسبب الأنسجة المتندبة.
- تنظيف شامل: إزالة جميع الأنسجة الرخوة غير الحية أو الملتهبة أو المصابة. يشمل ذلك الغشاء الزليلي، الأنسجة الحبيبية، وأي بقايا من غلاف الأسمنت (إذا كانت المكونات ستُزال).
- غسيل مكثف: غسيل نابض بكميات وفيرة من المحلول الملحي (مثل 6-9 لترات) أمر حاسم لتقليل الحمل البكتيري.
- مزارع الأنسجة المتعددة: تُرسل 5-6 عينات من الأنسجة حول المفصل من مواقع مختلفة (مثل المحفظة، الغشاء الزليلي، واجهة العظم-الزرعة) لإجراء مزارع هوائية ولا هوائية، مع حضانة ممتدة.
- تفكيك الغشاء الحيوي (Biofilm): لعملية DAIR، يعد فرك أسطح الزرعة بقوة بفرشاة معقمة أمرًا ضروريًا لتفكيك الغشاء الحيوي.
- حماية الأعصاب والأوعية الدموية: الوعي المستمر بالعصب الإبطي، الضفيرة العضدية، والأوعية المرتبطة بها.
تنظيف الجرح والمضادات الحيوية والمحافظة على الزرعة (DAIR)
- دواعي الاستعمال: التهاب المفصل الاصطناعي الحاد (أقل من 3-6 أسابيع بعد الجراحة) أو العدوى الحادة المنقولة بالدم لزرعة ثابتة وغير مرتخية، عدم وجود ناسور جلدي، وتحديد كائن حيوي حساس للمضادات الحيوية.
-
التقنية:
- مدخل دلتالي صدري قياسي.
- فتح المحفظة، تنظيف جميع الأنسجة الزليلية والحبيبية المصابة.
- غسيل شامل للمفصل.
- فرك جميع أسطح الزرعة التي يمكن الوصول إليها (رأس العضد، مكون التجويف الحقاني، طوق الساق) بقوة بفرشاة معقمة لتفكيك الغشاء الحيوي.
- تبديل المكونات المعيارية (البطانة البولي إيثيلين إن وجدت، رأس العضد).
- وضع مصرف (drain).
- إغلاق الجرح طبقة بعد طبقة.
- إعطاء مضادات حيوية جهازية خاصة بالزرع لمدة طويلة (عادة 6-12 أسبوعًا، وربما أطول لـ *C. ac
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك