نقل العضلة المستقيمة الفخذية لعلاج مشية الركبة المتيبسة في الشلل الدماغي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
نقل العضلة المستقيمة الفخذية هو إجراء جراحي متخصص يعالج مشية الركبة المتيبسة لدى أطفال الشلل الدماغي، حيث يتم فصل العضلة المستقيمة الفخذية وإعادة زرعها كعضلة قابضة للركبة لتحسين نمط المشي، مما يقلل من التعثر ويحسن الحركة الوظيفية بشكل كبير.
الخلاصة الطبية السريعة: نقل العضلة المستقيمة الفخذية (Rectus Femoris Transfer) هو إجراء جراحي دقيق ومتخصص يُعد ثورة في علاج "مشية الركبة المتيبسة" لدى الأطفال والبالغين المصابين بالشلل الدماغي. تعتمد هذه الجراحة على فصل العضلة المستقيمة الفخذية من مكان التصاقها في الركبة وإعادة توجيهها وزرعها كعضلة قابضة (ثانية) للركبة بدلاً من كونها باسطة، مما يصحح الخلل الميكانيكي، ويحسن زاوية انثناء الركبة أثناء المشي، ويقلل بشكل جذري من حوادث التعثر والسقوط. يُعد الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز 20 عاماً، المرجع الطبي الأول في اليمن لإجراء هذه الجراحات المعقدة ضمن منظومة الجراحة متعددة المستويات لحدث واحد (SEMLS).

مقدمة: أمل جديد للأطفال المصابين بمشية الركبة المتيبسة
هل تلاحظ أن طفلك يعاني من صعوبة بالغة في ثني ركبته أثناء المشي؟ هل يتعثر بشكل متكرر، أو يضطر لجر قدمه على الأرض، أو لا يستطيع مجاراة أقرانه في ساحة اللعب بسبب مشية تبدو "متخشبة" أو "متيبسة"؟ هذه الحالة، المعروفة طبياً باسم مشية الركبة المتيبسة (Stiff-Knee Gait)، ليست مجرد عرض عابر، بل هي نتيجة ميكانيكية حيوية معقدة لفرط نشاط وتشنج العضلة المستقيمة الفخذية لدى الأطفال المصابين بالشلل الدماغي (Cerebral Palsy - CP).
إن تأثير هذه الحالة يتجاوز مجرد الشكل الخارجي للمشي؛ فهي تستنزف طاقة الطفل بشكل هائل، وتؤدي إلى تآكل مبكر في المفاصل، وتؤثر بعمق على حالته النفسية وثقته بنفسه وقدرته على الاستقلالية والمشاركة الاجتماعية.
في عياداتنا في صنعاء، نقدم بارقة أمل حقيقية وحلاً جراحياً متقدماً ومثبتاً علمياً لهذه المعضلة، وهو جراحة نقل العضلة المستقيمة الفخذية (Rectus Femoris Transfer). هذا الإجراء الدقيق يُعد حجر الزاوية في تصحيح تشوهات المشي المعقدة، ويهدف إلى استعادة الديناميكية الطبيعية لحركة الطرف السفلي.
يقود هذا التوجه الطبي المتقدم في اليمن الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري بجامعة صنعاء، واستشاري جراحة عظام الأطفال. بفضل استخدامه لأحدث التقنيات العالمية مثل الجراحة الميكروسكوبية الدقيقة، ومناظير المفاصل بتقنية 4K، والتزامه الصارم بالأمانة الطبية والممارسات المبنية على الدليل العلمي، يضمن الأستاذ الدكتور محمد هطيف تقديم رعاية بمقاييس عالمية لأطفالنا، مما يفتح أمامهم أبواباً نحو مستقبل أكثر إشراقاً وحرية في الحركة.

الفهم العميق للشلل الدماغي وتأثيره على الجهاز الحركي
لفهم أهمية هذا الإجراء الجراحي، يجب أولاً أن ندرك طبيعة الشلل الدماغي. الشلل الدماغي ليس مرضاً واحداً، بل هو مجموعة من الاضطرابات العصبية التي تؤثر بشكل أساسي على قدرة الشخص على الحركة، والحفاظ على التوازن، والوضعية الصحيحة. يحدث هذا الخلل نتيجة لتلف أو تطور غير طبيعي في الدماغ النامي (الجهاز العصبي المركزي)، وعادة ما يحدث ذلك قبل الولادة، أو أثناءها، أو في السنوات الأولى من حياة الطفل.
التطور السريري للتشوهات العضلية الهيكلية
من أهم الحقائق الطبية التي يشدد عليها الأستاذ الدكتور محمد هطيف هي أن إصابة الدماغ في الشلل الدماغي هي إصابة ثابتة (غير تقدمية)؛ أي أن التلف في الدماغ لا يزداد سوءاً مع مرور الوقت. ولكن، المظاهر السريرية والتشوهات في العضلات والعظام هي تقدمية وتتدهور مع نمو الطفل.
- المرحلة الديناميكية (عادة من الولادة حتى سن 6 سنوات): في هذه المرحلة، تكون العضلات ذات طول طبيعي في وضع الراحة، ولكنها تعاني من "الشناج" أو التشنج (Spasticity). هذا يعني أن العضلة تستجيب بشكل مبالغ فيه وعنيف لأي محاولة للتمدد أو تحميل الوزن.
- المرحلة الثابتة (التقلصات العضلية - من سن 6 إلى 10 سنوات فما فوق): مع استمرار التشنج ونمو عظام الطفل بشكل أسرع من نمو العضلات المتشنجة، تتحول الحالة من مجرد تشنج حركي إلى قصر عضلي ثابت (Fixed Contracture). تصبح العضلة أقصر من الطبيعي بشكل دائم، مما يؤدي إلى تشوهات في المفاصل وصعوبة بالغة في الحركة.
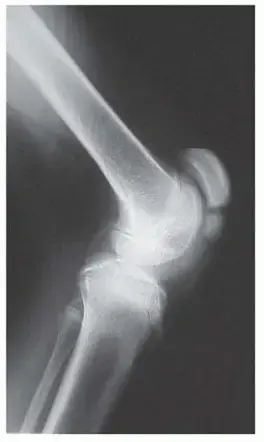
مشية الركبة المتيبسة: الأعراض والميكانيكا الحيوية
تُعد مشية الركبة المتيبسة واحدة من أكثر أنماط المشي المرضية شيوعاً وإعاقة لدى الأطفال المصابين بالشلل الدماغي التشنجي (خاصة الشلل المزدوج Spastic Diplegia).
كيف تبدو مشية الركبة المتيبسة؟
في الدورة الطبيعية للمشي (Gait Cycle)، عندما ترفع قدمك عن الأرض لتأرجحها للأمام (مرحلة التأرجح - Swing Phase)، يجب أن تنثني الركبة بزاوية تصل إلى حوالي 60 درجة لضمان عدم احتكاك القدم بالأرض. في حالة مشية الركبة المتيبسة، يحدث الآتي:
* فقدان انثناء الركبة (Loss of Knee Flexion): تظل الركبة شبه مستقيمة أو تنثني بزاوية ضئيلة جداً أثناء مرحلة التأرجح.
* تأخر ذروة الانثناء: حتى وإن حدث بعض الانثناء، فإنه يحدث في وقت متأخر جداً من دورة المشي، مما يجعله غير فعال.
الأعراض والمضاعفات اليومية
هذا الخلل الميكانيكي يؤدي إلى سلسلة من المشاكل التي يلاحظها الآباء بوضوح:
* جر الأصابع (Toe Drag): بما أن الركبة لا تنثني لرفع القدم، تتدلى القدم وتحتك أصابع القدم بالأرض.
* التعثر والسقوط المتكرر: احتكاك القدم بالأرض يجعل الطفل عرضة للتعثر بأقل العوائق، مما يؤدي إلى إصابات متكررة وفقدان الثقة في المشي.
* الحركات التعويضية المجهدة: لكي يتجنب الطفل جر قدمه، يضطر الجسم لابتكار آليات تعويضية تستهلك طاقة هائلة، مثل:
* المشي الدائري (Circumduction): أرجحة الساق بأكملها في نصف دائرة خارجية.
* رفع الحوض (Hip Vaulting): رفع الحوض من الجانب الآخر لرفع الساق المصابة.
* المشي على أطراف الأصابع في القدم السليمة: لرفع مستوى الجسم بالكامل.
* الإرهاق الشديد: بسبب هذه الحركات التعويضية، يستهلك الطفل طاقة تصل إلى 3 أضعاف الطاقة التي يستهلكها الطفل الطبيعي للمشي لنفس المسافة.
* تآكل الأحذية غير الطبيعي: يلاحظ الآباء تآكلاً سريعاً وشديداً في مقدمة حذاء الطفل.
التشريح الوظيفي الدقيق: لماذا العضلة المستقيمة الفخذية؟
لفهم العبقرية وراء تدخل الأستاذ الدكتور محمد هطيف الجراحي، يجب أن نغوص في التشريح الدقيق لعضلات الفخذ.
تتكون مجموعة عضلات الفخذ الأمامية (Quadriceps Femoris) من أربع عضلات رئيسية قوية تعمل معاً لبسط (فرد) الركبة:
1. العضلة المتسعة الوحشية (Vastus Lateralis): على الجانب الخارجي للفخذ.
2. العضلة المتسعة الإنسية (Vastus Medialis): على الجانب الداخلي للفخذ.
3. العضلة المتسعة الوسطى (Vastus Intermedius): في المنتصف تحت المستقيمة الفخذية.
4. العضلة المستقيمة الفخذية (Rectus Femoris): وهي العضلة السطحية في منتصف الفخذ.
السر في العضلة المستقيمة الفخذية (The Two-Joint Muscle)
العضلات "المتسعة" الثلاث الأولى تنشأ من عظمة الفخذ وتنتهي في الرضفة (صابونة الركبة)، وبالتالي فهي تعبر مفصلاً واحداً فقط (الركبة)، ووظيفتها الوحيدة هي فرد الركبة.
أما العضلة المستقيمة الفخذية، فهي فريدة من نوعها. إنها عضلة ثنائية المفصل (Bi-articular Muscle).
* المنشأ: تنشأ من عظمة الحوض (الشوكة الحرقفية الأمامية السفلية AIIS وحافة الحُق).
* المغرز: تعبر مفصل الورك، وتنزل بطول الفخذ، لتعبر مفصل الركبة وتلتصق بالرضفة.
* الوظيفة المزدوجة: لأنها تعبر مفصلين، فهي تقوم بوظيفتين: ثني الورك (رفع الفخذ للأعلى) و بسط الركبة (فرد الساق).
الخلل الميكانيكي في الشلل الدماغي
في الحالة الطبيعية، أثناء مرحلة التأرجح في المشي، تسترخي العضلة المستقيمة الفخذية لتسمح للركبة بالانثناء. ولكن في الشلل الدماغي، يحدث نشاط غير طبيعي في غير وقته (Out-of-phase firing) للعضلة المستقيمة الفخذية.
بدلاً من أن تسترخي، تنقبض هذه العضلة بقوة أثناء محاولة الطفل أرجحة ساقه. وبما أن وظيفتها هي فرد الركبة، فإن هذا الانقباض يمنع الركبة من الانثناء، مما يؤدي إلى "تخشب" أو "تيبس" الركبة أثناء المشي.
التشخيص والتقييم السريري الدقيق مع الأستاذ الدكتور محمد هطيف
النجاح في جراحات الشلل الدماغي يعتمد بنسبة 80% على التشخيص الدقيق واختيار الإجراء المناسب في الوقت المناسب. الأستاذ الدكتور محمد هطيف لا يعتمد على التخمين، بل يطبق بروتوكولات تشخيصية عالمية صارمة.
1. الفحص السريري الشامل
- اختبار إيلي-دانكان (Duncan-Ely Test): وهو الاختبار الذهبي لتقييم تشنج العضلة المستقيمة الفخذية. يتم إجراؤه والطفل مستلقٍ على بطنه، ويقوم الطبيب بثني ركبة الطفل بسرعة. إذا ارتفع حوض الطفل عن سرير الفحص، فهذا يدل على قصر وتشنج شديد في العضلة المستقيمة الفخذية.
- قياس زوايا المفاصل (Goniometry): قياس دقيق لمدى الحركة في مفاصل الورك والركبة والكاحل لتحديد درجة التقلصات الثابتة.
2. تحليل المشي (Gait Analysis)
سواء من خلال الملاحظة السريرية الدقيقة بالفيديو البطيء أو باستخدام مختبرات تحليل المشي ثلاثية الأبعاد (3D Gait Analysis)، يتم تقييم:
* زاوية انثناء الركبة أثناء مرحلة التأرجح.
* توقيت انقباض العضلات (باستخدام تخطيط كهربية العضل السطحي EMG) لتأكيد أن العضلة المستقيمة الفخذية تنقبض في الوقت الخاطئ.
3. التقييم الإشعاعي
استخدام الأشعة السينية (X-rays) لتقييم حالة العظام والمفاصل، والتأكد من عدم وجود خلع في الورك أو تشوهات عظمية أخرى تتطلب التصحيح المتزامن.

الخيارات العلاجية: التحفظية مقابل الجراحية
علاج الشلل الدماغي يتطلب نهجاً متدرجاً. يحرص الأستاذ الدكتور محمد هطيف دائماً على استنفاد الخيارات التحفظية أولاً إذا كانت حالة الطفل تسمح بذلك، قبل اللجوء إلى التدخل الجراحي.
العلاجات التحفظية (غير الجراحية)
تكون فعالة غالباً في المراحل المبكرة (الطفولة المبكرة) عندما يكون التشنج ديناميكياً ولم يتحول إلى قصر عضلي ثابت.
1. العلاج الطبيعي المكثف: لتقوية العضلات المضادة وإطالة العضلات المتشنجة.
2. الجبائر والأجهزة التقويمية (Orthotics): مثل جبائر الكاحل والقدم (AFOs) لتحسين استقرار القدم ومساعدة الركبة.
3. حقن البوتوكس (Botulinum Toxin A): يتم حقن البوتوكس مباشرة في العضلة المستقيمة الفخذية لإرخائها مؤقتاً (يستمر المفعول من 3 إلى 6 أشهر). هذا يساعد في تقييم ما إذا كان إرخاء هذه العضلة سيحسن المشي، ويعتبر "اختباراً تجريبياً" قبل الجراحة.
متى يصبح التدخل الجراحي حتمياً؟
عندما يتجاوز الطفل سن 6-8 سنوات، وتتحول التشنجات إلى تقلصات ثابتة لا تستجيب للبوتوكس والعلاج الطبيعي، وتصبح مشية الركبة المتيبسة عائقاً حقيقياً أمام تطور الطفل الحركي، يصبح التدخل الجراحي هو الحل الجذري الوحيد.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي لنقل العضلة المستقيمة الفخذية
| وجه المقارنة | العلاج التحفظي (بوتوكس، علاج طبيعي، جبائر) | العلاج الجراحي (نقل العضلة المستقيمة الفخذية) |
|---|---|---|
| الهدف الأساسي | إدارة الأعراض، تأخير تطور التشوهات، تحسين مؤقت. | تصحيح الخلل الميكانيكي الجذري، إعادة توازن القوى العضلية. |
| مدة الفعالية | مؤقتة (أشهر للبوتوكس)، تتطلب تكراراً مستمراً. | دائمة وطويلة الأمد (تصحيح تشريحي). |
| المرحلة العمرية المثالية | الطفولة المبكرة (2 إلى 6 سنوات). | الطفولة المتوسطة والمراهقة (6 إلى 12 سنة فما فوق). |
| القدرة على تصحيح القصر الثابت | ضعيفة جداً إلى معدومة. | ممتازة، يزيل القصر الثابت تماماً. |
| فترة النقاهة | لا توجد فترة نقاهة كبيرة، نشاط فوري. | تتطلب فترة تأهيل مكثفة (أشهر) للوصول للنتيجة النهائية. |
| التكلفة على المدى الطويل | مرتفعة بسبب التكرار المستمر (خاصة حقن البوتوكس). | تكلفة تدفع لمرة واحدة (Cost-effective) على المدى الطويل. |

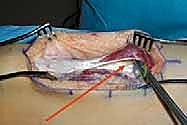
جراحة نقل العضلة المستقيمة الفخذية: التفاصيل والخطوات
الجراحة التي يجريها الأستاذ الدكتور محمد هطيف ليست مجرد "قطع" للعضلة (Release)، فهذا الإجراء القديم أثبت فشله لأنه يضعف قوة بسط الركبة ويؤدي إلى مشاكل أخرى. العبقرية هنا تكمن في "النقل" (Transfer).
مفهوم النقل: تحويل العدو إلى حليف
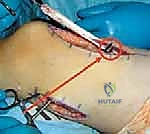
بدلاً من إطالة العضلة أو قطعها، يتم فصل العضلة المستقيمة الفخذية من نقطة ارتكازها أسفل الركبة، ويتم إعادة توجيهها للخلف، وخياطتها في واحدة من عضلات المأبض (Hamstrings) القابضة للركبة (مثل العضلة الرشيقة Gracilis أو العضلة النصف وترية Semitendinosus).
النتيجة السحرية: العضلة التي كانت تمنع انثناء الركبة، أصبحت الآن تساعد في ثني الركبة أثناء المشي!
الجراحة متعددة المستويات لحدث واحد (SEMLS)
نادراً ما يتم إجراء نقل العضلة المستقيمة الفخذية بمفردها. الشلل الدماغي يؤثر على مستويات متعددة. يتبنى الأستاذ الدكتور محمد هطيف نهج SEMLS (Single-Event Multilevel Surgery)، حيث يتم تصحيح جميع التشوهات في الورك، الركبة، والكاحل في جلسة جراحية واحدة (تحت تخدير واحد). هذا يقلل من الصدمة النفسية للطفل، ويختصر فترات التأهيل المتعددة في فترة واحدة شاملة.
خطوات العملية الجراحية خطوة بخطوة:
- التخدير والتحضير: يتم إجراء الجراحة تحت التخدير العام. يحرص فريق التخدير المتخصص في الأطفال على توفير أقصى درجات الأمان.
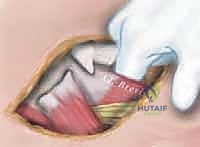
- الشق الجراحي الدقيق: يقوم الدكتور هطيف بعمل شق جراحي تجميلي صغير (تطبيقاً لمبادئ الجراحة الميكروسكوبية لتقليل الندبات) في الجزء الأمامي السفلي من الفخذ، فوق الرضفة مباشرة.
- عزل العضلة: يتم عزل وتر العضلة المستقيمة الفخذية بعناية فائقة عن العضلات المتسعة المحيطة بها (Vastus Medialis & Lateralis) مع الحفاظ التام على الأوعية الدموية والأعصاب المغذية لها لضمان بقائها حية وفعالة.
- الفصل (Detachment): يتم فصل وتر العضلة المستقيمة الفخذية من نقطة التصاقه بالرضفة (صابونة الركبة).
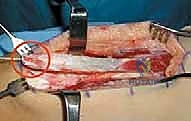
- التحرير والتعبئة (Mobilization): يتم تحرير العضلة للأعلى بمسافة كافية (حوالي 10-15 سم) للسماح بنقلها بحرية للخلف دون شد زائد.
- تجهيز موقع الاستقبال: يتم عمل شق صغير آخر في الجزء الخلفي الإنسي (الداخلي) أو الوحشي (الخارجي) للركبة للوصول إلى العضلة المستقبلة (عادة العضلة الرشيقة Gracilis أو النصف وترية).
- النقل والتثبيت (Transfer & Fixation): يتم تمرير وتر العضلة المستقيمة الفخذية تحت الجلد (Subcutaneous tunnel) أو تحت اللفافة، ويوجه للخلف، ثم يتم خياطته بقوة وبدقة متناهية في وتر العضلة المستقبلة باستخدام خيوط جراحية قوية لا تذوب بسرعة، مع ضبط درجة الشد المثالية (Tensioning).
- الإغلاق التجميلي: يتم إغلاق الجروح بطبقات تجميلية للحد من الندبات.
لماذا تختار الأستاذ الدكتور محمد هطيف لهذه الجراحة المعقدة؟
جراحات الشلل الدماغي، وتحديداً نقل الأوتار والعضلات، تتطلب مستوى استثنائياً من الخبرة، الفهم الميكانيكي الحيوي، والمهارة اليدوية الدقيقة. خطأ بسيط في درجة شد الوتر المنقول أو اختيار العضلة الخاطئة قد يؤدي إلى تدهور حالة المشي بدلاً من تحسنها.
يبرز الأستاذ الدكتور محمد هطيف كأيقونة في هذا التخصص الدقيق في اليمن والمنطقة للأسباب التالية:
- المكانة الأكاديمية الرفيعة: يعمل كأستاذ لجراحة العظام والعمود الفقري في جامعة صنعاء، مما يعني أنه مطلع ومساهم في أحدث الأبحاث والبروتوكولات الطبية العالمية، وينقل هذا العلم لأجيال من الأطباء.
- خبرة تتجاوز العقدين: أكثر من 20 عاماً من الخبرة العملية في غرف العمليات، تعامل خلالها مع أعقد الحالات وأكثرها تحدياً في مجال جراحة عظام الأطفال والشلل الدماغي.
- التخصص الدقيق والتقنيات الحديثة: الدكتور هطيف رائد في استخدام الجراحة الميكروسكوبية الدقيقة (Microsurgery) في التعامل مع الأوتار والأعصاب، مما يقلل التلف النسيجي ويسرع الشفاء. كما يتميز بمهاراته الفائقة في استخدام مناظير المفاصل بتقنية 4K (Arthroscopy 4K) وجراحات استبدال المفاصل (Arthroplasty).
- النهج الشامل (Holistic Approach): لا ينظر الدكتور هطيف إلى الركبة بمعزل عن باقي الجسم، بل يقيم حالة الطفل ككل (العمود الفقري، الحوض، الركبة، الكاحل) ليصمم خطة جراحية شاملة (SEMLS) تضمن أفضل نتيجة وظيفية.
- الأمانة الطبية الصارمة: يُعرف الأستاذ الدكتور محمد هطيف بشفافيته المطلقة مع المرضى وذويهم. لا يوصي بالجراحة إلا إذا كانت الخيار الأفضل والمثبت علمياً لحالة الطفل، ويشرح بوضوح تام النتائج المتوقعة والمخاطر المحتملة، جاعلاً من مصلحة المريض بوصلته الوحيدة.
الدليل الشامل لإعادة التأهيل بعد الجراحة (Rehabilitation)
الجراحة الناجحة هي فقط نصف المعركة؛ النصف الآخر والأهم هو برنامج إعادة التأهيل العلاجي. بدون علاج طبيعي مكثف وملتزم، لن يتمكن الطفل من جني ثمار الجراحة.
يضع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً ومخصصاً لكل طفل، ينقسم عادة إلى المراحل التالية:
المرحلة الأولى: الحماية والشفاء (الأسابيع 1 - 4)
- التثبيت: بعد الجراحة مباشرة، يتم وضع ساقي الطفل في جبائر طويلة (Cylindrical Casts) أو دعامات صلبة للحفاظ على الركبة في وضعية الفرد (Extension) لحماية الوتر المنقول والسماح له بالالتئام القوي في مكانه الجديد.
- التحكم في الألم: استخدام الأدوية المسكنة ومضادات التشنج لضمان راحة الطفل.
- الحركة المبكرة: يُسمح للطفل بالوقوف والمشي بمساعدة (مشاية أو عكازات) وتحميل الوزن حسب التحمل، وذلك لمنع هشاشة العظام وضعف العضلات.
المرحلة الثانية: استعادة المدى الحركي (الأسابيع 4 - 8)
- إزالة الجبائر: يتم إزالة الجبائر الصلبة واستبدالها بجبائر ليلية أو أجهزة تقويمية متحركة.
- العلاج الطبيعي المكثف: يبدأ التركيز على تمارين الثني (Flexion) اللطيفة للركبة لاستعادة المدى الحركي.
- تمارين التقوية المبدئية: تقوية العضلات الرباعية (ما تبقى منها) لضمان عدم فقدان القدرة على فرد الركبة.
المرحلة الثالثة: التدريب على المشي والقوة (الشهر الثاني إلى السادس)
- إعادة تدريب الدماغ (Motor Re-learning): هذه هي المرحلة الأهم. الدماغ معتاد على إرسال إشارات للعضلة المستقيمة الفخذية لـ "فرد" الركبة. الآن يجب تدريب الدماغ على استخدام هذه العضلة لـ "ثني" الركبة. يتطلب هذا تمارين متكررة وموجهة.
- تدريب المشي (Gait Training): التدريب على جهاز المشي (Treadmill)، والتدريب على صعود ونزول الدرج، وتحسين التوازن.
- العلاج المائي (Hydrotherapy): مفيد جداً في هذه المرحلة لتقليل وزن الجسم وتسهيل الحركة.
المرحلة الرابعة: العودة للأنشطة الطبيعية (بعد 6 أشهر)
- الاستمرار في تمارين التقوية.
- الاندماج التدريجي في الأنشطة الرياضية واللعب التفاعلي مع الأقران.