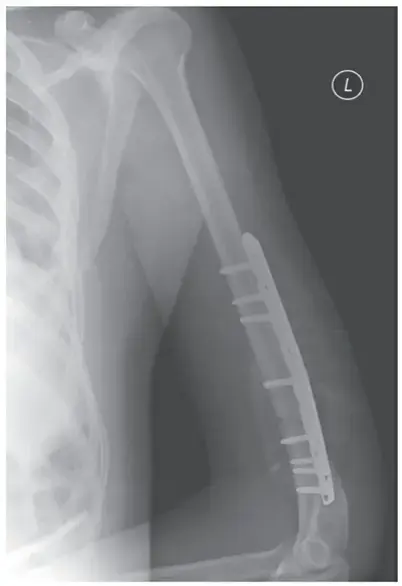
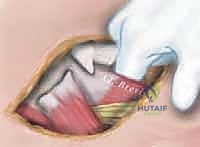
إطالة أوتار الركبة ونقل العضلة المستقيمة الفخذية لعلاج مشية الانحناء في الشلل الدماغي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إطالة أوتار الركبة ونقل العضلة المستقيمة الفخذية هي إجراءات جراحية متقدمة لعلاج مشية الانحناء الناتجة عن الشلل الدماغي، تهدف إلى استعادة التوازن البيوميكانيكي وتحسين قدرة الطفل على المشي. يتولى الأستاذ الدكتور محمد هطيف في صنعاء هذه الجراحات الدقيقة لضمان أفضل النتائج.
الخلاصة الطبية المرجعية: تُعد جراحات إطالة أوتار الركبة (Distal Hamstring Lengthening) ونقل العضلة المستقيمة الفخذية (Rectus Femoris Transfer) من أهم التدخلات الجراحية المتقدمة في طب عظام الأطفال لعلاج "مشية الانحناء" (Crouch Gait) المرتبطة بالشلل الدماغي التشنجي. تهدف هذه الإجراءات، التي تُجرى غالبًا كجزء من الجراحة متعددة المستويات في حدث واحد (SEMLS)، إلى تصحيح التشوهات الميكانيكية الحيوية، تخفيف الضغط الهائل على مفصل الرضفة الفخذي، وتحسين حركية واستقلالية الطفل. في اليمن، يقود الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء واستشاري جراحة العظام والتشوهات، مسيرة التميز في هذا التخصص الدقيق، مقدماً أحدث التقنيات الجراحية لضمان أقصى درجات الأمان والفعالية لأطفالكم.

مقدمة شاملة: الأمل يتجدد في علاج مشية الانحناء والشلل الدماغي
أهلاً بكم في هذا الدليل الطبي الشامل والمفصل، والذي صُمم خصيصاً ليكون المرجع الأول للآباء، والأمهات، ومقدمي الرعاية الصحية حول واحد من أهم التدخلات الجراحية التي تُحدث تغييراً جذرياً في جودة حياة الأطفال المصابين بالشلل الدماغي (Cerebral Palsy). في مركزنا الرائد بالعاصمة صنعاء، وتحت الإشراف المباشر والخبير للأستاذ الدكتور محمد هطيف، ندرك تماماً حجم التحديات الجسدية والنفسية التي تواجهها الأسر. نحن هنا لنقدم لكم العلم، والخبرة، والرعاية الطبية المرتكزة على أحدث البروتوكولات العالمية.
الشلل الدماغي (CP) ليس مرضاً متقدماً بحد ذاته، بل هو مجموعة من الاضطرابات العصبية التي تؤثر على قدرة الشخص على الحركة، والحفاظ على التوازن، والوضعية الصحيحة للجسم. يحدث هذا الخلل نتيجة لإصابة أو تطور غير طبيعي في الدماغ النامي، وغالباً ما يحدث ذلك قبل الولادة أو أثنائها أو في السنوات الأولى من حياة الطفل. ورغم أن الإصابة الدماغية تظل ثابتة ولا تتدهور، إلا أن التأثيرات العضلية الهيكلية تتغير وتتفاقم مع نمو الطفل.
أحد أكثر التحديات شيوعاً وتعقيداً التي نواجهها في عيادات جراحة عظام الأطفال هو ما يُعرف بـ "مشية الانحناء" (Crouch Gait). في هذه الحالة، يفقد الطفل القدرة على تمديد ركبتيه بالكامل أثناء الوقوف والمشي، مما يجعله يمشي وركبتاه ووركه في حالة انثناء مستمر. هذه المشية ليست مجرد مشكلة تجميلية؛ إنها كارثة ميكانيكية حيوية تستهلك طاقة الطفل بشكل هائل، وتؤدي إلى آلام مبرحة في الركبة، وتآكل مبكر في المفاصل، وفي كثير من الحالات، إذا تُركت دون علاج، تنتهي بفقدان الطفل لقدرته على المشي تماماً بحلول مرحلة المراهقة أو البلوغ المبكر.
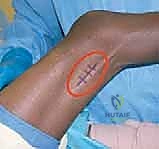
للتغلب على هذا التحدي، يقدم الطب الحديث حلاً جراحياً متطوراً يجمع بين جراحة إطالة أوتار الركبة (Distal Hamstring Lengthening) و نقل العضلة المستقيمة الفخذية (Rectus Femoris Transfer). يتم تنفيذ هذه الإجراءات كجزء من استراتيجية شاملة تُعرف باسم "الجراحة متعددة المستويات في حدث واحد" (SEMLS). الفلسفة وراء هذا النهج هي تصحيح جميع التشوهات العضلية والعظمية في الأطراف السفلية في عملية جراحية واحدة، وتجنب ظاهرة "متلازمة كعكة عيد الميلاد" (Birthday Cake Syndrome) حيث يخضع الطفل لعملية جراحية كل عام، مما يؤثر سلباً على نفسيته ويعطل تأهيله المستمر.
في هذا الدليل الموسع، سنأخذكم في رحلة علمية وطبية دقيقة. سنستكشف التشريح المعقد للأطراف السفلية، الأسباب الجذرية لمشية الانحناء، كيفية التشخيص الدقيق باستخدام أحدث التقنيات، التفاصيل الدقيقة للخطوات الجراحية، وبرنامج إعادة التأهيل الصارم. هدفنا هو تسليحكم بالمعرفة الكاملة لتتخذوا القرار الأفضل لمستقبل طفلكم بثقة واطمئنان.
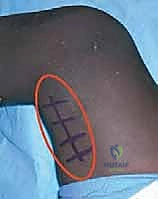
الفهم العميق للشلل الدماغي التشنجي (Spastic Cerebral Palsy)
لفهم سبب الحاجة إلى التدخل الجراحي المعقد، يجب علينا أولاً تفكيك الآليات المرضية للشلل الدماغي. الشلل الدماغي التشنجي هو النوع الأكثر شيوعاً، حيث يمثل حوالي 70% إلى 80% من جميع الحالات. "التشنج" (Spasticity) في المصطلحات الطبية يعني زيادة غير طبيعية في توتر العضلات (Muscle Tone)، والتي تتفاقم مع سرعة تمدد العضلة.
آلية حدوث التشنج العضلي
في الحالة الطبيعية، يرسل الدماغ إشارات لتنظيم انقباض واسترخاء العضلات. في حالة الشلل الدماغي، يؤدي التلف في القشرة الحركية للدماغ أو المسارات العصبية النازلة (Upper Motor Neuron Lesion) إلى انقطاع هذه الإشارات التنظيمية. النتيجة هي أن العضلات تتلقى إشارات مستمرة بالانقباض دون وجود إشارات التثبيط الكافية لترخيتها.
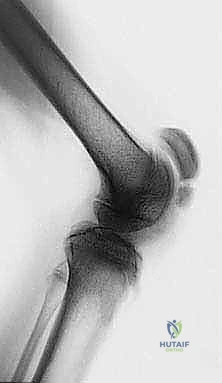
التطور السريري: من المشكلة العصبية إلى التشوه العظمي
الأطفال المصابون بالشلل الدماغي لا يولدون بتشوهات في العظام أو المفاصل. يولدون بهيكل عظمي طبيعي، ولكن مع مرور الوقت، يؤدي التشنج العضلي المستمر إلى سلسلة من التغيرات:
1. الخلل الوظيفي الديناميكي: في السنوات الأولى، تكون العضلات مشدودة ولكن يمكن إطالتها يدوياً.
2. التقلص العضلي الثابت (Myostatic Contracture): مع نمو العظام طولياً، تفشل العضلات المتشنجة في النمو بنفس المعدل. تصبح العضلة أقصر فعلياً من العظم الذي تتصل به.
3. التشوه العظمي والمفصلي: الشد المستمر وغير المتوازن للعضلات القصيرة على العظام الغضة للأطفال يؤدي إلى التواء العظام (Torsion) وخلع المفاصل وتشوهها.
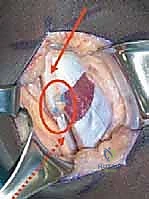
التشريح البيوميكانيكي: العضلات المتورطة في مشية الانحناء
لفهم الجراحة التي يجريها الأستاذ الدكتور محمد هطيف، يجب أن نتعرف على العضلات الرئيسية التي تتحكم في حركة الركبة والورك.
1. مجموعة أوتار الركبة (The Hamstrings)
تقع هذه العضلات في الجزء الخلفي من الفخذ. وتتكون من ثلاث عضلات رئيسية:
* العضلة نصف الوترية (Semitendinosus).
* العضلة نصف الغشائية (Semimembranosus).
* العضلة ذات الرأسين الفخذية (Biceps Femoris).
الوظيفة: هذه العضلات "ثنائية المفصل" (Bi-articular)، مما يعني أنها تعبر مفصلين. تقوم بتمديد مفصل الورك (إرجاع الفخذ للخلف) وثني مفصل الركبة.
المشكلة في الشلل الدماغي: عندما تتشنج وتقصر هذه العضلات (خاصة العضلات الإنسية: نصف الوترية ونصف الغشائية)، فإنها تسحب الركبة باستمرار إلى وضعية الانثناء، وتمنع الطفل من فرد ركبته بالكامل أثناء المشي.
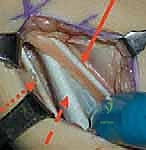
2. العضلة المستقيمة الفخذية (Rectus Femoris)
هي إحدى العضلات الأربع التي تشكل العضلة الرباعية الرؤوس (Quadriceps) في الجزء الأمامي من الفخذ.
الوظيفة: هي العضلة الوحيدة في المجموعة الرباعية التي تعبر مفصلين. تقوم بثني مفصل الورك (رفع الفخذ لأعلى) وتمديد مفصل الركبة.
المشكلة في الشلل الدماغي: في المشية الطبيعية، يجب أن تسترخي هذه العضلة أثناء "مرحلة الأرجحة" (Swing Phase) لتسمح للركبة بالانثناء حتى لا تتعثر قدم الطفل بالأرض. في الشلل الدماغي، يحدث نشاط غير طبيعي لهذه العضلة أثناء مرحلة الأرجحة (Stiff-Knee Gait)، مما يمنع انثناء الركبة بشكل كافٍ ويجعل الطفل يجر قدمه.
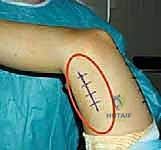
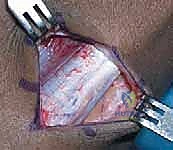
كيف تتطور مشية الانحناء (Crouch Gait)؟
مشية الانحناء نادراً ما تظهر فجأة. إنها تطور تدريجي يحدث مع نمو الطفل وزيادة وزنه وطوله.
المرحلة الأولى: المشية القفزية (Jump Gait)
في الأطفال الصغار (عادة تحت سن 6 سنوات)، تكون المشكلة في الغالب ديناميكية. يمشي الطفل على أطراف أصابعه (بسبب تشنج عضلات الساق الخلفية)، وتكون الركبة والورك في حالة انثناء طفيف. يبدو الطفل وكأنه مستعد للقفز.
المرحلة الثانية: مشية الانحناء (Crouch Gait)
مع نمو الطفل، تحدث عدة عوامل تحول المشية القفزية إلى مشية انحناء شديدة:
1. نمو العظام أسرع من العضلات: مما يؤدي إلى تقلصات ثابتة في أوتار الركبة.
2. إطالة وتر أخيل الزائدة (Over-lengthening of Achilles Tendon): أحياناً، إذا تم إجراء جراحة لإطالة وتر أخيل في سن مبكرة جداً دون معالجة أوتار الركبة، يفقد الطفل الدعم الخلفي في الكاحل، مما يؤدي إلى سقوط الكعب على الأرض وزيادة انثناء الركبة كآلية تعويضية.
3. زيادة وزن الطفل: مما يزيد من العبء الميكانيكي على العضلات الضعيفة.
4. ضعف العضلة الرباعية الرؤوس: العضلة الأمامية للفخذ تضعف نتيجة الإجهاد المستمر لمحاولة إبقاء الطفل واقفاً ضد الجاذبية.

الكارثة الميكانيكية الحيوية: لماذا يجب علاج مشية الانحناء؟
عندما يمشي الطفل وركبتاه مثنيتان، فإن "قوة رد فعل الأرض" (Ground Reaction Force) تمر خلف مفصل الركبة بدلاً من المرور أمامه أو عبره. هذا يولد عزم دوران هائل يدفع الركبة لمزيد من الانثناء.
لمنع السقوط، تضطر العضلة الرباعية الرؤوس للعمل بأقصى طاقتها بشكل مستمر. هذا الحمل الزائد يؤدي إلى:
* ألم شديد في الرضفة (Patellofemoral Pain).
* ارتفاع الرضفة (Patella Alta): حيث يتم سحب صابونة الركبة لأعلى بعيداً عن مكانها الطبيعي، مما يضعف وظيفتها.
* تشوه المفاصل المبكر: تآكل الغضاريف.
* استهلاك هائل للطاقة: يتعب الطفل بسرعة شديدة ويرفض المشي لمسافات طويلة.
* فقدان القدرة على المشي: بحلول أواخر المراهقة، يضطر العديد من هؤلاء المرضى لاستخدام الكراسي المتحركة بشكل دائم.
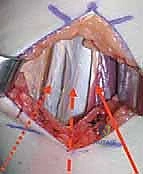
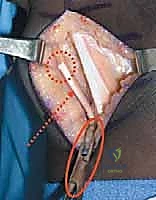
 ## التشخيص والتقييم السريري الدقيق في مركز الأستاذ الدكتور محمد هطيف، نؤمن بأن التشخيص الدقيق هو حجر الأساس لنجاح أي تدخل جراحي. التقييم هنا ليس مجرد نظرة سريعة، بل هو عملية تحليلية معقدة. ### 1. الفحص السريري الشامل يقوم الدكتور هطيف بإجراء فحص دقيق لقياس زوايا المفاصل ومرونة العضلات، ويشمل ذلك: * **اختبار زاوية المأبض (Popliteal Angle Test):** لقياس مدى قصر أوتار الركبة. يتم ثني الورك بزاوية 90 درجة، ثم محاولة فرد الركبة. الزاوية المتبقية تشير إلى درجة التقلص. * **اختبار توماس (Thomas Test):** لتقييم تقلصات عضلات ثني الورك. * **اختبار إيلي (Ely Test):** لتقييم تشنج العضلة المستقيمة الفخذية. يتم تنويم الطفل على بطنه وثني ركبته بسرعة؛ إذا ارتفع الحوض، فهذا يدل على تشنج العضلة. * **تقييم قوة العضلات والتحكم الحركي.** 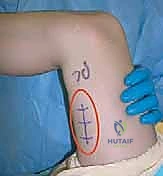 ### 2. تحليل المشي المحوسب (3D Gait Analysis) وهو المعيار الذهبي في التقييم. يتم وضع علامات عاكسة على جسم الطفل وتصويره بكاميرات خاصة أثناء المشي. يوفر هذا التحليل بيانات دقيقة حول: * **الكينماتيكا (Kinematics):** حركة المفاصل وزواياها في كل مرحلة من مراحل المشي. * **الحركيات (Kinetics):** القوى والعزوم المؤثرة على المفاصل. * **التخطيط الكهربائي للعضلات الديناميكي (Dynamic EMG):** لمعرفة متى تنقبض كل عضلة ومتى تسترخي أثناء المشي. هذا ضروري جداً لتأكيد نشاط العضلة المستقيمة الفخذية غير الطبيعي أثناء مرحلة الأرجحة. ### 3. التصوير الشعاعي (X-Rays) يتم أخذ صور أشعة للورك والركبة والقدمين لتقييم أي تشوهات عظمية مصاحبة، مثل خلع مفصل الورك أو التواء عظمة الفخذ أو الساق. --- ## الخيارات العلاجية: متى نلجأ للجراحة؟ علاج الشلل الدماغي يتطلب فريقاً متعدد التخصصات. الجراحة ليست الخيار الأول دائماً، ولكنها تصبح ضرورية عندما تفشل العلاجات التحفظية في منع تدهور حالة الطفل. ### جدول 1: مقارنة شاملة بين العلاج التحفظي والتدخل الجراحي (SEMLS) | وجه المقارنة | العلاج التحفظي (غير الجراحي) | التدخل الجراحي (SEMLS) بإشراف أ.د. محمد هطيف | | :--- | :--- | :--- | | **الجمهور المستهدف** | الأطفال الصغار (تحت 6 سنوات)، الحالات الخفيفة، أو كتحضير للجراحة. | الأطفال الأكبر سناً (عادة 7-12 سنة)، الحالات التي تعاني من تقلصات عضلية ثابتة وتشوهات عظمية. | | **الأساليب المستخدمة** | العلاج الطبيعي المكثف، الجبائر (AFO)، حقن البوتوكس (Botulinum Toxin)، الأدوية المرخية للعضلات. | إطالة الأوتار (أوتار الركبة، وتر أخيل)، نقل العضلات، قص وتعديل العظام (Osteotomies) في عملية واحدة. | | **الهدف الرئيسي** | تأخير تطور التشوهات، تحسين المرونة المؤقتة، تدريب العضلات. | تصحيح جذري للتشوهات الميكانيكية، استعادة خط الجاذبية الطبيعي، تحسين قدرة المشي على المدى الطويل. | | **الفعالية في مشية الانحناء** | مؤقتة ومحدودة؛ البوتوكس لا يعالج العضلات التي قصرت بالفعل هيكلياً. | عالية جداً؛ يعيد التوازن البيوميكانيكي ويمنع التدهور المستقبلي وفقدان المشي. | | **فترة التعافي** | مستمرة ولا يوجد انقطاع كبير. | تتطلب فترة تأهيل مكثفة (6 إلى 12 شهراً) للوصول إلى النتيجة النهائية. | | **التكلفة على المدى الطويل** | عالية بسبب الحاجة المستمرة للعلاج الطبيعي وتكرار حقن البوتوكس المكلفة كل 6 أشهر. | تكلفة جراحية مبدئية، لكنها توفر الكثير من التكاليف المستقبلية وتمنع الحاجة لعمليات استبدال المفاصل. | --- ## الجراحة خطوة بخطوة: إطالة أوتار الركبة ونقل العضلة المستقيمة الفخذية عندما يقرر الأستاذ الدكتور محمد هطيف أن الجراحة هي الحل الأمثل، يتم التخطيط الدقيق للعملية. هذه الجراحة تُجرى تحت التخدير العام وتتطلب دقة متناهية للحفاظ على الأعصاب والأوعية الدموية. 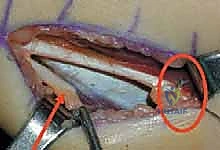 ### الجزء الأول: إطالة أوتار الركبة البعيدة (Distal Hamstring Lengthening) الهدف هنا ليس إضعاف العضلة، بل زيادة طولها لتسمح للركبة بالامتداد الكامل. 1. **الشق الجراحي:** يتم عمل شق جراحي صغير في الجزء الخلفي الإنسي (الداخلي) من الركبة، فوق مسار الأوتار مباشرة. 2. **عزل الأوتار:** باستخدام تقنيات الجراحة المجهرية الدقيقة التي يتميز بها د. هطيف، يتم التعرف على العضلة نصف الوترية (Semitendinosus) والعضلة نصف الغشائية (Semimembranosus). يتم حماية العصب الوركي (Sciatic Nerve) وفروعه بعناية فائقة. 3. **تقنية الإطالة:** * **العضلة نصف الوترية:** غالباً ما يتم إطالتها باستخدام تقنية (Z-plasty)، حيث يتم قطع الوتر على شكل حرف Z وإعادة خياطته بعد إطالته للمسافة المطلوبة. * **العضلة نصف الغشائية:** يتم إجراء إطالة لفائفية (Aponeurotic Lengthening) أو إطالة كسرية (Fractional Lengthening). يتم عمل قطوع عرضية صغيرة في الغشاء الليفي المحيط بالعضلة مع ترك الألياف العضلية سليمة. عندما يتم فرد الركبة، تنزلق هذه الألياف وتطول العضلة دون فقدان قوتها بشكل كبير. 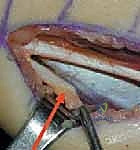 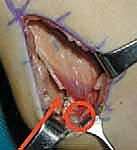 ### الجزء الثاني: نقل العضلة المستقيمة الفخذية (Rectus Femoris Transfer) في نفس العملية، يتم معالجة تيبس الركبة أثناء مرحلة الأرجحة. بدلاً من مجرد إطالة العضلة المستقيمة الفخذية (والذي قد يضعفها كثيراً)، يتم "نقل" ارتكازها لتغيير وظيفتها. 1. **الشق الجراحي وعزل العضلة:** يتم عمل شق أمامي فوق الركبة. يتم فصل وتر العضلة المستقيمة الفخذية عن باقي أوتار العضلة الرباعية والرَضَفَة (صابونة الركبة). 2. **تحرير العضلة:** يتم تسليك العضلة لأعلى لضمان حركتها بحرية. 3. **عملية النقل (The Transfer):** يتم تمرير الوتر المحرر إما إلى الجزء الخلفي الإنسي (ليرتبط بالعضلة الرشيقة Gracilis أو نصف الوترية) أو إلى الجزء الخلفي الوحشي (ليرتبط بشريط النسيج الضام Ilio-tibial band أو العضلة ذات الرأسين الفخذية). يعتمد الاختيار على تقييم د. هطيف لنمط مشية الطفل. 4. **التثبيت والخياطة:** يتم خياطة الوتر في موقعه الجديد بقوة باستخدام خيوط جراحية متينة لضمان عدم انفصاله أثناء فترة التأهيل. بهذا النقل، تتحول العضلة المستقيمة الفخذية من عضلة "تمنع" انثناء الركبة أثناء المشي، إلى عضلة "تساعد" في ثني الركبة، مما يحل مشكلة المشية المتيبسة (Stiff-Knee Gait).  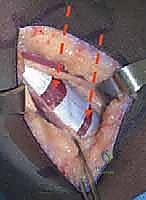 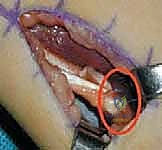 --- ## الأستاذ الدكتور محمد هطيف: المرجعية الطبية الأولى في اليمن لجراحة عظام الأطفال عندما يتعلق الأمر بجراحات دقيقة ومعقدة مثل الجراحة متعددة المستويات (SEMLS) لعلاج الشلل الدماغي، فإن اختيار الجراح هو القرار الأهم الذي يتخذه الآب ---
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك