علاج مشية الانحناء: جراحة تقويم عظم الفخذ وتقديم الرضفة لاستعادة الحركة
الخلاصة الطبية
مشية الانحناء هي حالة تؤثر على الأطفال والبالغين، تتميز بثني مفرط للركبة أثناء المشي. علاجها الجراحي يهدف إلى استعادة محاذاة الركبة ووظيفتها من خلال تقويم عظم الفخذ البعيد وتقديم الرضفة، مما يخفف من التشوه ويحسن نوعية الحياة.
الخلاصة الطبية السريعة: مشية الانحناء (Crouch Gait) هي حالة حركية معقدة تؤثر بشكل عميق على الأطفال والبالغين، وتتميز بثني مفرط ومستمر للركبة والورك أثناء المشي. علاجها الجراحي المتقدم يهدف إلى استعادة المحاذاة الميكانيكية للركبة ووظيفتها الحيوية من خلال إجراء "جراحة تقويم عظم الفخذ البعيد" (Distal Femoral Extension Osteotomy) بالتزامن مع "تقديم الرضفة" (Patellar Advancement). هذا التدخل الجراحي الدقيق يخفف من التشوه الهيكلي، يقلل من استهلاك الطاقة أثناء المشي، ويحسن نوعية الحياة بشكل جذري.

مقدمة شاملة لعلاج مشية الانحناء: التحدي والحل الجراحي
تُعد مشية الانحناء (Crouch Gait) واحدة من أكثر التشوهات الحركية تعقيداً وإيلاماً، وتؤثر بشكل مدمر على جودة حياة المرضى، خاصة الأطفال والمراهقين المصابين باضطرابات عصبية عضلية مثل الشلل الدماغي (Cerebral Palsy). لا تقتصر هذه الحالة على كونها مجرد "طريقة غير طبيعية في المشي"، بل هي متلازمة ميكانيكية حيوية تتميز بثني مفرط في الركبتين والوركين أثناء مرحلة الوقوف والمشي، مما يؤدي إلى إجهاد عضلي هائل، صعوبة بالغة في الحركة، آلام مزمنة في المفاصل، وتطور تشوهات هيكلية ثابتة إذا تُركت دون تدخل طبي حاسم.
مع مرور الوقت، يؤدي المشي بوضعية الانحناء إلى تمدد وضعف في آلية باسطة الركبة (Extensor Mechanism)، مما يتسبب في ارتفاع صابونة الركبة عن مكانها الطبيعي، وهي حالة تُعرف طبياً بـ "ارتفاع الرضفة" (Patella Alta). هذا الخلل الميكانيكي يجعل من المستحيل على المريض فرد ركبته بشكل مستقيم، مما يدخله في حلقة مفرغة من التدهور الحركي.
لحسن الحظ، شهد الطب التقويمي وجراحة العظام تطورات ثورية، وهناك حلول جراحية متقدمة يمكن أن تحدث تغييراً جذرياً في حياة هؤلاء المرضى. الإجراء الجراحي الذهبي والفعال لهذه الحالة المعقدة هو جراحة تقويم عظم الفخذ البعيد (Distal Femoral Extension Osteotomy - DFEO) بالاقتران مع تقديم الرضفة (Patellar Advancement - PA). يهدف هذا التدخل المزدوج إلى استعادة المحاذاة الصحيحة للركبة، تقصير العضلات والأوتار الممددة، وإعادة الرضفة إلى موقعها التشريحي السليم لتعمل كرافعة ميكانيكية فعالة.
في هذا الدليل الطبي الشامل والموسع، سنغوص في أعماق كل ما يتعلق بمشية الانحناء وعلاجها الجراحي. سنستعرض التشريح الدقيق، الأسباب المعقدة، الأعراض السريرية، خطوات التشخيص المتقدمة، وتفاصيل الإجراء الجراحي خطوة بخطوة، بالإضافة إلى بروتوكولات إعادة التأهيل الصارمة.
في طليعة هذا التخصص الدقيق في اليمن، يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء. بخبرة تتجاوز العشرين عاماً، ومهارة جراحية فائقة مدعومة بأحدث التقنيات العالمية مثل الجراحة الميكروسكوبية ومناظير المفاصل بتقنية 4K، يُعد الدكتور هطيف المرجع الأول والأفضل في صنعاء لعلاج التشوهات المعقدة. يلتزم الدكتور هطيف بأعلى معايير الأمانة الطبية والمصداقية، مقدماً لمرضاه رعاية صحية ترقى للمستويات العالمية لضمان استعادتهم لقدرتهم على المشي الطبيعي وحياتهم المستقلة.
التشريح والميكانيكا الحيوية لمفصل الركبة والمشي الطبيعي
لفهم مدى تعقيد مشية الانحناء وكيفية عمل الجراحة، يجب أولاً فهم التشريح الدقيق للركبة والميكانيكا الحيوية المعقدة التي تسمح لنا بالمشي بشكل مستقيم.
1. آلية باسطة الركبة (The Extensor Mechanism)
تتكون هذه الآلية الحيوية من العضلة الرباعية الرؤوس الفخذية (Quadriceps)، وتر العضلة الرباعية، عظمة الرضفة (Patella - صابونة الركبة)، والوتر الرضفي (Patellar Tendon) الذي يربط الرضفة بعظمة الساق (Tibia).
تعمل الرضفة كنقطة ارتكاز (Fulcrum) أو بكرة تزيد من القوة الميكانيكية للعضلة الرباعية. عندما تنقبض العضلة الرباعية، تسحب الرضفة، التي بدورها تسحب عظمة الساق عبر الوتر الرضفي، مما يؤدي إلى استقامة الركبة. في حالة مشية الانحناء، ترتفع الرضفة للأعلى وتفقد وظيفتها كرافعة، مما يتطلب من المريض بذل جهد عضلي مضاعف للحفاظ على وقوفه.
2. دور العضلات القابضة (Hamstrings) وعضلات الساق
تعمل عضلات المأبض (أوتار الركبة الخلفية) على ثني الركبة. في المقابل، تلعب العضلة النعلية (Soleus) في بطة الساق دوراً حاسماً أثناء المشي؛ فهي تمنع عظمة الساق من الاندفاع للأمام بشكل مفرط أثناء الوقوف على القدم. إذا ضعفت هذه العضلة أو حدث بها خلل، تندفع الساق للأمام، مما يجبر الركبة على الانثناء، وهو أحد المحركات الرئيسية لمشية الانحناء.
3. الميكانيكا الحيوية للمشي
في المشي الطبيعي، تكون الركبة شبه مستقيمة في مرحلة منتصف الوقوف (Mid-stance)، مما يسمح بمرور وزن الجسم عبر محور العظام، مقللاً العبء على العضلات. أما في مشية الانحناء، فإن ثني الركبة المستمر يجعل خط الجاذبية يمر خلف مفصل الركبة، مما يخلق عزم دوران هائل يدفع الركبة لمزيد من الانثناء. لمواجهة ذلك، يجب أن تنقبض العضلة الرباعية بشكل مستمر وبأقصى قوة، مما يؤدي إلى إرهاق سريع وألم شديد.
الأسباب الجذرية وعوامل الخطر لتطور مشية الانحناء
مشية الانحناء ليست مرضاً بحد ذاتها، بل هي عرض لخلل أعمق في النظام العصبي العضلي الهيكلي. تتضافر مجموعة من العوامل المعقدة لتطوير هذا النمط الحركي المرضي.
1. الشلل الدماغي (Cerebral Palsy - CP)
يُعد الشلل الدماغي التشنجي (Spastic Diplegia) السبب الأكثر شيوعاً على الإطلاق لمشية الانحناء. يؤدي التلف في الدماغ إلى إشارات عصبية غير طبيعية تسبب تشنجاً (Spasticity) مستمراً في عضلات معينة، مما يخل بالتوازن الدقيق بين العضلات القابضة والباسطة.
2. اختلال التوازن العضلي والتقلصات (Muscle Imbalance & Contractures)
- تقلصات العضلات ذات المفصلين: العضلات التي تعبر مفصلين (مثل أوتار الركبة التي تعبر الورك والركبة، أو العضلة الساقية التي تعبر الركبة والكاحل) تكون عرضة للتقلص والقصر. قصر أوتار الركبة يسحب الركبة في وضعية الانثناء الدائم.
- ضعف العضلات الباسطة: في مقابل قصر العضلات القابضة، تتعرض العضلات المسؤولة عن الاستقامة (مثل العضلة الألوية الكبرى في الحوض، والعضلة الرباعية في الفخذ، والعضلة النعلية في الساق) للتمدد المفرط والضعف الشديد.
3. خلل العضلة النعلية وضعف الانثناء الأخمصي
تلعب العضلة النعلية (Soleus) دوراً حيوياً في ما يُعرف بـ "زوج حركة الانثناء الأخمصي-بسط الركبة". وظيفتها تقييد الحركة الأمامية لعظم الساق فوق القدم. عندما تضعف هذه الآلية (غالباً بسبب جراحات سابقة لإطالة وتر أخيل دون داعٍ دقيق)، يتحول متجه قوة رد فعل الأرض إلى الأمام، مما يزيد من متطلبات العضلة الرباعية للحفاظ على بسط الركبة، وينتهي الأمر بعدم القدرة على تحقيق بسط كامل للركبة.
4. تشوه ثني الركبة الثابت (Fixed Knee Flexion Deformity)
مع استمرار المشي بوضعية الانحناء لسنوات، تتكيف كبسولة المفصل والأربطة مع هذا الوضع الخاطئ وتصبح متليفة وقصيرة. النتيجة هي تشوه عظمي ومفصلي ثابت؛ حيث يصبح المريض غير قادر على فرد ركبته بالكامل حتى وهو مستلقٍ ومسترخٍ على السرير.
5. ارتفاع الرضفة (Patella Alta) وتمزق الآلية الباسطة
بسبب الثني المستمر للركبة والضغط الهائل، يتمدد الوتر الرضفي بمرور الوقت، مما يسمح للرضفة بالانزلاق لأعلى الفخذ. هذا التموضع الخاطئ يفقد الرضفة قدرتها الميكانيكية، مما يجعل العضلة الرباعية ضعيفة جداً وغير قادرة على فرد الركبة، وهي المشكلة التي يعالجها إجراء "تقديم الرضفة".
6. تشوهات عظمية مصاحبة
غالباً ما تترافق مشية الانحناء مع تشوهات عظمية أخرى تزيد الطين بلة، مثل:
* زيادة الدوران الأمامي لعظم الفخذ (Femoral Anteversion).
* الالتواء الخارجي لعظمة الساق (External Tibial Torsion).
* تشوهات القدم المسطحة أو المائلة (Planovalgus feet) التي تفقد القدم استقرارها كقاعدة ارتكاز.
العلامات والأعراض: كيف تؤثر مشية الانحناء على حياة المريض؟
تتجاوز أعراض مشية الانحناء مجرد المظهر الخارجي، فهي تؤثر بشكل مدمر على وظائف الجسم والطاقة النفسية والجسدية للمريض.
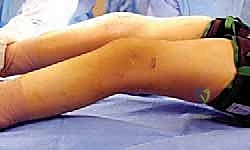
- المشي بثني مستمر: يلاحظ الأهل أن الطفل يمشي بركبتين ووركين منثنيين طوال الوقت، ولا يستطيع الوقوف بشكل مستقيم.
- الإرهاق الشديد واستهلاك الطاقة: المشي بوضعية الانحناء يتطلب استهلاك طاقة أعلى بـ 2 إلى 3 مرات من المشي الطبيعي. يعاني المرضى من التعب السريع ولا يستطيعون المشي لمسافات طويلة.
- آلام الركبة الأمامية (Anterior Knee Pain): بسبب الضغط الهائل على مفصل الرضفة الفخذي (Patellofemoral joint)، يعاني المرضى من آلام مبرحة ومزمنة في مقدمة الركبة.
- تدهور القدرة على المشي: في كثير من الحالات، يبدأ الأطفال بالمشي بشكل مستقل، ولكن مع بلوغهم سن المراهقة وزيادة وزنهم، يفقدون القدرة على المشي ويصبحون معتمدين على الكراسي المتحركة بسبب ضعف العضلات وتيبس المفاصل.
- تآكل المفاصل المبكر (Osteoarthritis): الضغط غير المتكافئ على غضاريف الركبة يؤدي إلى احتكاك وتآكل مبكر في المفصل في سن الشباب.
جدول مقارنة: المشي الطبيعي مقابل مشية الانحناء (Crouch Gait)
| السمة / الوظيفة | المشي الطبيعي (Normal Gait) | مشية الانحناء (Crouch Gait) |
|---|---|---|
| وضعية الركبة أثناء الوقوف | شبه مستقيمة (0 إلى 5 درجات انثناء) | منثنية بشدة (20 إلى 60 درجة انثناء) |
| موضع الرضفة (صابونة الركبة) | في التجويف البكري (Trochlear groove) الطبيعي | مرتفعة جداً (Patella Alta) |
| استهلاك الطاقة | طبيعي ومنخفض | مرتفع جداً (يصل إلى 300% من الطبيعي) |
| عمل العضلة الرباعية | تنقبض لفترة وجيزة لامتصاص الصدمات | تنقبض بشكل مستمر وبأقصى قوة لمنع السقوط |
| الضغط على الغضاريف | موزع بالتساوي | ضغط هائل على مقدمة الركبة والمفصل الرضفي |
| طول خطوة المشي | طبيعية ومتناسقة | قصيرة جداً ومترددة |
| القدرة على المشي لمسافات | غير مقيدة | مقيدة بشدة، تدهور مع التقدم في العمر |
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
التشخيص الخاطئ أو غير المكتمل يؤدي إلى قرارات جراحية كارثية. لذلك، يعتمد الأستاذ الدكتور محمد هطيف على بروتوكول تشخيصي صارم ومتعدد التخصصات لتقييم كل حالة بدقة متناهية.
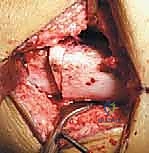
1. الفحص السريري الشامل
يقوم الدكتور هطيف بإجراء فحص عصبي وعضلي هيكلي دقيق يشمل:
* قياس زاوية المأبض (Popliteal Angle): لتقييم مدى قصر وتقلص أوتار الركبة.
* اختبار توماس (Thomas Test): لتقييم تقلصات ثني الورك.
* تقييم قوة العضلات: فحص قوة العضلة الرباعية، العضلة النعلية، والألوية.
* قياس الدوران العظمي (Rotational Profile): لتقييم التواء عظمة الفخذ وعظمة الساق.
* تقييم التشوه الثابت: محاولة فرد الركبة بالكامل والمريض مستلقٍ لتحديد زاوية تشوه الثني الثابت.
2. تحليل المشي ثلاثي الأبعاد (3D Gait Analysis)
يُعد هذا الفحص المعيار الذهبي في تشخيص مشية الانحناء. من خلال وضع مستشعرات على جسم المريض واستخدام كاميرات عالية الدقة، يتم تحليل:
* الكينماتيكا (Kinematics): حركة المفاصل وزواياها الدقيقة أثناء المشي.
* الحركيات (Kinetics): القوى وعزوم الدوران المؤثرة على المفاصل.
* تخطيط كهربية العضل (EMG): لمعرفة متى تنقبض كل عضلة بدقة أثناء دورة المشي، وتحديد العضلات المتشنجة أو الضعيفة.
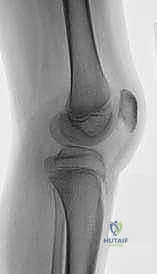
3. التصوير الإشعاعي المتقدم
- الأشعة السينية البانورامية (Scanogram): أخذ صور للطرفين السفليين بالكامل أثناء الوقوف لتقييم المحور الميكانيكي.
- الأشعة الجانبية للركبة: ضرورية جداً لقياس نسبة (Insall-Salvati ratio) لتشخيص وتحديد درجة "ارتفاع الرضفة" (Patella Alta).
- الأشعة المقطعية (CT Scan): لقياس زوايا التواء العظام بدقة بالغة.
خيارات العلاج: لماذا نلجأ للجراحة؟
علاج مشية الانحناء يعتمد على شدة الحالة وعمر المريض. في المراحل المبكرة جداً، قد تكون العلاجات التحفظية مفيدة لتأخير التدهور، ولكن بمجرد حدوث تشوه عظمي ثابت وارتفاع في الرضفة، تصبح الجراحة هي الحل الوحيد.
العلاج التحفظي (غير الجراحي)
يُستخدم في الحالات الخفيفة أو كإجراء وقائي في سن مبكرة، ويشمل:
* العلاج الطبيعي المكثف: لتقوية العضلات الباسطة (الرباعية والألوية) وإطالة العضلات القابضة.
* حقن البوتوكس (Botulinum Toxin): تُحقن في العضلات المتشنجة (مثل أوتار الركبة) لإرخائها مؤقتاً والسماح بالعلاج الطبيعي الفعال.
* الجبائر والأجهزة التقويمية (AFOs/KAFOs): دعامات توضع على الكاحل والركبة لدعم المفاصل ومنع السقوط وتحسين التوازن أثناء المشي.
متى يصبح التدخل الجراحي حتمياً؟
يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي الفوري في الحالات التالية:
1. وجود تشوه ثني ثابت في الركبة يتجاوز 10 إلى 15 درجة.
2. تشخيص ارتفاع الرضفة (Patella Alta) سريرياً وإشعاعياً.
3. ألم مزمن في الركبة يمنع المريض من ممارسة حياته اليومية.
4. فقدان تدريجي للقدرة على المشي والاعتماد المتزايد على الكرسي المتحرك.
5. فشل جميع العلاجات التحفظية في تحسين أو استقرار حالة المريض.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي لمشية الانحناء
| وجه المقارنة | العلاج التحفظي (طبيعي، بوتوكس، جبائر) | العلاج الجراحي (تقويم الفخذ وتقديم الرضفة) |
|---|---|---|
| الحالات المستهدفة | الحالات الخفيفة، الأطفال دون سن 8 سنوات | الحالات المتوسطة والشديدة، وجود تشوه عظمي ثابت |
| الهدف الرئيسي | تأخير التدهور، إرخاء العضلات، دعم المشي | تصحيح التشوه العظمي جذرياً، استعادة المحاذاة الميكانيكية |
| تصحيح التشوه العظمي | لا يمكنه تصحيح تشوه العظام أو ارتفاع الرضفة | يصحح تشوه العظام ويُعيد الرضفة لمكانها الطبيعي بشكل دائم |
| النتائج طويلة الأمد | مؤقتة، تتطلب استمرارية مدى الحياة | دائمة، تحسن جذري ومستدام في نمط المشي |
| المخاطر والمضاعفات | شبه معدومة | مخاطر جراحية عامة (عدوى، تأخر التئام)، ولكنها نادرة مع جراح خبير |
| فترة التعافي | مستمرة ولا يوجد تعافي نهائي | 3 إلى 6 أشهر من إعادة التأهيل للوصول للنتيجة النهائية |
التفاصيل الجراحية العميقة: جراحة تقويم عظم الفخذ وتقديم الرضفة
تُعد جراحة تقويم عظم الفخذ البعيد (DFEO) بالتزامن مع تقديم الرضفة (PA) واحدة من أعقد وأدق العمليات في جراحة عظام الأطفال والبالغين ذوي الإعاقات الحركية. تتطلب هذه الجراحة تخطيطاً مسبقاً فائق الدقة، وفهماً عميقاً للميكانيكا الحيوية، ومهارة جراحية استثنائية—وهي الصفات التي يتفرد بها الأستاذ الدكتور محمد هطيف في اليمن.
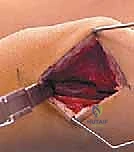
الهدف من هذه الجراحة المزدوجة هو:
1. تقويم عظم الفخذ (DFEO): إزالة إسفين عظمي من الجزء السفلي لعظمة الفخذ لتقويم الركبة وجعلها مستقيمة، وتقصير عظمة الفخذ نسبياً لتقليل الشد على الأعصاب والأوعية الدموية عند فرد الركبة.
2. تقديم الرضفة (Patellar Advancement): إعادة الرضفة المرتفعة إلى مكانها التشريحي الصحيح لتعمل كبكرة ميكانيكية فعالة للعضلة الرباعية.
الخطوة الأولى: التحضير والتخدير
تتم العملية تحت التخدير العام أو النصفي بناءً على تقييم طبيب التخدير. يتم وضع المريض على طاولة العمليات الجراحية المجهزة بأجهزة الأشعة السينية المباشرة (C-arm) لضمان الدقة المطلقة أثناء كل خطوة. يتم استخدام عاصبة هوائية (Tourniquet) لتقليل النزيف الجراحي.
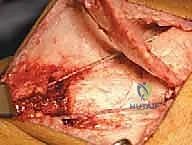
الخطوة الثانية: الشق الجراحي والوصول للعظم
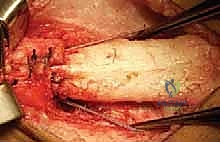
يقوم الدكتور هطيف بعمل شق جراحي دقيق في الجزء الأمامي من الركبة والفخذ السفلي. بفضل مهارته في الجراحة الميكروسكوبية والحفاظ على الأنسجة، يتم إبعاد العضلات والأوتار بلطف بالغ للوصول إلى عظمة الفخذ السفلية (Distal Femur) والوتر الرضفي دون التسبب في تلف الأنسجة الرخوة المحيطة.
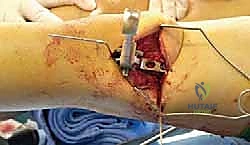
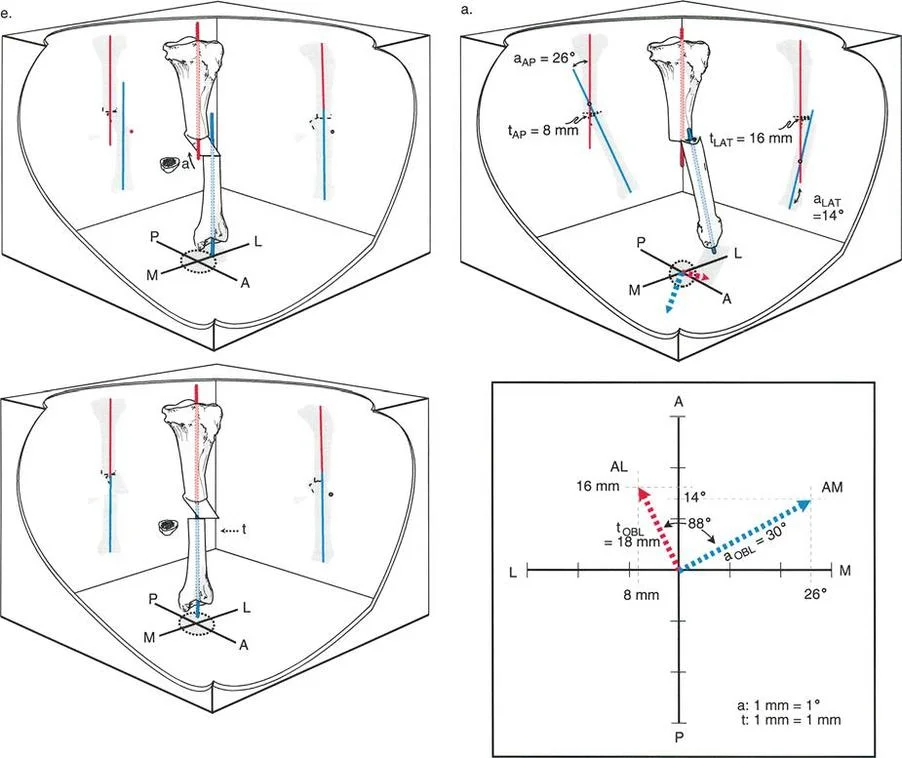
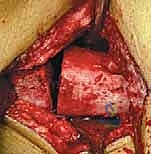
الخطوة الثالثة: تقويم عظم الفخذ البعيد (Distal Femoral Extension Osteotomy)
هنا تبرز المهارة الهندسية للجراح. باستخدام مناشير عظمية دقيقة، يقوم الدكتور هطيف بقطع وإزالة قطعة عظمية على شكل إسفين (Wedge) من الجزء الأمامي لعظمة الفخذ السفلية. حجم وزاوية هذا الإسفين يتم حسابها مسبقاً بدقة متناهية بناءً على زاوية التشوه لدى المريض.
بعد إزالة الإسفين، يتم إغلاق الفجوة العظمية، مما يؤدي إلى استقامة عظمة الفخذ والركبة بالكامل. هذا الإجراء يحقق هدفين: يصحح زاوية الانحناء، ويقصر العظمة قليلاً لمنع الشد الزائد على العصب الوركي والشريان المأبضي خلف الركبة.
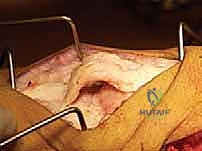
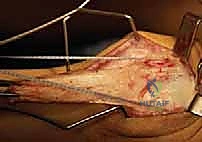
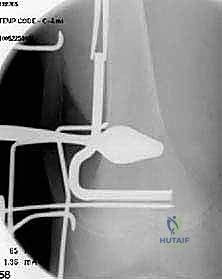
الخطوة الرابعة: التثبيت الداخلي القوي (Internal Fixation)
لضمان التئام العظم في وضعه الجديد المستقيم، يجب تثبيته بقوة شديدة. يستخدم الدكتور هطيف أحدث الشرائح المعدنية التشريحية ذاتية القفل (Locking Compression Plates) والمسامير المصنوعة من التيتانيوم النقي. يتم تثبيت الشريحة على جانب عظمة الفخذ، مما يوفر استقراراً ميكانيكياً هائلاً يسمح للمريض ببدء العلاج الطبيعي في وقت مبكر دون خوف من تحرك العظام.
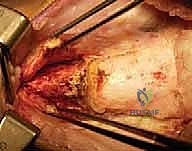
الخطوة الخامسة: تقديم الرضفة (Patellar Advancement)
هذه الخطوة حاسمة لاستعادة قوة العضلة الرباعية. بما أن الرضفة (صابونة الركبة) كانت مرتفعة جداً (Patella Alta)، يجب إنزالها. هناك تقنيتان رئيسيتان يستخدمهما الدكتور هطيف بناءً على سن المريض:
1. تقصير الوتر الرضفي (Patellar Tendon Imbrication/Shortening): تُستخدم غالباً للأطفال الذين لم تغلق لديهم مراكز النمو العظمي. يتم طي الوتر الرضفي الممدد وخياطته بخيوط جراح
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك