الجنف الخلقي واندماج الأضلاع: حلول متقدمة لنمو صحي للرئة والصدر مع الدكتور هطيف
الخلاصة الطبية
الجنف الخلقي واندماج الأضلاع هو تشوه نادر يولد به الطفل، يؤثر على نمو الصدر والرئتين. علاجه يتطلب التدخل الجراحي غالبًا، مثل عملية VEPTR، التي تستخدم ضلعًا تيتانيوم قابلًا للتمدد لمساعدة الصدر والرئتين على النمو بشكل طبيعي وتحسين استقامة العمود الفقري. الأستاذ الدكتور محمد هطيف رائد في هذا المجال.
تُعد صحة أطفالنا أغلى ما نملك، وعندما يولد طفل بتشوه في العمود الفقري أو القفص الصدري، يصبح البحث عن العلاج الأمثل هو الأولوية القصوى التي تشغل بال الوالدين. يُعد الجنف الخلقي، خاصةً عندما يقترن بـ اندماج الأضلاع (Fused Ribs)، حالة طبية معقدة ونادرة تتطلب خبرة جراحية فائقة لضمان نمو صحي للرئتين والعمود الفقري. إن التأخر في التشخيص أو العلاج لا يعني فقط تفاقم التشوه الشكلي، بل يمكن أن يؤدي إلى مضاعفات خطيرة تهدد الحياة، تؤثر على جودة حياة الطفل، وقدرته على التنفس، ونموه بشكل طبيعي.
يهدف هذا الدليل الطبي الشامل إلى تزويد الأهل بفهم عميق ودقيق لهذه الحالة المعقدة، بدءاً من الأعراض والأسباب، وصولاً إلى أحدث التقنيات الجراحية التي يمكن أن تحدث فرقاً حقيقياً في حياة أطفالهم. سنستكشف خيارات العلاج المتاحة، مع تسليط الضوء على الدور المحوري الذي يلعبه جراح العمود الفقري ذو الخبرة العالية، الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري بجامعة صنعاء، والذي يُصنف كأفضل خبير في اليمن لعلاج هذه الحالات المعقدة، مستخدماً أحدث التقنيات لضمان أفضل النتائج لمرضاه الصغار بأعلى معايير الأمانة الطبية.
فهم الجنف الخلقي واندماج الأضلاع: نظرة تشريحية عميقة
لفهم الجنف الخلقي واندماج الأضلاع بشكل صحيح، من الضروري أولاً استيعاب التشريح الطبيعي للعمود الفقري والقفص الصدري، وكيفية تطورهما المتلازم خلال مرحلة الطفولة.
التشريح الطبيعي للعمود الفقري والقفص الصدري ونمو الرئتين
يتكون العمود الفقري البشري من 33 فقرة، مقسمة إلى مناطق عنقية، صدرية، قطنية، عجزية، وعصعصية. الفقرات الصدرية (12 فقرة) تتصل بالأضلاع، التي تشكل بدورها القفص الصدري. القفص الصدري ليس مجرد صندوق عظمي صلب؛ بل هو هيكل ديناميكي مرن يحمي الأعضاء الحيوية مثل القلب والرئتين، ويدعم عملية التنفس من خلال حركته التوسعية والانكماشية.
كل ضلع يتصل بفقرة صدرية في الخلف وعظمة القص في الأمام (باستثناء الضلوع العائمة). الأهم من ذلك هو أن حجم القفص الصدري يجب أن يتضاعف عدة مرات منذ الولادة وحتى سن الثامنة للسماح للرئتين بالنمو وتكوين الحويصلات الهوائية اللازمة لتبادل الأكسجين. أي إعاقة في نمو هذا القفص تؤدي حتماً إلى إعاقة نمو الرئتين.
ما هو الجنف الخلقي (Congenital Scoliosis)؟
الجنف الخلقي هو انحناء جانبي وتدوري غير طبيعي في العمود الفقري يولد به الطفل. ينتج هذا التشوه عن أخطاء في تكوين أو انفصال فقرات العمود الفقري أثناء نمو الجنين في الرحم، وتحديداً خلال الأسابيع الأربعة إلى الستة الأولى من الحمل. تأخذ هذه التشوهات أشكالاً عدة:
- نصف فقرة (Hemivertebra): وهي فقرة لم تتكون بشكل كامل (تكون على شكل مثلث بدلاً من مستطيل)، مما يؤدي إلى نمو غير متساوٍ على جانبي العمود الفقري ويدفع العمود الفقري للانحناء الحاد مع نمو الطفل.
- فقرة وتدية (Wedge Vertebra): فقرة تتكون بشكل غير متساوٍ، حيث يكون أحد الجانبين أقصر من الآخر.
- فشل الانفصال (Failure of Segmentation): حيث تفشل فقرتان أو أكثر في الانفصال عن بعضهما البعض أثناء التطور الجنيني، مما يخلق كتلة عظمية صلبة (Unsegmented Bar) تمنع النمو في جانب واحد من العمود الفقري، بينما يستمر الجانب الآخر في النمو، مما يسبب انحناءً شديداً.
خطورة اندماج الأضلاع ومتلازمة قصور الصدر
تزداد الحالة تعقيداً بشكل كبير عندما يترافق الجنف الخلقي مع اندماج الأضلاع (Fused Ribs). في هذه الحالة، تفشل الأضلاع المتصلة بالفقرات المشوهة في الانفصال وتلتحم معاً. هذا الاندماج يعمل كـ "حزام صلب" يحد من قدرة القفص الصدري على التوسع في ذلك الجانب.
النتيجة الأخطر لهذه الحالة هي ما يُعرف طبياً بـ متلازمة قصور الصدر (Thoracic Insufficiency Syndrome - TIS). نظراً لأن القفص الصدري لا يمكنه التوسع، فإن الرئة الموجودة تحته لا تجد المساحة الكافية للنمو. مع مرور الوقت، يعاني الطفل من نقص مزمن في الأكسجين، وصعوبة في التنفس، وإجهاد شديد على القلب (القلب الرئوي)، مما يجعل التدخل الجراحي المبكر والمدروس ضرورة حتمية لإنقاذ حياة الطفل.
الأسباب وعوامل الخطر
السبب الدقيق للجنف الخلقي واندماج الأضلاع لا يزال غير مفهوم بالكامل، ولكنه يُعزى إلى مجموعة من العوامل التي تؤثر على التطور الجنيني المبكر:
- عوامل جينية ووراثية: على الرغم من أن الجنف الخلقي لا يُورث عادةً بشكل مباشر من الآباء، إلا أن هناك طفرات جينية عشوائية تحدث أثناء تكوين الجنين وتؤثر على نمو العظام.
- نقص التروية الدموية للجنين: أي انقطاع مؤقت أو نقص في تدفق الدم والأكسجين إلى الجنين في الأسابيع الأولى من الحمل قد يؤدي إلى تشوهات في تكوين الفقرات.
- العوامل البيئية: مثل تعرض الأم لبعض السموم، أو نقص حمض الفوليك، أو تناول أدوية معينة دون استشارة طبية خلال فترة الحمل المبكرة.
- الارتباط بمتلازمات أخرى: غالباً ما يترافق الجنف الخلقي مع تشوهات في أجهزة أخرى (VACTERL association)، مما يتطلب فحصاً شاملاً للكلى، القلب، والحبل الشوكي.
الأعراض والعلامات التحذيرية التي يجب على الأهل الانتباه لها
لاكتشاف الحالة مبكراً، يجب على الأهل الانتباه إلى التغيرات الجسدية في أطفالهم. إليك جدول يوضح الأعراض المبكرة والمتقدمة:
| الفئة | الأعراض والعلامات الملحوظة | التأثير على الطفل |
|---|---|---|
| الأعراض الشكلية (الجسدية) | عدم تماثل في ارتفاع الكتفين. بروز أحد لوحي الكتف بشكل أوضح من الآخر. ميلان الرأس إلى جانب واحد. عدم تماثل في خط الخصر. بروز ملحوظ في الأضلاع (حدبة القفص الصدري). |
تشوه في المظهر العام، صعوبة في إيجاد ملابس مناسبة، وتأثير نفسي على الطفل مع تقدمه في العمر. |
| الأعراض التنفسية (الخطيرة) | تنفس سريع وسطحي (Tachypnea). تكرار الإصابة بالتهابات الصدر والرئة. ازرقاق الشفاه أو الأطراف عند البكاء أو المجهود. عدم القدرة على مجاراة الأطفال الآخرين في اللعب. |
إرهاق مزمن، نقص الأكسجين في الدم، وفشل في اكتساب الوزن والنمو الطبيعي (فشل النمو). |
| الأعراض العصبية (نادرة ولكن هامة) | ضعف في الساقين. تغير في طريقة المشي. مشاكل في التحكم في التبول أو التبرز. |
تشير إلى وجود ضغط على الحبل الشوكي أو تشوهات مصاحبة في النخاع الشوكي (Tethered Cord). |
التشخيص الدقيق: خطوة أولى نحو العلاج الصحيح
التشخيص الدقيق والمبكر هو حجر الزاوية في خطة العلاج. يعتمد الأستاذ الدكتور محمد هطيف على بروتوكول تشخيصي صارم وشامل لتقييم كل حالة بدقة متناهية:
- الفحص السريري الشامل: فحص العمود الفقري، القفص الصدري، وتقييم وظائف الرئة والأعصاب.
- الأشعة السينية الدقيقة (X-rays): لتحديد نوع التشوه الفقري، حساب زاوية الانحناء (Cobb Angle)، وتحديد الأضلاع المندمجة.
- التصوير المقطعي المحوسب ثلاثي الأبعاد (3D CT Scan): وهو أداة حاسمة في حالات الجنف الخلقي، حيث يوفر خريطة ثلاثية الأبعاد للفقرات المشوهة والأضلاع، مما يساعد الجراح في التخطيط الدقيق للعملية.
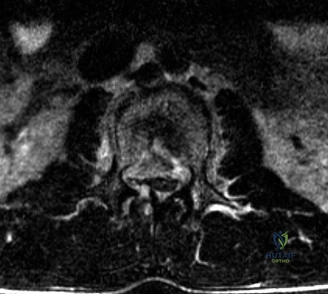
- التصوير بالرنين المغناطيسي (MRI): إجراء إلزامي قبل أي تدخل جراحي للتأكد من عدم وجود تشوهات في الحبل الشوكي (مثل تكهف النخاع أو الحبل الشوكي المربوط) والتي تترافق بنسبة 20-30% مع الجنف الخلقي.
- اختبارات وظائف الرئة وتخطيط صدى القلب (ECHO): لتقييم مدى تأثر القلب والرئتين بمتلازمة قصور الصدر.
لماذا يُعد الأستاذ الدكتور محمد هطيف الخيار الأول والأفضل في اليمن؟
عندما يتعلق الأمر بجراحات العمود الفقري للأطفال، وهي من أعقد الجراحات في الطب الحديث، فإن اختيار الجراح هو القرار الأهم. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة العظام والمفاصل والعمود الفقري في صنعاء واليمن بأكملها، وذلك للأسباب التالية:
- مكانة أكاديمية وعلمية رفيعة: أستاذ دكتور (Professor) في جامعة صنعاء، مما يعكس عمق معرفته العلمية ومواكبته لأحدث الأبحاث الطبية العالمية.
- خبرة تتجاوز العقدين: أكثر من 20 عاماً من الخبرة العملية في إجراء أعقد جراحات العمود الفقري وتصحيح التشوهات للأطفال والبالغين.
- ريادة في استخدام التقنيات الحديثة: الدكتور هطيف رائد في استخدام الجراحة الميكروسكوبية الدقيقة (Microsurgery)، وتقنيات المناظير بدقة 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty). هذه التقنيات تضمن دقة متناهية، نزيفاً أقل، وتعافياً أسرع للمريض.
- الأمانة الطبية والمصداقية المطلقة: يُعرف الدكتور هطيف بصرامته في تطبيق مبدأ "الأمانة الطبية". فهو لا يوصي بالتدخل الجراحي إلا إذا كان هو الحل الأمثل والوحيد لحالة المريض، ويشرح للأهل بكل شفافية الفوائد والمخاطر المتوقعة، مما يجعله الطبيب الأكثر ثقة لدى العائلات اليمنية.
خيارات العلاج: من المراقبة إلى الجراحة المتقدمة
يختلف علاج الجنف الخلقي واندماج الأضلاع تماماً عن أنواع الجنف الأخرى (مثل الجنف مجهول السبب). نظراً لأن التشوه موجود في العظام نفسها، فإن العلاجات التحفظية غالباً ما تكون محدودة الفعالية.
1. العلاج التحفظي (المراقبة الطبية)
إذا كان الانحناء صغيراً جداً ولا يتفاقم مع النمو، ولا يوجد تأثير على التنفس، قد يكتفي الدكتور هطيف بالمراقبة الدورية وإجراء أشعة كل 6 أشهر.
ملاحظة هامة: الأحزمة الطبية (Braces) التي تُستخدم بكثرة في الجنف العادي، غير فعالة غالباً في الجنف الخلقي، بل إن استخدامها مع وجود اندماج في الأضلاع قد يزيد من تقييد حركة القفص الصدري ويفاقم مشاكل التنفس.
2. التدخل الجراحي (الحل الجذري)
الهدف الأساسي من الجراحة ليس فقط تقويم العمود الفقري، بل إنقاذ الرئتين والسماح للقفص الصدري بالنمو. إليك مقارنة بين أحدث التقنيات الجراحية التي يستخدمها الدكتور هطيف:
| التقنية الجراحية | آلية العمل | الحالات المناسبة | المزايا |
|---|---|---|---|
| تقنية VEPTR (الضلع التيتانيوم التعويضي القابل للتمدد) | جهاز معدني يُثبت في الأضلاع (أو الضلع والعمود الفقري). يقوم الجراح بفصل الأضلاع المندمجة وتركيب الجهاز لإبقاء القفص الصدري مفتوحاً. | الأطفال الصغار جداً الذين يعانون من متلازمة قصور الصدر واندماج الأضلاع. | يسمح بنمو الرئتين والعمود الفقري معاً. يتم تطويل الجهاز جراحياً كل 6 أشهر لدعم نمو الطفل. |
| قضبان النمو (Growing Rods / MAGEC) | قضبان تُثبت أعلى وأسفل الانحناء في العمود الفقري. (قضبان MAGEC تتمدد مغناطيسياً من خارج الجسم دون جراحة إضافية). | الأطفال في طور النمو الذين لديهم جنف خلقي متزايد دون اندماج شديد في الأضلاع. | تتحكم في الانحناء مع السماح للعمود الفقري بالاستمرار في النمو. |
| استئصال نصف الفقرة (Hemivertebra Excision) | إزالة الفقرة المشوهة (المثلثة) جراحياً، ثم دمج الفقرة التي فوقها مع التي تحتها. | الانحناءات الحادة الناتجة عن نصف فقرة واحدة في الأطفال الصغار. | يزيل سبب المشكلة من جذوره، ويمنع تفاقم الانحناء، ويصحح التشوه بشكل ممتاز. |
| دمج العمود الفقري (Spinal Fusion) | تصحيح الانحناء وتثبيت الفقرات باستخدام مسامير وقضبان، مع وضع طعوم عظمية لدمج الفقرات للأبد. | الأطفال الأكبر سناً (قريبون من اكتمال النمو) أو الحالات الشديدة جداً. | حل نهائي ودائم يمنع أي انحناء مستقبلي في المنطقة المدمجة. |
رحلة الجراحة مع الدكتور محمد هطيف: خطوة بخطوة
عندما يقرر الدكتور هطيف أن الجراحة هي الخيار الأمثل (مثل تركيب جهاز VEPTR لفصل الأضلاع المندمجة)، تتم العملية وفق أعلى المعايير العالمية:
- التحضير والتخدير: يتم تخدير الطفل كلياً بواسطة فريق تخدير متخصص في طب الأطفال.
- المراقبة العصبية المستمرة (Neuromonitoring): طوال فترة العملية، يتم استخدام أجهزة دقيقة لمراقبة وظائف الحبل الشوكي والأعصاب لضمان سلامتها التامة (وهي ميزة أساسية في عمليات الدكتور هطيف).
- الوصول الجراحي الدقيق (الجراحة الميكروسكوبية): يقوم الدكتور هطيف بعمل شق جراحي دقيق. باستخدام أدوات التكبير الميكروسكوبية، يتم تحديد الأضلاع المندمجة بدقة فائقة.
- فصل الأضلاع (Thoracostomy): يتم فصل الأضلاع الملتصقة بعناية شديدة لخلق مساحة للرئة.
- تركيب الدعامات (VEPTR): يتم تثبيت أجهزة التيتانيوم القابلة للتمدد لإبقاء المسافة الجديدة مفتوحة وتوجيه النمو المستقبلي.
- الإغلاق والتعافي: يتم إغلاق الجرح تجميلياً، ويُنقل الطفل إلى العناية المركزة للمراقبة الدقيقة.
إعادة التأهيل وما بعد الجراحة
النجاح الجراحي يتبعه برنامج تأهيل دقيق:
* في المستشفى: يبقى الطفل لعدة أيام لإدارة الألم ومراقبة وظائف التنفس. يلاحظ الأهل غالباً تحسناً فورياً في قدرة الطفل على التنفس بعمق.
* العلاج الطبيعي: يبدأ برنامج علاج طبيعي متخصص لتقوية عضلات الظهر والتنفس.
* المتابعة الدورية: يحتاج الأطفال الذين رُكبت لهم أجهزة قابلة للتمدد إلى زيارات دورية لعيادة الدكتور هطيف لتطويل الأجهزة (سواء جراحياً بشق صغير، أو مغناطيسياً في العيادة باستخدام تقنية MAGEC) لمواكبة نمو الطفل.
قصة نجاح: رحلة الطفل "يوسف" نحو تنفس طبيعي وحياة نشطة
(قصة مستوحاة من الحالات الواقعية التي تُعالج في عيادة الدكتور هطيف)
وُلد "يوسف" بانحناء ملحوظ في ظهره وصعوبة في التنفس. بعد بلوغه العامين، لاحظ والداه أن صدره لا يتحرك بشكل متساوٍ، وأنه يلهث بسرعة عند اللعب. بعد زيارات لعدة أطباء دون تشخيص دقيق، توجهوا إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء.
بعد الفحص السريري والأشعة ثلاثية الأبعاد، شخّص الدكتور هطيف حالة يوسف بـ "جنف خلقي مع اندماج في ثلاثة أضلاع يسرى"، مما أدى إلى متلازمة قصور الصدر. بصدق وأمانة طبية، أوضح الدكتور هطيف للأهل أن الجراحة هي الحل الوحيد لإنقاذ رئة يوسف اليسرى.
أجرى الدكتور هطيف عملية دقيقة لفصل الأضلاع وتركيب جهاز VEPTR. اليوم، يبلغ يوسف من العمر 7 سنوات، يتنفس بشكل طبيعي، ينمو بصحة ممتازة، ويمارس حياته كأي طفل في مثل عمره، مع متابعة دورية لتطويل الجهاز في العيادة.
الأسئلة الشائعة (FAQ) حول الجنف الخلقي واندماج الأضلاع
لقد قمنا بجمع أكثر الأسئلة التي يطرحها الآباء في عيادة الدكتور محمد هطيف والإجابة عليها بشكل مفصل:
1. هل الجنف الخلقي مرض وراثي ينتقل للجيل القادم؟
في معظم الحالات، الجنف الخلقي لا يعتبر مرضاً وراثياً مباشراً. هو عادة نتيجة "حادث" تطوري أثناء تكوين الجنين في الأسابيع الأولى من الحمل. احتمالية إنجاب طفل آخر مصاب بنفس الحالة في نفس العائلة نادرة جداً (أقل من 1%).
2. ما هو السن الأنسب لإجراء الجراحة؟
لا يوجد سن "واحد" مثالي؛ يعتمد الأمر على شدة الحالة وتأثيرها على الرئتين. إذا كان هناك اندماج في الأضلاع يهدد نمو الرئة، قد تُجرى الجراحة للرضع (بين عمر سنة إلى 3 سنوات). القرار يعتمد على التقييم الدقيق للدكتور هطيف.
3. هل استخدام الحزام الطبي (Brace) يمكن أن يغني عن الجراحة؟
في حالات الجنف الخلقي الناتج عن اندماج الأضلاع أو تشوه الفقرات الصلب، الحزام الطبي غير فعال ولا يمنع تقدم الانحناء. بل قد يكون ضاراً لأنه يضغط على القفص الصدري ويقلل من سعة الرئتين.
4. ما هي تقنية VEPTR وهل هي آمنة؟
تقنية VEPTR (الضلع التيتانيوم التعويضي القابل للتمدد) هي ثورة في علاج متلازمة قصور الصدر. هي آمنة جداً عند إجرائها بواسطة جراح خبير، وتهدف إلى توسيع القفص الصدري والسماح للرئتين والعمود الفقري بالنمو معاً.
5. هل ستؤثر الجراحة على طول الطفل النهائي؟
على العكس تماماً. الجنف غير المعالج يقلل من طول الجذع. التقنيات الحديثة (مثل أجهزة النمو) تسمح للعمود الفقري بالاستمرار في النمو، مما يساعد الطفل على الوصول إلى طوله الطبيعي أو قريب منه.
6. هل يمكن للطفل ممارسة الرياضة بعد العلاج الجراحي؟
نعم، بعد فترة التعافي واندماج العظام (أو انتهاء فترة العلاج بأجهزة النمو)، يشجع الدكتور هطيف الأطفال على العودة إلى الأنشطة اليومية، بما في ذلك العديد من الرياضات غير العنيفة، لتقوية العضلات.
7. كم تستغرق فترة البقاء في المستشفى بعد العملية؟
تتراوح عادة بين 3 إلى 7 أيام، حسب نوع التدخل الجراحي وسرعة تعافي الطفل وقدرته على التنفس براحة وتناول الطعام.
8. لماذا يعتبر الدكتور محمد هطيف الخيار الأفضل في اليمن لهذه الجراحات؟
لأنه يجمع بين الدرجة الأكاديمية (أستاذ دكتور بجامعة صنعاء)، والخبرة الطويلة (أكثر من 20 عاماً)، واستخدام أحدث التقنيات العالمية (الجراحة الميكروسكوبية ومراقبة الأعصاب)، والأهم من ذلك: الأمانة الطبية والشفافية التامة مع المرضى.
9. ما هي متلازمة قصور الصدر (TIS) وكيف يتم تشخيصها؟
هي عدم قدرة القفص الصدري على دعم التنفس الطبيعي أو نمو الرئة. تُشخص من خلال الفحص السريري، الأشعة المقطعية للصدر، واختبارات وظائف الرئة التي تظهر سعة رئوية أقل من الطبيعي.
10. ما هي نسبة نجاح هذه العمليات المعقدة؟
نسبة النجاح عالية جداً بفضل الله ثم بفضل التقنيات الحديثة والمراقبة العصبية أثناء الجراحة. الهدف الأساسي وهو إنقاذ وظائف الرئة ومنع تفاقم التشوه يتحقق في الغالبية العظمى من الحالات التي تُعالج مبكراً.
رسالة أخيرة للآباء:
اكتشاف تشوه في العمود الفقري لطفلكم قد يكون لحظة مليئة بالقلق، ولكن مع التقدم الطبي المذهل وتوافر خبرات طبية عالمية المستوى في اليمن متمثلة في الأستاذ الدكتور محمد هطيف، أصبح الأمل موجوداً بقوة. التشخيص المبكر والتدخل الصحيح هما مفتاح طفلك نحو حياة صحية، نشطة، ومستقبل مشرق يتنفس فيه بحرية. لا تترددوا في حجز استشارة لتقييم حالة طفلكم بأعلى معايير الدقة والأمانة الطبية.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
