الجنف الخلقي عند الأطفال: الدليل الشامل للأسباب والتشخيص وطرق العلاج الجراحي
الخلاصة الطبية
الجنف الخلقي هو انحناء جانبي هيكلي في العمود الفقري يظهر منذ الولادة نتيجة خلل في تكون الفقرات خلال الأسابيع الأولى من الحمل. يتطلب التشخيص المبكر تدخلاً طبياً دقيقاً، حيث يعتمد العلاج غالباً على التدخل الجراحي لمنع تطور الانحناء وحماية الحبل الشوكي.
الخلاصة الطبية السريعة: نافذتك لفهم الجنف الخلقي
يمثل الجنف الخلقي (Congenital Scoliosis) تحدياً طبياً يتطلب فهماً عميقاً وتدخلاً دقيقاً. هو انحناء جانبي هيكلي وصلب في العمود الفقري يظهر منذ لحظة الولادة، وينتج عن خلل تشريحي في تكون أو انفصال الفقرات خلال الأسابيع الجنينية الأولى (من الأسبوع الرابع إلى السادس من الحمل). نظراً لطبيعة هذا التشوه، فإنه يخلق عدم توازن ميكانيكي عميق في مسار النمو الطولي للعمود الفقري، مما يؤدي إلى تفاقم الانحناء بشكل ملحوظ وسريع مع مراحل نمو الطفل.
يتطلب هذا المرض تشخيصاً مبكراً جداً وتدخلاً طبياً استباقياً. في معظم الحالات المتقدمة، يعتمد العلاج الجذري على التدخل الجراحي الدقيق لمنع التطور الكارثي للانحناء، وحماية الحبل الشوكي والأعصاب، وضمان نمو الطفل بشكل طبيعي ومستقيم.

مقدمة شاملة عن الجنف الخلقي عند الأطفال
يُعد الجنف الخلقي واحداً من أعقد الحالات في مجال جراحة عظام الأطفال وتشوهات العمود الفقري. على عكس "الجنف مجهول السبب" (Idiopathic Scoliosis) الذي يظهر عادة في مرحلة المراهقة ويكون أكثر مرونة وقابلية للتعديل بالدعامات، يتميز الجنف الخلقي بصلابته الشديدة وارتباطه بتشوهات تشريحية واضحة في بنية العظام نفسها.
إن الفلسفة الطبية الحديثة، والتي يتبناها كبار الجراحين، تعتمد بشكل أساسي على الاكتشاف المبكر. إن ترك التشوه ليتفاقم يؤدي إلى ما يُعرف بـ "متلازمة الصدر غير الكافي"، حيث يضغط العمود الفقري الملتوي على الرئتين والقلب، مما يهدد حياة الطفل. التدخل الجراحي في الوقت المناسب، عندما يكون الانحناء صغيراً والطفل في عمر مبكر، يُجنب العائلة اللجوء إلى عمليات جراحية شديدة التعقيد وعالية المخاطر في المستقبل.
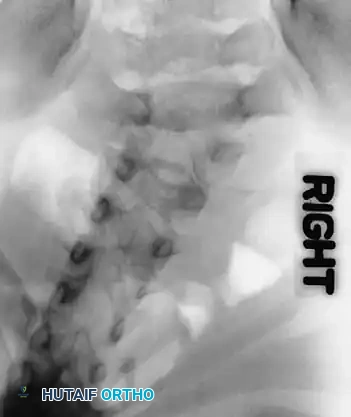
التطور الجنيني والتشريح الدقيق للعمود الفقري
لفهم طبيعة الجنف الخلقي بشكل جذري، يجب أن نعود بالزمن إلى المراحل الأولى من تكوين الجنين داخل الرحم. تحدث النافذة الجنينية الحرجة لتطور العمود الفقري بين الأسبوعين الرابع والسادس من الحمل.
خلال هذه الفترة الدقيقة جداً، تتشكل الكتل النسيجية الأولية التي تُعرف بـ "الجسدات" (Somites)، والتي ستنقسم وتتطور لاحقاً لتشكل فقرات العمود الفقري الفردية والأقراص الغضروفية بينها. أي اضطراب بيولوجي، أو نقص تروية دموية، أو طفرة جينية موضعية خلال هذه الأسابيع يؤدي إلى فشل في تشكيل هذه الفقرات بشكل متناظر.
أظهرت الدراسات الوبائية الموسعة أنه لا يوجد سبب وراثي جيني قاطع للتشوهات الخلقية المعزولة مثل "الفقرة النصفية" (Hemivertebra). في مراجعة طبية شاملة شملت تاريخ آلاف العائلات، تبين أن الجنف الخلقي غالباً ما يكون حدثاً عشوائياً (Sporadic) أثناء الحمل، ونادراً ما ينتقل بشكل مباشر من الآباء إلى الأبناء.
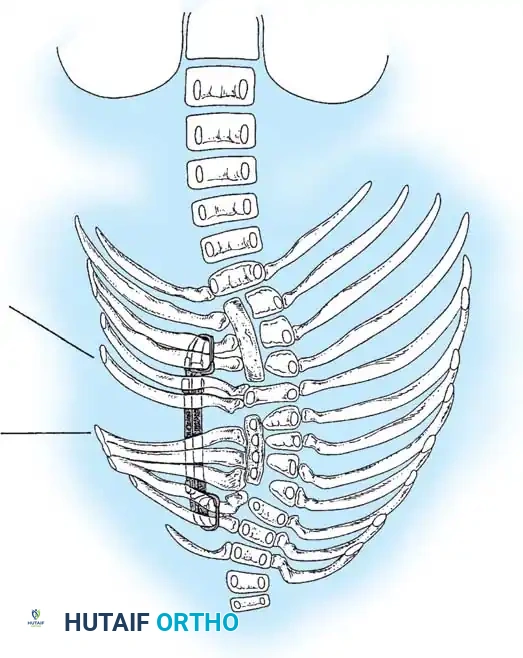
الأسباب الجذرية وعوامل الخطر المؤدية للجنف الخلقي
رغم أن السبب المباشر الدقيق لا يزال قيد البحث في العديد من الحالات، إلا أن الأبحاث الطبية حددت مجموعة من العوامل التي قد تساهم في حدوث هذا الخلل الجنيني:
- نقص الأكسجة الجنينية: أي حالة تؤدي إلى انخفاض تدفق الدم والأكسجين إلى الجنين في الأسابيع الأولى.
- التعرض للمواد المسخية (Teratogens): تناول الأم لبعض الأدوية المحظورة أثناء الحمل، أو التعرض لمواد كيميائية سامة.
- نقص حمض الفوليك وفيتامين ب12: يلعبان دوراً حيوياً في إغلاق الأنبوب العصبي وتشكيل الهيكل العظمي.
- السكري غير المنضبط لدى الأم: يزيد من احتمالية حدوث تشوهات خلقية في الهيكل العظمي للجنين.
- الطفرات الجينية العشوائية: تغيرات جينية تحدث لأول مرة في الجنين ولا تكون موروثة من الأبوين.
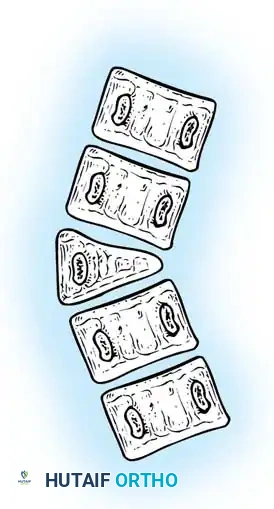
التصنيف الطبي المتقدم لأنواع الجنف الخلقي
يصنف أطباء جراحة العظام الجنف الخلقي بناءً على نوع الخلل التشريحي الذي حدث أثناء تكون الجنين. هذا التصنيف حاسم لتحديد خطة العلاج والتنبؤ بمدى سرعة تدهور الحالة.
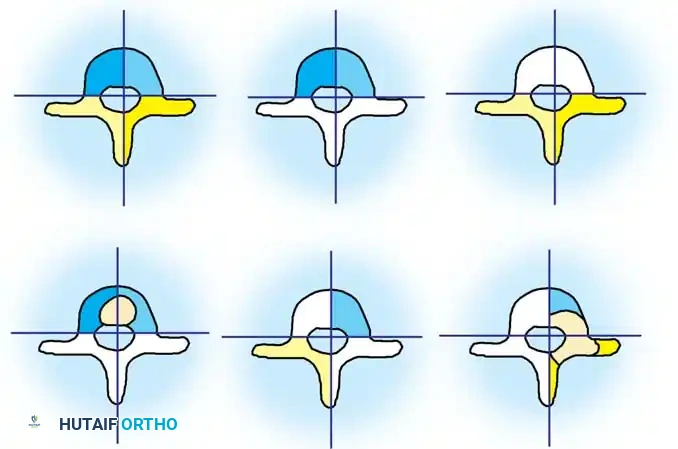
1. فشل التكوين (Failure of Formation)
يحدث عندما لا يتكون جزء من الفقرة بشكل كامل.
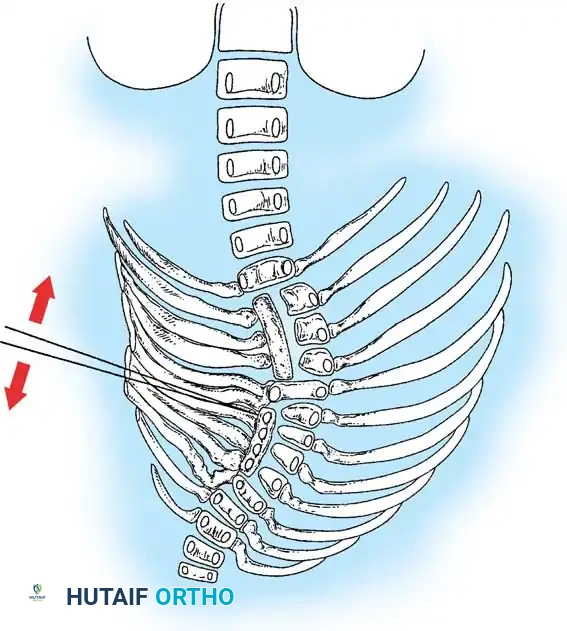
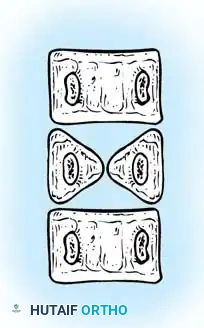
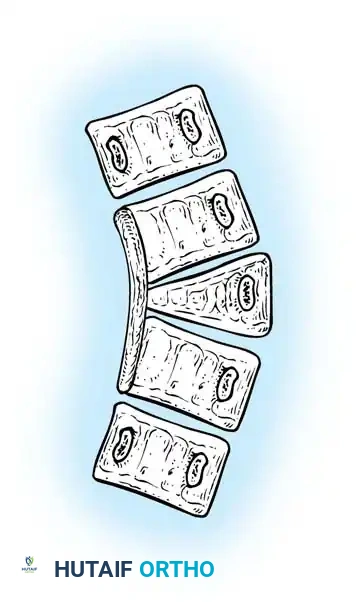
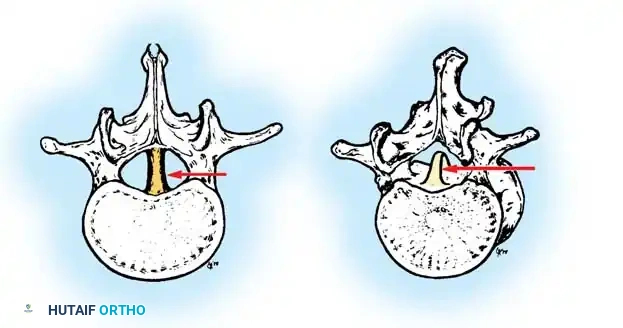
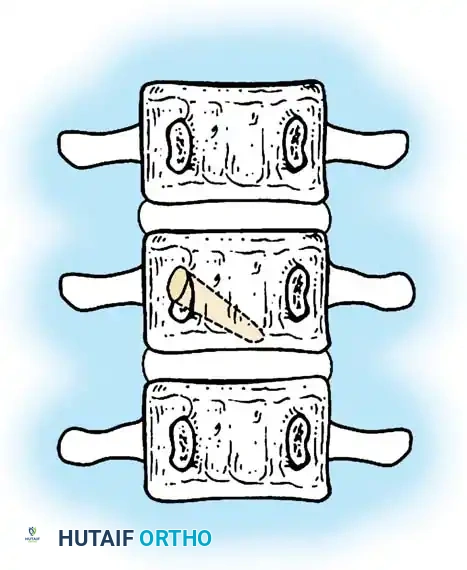
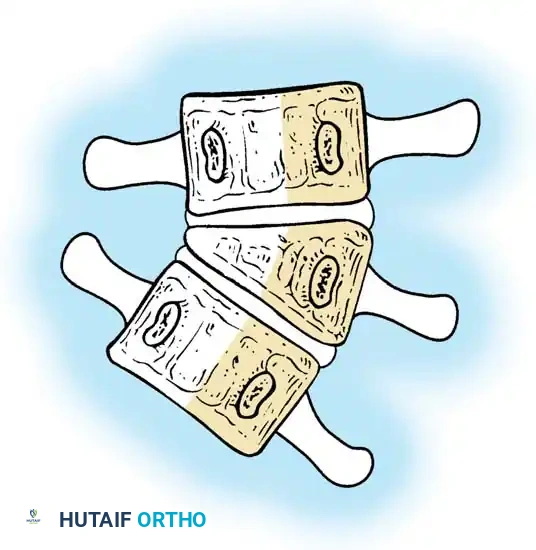
* الفقرة النصفية (Hemivertebra): يتكون نصف فقرة فقط (تأخذ شكل مثلث أو إسفين). هذا هو النوع الأكثر شيوعاً والأكثر تسبباً في تفاقم الانحناء السريع، حيث ينمو جانب واحد من العمود الفقري بينما لا ينمو الجانب الآخر.
* الفقرة الإسفينية (Wedge Vertebra): تتكون الفقرة بالكامل ولكنها تكون مشوهة وتأخذ شكل الإسفين.
2. فشل الانفصال (Failure of Segmentation)
يحدث عندما لا تنفصل الفقرات عن بعضها البعض بشكل طبيعي خلال التطور الجنيني، مما يؤدي إلى اندماجها.
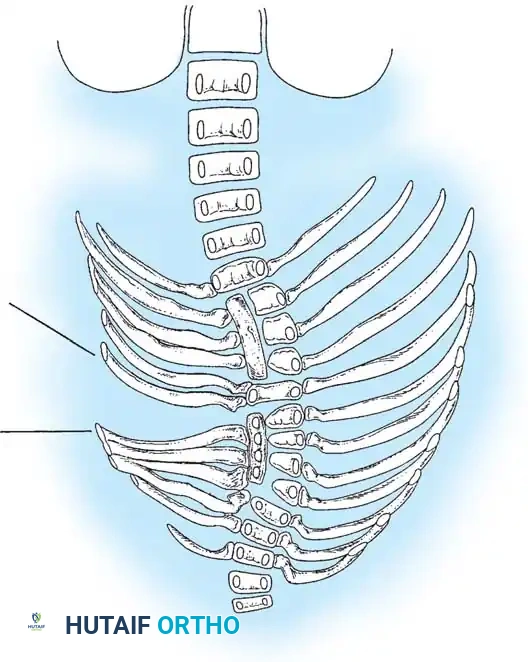
* الفقرة الكتلوية (Block Vertebra): اندماج فقرتين أو أكثر بالكامل. عادة ما يكون هذا النوع أقل عرضة للتفاقم السريع.
* الشريط غير المنفصل أحادي الجانب (Unilateral Unsegmented Bar): تندمج الفقرات من جانب واحد فقط. هذا هو النوع الأكثر خطورة، حيث ينمو الجانب السليم بسرعة بينما يكون الجانب المندمج مقيداً، مما يسبب انحناءً حاداً وسريعاً.
3. التشوهات المختلطة (Mixed Anomalies)
مزيج من فشل التكوين وفشل الانفصال في نفس العمود الفقري. غالباً ما يؤدي إلى تشوهات معقدة وصعبة العلاج.
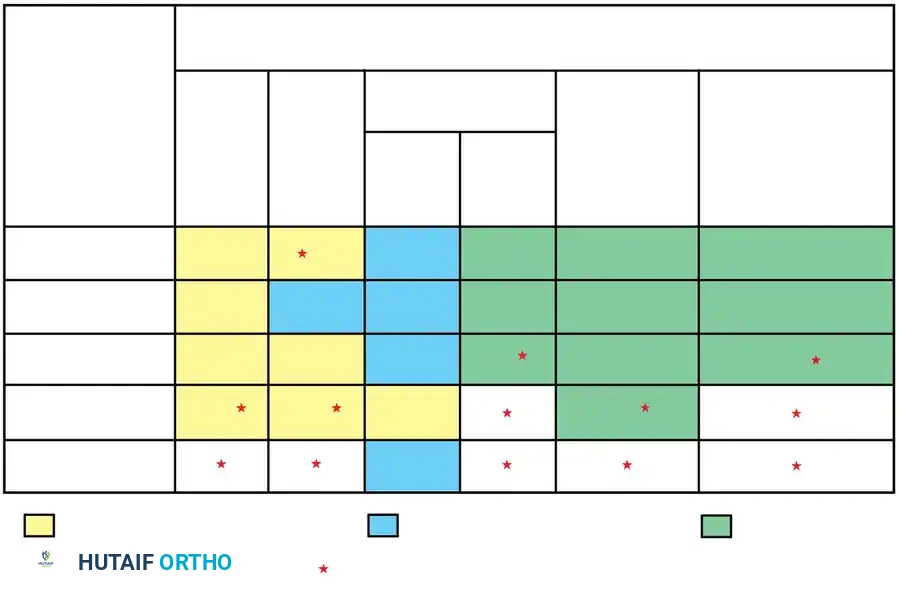
جدول 1: مقارنة بين أنواع الجنف الخلقي من حيث التكوين ومخاطر التطور
| نوع التشوه الخلقي | الوصف التشريحي | سرعة ومخاطر تطور الانحناء (Progression Risk) |
|---|---|---|
| الفقرة النصفية (Hemivertebra) | غياب نصف الفقرة، مما يؤدي إلى نمو غير متوازن | عالية جداً (تتطلب تدخلاً جراحياً مبكراً غالباً) |
| الفقرة الكتلوية (Block Vertebra) | اندماج كامل لفقرتين أو أكثر من الجانبين | منخفضة (تنمو ببطء ولكن بشكل متوازن نسبياً) |
| الشريط غير المنفصل (Unsegmented Bar) | اندماج عظمي من جانب واحد فقط يمنع النمو | قصوى (خطيرة جداً) (أسوأ أنواع التطور السريع) |
| التشوهات المختلطة (Mixed) | وجود فقرة نصفية مع شريط غير منفصل | عالية إلى قصوى (تعتمد على موقع التشوه) |
الأعراض والعلامات التحذيرية التي يجب الانتباه لها
في العديد من الحالات، يُلاحظ الجنف الخلقي عند الولادة أو خلال الأشهر الأولى من حياة الطفل. ومع ذلك، قد لا تصبح بعض الحالات واضحة إلا عندما يبدأ الطفل في الجلوس أو المشي. يجب على الآباء الانتباه للعلامات التالية:

- عدم تناسق الكتفين: أحد الكتفين أعلى بشكل ملحوظ من الآخر.
- بروز لوح الكتف: لوح كتف واحد يبرز للخلف أكثر من الآخر.
- ميلان الحوض: يبدو الخصر غير متساوٍ، أو يميل الطفل إلى جانب واحد عند الوقوف.
- بروز ضلعي (Rib Hump): عند انحناء الطفل للأمام، يظهر بروز في جانب واحد من الظهر نتيجة دوران الفقرات.
- تغيرات جلدية: وجود بقع شعر، أو غمازات عميقة، أو تغيرات في لون الجلد (بقع القهوة بالحليب) على طول العمود الفقري، مما قد يشير إلى تشوهات في الحبل الشوكي.
- علامات عصبية: ضعف في الساقين، تنميل، أو مشاكل في التحكم بالمثانة والأمعاء (في الحالات التي تضغط فيها التشوهات على الأعصاب).
التشخيص الدقيق: التكنولوجيا الطبية الحديثة تقود الطريق
التشخيص الدقيق هو حجر الأساس في وضع خطة علاجية ناجحة. يعتمد الأستاذ الدكتور محمد هطيف في عيادته على أحدث البروتوكولات التشخيصية لتقييم حالة الطفل من كافة الجوانب:
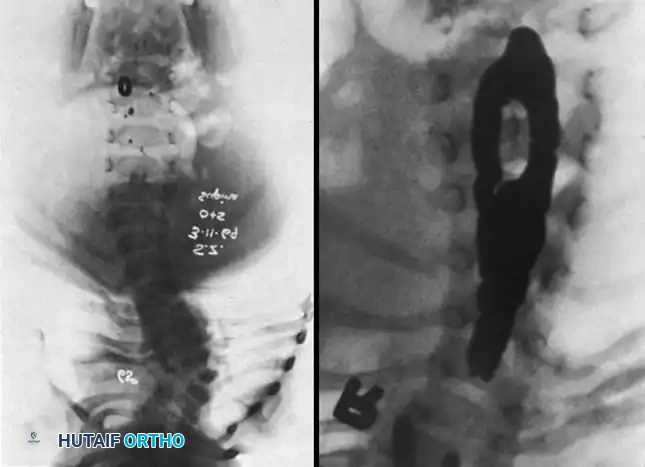
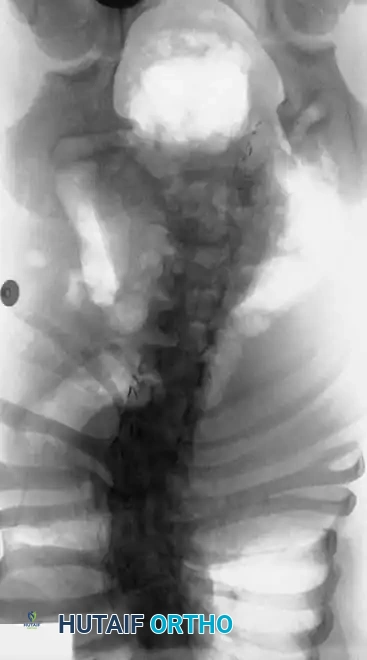
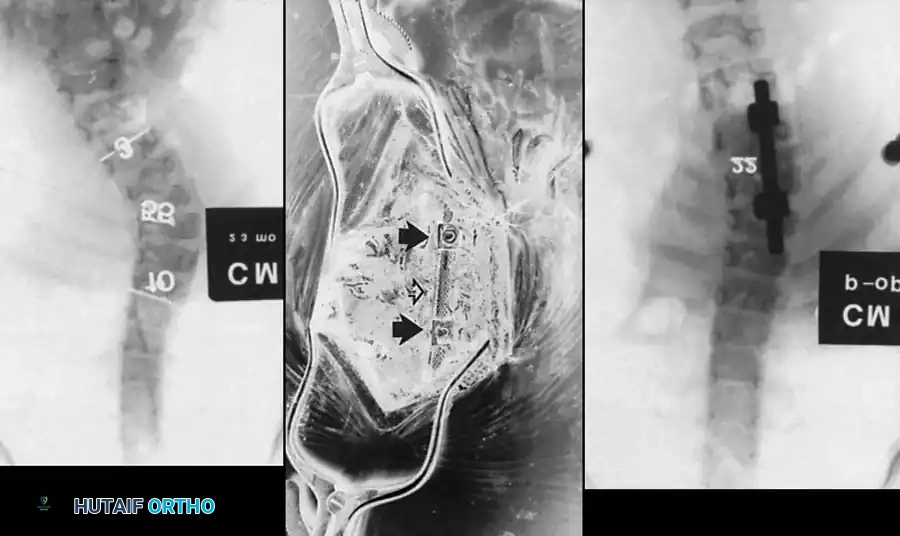
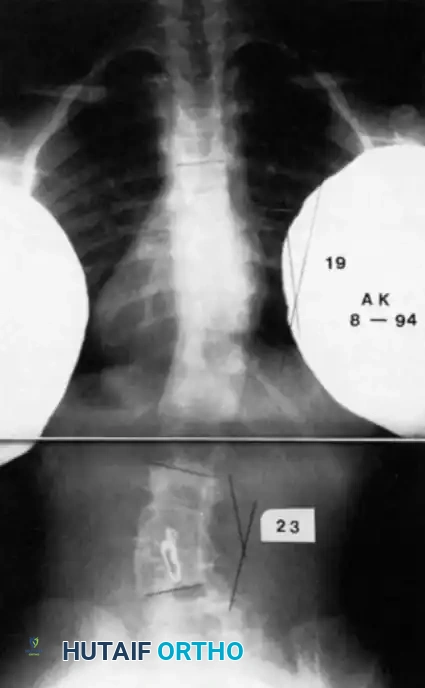
- التصوير بالأشعة السينية (X-rays):
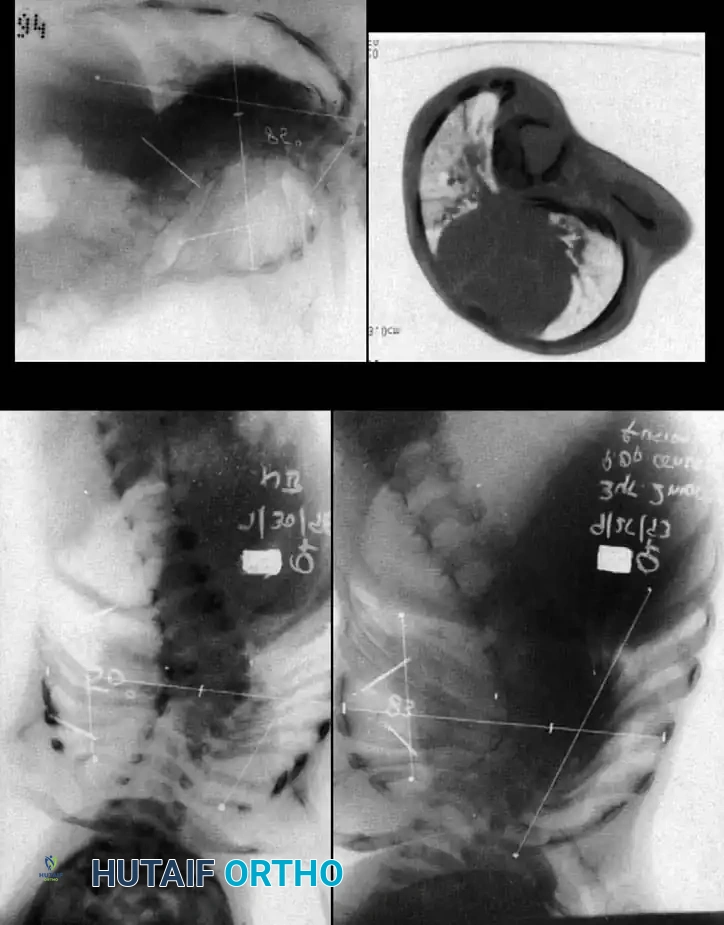
يتم أخذ صور أمامية وجانبية للعمود الفقري بأكمله. يتم استخدام هذه الصور لقياس "زاوية كوب" (Cobb Angle) لتحديد درجة الانحناء ومراقبة تطوره بمرور الوقت.
- التصوير المقطعي المحوسب ثلاثي الأبعاد (3D CT Scan):
يوفر صوراً مفصلة جداً وثلاثية الأبعاد للعظام. هذا الفحص ضروري جداً للجراح لفهم التشريح الدقيق للتشوه، وخاصة قبل التخطيط للتدخل الجراحي.
- التصوير بالرنين المغناطيسي (MRI):
يُعد إلزامياً لجميع مرضى الجنف الخلقي. لا يهدف الرنين إلى رؤية العظام، بل لفحص الحبل الشوكي والأعصاب. حوالي 20% إلى 40% من الأطفال المصابين بالجنف الخلقي يعانون من تشوهات مصاحبة في الحبل الشوكي، مثل: - الحبل الشوكي المربوط (Tethered Cord): التصاق الحبل الشوكي بأسفل القناة الشوكية.
- تكهف النخاع (Syringomyelia): تكون كيس مليء بالسائل داخل الحبل الشوكي.
- فحوصات الأعضاء الحيوية الأخرى:
نظراً لأن الكلى والقلب يتكونان في نفس المرحلة الجنينية التي يتكون فيها العمود الفقري، يتم إجراء موجات فوق صوتية للكلى وتخطيط صدى القلب (Echocardiogram) للتأكد من عدم وجود تشوهات مصاحبة.

متلازمات وأمراض مصاحبة للجنف الخلقي
الجنف الخلقي نادراً ما يأتي وحيداً. نظراً للخلل الجنيني المبكر، يرتبط هذا المرض بمجموعة من المتلازمات، أبرزها متلازمة VACTERL، وهي اختصار لمجموعة من التشوهات التي تحدث معاً:
* V: تشوهات العمود الفقري (Vertebral anomalies)
* A: رتق الشرج (Anal atresia)
* C: تشوهات القلب (Cardiovascular anomalies)
* TE: ناسور رغامي مريئي (Tracheoesophageal fistula)
* R: تشوهات الكلى (Renal anomalies)
* L: تشوهات الأطراف (Limb defects)
لذلك، التقييم الشامل للطفل من قبل فريق طبي متكامل هو أمر لا غنى عنه.
خيارات العلاج الشاملة: من المتابعة الدقيقة إلى الجراحة المتقدمة
تعتمد خطة العلاج على عدة عوامل: عمر الطفل، نوع التشوه (فقرة نصفية، شريط غير منفصل، الخ)، موقع التشوه في العمود الفقري، درجة الانحناء، ومعدل تفاقمه.
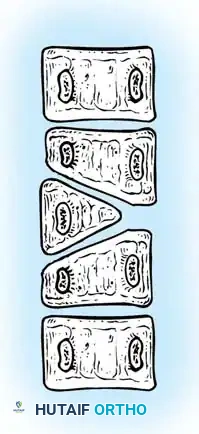
أولاً: العلاج التحفظي (المراقبة والدعامات)
- المراقبة الطبية الدقيقة (Observation):
إذا كان الانحناء صغيراً والتشوه من النوع الذي لا يتفاقم بسرعة (مثل الفقرة الكتلوية)، يكتفي الطبيب بمراقبة الطفل دورياً (كل 4 إلى 6 أشهر) باستخدام الأشعة السينية للتأكد من استقرار الحالة.
- الدعامات الطبية (Bracing):
على عكس الجنف مجهول السبب، الدعامات غير فعالة في تصحيح الجنف الخلقي لأن التشوه عظمي صلب. ومع ذلك، قد تُستخدم الدعامات في حالات محددة للسيطرة على "المنحنيات التعويضية" (Compensatory Curves) التي تتكون فوق أو تحت التشوه الأساسي لمحاولة الحفاظ على توازن الجذع، أو لتأخير الجراحة حتى يكبر الطفل قليلاً.
ثانياً: العلاج الجراحي المتقدم (الحل الجذري)
الجراحة هي الخيار الأساسي والوحيد لمعظم حالات الجنف الخلقي المتفاقمة. الهدف من الجراحة ليس مجرد تجميل الظهر، بل منع تفاقم الانحناء، حماية الحبل الشوكي، والسماح للرئتين والقلب بالنمو بشكل طبيعي.
جدول 2: مقارنة شاملة بين مسارات علاج الجنف الخلقي
| وجه المقارنة | المراقبة الطبية (Observation) | الدعامات الطبية (Bracing) | التدخل الجراحي (Surgery) |
|---|---|---|---|
| دواعي الاستخدام | انحناءات صغيرة، تشوهات مستقرة | السيطرة على المنحنيات التعويضية المرنة | انحناءات متزايدة، فقرة نصفية، شريط مندمج |
| الهدف الأساسي | تتبع النمو وتجنب العلاج غير المبرر | تأخير الجراحة، دعم الجذع | إزالة التشوه، تقويم العمود الفقري، حماية الأعصاب |
| الفعالية للجنف الخلقي | ممتازة للحالات المستقرة فقط | ضعيفة للتشوه الأساسي، جيدة للتعويضي | عالية جداً (الحل الجذري الوحيد للتشوه الهيكلي) |
| المخاطر والعيوب | خطر تفاقم الانحناء فجأة | ضمور العضلات، تأثير نفسي على الطفل | مخاطر التخدير، مخاطر عصبية، وقت للتعافي |
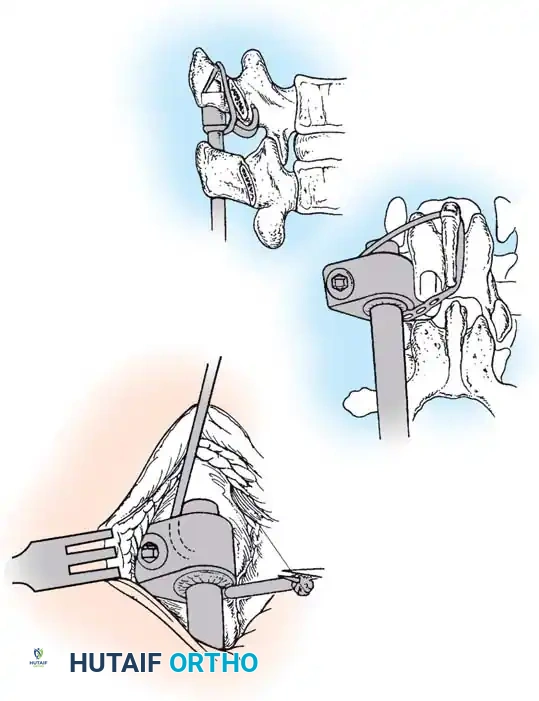
خطوات التدخل الجراحي بالتفصيل: كيف يتم إصلاح العمود الفقري؟
تطورت جراحات العمود الفقري للأطفال بشكل مذهل، وأصبحت أكثر أماناً وفعالية. تختلف التقنية الجراحية باختلاف الحالة:
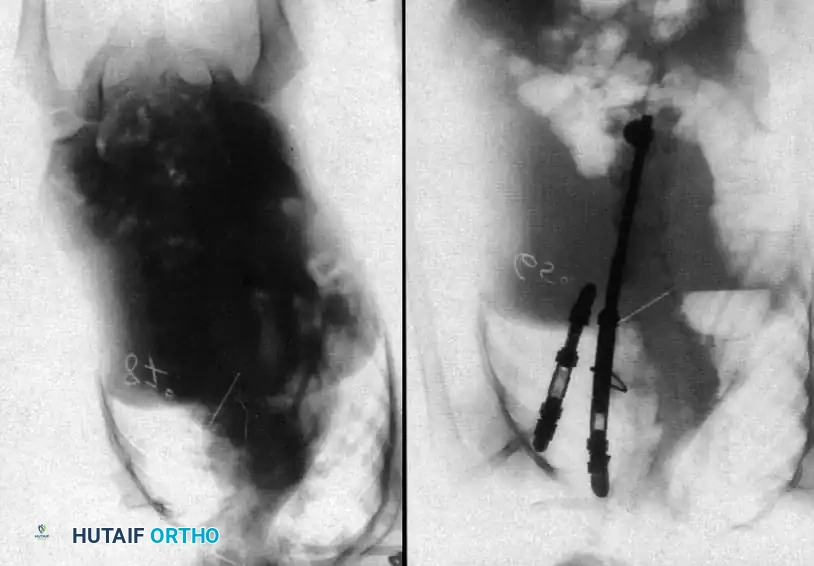
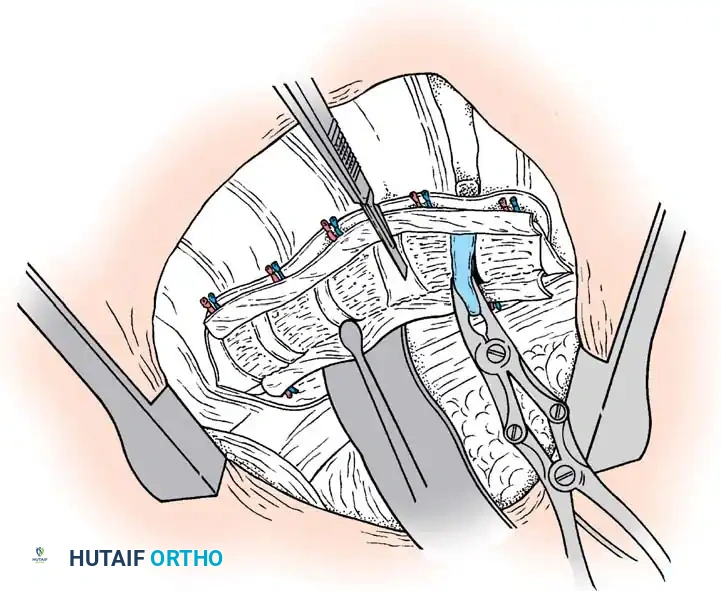
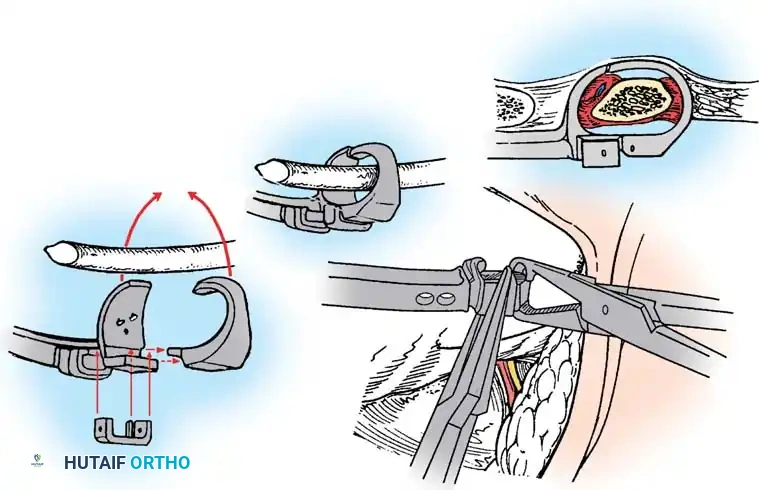
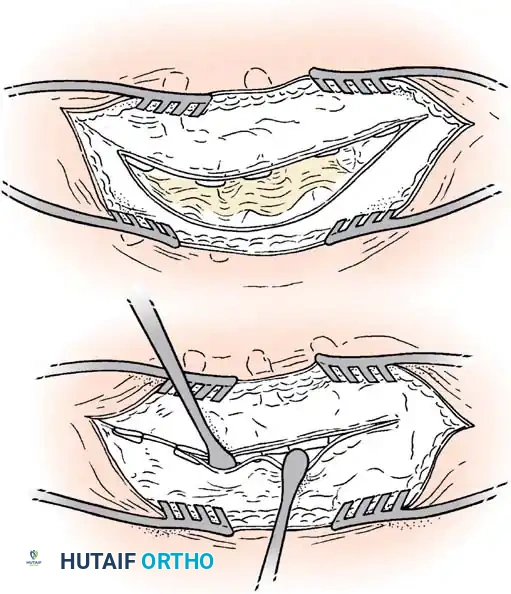
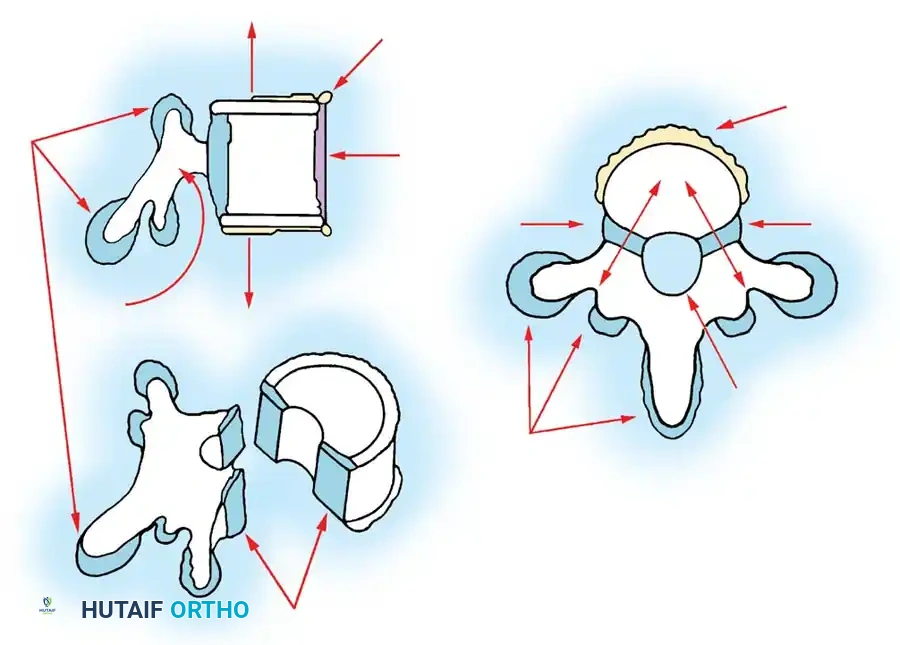
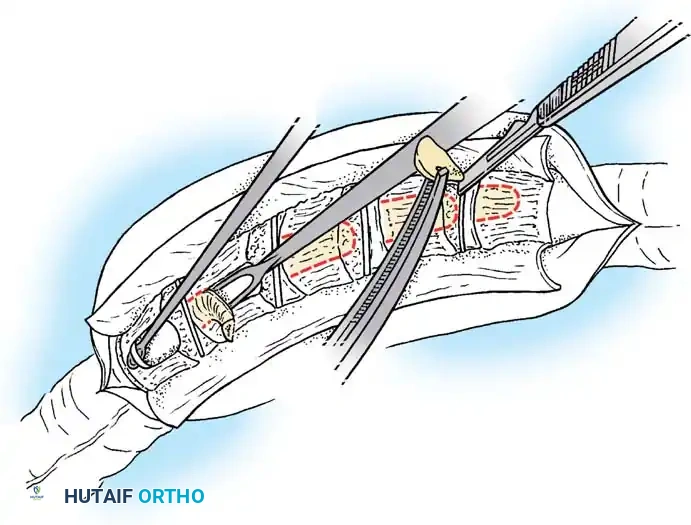
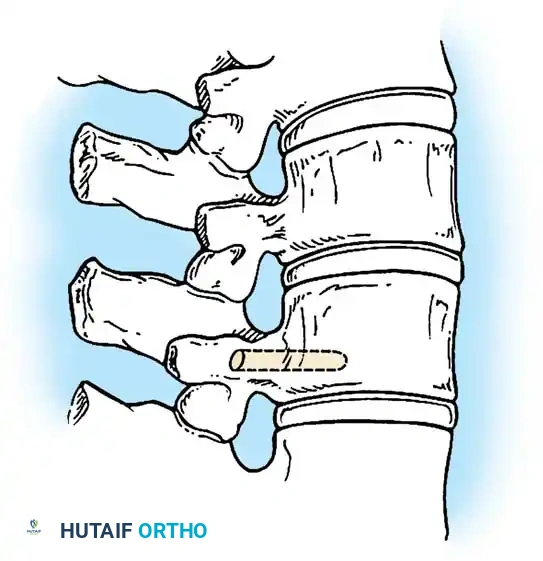
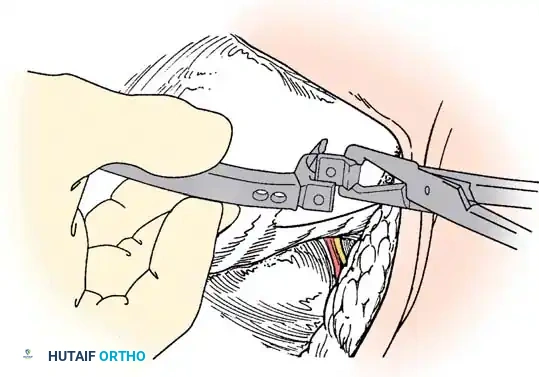
1. استئصال الفقرة النصفية (Hemivertebra Excision)
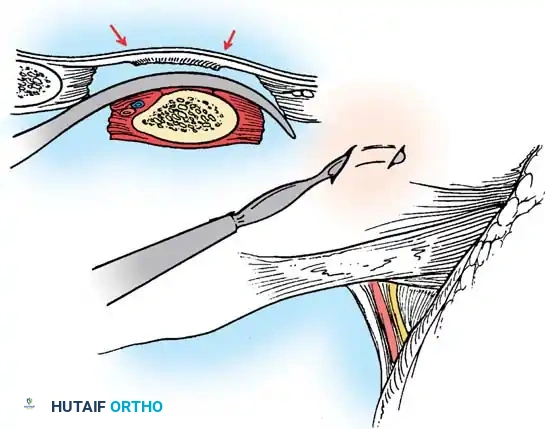
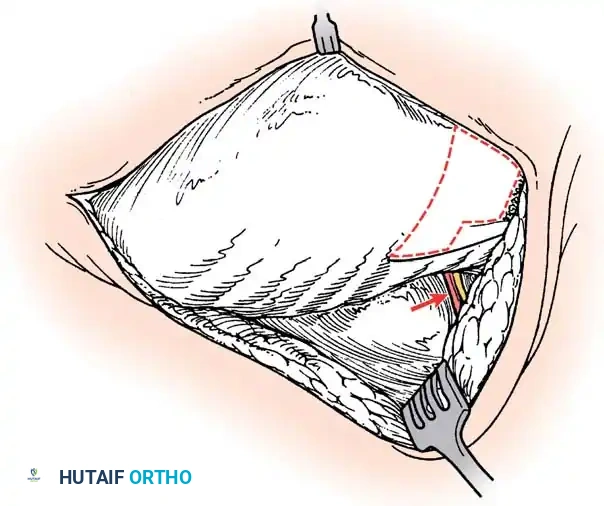
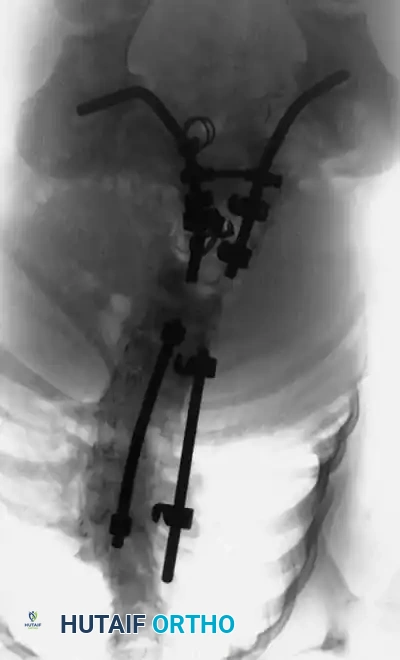
هذه هي الجراحة الأكثر شيوعاً لحالات الفقرة النصفية. يتم إزالة الفقرة المشوهة (التي تعمل كإسفين يعوج العمود الفقري) بالكامل. بعد إزالتها، يتم تقويم العمود الفقري وتثبيت الفقرة التي فوقها بالفقرة التي تحتها باستخدام براغي دقيقة من التيتانيوم. هذه الجراحة مثالية في سن مبكرة (2-5 سنوات) قبل أن يتفاقم الانحناء.
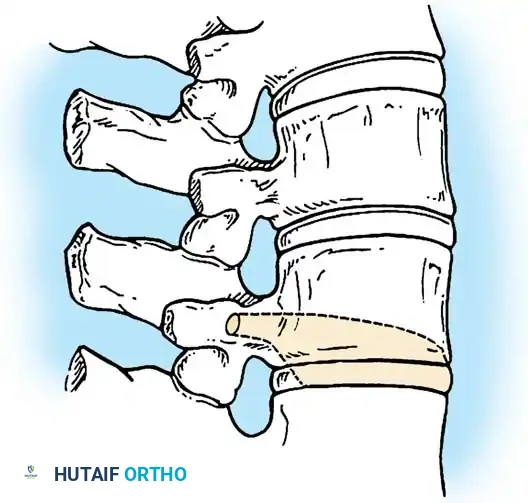
2. دمج الفقرات الموضعي (In Situ Spinal Fusion)
إذا كان الانحناء لا يمكن تصحيحه بالكامل، يتم دمج الفقرات المشوهة معاً في وضعها الحالي لمنعها من الانحناء أكثر مع النمو. يتم وضع طعوم عظمية (Bone Grafts) لتشجيع العظام على الالتحام وتكوين كتلة صلبة واحدة.
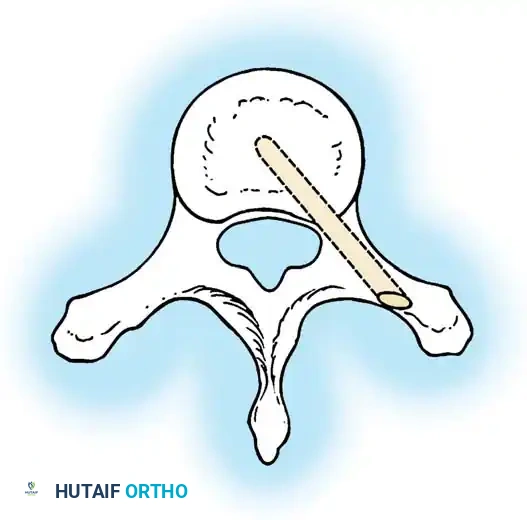
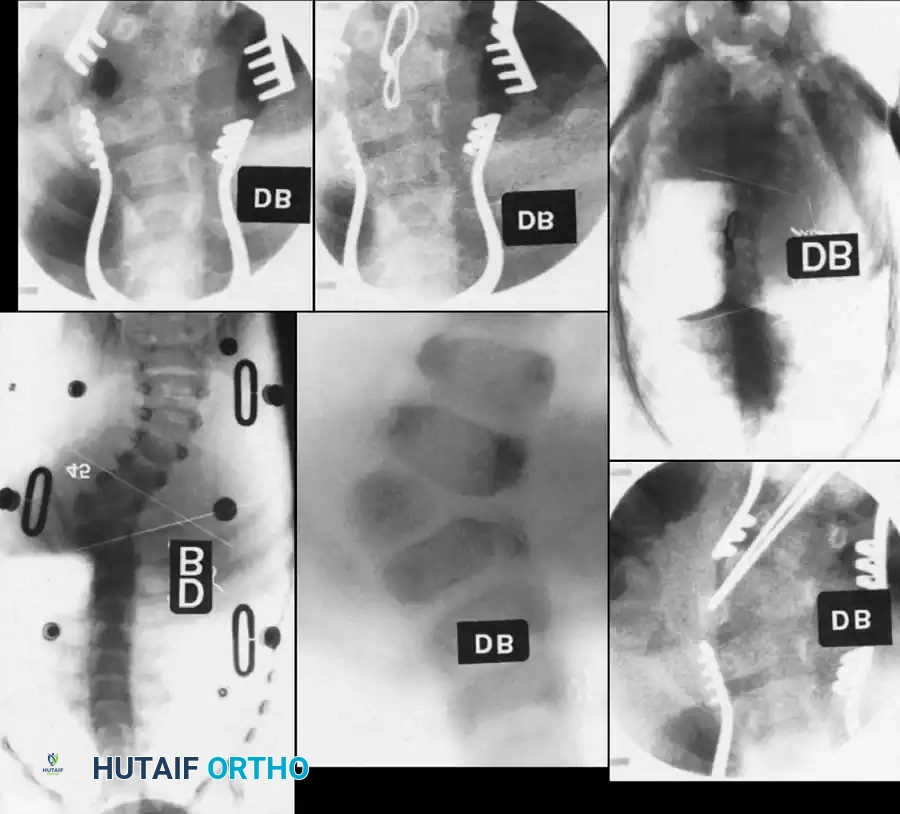
3. قضبان النمو القابلة للتمديد (Growing Rods)
للأطفال الصغار جداً الذين يعانون من انحناءات شديدة وتتطلب حالتهم تثبيتاً طويلاً، يتم استخدام قضبان التيتانيوم القابلة للتمديد. يتم تثبيت القضبان أعلى وأسفل الانحناء دون دمج الفقرات في الوسط، مما يسمح للعمود الفقري بالاستمرار في النمو.
* تقنية MAGEC (قضبان النمو المغناطيسية): تقنية ثورية حيث يتم إطالة القضبان كل بضعة أشهر باستخدام جهاز مغناطيسي خارجي في العيادة، بدون الحاجة لعمليات جراحية متكررة لتطويلها.
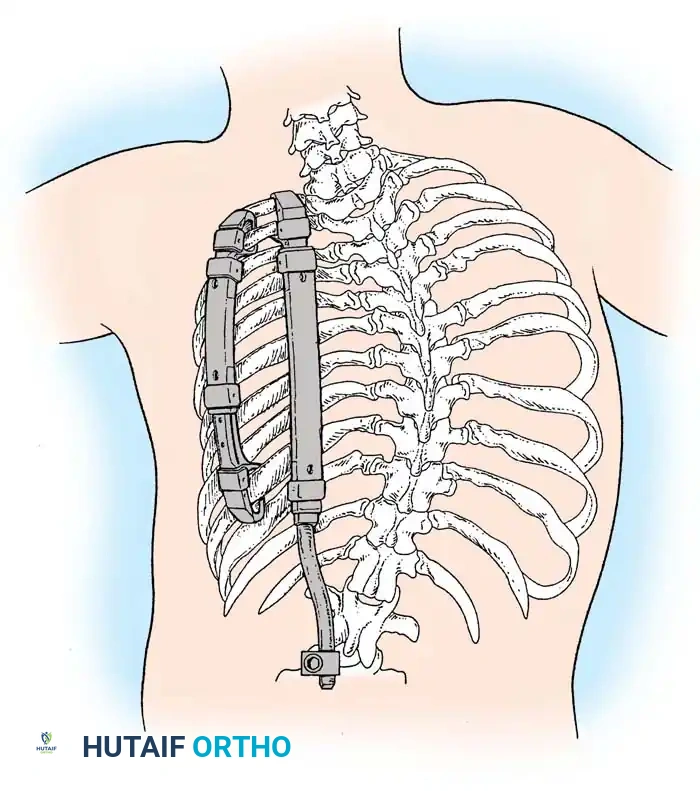
4. جراحات توسيع القفص الصدري (VEPTR)
في حالات "متلازمة الصدر غير الكافي"، حيث يمنع تشوه العمود الفقري والضلوع الرئتين من التمدد، يتم زراعة أجهزة التيتانيوم لتوسيع القفص الصدري وإبعاد الضلوع عن بعضها، مما ينقذ حياة الطفل ويسمح له بالتنفس الطبيعي.
لماذا تختار الأستاذ الدكتور محمد هطيف كخبيرك الأول في اليمن؟
عندما يتعلق الأمر بجراحة العمود الفقري للأطفال المعقدة كالجنف الخلقي، فإن اختيار الجراح هو القرار الأهم على الإطلاق. يبرز اسم الأستاذ الدكتور محمد هطيف كأعلى مرجعية طبية وجراحية في صنعاء واليمن في هذا التخصص الدقيق.
ما الذي يجعله الخبير الأول (E-E-A-T)؟
* المرتبة الأكاديمية العليا: أستاذ دكتور (Professor) في كلية الطب بجامعة صنعاء، مما يعني أنه لا يمارس الطب فحسب، بل يُدرس الأجيال الجديدة من الأطباء أحدث ما توصل إليه العلم.
* خبرة تتجاوز العقدين: أكثر من 20 عاماً من الخبرة العملية العميقة في تشخيص وعلاج أعقد حالات العظام والعمود الفقري.
* تكنولوجيا جراحية متقدمة: استخدام أحدث التقنيات العالمية مثل الجراحة المجهرية (Microsurgery) لضمان أقصى درجات الأمان للحبل الشوكي، والمناظير بدقة 4K، وتقنيات استبدال المفاصل المتقدمة.
* الأمانة الطبية الصارمة: يُعرف الأستاذ الدكتور محمد هطيف بصدقه وشفافيته التامة مع المرضى. لا يتم التدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لحالة الطفل، مع شرح مفصل للآباء عن كل خطوة والمخاطر والفوائد بشفافية مطلقة.

تضم عيادته في صنعاء أحدث أجهزة التشخيص والتقييم، مما يضمن للآباء الحصول على تشخيص دقيق وخطة علاجية عالمية المستوى دون الحاجة للسفر إلى الخارج.
بروتوكول إعادة التأهيل المتقدم بعد الجراحة
نجاح العملية الجراحية هو نصف الطريق فقط؛ النصف الآخر يعتمد على بروتوكول إعادة التأهيل الصارم والمخصص الذي يشرف عليه الدكتور محمد هطيف.
- الأيام الأولى بعد الجراحة:
- إدارة الألم باستخدام أحدث بروتوكولات الأدوية لضمان راحة الطفل.
- البدء الفوري في تحريك الطفل والمشي الخفيف (غالباً في اليوم الثاني أو الثالث) لمنع الجلطات وتحفيز الدورة الدموية.

 ---
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
