تمزق وتر أخيل المزمن: دليل شامل للعلاج بالطعوم الخيفية مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تمزق وتر أخيل المزمن هو قطع في الوتر يستمر لأكثر من 3 أشهر، يؤدي إلى ضعف شديد في حركة القدم. يتضمن علاجه المتقدم، خاصة للحالات المعقدة، جراحة ترقيع الوتر باستخدام الطعوم الخيفية لاستعادة القوة والثبات، وهي تقنية يبرع فيها الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: تمزق وتر أخيل المزمن هو حالة طبية معقدة تتمثل في قطع كامل أو شبه كامل في الوتر يستمر لأكثر من 3 أشهر دون علاج مناسب، مما يؤدي إلى تراجع حواف الوتر وتكون نسيج ندبي ضعيف، وينتج عنه عجز شديد في حركة القدم وفقدان القدرة على الدفع أثناء المشي. يتطلب علاج هذه الحالات المعقدة تدخلاً جراحياً متقدماً. تُعد جراحة إعادة بناء وتر أخيل باستخدام الطعوم الخيفية (Allograft Reconstruction) الحل الذهبي لاستعادة القوة والثبات وسد الفجوات الكبيرة في الوتر، وهي تقنية جراحية دقيقة يبرع فيها الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز وأمهر جراحي العظام في اليمن.

مقدمة شاملة عن وتر أخيل وتمزقاته المزمنة
يُعد وتر أخيل (Achilles Tendon) أقوى وأسمك وتر في جسم الإنسان على الإطلاق. يربط هذا الوتر الحيوي بين عضلات الساق الخلفية (العضلة التوأمية والعضلة النعلية) بعظم العقب (كعب القدم). بفضل هذا الوتر، نتمكن من القيام بالحركات الأساسية اليومية مثل المشي، الجري، القفز، والوقوف على أطراف الأصابع. عندما يتعرض هذا الوتر لتمزق حاد، يشعر المريض بألم مفاجئ يشبه تلقي ضربة قوية على مؤخرة الساق. في الحالات الحادة (الحديثة)، يكون الإصلاح الجراحي المباشر أو العلاج التحفظي خيارات فعالة.
ولكن، تبرز المشكلة الحقيقية عندما يتم إهمال هذا التمزق، أو تشخيصه بشكل خاطئ على أنه مجرد التواء في الكاحل، لتمر الأسابيع والأشهر ويتحول إلى تمزق وتر أخيل المزمن. يُعرّف طبياً التمزق المزمن بأنه أي تمزق مر عليه أكثر من 4 إلى 6 أسابيع، ولكن التحديات الكبرى تبدأ بالظهور بوضوح بعد مرور 3 أشهر. في هذه المرحلة، تتغير بيولوجيا الأنسجة تماماً؛ تتراجع العضلات، وتتسع الفجوة بين طرفي الوتر المقطوع، ويمتلئ الفراغ بنسيج ندبي ليفي ضعيف لا يمتلك أي قدرة ميكانيكية على تحمل وزن الجسم أو نقل القوة الحركية.
هنا، يصبح الإصلاح المباشر (خياطة الطرفين ببعضهما) أمراً مستحيلاً هندسياً وبيولوجياً. ولذلك، تبرز الحاجة الماسة لتقنيات الجراحة الترميمية المتقدمة، وعلى رأسها تقنية إعادة البناء باستخدام الطعوم الخيفية (Allograft Reconstruction).
في هذا الدليل الطبي الموسع والشامل، سنأخذكم في رحلة علمية وطبية عميقة لفهم كل ما يتعلق بتمزق وتر أخيل المزمن. سنستعرض الأسباب، الأعراض الخفية، التغيرات الفسيولوجية، وكيفية التشخيص الدقيق. وسنسلط الضوء بشكل مكثف على الحلول الجراحية المتقدمة التي يقدمها الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً في جراحة العظام الدقيقة والطب الرياضي في صنعاء، وكيف يعيد الأمل والحركة للمرضى الذين فقدوا القدرة على المشي الطبيعي.
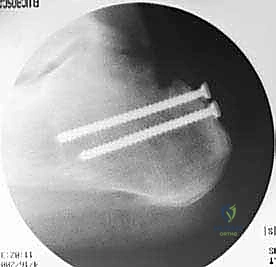
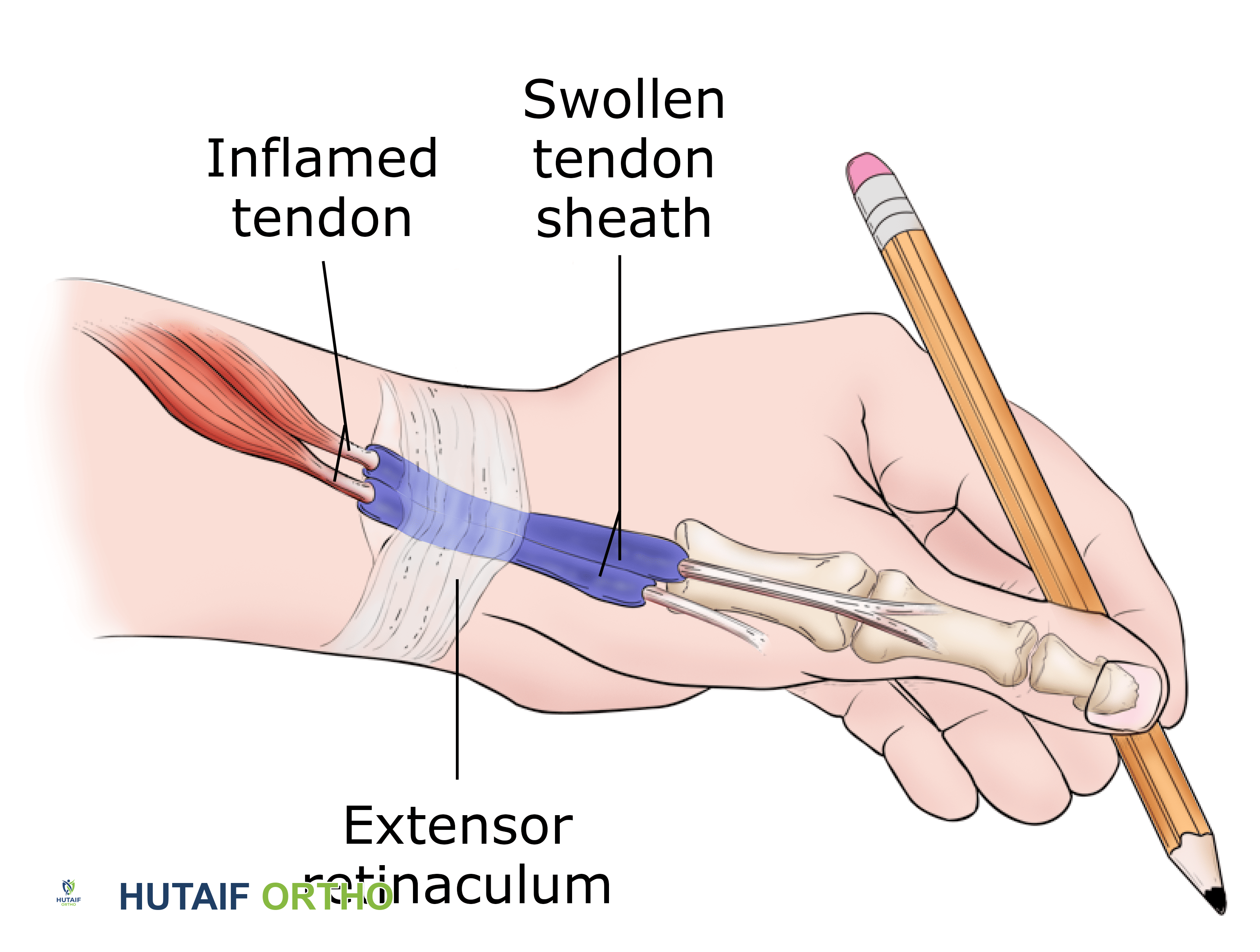
التشريح والفيزيولوجيا المرضية: ماذا يحدث في التمزق المزمن؟
لفهم مدى تعقيد تمزق وتر أخيل المزمن، يجب أولاً فهم التشريح الدقيق لهذه المنطقة وكيفية استجابة الجسم للإصابة بمرور الوقت.
1. تشريح وتر أخيل ومناطق الضعف
يتكون وتر أخيل من اندماج ألياف العضلة التوأمية (Gastrocnemius) والعضلة النعلية (Soleus). يمتد هذا الوتر لأسفل ليرتبط بالسطح الخلفي لعظم الكعب. النقطة الأكثر أهمية جراحياً هي ما يُعرف بـ "منطقة ضعف التروية الدموية" (Watershed Area)، والتي تقع على بُعد 2 إلى 6 سنتيمترات فوق نقطة الاتصال بعظم الكعب. هذه المنطقة تتلقى أقل كمية من الدم مقارنة بباقي أجزاء الوتر، مما يجعلها الموقع الأكثر عرضة للتمزق، والأبطأ في الالتئام.
2. التحول من التمزق الحاد إلى المزمن
عندما يحدث التمزق الحاد ولا يتم علاجه، يبدأ الجسم في محاولة يائسة لإصلاح الضرر. تتمثل هذه المحاولة في الآتي:
* تراجع الأطراف (Retraction): بسبب القوة الساحبة المستمرة لعضلات الساق، يبتعد الطرف العلوي للوتر الممزق عن الطرف السفلي. بمرور الأشهر، يمكن أن تصل هذه الفجوة إلى 5 سم أو حتى 10 سم.
* الضمور العضلي (Muscle Atrophy): عدم استخدام عضلات الساق يؤدي إلى ضمورها السريع، وفي الحالات المتقدمة، يحدث تسلل دهني (Fatty Infiltration) داخل النسيج العضلي، مما يقلل من قوتها الانقباضية حتى بعد إصلاح الوتر.
* تكون النسيج الندبي (Scar Tissue Formation): يمتلئ الفراغ بين طرفي الوتر بتجمع دموي يتحول لاحقاً إلى نسيج ندبي ليفي. هذا النسيج غير منظم، يفتقر إلى ألياف الكولاجين القوية الموجودة في الوتر الطبيعي. قد يشعر المريض بوجود "وتر" عند اللمس، ولكنه في الحقيقة مجرد كتلة ليفية ضعيفة تستطيل تحت الضغط (Elongation) ولا تنقل الحركة.
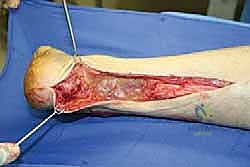
أسباب وعوامل الخطر المؤدية لتمزق وتر أخيل المزمن
لماذا يصل المريض إلى مرحلة "التمزق المزمن"؟ الأسباب متعددة، وتتراوح بين أخطاء في التشخيص الأولي، وعوامل بيولوجية خاصة بالمريض.
1. التشخيص الخاطئ أو المتأخر (Missed Diagnosis)
يُعد هذا هو السبب الأول والأكثر شيوعاً. ما يقرب من 20% إلى 25% من تمزقات وتر أخيل الحادة يتم تشخيصها بشكل خاطئ في أقسام الطوارئ على أنها مجرد "التواء شديد في الكاحل". يحدث هذا لأن المريض قد يظل قادراً على تحريك قدمه لأسفل (Plantar flexion) باستخدام عضلات أخرى مساعدة، مما يخدع الطبيب غير المتخصص.
2. إهمال المريض للعلاج
بعض المرضى، خاصة كبار السن أو غير الرياضيين، قد يتجاهلون الألم الأولي، مفترضين أنه شد عضلي بسيط سيزول مع الراحة، ويستمرون في المشي محملين على القدم المصابة، مما يفاقم التمزق ويزيد الفجوة.
3. فشل العلاج التحفظي السابق
في بعض الحالات، يتم تشخيص التمزق الحاد ووضعه في جبيرة (علاج تحفظي)، ولكن بسبب عدم الالتزام الدقيق بالتعليمات، أو الرفع المبكر للجبيرة، يفشل الوتر في الالتئام، أو يلتئم مع استطالة شديدة (Elongated Tendon)، مما يحوله إلى حالة مزمنة فاشلة وظيفياً.
4. عوامل الخطر البيولوجية والطبية
هناك عوامل تجعل الوتر ضعيفاً وعرضة للتمزق المتكرر أو تعيق التئامه، منها:
* التقدم في العمر: حيث تقل مرونة الأوتار وتضعف التروية الدموية.
* الأمراض المزمنة: مثل مرض السكري الذي يؤثر على الأوعية الدموية الدقيقة، وضعف وظائف الكلى.
* الأدوية: الاستخدام المطول للكورتيزون (سواء حقن موضعي أو حبوب) يضعف الكولاجين في الوتر. كذلك بعض المضادات الحيوية من عائلة "الفلوروكينولونات" (مثل سيبروفلوكساسين) تزيد من خطر تمزق الأوتار.
* التهاب الوتر المزمن (Achilles Tendinosis): وجود تنكس والتهاب مزمن في الوتر يسبق التمزق يجعل عملية الشفاء الذاتي شبه مستحيلة.
الأعراض والعلامات السريرية: كيف تكتشف التمزق المزمن؟
تختلف أعراض التمزق المزمن بشكل كبير عن التمزق الحاد. في التمزق المزمن، قد يختفي الألم الحاد، وتظهر بدلاً منه أعراض متعلقة بالعجز الوظيفي الميكانيكي.
- ضعف شديد في الدفع (Push-off Weakness): العرض الأكثر وضوحاً هو عدم قدرة المريض على الوقوف على أطراف أصابع القدم المصابة، أو صعوبة دفع الجسم للأمام أثناء المشي أو صعود الدرج.
- العرج المستمر (Limping): يطور المريض مشية تعويضية غير طبيعية لتجنب استخدام وتر أخيل.
- تغير شكل الساق: يلاحظ المريض ضموراً واضحاً في حجم عضلة الساق (السمانة) مقارنة بالساق السليمة.
- فجوة ملموسة (Palpable Gap): عند تمرير الإصبع على مسار الوتر، قد يشعر الطبيب بوجود منخفض أو فجوة، على الرغم من أن هذه الفجوة قد تمتلئ بنسيج ندبي بمرور الوقت مما يجعل جسها صعباً على غير الخبير.
- ألم مزمن وتورم: ألم مبهم يزداد مع المجهود، وتورم مستمر حول منطقة الكعب.
التشخيص السريري المتقدم مع الأستاذ الدكتور محمد هطيف
يعتمد الأستاذ الدكتور محمد هطيف في تشخيصه على دقة الملاحظة والخبرة السريرية العميقة. يقوم بإجراء اختبارات دقيقة مثل:
1. اختبار طومسون (Thompson Test): يتم عصر عضلة الساق والمريض مستلقٍ على بطنه. في الحالة الطبيعية، تتحرك القدم لأسفل. إذا لم تتحرك، فهذا يؤكد وجود انقطاع في الوتر.
2. اختبار ماتليس (Matles Test): ثني الركبتين بزاوية 90 درجة وملاحظة وضعية القدمين. القدم المصابة ستميل إلى السقوط للأمام مقارنة بالقدم السليمة.
التصوير الطبي (الرنين المغناطيسي والموجات فوق الصوتية)
لتأكيد التشخيص ورسم خطة الجراحة، يعتمد الدكتور هطيف على:
* الرنين المغناطيسي (MRI): هو المعيار الذهبي. يوضح بدقة حجم الفجوة بين طرفي الوتر، جودة الأنسجة المتبقية، مدى تراجع العضلة، ودرجة التسلل الدهني فيها.
* الموجات فوق الصوتية (Ultrasound): فحص سريع وديناميكي يمكن إجراؤه في العيادة لتقييم حركة الوتر والنسيج الندبي.
لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول في اليمن لهذه الجراحات؟
عند التعامل مع حالة معقدة مثل تمزق وتر أخيل المزمن، فإن اختيار الجراح هو العامل الأهم في تحديد نجاح العملية. يبرز اسم الأستاذ الدكتور محمد هطيف كعلامة فارقة في سماء الطب اليمني للأسباب التالية:
- المرجعية الأكاديمية والخبرة الطويلة: بصفته أستاذاً لجراحة العظام والمفاصل في جامعة صنعاء، يمتلك الدكتور هطيف أساساً علمياً متيناً يتجسد في أكثر من 20 عاماً من الخبرة العملية في غرف العمليات.
- الأمانة الطبية المطلقة: يشتهر الدكتور هطيف بأمانته الطبية. فهو لا يوصي بالجراحة إلا إذا كانت هي الحل الأمثل والوحيد لحالة المريض، ويقوم بشرح كافة الخيارات والمخاطر بشفافية تامة.
- التقنيات الجراحية الدقيقة (Microsurgery): يتعامل الدكتور هطيف مع الأنسجة بمهارة الجراحات الدقيقة، مما يقلل من تلف الأنسجة المحيطة، ويحافظ على التروية الدموية، ويضمن التئاماً أسرع للجروح.
- مواكبة التكنولوجيا العالمية: استخدام أحدث التقنيات مثل مناظير المفاصل بدقة 4K، وأفضل أنواع الطعوم والخيوط الجراحية لضمان ثبات لا مثيل له للوتر المعاد بناؤه.
مقارنة شاملة: خيارات العلاج لتمزق وتر أخيل المزمن
لا يوجد حل سحري واحد يناسب الجميع، لكن الفهم العميق للخيارات المتاحة يساعد المريض على اتخاذ القرار الصحيح بالتعاون مع طبيبه.
جدول (1): مقارنة بين العلاج التحفظي، الجراحة التقليدية، والجراحة بالطعوم الخيفية
| وجه المقارنة | العلاج التحفظي (الجبائر/العلاج الطبيعي) | الجراحة التقليدية (نقل الأوتار الذاتية) | الجراحة بالطعوم الخيفية (Allograft) - د. هطيف |
|---|---|---|---|
| دواعي الاستعمال | المرضى كبار السن جداً، أو من لديهم موانع جراحية خطيرة (مثل أمراض القلب المتقدمة). | الفجوات المتوسطة (2 إلى 5 سم). | الفجوات الكبيرة (أكثر من 5 سم)، فشل الجراحات السابقة، تلف شديد في نسيج الوتر الأصلي. |
| التقنية المستخدمة | أحذية خاصة بكعب مرتفع، علاج طبيعي لتقوية العضلات المحيطة. | أخذ وتر من جسم المريض نفسه (مثل وتر العضلة الأخمصية أو وتر إصبع القدم الكبير) لترقيع الفجوة. | استخدام وتر قوي ومجهز طبياً من متبرع (بنك الأنسجة) لتعويض الفجوة بالكامل. |
| المزايا | تجنب مخاطر التخدير والجراحة. | أنسجة من نفس جسم المريض (لا يوجد رفض مناعي). | قوة هائلة، تعويض فجوات ضخمة، تجنب إيذاء منطقة أخرى في جسم المريض لأخذ طعم منها، وقت جراحة أقصر نسبياً. |
| العيوب/القيود | لا يعيد القوة الطبيعية للقدم، استمرار العرج وضعف الدفع، خطر تكرار التمزق عالي جداً. | يضعف المنطقة التي تم أخذ الوتر منها (Morbidity)، قد لا يكفي للفجوات الكبيرة جداً. | يتطلب تقنية جراحية عالية الدقة، وتثبيت قوي لتجنب فشل الطعم. |
| النتيجة الوظيفية المتوقعة | ضعيفة إلى متوسطة. | جيدة. | ممتازة، استعادة شبه كاملة للقوة الوظيفية والقدرة على ممارسة النشاطات. |
متى يكون العلاج بالطعوم الخيفية (Allograft) هو الحل الأمثل؟
تُعد تقنية إعادة البناء بالطعوم الخيفية ثورة في عالم جراحة العظام. الطعم الخيفي هو نسيج (وتر في هذه الحالة) يتم الحصول عليه من متبرع بشري (عبر بنوك الأنسجة العالمية المعتمدة)، ويتم تعقيمه ومعالجته وإزالة الخلايا الحية منه لضمان عدم حدوث أي رفض مناعي من جسم المستقبل، مع الاحتفاظ بهيكله الكولاجيني القوي.
يحدد الأستاذ الدكتور محمد هطيف دواعي الاستعمال لهذه التقنية المتقدمة بدقة متناهية:
1. الفجوات الضخمة (Massive Defects): عندما يظهر الرنين المغناطيسي فجوة تزيد عن 5 سم بعد إزالة النسيج الندبي التالف. في هذه الحالة، لا يمكن شد طرفي الوتر معاً دون التسبب في انثناء دائم للقدم لأسفل (Equinus deformity).
2. فشل عمليات جراحية سابقة (Revision Surgery): المرضى الذين خضعوا لعمليات إصلاح سابقة وفشلت، أو تعرضوا لالتهاب أدى إلى تآكل الوتر.
3. التنكس الشديد (Severe Degeneration): عندما يكون النسيج المتبقي من وتر أخيل لدى المريض هشاً وضعيفاً ولا يمكنه حمل غرز جراحية قوية.
4. الحفاظ على أوتار المريض السليمة: بدلاً من التضحية بوتر آخر من جسم المريض (مما يسبب ضعفاً إضافياً)، يوفر الطعم الخيفي حلاً قوياً وجاهزاً.
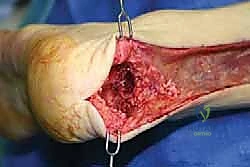
الخطوات الجراحية الدقيقة لإعادة بناء وتر أخيل بالطعوم الخيفية
تعتبر هذه الجراحة من العمليات الكبرى في تخصص جراحة القدم والكاحل، وتتطلب مهارة استثنائية. يقوم الأستاذ الدكتور محمد هطيف بتنفيذها وفق بروتوكول جراحي عالمي صارم لضمان أعلى نسب النجاح.
المرحلة الأولى: التحضير والتخدير
- يتم تقييم المريض بشكل شامل قبل الجراحة للتأكد من جاهزيته.
- يُفضل عادة استخدام التخدير النصفي (الشوكي) مع مهدئ، أو التخدير العام حسب حالة المريض.
- يُوضع المريض في وضعية الاستلقاء على البطن (Prone position) لتوفير وصول مثالي للمنطقة الخلفية للساق.
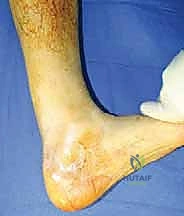
المرحلة الثانية: الشق الجراحي والتنظيف (Debridement)
- يقوم الدكتور هطيف بعمل شق جراحي طولي خلف الساق، مع الحرص الشديد على حماية العصب الربلي (Sural Nerve) الذي يمر بالقرب من المنطقة.
- يتم فتح الغلاف المحيط بالوتر (Paratenon) بعناية للحفاظ عليه، حيث أنه حيوي جداً لتوفير التروية الدموية لاحقاً للوتر الجديد.
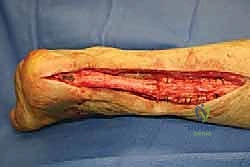
- الخطوة الحاسمة: استئصال وإزالة كل النسيج الندبي الليفي والأنسجة المتنكسة الميتة حتى الوصول إلى أنسجة وترية حية وصحية تنزف دماً من كلا الطرفين (العلوي والسفلي). بمجرد إزالة هذا النسيج، تظهر الفجوة الحقيقية التي قد تكون مرعبة في حجمها.
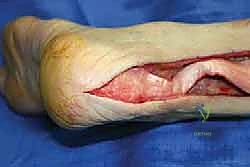
المرحلة الثالثة: تجهيز الطعم الخيفي (Allograft Preparation)
- يتم استخدام طعم وتر أخيل خيفي (يأتي عادة متصلاً بقطعة صغيرة من عظم الكعب للمتبرع لضمان التثبيت العظمي إذا لزم الأمر، أو يتم استخدام طعوم وترية نقية).
- يتم قياس الطعم بدقة ليطابق طول الفجوة الموجودة لدى المريض، مع ترك مسافة إضافية للتداخل والخياطة.
المرحلة الثالثة: زراعة الطعم والتثبيت الميكانيكي الحيوي (Weaving and Fixation)
- يستخدم الدكتور هطيف تقنيات خياطة متقدمة جداً، مثل خياطة كراكاو (Krackow suture technique)، وهي تقنية خياطة متشابكة توفر قوة شد هائلة وتمنع انزلاق الخيوط من الوتر.
- يتم تمرير الطعم الخيفي ونسجه مع الطرف العلوي السليم لوتر المريض (جهة العضلة).
- يتم تثبيت الطرف السفلي من الطعم في عظم كعب المريض. إذا كان الطعم يحتوي على كتلة عظمية، يتم حفر نفق في كعب المريض وتثبيت الكتلة العظمية بمسامير تداخلية (Interference screws) أو خطاطيف خطافية قوية (Suture Anchors).
- ضبط الشد (Tensioning): هذه هي اللحظة التي تبرز فيها خبرة الجراح. يجب ضبط طول الوتر الجديد بحيث يكون الشد مساوياً تماماً للساق السليمة، لضمان عودة ميكانيكية المشي الطبيعية. يتم ذلك عن طريق محاذاة وضعية القدم مع القدم الأخرى أثناء الجراحة.
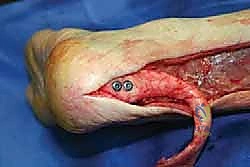
المرحلة الرابعة: الإغلاق التجميلي والجبيرة
- يتم إغلاق الغلاف المحيط بالوتر (Paratenon) فوق الطعم الخيفي لحمايته وتغذيته دموياً.
- يتم إغلاق الجلد باستخدام خيوط تجميلية دقيقة لتقليل الندبات.
- توضع القدم في جبيرة تحت الركبة مع توجيه أصابع القدم للأسفل قليلاً (Plantar flexion) لتخفيف الشد تماماً عن الوتر المرمم.
برنامج التأهيل والعلاج الطبيعي: مفتاح النجاح بعد الجراحة
يؤكد الأستاذ الدكتور محمد هطيف دائماً لمرضاه أن الجراحة الناجحة تمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد كلياً على الالتزام الصارم ببرنامج إعادة التأهيل. الطعم الخيفي يحتاج إلى وقت ليتم دمجه بيولوجياً (Ligamentization) مع جسم المريض.
جدول (2): الخطة الزمنية الشاملة لإعادة التأهيل بعد زراعة الطعم الخيفي
| المرحلة الزمنية | الأهداف الطبية | التعليمات والتمارين المسموحة |
|---|---|---|
| الأسبوع 0 - 2 (مرحلة الحماية القصوى) | حماية الجرح، تقليل التورم والألم، منع الشد على الوتر. | عدم تحميل أي وزن إطلاقاً (NWB). استخدام العكازات. رفع الساق باستمرار. القدم في جبيرة صلبة أو حذاء طبي (CAM Boot) مع أسافين (Wedges) لرفع الكعب. |
| الأسبوع 2 - 6 (مرحلة الالتئام المبكر) | بدء الحركة السلبية، حماية الطعم أثناء التئام الأنسجة. | إزالة غرز الجلد. البقاء في الحذاء الطبي. البدء بتحميل وزن جزئي تدريجي (PWB) باستخدام العكازات. إزالة إسفين واحد من الكعب كل أسبوعين تدريجياً. حركات خفيفة للكاحل دون مقاومة. |
| الأسبوع 6 - 12 (مرحلة استعادة الحركة) | استعادة المدى الحركي الكامل، بدء تقوية العضلات. | التخلص التدريجي من الحذاء الطبي والانتقال لحذاء رياضي مع رفع بسيط للكعب. تحميل وزن كامل (FWB). تمارين الدراجة الثابتة. تمارين التمدد اللطيف. السباحة مفيدة جداً. |
| الشهر 3 - 6 (مرحلة التقوية المتقدمة) | استعادة قوة العضلة التوأمية والنعلية، المشي الطبيعي بدون عرج. | تمارين المقاومة باستخدام الأربطة المطاطية. تمارين الوقوف على أطراف الأصابع (تدريجياً من كلتا القدمين إلى القدم المصابة فقط). المشي السريع، التوازن الثابت والمتحرك. |
| الشهر 6 - 12 (العودة للنشاط الكامل) | العودة للرياضة والأنشطة عالية التأثير. | الجري الخفيف، تمارين القفز الخفيف (Plyometrics)، تمارين الرشاقة وتغيير الاتجاه. السماح بالعود |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك