تمزق وتر أخيل المزمن: دليل شامل للعلاج بالطعوم الخيفية مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تمزق وتر أخيل المزمن هو قطع في الوتر يستمر لأكثر من 3 أشهر، يؤدي إلى ضعف شديد في حركة القدم. يتضمن علاجه المتقدم، خاصة للحالات المعقدة، جراحة ترقيع الوتر باستخدام الطعوم الخيفية لاستعادة القوة والثبات، وهي تقنية يبرع فيها الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: تمزق وتر أخيل المزمن هو حالة طبية معقدة تتمثل في قطع كامل أو شبه كامل في الوتر يستمر لأكثر من 3 أشهر دون علاج مناسب، مما يؤدي إلى تراجع حواف الوتر وتكون نسيج ندبي ضعيف، وينتج عنه عجز شديد في حركة القدم وفقدان القدرة على الدفع أثناء المشي. يتطلب علاج هذه الحالات المعقدة تدخلاً جراحياً متقدماً. تُعد جراحة إعادة بناء وتر أخيل باستخدام الطعوم الخيفية (Allograft Reconstruction) الحل الذهبي لاستعادة القوة والثبات وسد الفجوات الكبيرة في الوتر، وهي تقنية جراحية دقيقة يبرع فيها الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز وأمهر جراحي العظام في اليمن.
مقدمة شاملة عن وتر أخيل وتمزقاته المزمنة
يُعد وتر أخيل (Achilles Tendon) أقوى وأسمك وتر في جسم الإنسان على الإطلاق. يربط هذا الوتر الحيوي بين عضلات الساق الخلفية (العضلة التوأمية والعضلة النعلية) بعظم العقب (كعب القدم). بفضل هذا الوتر، نتمكن من القيام بالحركات الأساسية اليومية مثل المشي، الجري، القفز، والوقوف على أطراف الأصابع. عندما يتعرض هذا الوتر لتمزق حاد، يشعر المريض بألم مفاجئ يشبه تلقي ضربة قوية على مؤخرة الساق. في الحالات الحادة (الحديثة)، يكون الإصلاح الجراحي المباشر أو العلاج التحفظي خيارات فعالة.
ولكن، تبرز المشكلة الحقيقية عندما يتم إهمال هذا التمزق، أو تشخيصه بشكل خاطئ على أنه مجرد التواء في الكاحل، لتمر الأسابيع والأشهر ويتحول إلى تمزق وتر أخيل المزمن. يُعرّف طبياً التمزق المزمن بأنه أي تمزق مر عليه أكثر من 4 إلى 6 أسابيع، ولكن التحديات الكبرى تبدأ بالظهور بوضوح بعد مرور 3 أشهر. في هذه المرحلة، تتغير بيولوجيا الأنسجة تماماً؛ تتراجع العضلات، وتتسع الفجوة بين طرفي الوتر المقطوع، ويمتلئ الفراغ بنسيج ندبي ليفي ضعيف لا يمتلك أي قدرة ميكانيكية على تحمل وزن الجسم أو نقل القوة الحركية.
هنا، يصبح الإصلاح المباشر (خياطة الطرفين ببعضهما) أمراً مستحيلاً هندسياً وبيولوجياً. ولذلك، تبرز الحاجة الماسة لتقنيات الجراحة الترميمية المتقدمة، وعلى رأسها تقنية إعادة البناء باستخدام الطعوم الخيفية (Allograft Reconstruction).
في هذا الدليل الطبي الموسع والشامل، سنأخذكم في رحلة علمية وطبية عميقة لفهم كل ما يتعلق بتمزق وتر أخيل المزمن. سنستعرض الأسباب، الأعراض الخفية، التغيرات الفسيولوجية، وكيفية التشخيص الدقيق. وسنسلط الضوء بشكل مكثف على الحلول الجراحية المتقدمة التي يقدمها الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً في جراحة العظام الدقيقة والطب الرياضي في صنعاء، وكيف يعيد الأمل والحركة للمرضى الذين فقدوا القدرة على المشي الطبيعي.
التشريح والفيزيولوجيا المرضية: ماذا يحدث في التمزق المزمن؟
لفهم مدى تعقيد تمزق وتر أخيل المزمن، يجب أولاً فهم التشريح الدقيق لهذه المنطقة وكيفية استجابة الجسم للإصابة بمرور الوقت.
1. تشريح وتر أخيل ومناطق الضعف
يتكون وتر أخيل من اندماج ألياف العضلة التوأمية (Gastrocnemius) والعضلة النعلية (Soleus). يمتد هذا الوتر لأسفل ليرتبط بالسطح الخلفي لعظم الكعب. النقطة الأكثر أهمية جراحياً هي ما يُعرف بـ "منطقة ضعف التروية الدموية" (Watershed Area)، والتي تقع على بُعد 2 إلى 6 سنتيمترات فوق نقطة الاتصال بعظم الكعب. هذه المنطقة تتلقى أقل كمية من الدم مقارنة بباقي أجزاء الوتر، مما يجعلها الموقع الأكثر عرضة للتمزق، والأبطأ في الالتئام.
2. التحول من التمزق الحاد إلى المزمن
عندما يحدث التمزق الحاد ولا يتم علاجه، يبدأ الجسم في محاولة يائسة لإصلاح الضرر. تتمثل هذه المحاولة في الآتي:
* تراجع الأطراف (Retraction): بسبب القوة الساحبة المستمرة لعضلات الساق، يبتعد الطرف العلوي للوتر الممزق عن الطرف السفلي. بمرور الأشهر، يمكن أن تصل هذه الفجوة إلى 5 سم أو حتى 10 سم.
* الضمور العضلي (Muscle Atrophy): عدم استخدام عضلات الساق يؤدي إلى ضمورها السريع، وفي الحالات المتقدمة، يحدث تسلل دهني (Fatty Infiltration) داخل النسيج العضلي، مما يقلل من قوتها الانقباضية حتى بعد إصلاح الوتر.
* تكون النسيج الندبي (Scar Tissue Formation): يحاول الجسم سد الفجوة بين طرفي الوتر بنسيج ندبي عشوائي. هذا النسيج يبدو متصلاً، ولكنه يفتقر إلى الترتيب المتوازي لألياف الكولاجين الموجودة في الوتر الطبيعي، مما يجعله ضعيفاً جداً ويتمدد (يطول) تحت أي ضغط، وهو ما يُعرف بـ "إطالة وتر أخيل" مما يفقد المريض قوة الدفع.
أسباب وعوامل خطر تحول تمزق وتر أخيل إلى حالة مزمنة
لماذا يصل المريض إلى مرحلة التمزق المزمن؟ الإجابة تكمن في مجموعة من العوامل والأسباب التي تؤدي إلى تأخير التشخيص والعلاج:
- التشخيص الخاطئ الأولي (Misdiagnosis): يُعتبر السبب الأول عالمياً. في كثير من الأحيان، يتوجه المريض إلى قسم الطوارئ بعد الإصابة، وبسبب وجود تورم وألم، قد يتم تشخيص الحالة خطأً على أنها "التواء شديد في الكاحل" أو "تمزق عضلي جزئي"، ويُطلب من المريض الراحة فقط.
- إهمال المريض: بعض المرضى، خاصة كبار السن أو غير الرياضيين، قد يتجاهلون الألم الأولي معتقدين أنه سيزول بمرور الوقت، ويتكيفون مع العرج البسيط حتى تتدهور الحالة تماماً.
- الاستخدام المفرط لحقن الكورتيزون: حقن الكورتيزون المتكررة في منطقة الوتر لعلاج التهابات سابقة تضعف نسيج الكولاجين بشكل خطير، مما يؤدي إلى تمزقات صامتة أو غير مؤلمة بشدة في البداية، وتتطور إلى مزمنة.
- الأمراض الجهازية والأدوية: مرضى السكري، النقرس، وأمراض الكلى المزمنة لديهم جودة أوتار أضعف. كذلك، استخدام بعض المضادات الحيوية مثل (الفلوروكينولونات - Fluoroquinolones) يزيد بشكل كبير من خطر تمزق الأوتار وتنكسها.
- الاعتلال الوتري المزمن (Chronic Tendinopathy): التمزق المزمن غالباً ما يحدث على أرضية وتر مريض سابقاً ومتهالك، وليس وتراً سليماً تماماً.
الأعراض والعلامات السريرية: كيف تكتشف التمزق المزمن؟
أعراض التمزق المزمن تختلف جذرياً عن التمزق الحاد. في التمزق الحاد، يكون الألم هو السيد، بينما في التمزق المزمن، يكون الضعف والعجز الوظيفي هما العرضان الأساسيان.
- ضعف الدفع (Lack of Push-off Power): يلاحظ المريض صعوبة أو استحالة في دفع الأرض بمقدمة قدمه أثناء المشي، مما يؤدي إلى مشية غير طبيعية (عرج).
- عدم القدرة على الوقوف على أطراف الأصابع: هذه هي العلامة الذهبية. المريض لا يستطيع رفع كعب قدمه المصابة عن الأرض والوقوف على أطراف أصابعه (Single heel raise test).
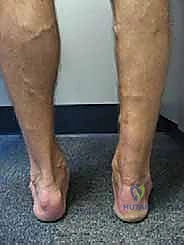
- تغير شكل الساق: يلاحظ المريض ضموراً واضحاً في عضلات السمانة (الساق الخلفية) مقارنة بالساق السليمة.
- الشعور بفجوة (Palpable Gap): عند لمس مسار الوتر خلف الكاحل، يمكن للطبيب (وأحياناً المريض) الشعور بـ "حفرة" أو انخفاض واضح في مكان الوتر المقطوع، على الرغم من أن النسيج الندبي قد يملأ هذه الفجوة جزئياً مع مرور الوقت.
- ألم مزمن وإرهاق: ألم كليل يزداد مع المجهود، وشعور سريع بالإرهاق في الساق المصابة.
جدول مقارنة: تمزق وتر أخيل الحاد مقابل التمزق المزمن
| وجه المقارنة | التمزق الحاد (أقل من 4 أسابيع) | التمزق المزمن (أكثر من 3 أشهر) |
|---|---|---|
| بداية الألم | ألم مفاجئ، حاد، يشبه تلقي ضربة أو رصاصة | ألم كليل، متقطع، يزداد مع الحركة والمجهود |
| الفجوة بين طرفي الوتر | صغيرة (غالباً أقل من 2-3 سم)، الأطراف قابلة للتقريب | كبيرة (تتجاوز 5 سم)، تراجع شديد للأطراف |
| حالة العضلات | طبيعية، لا يوجد ضمور | ضمور عضلي واضح، تسلل دهني في العضلات |
| النسيج الندبي | غير موجود (نزيف وتورم فقط) | موجود بكثافة، يملأ الفجوة ولكنه ضعيف جداً |
| التشخيص | سهل سريرياً (اختبار طومسون إيجابي واضح) | قد يكون مخادعاً بسبب النسيج الندبي الذي يقلد الوتر |
| خيارات العلاج | العلاج التحفظي أو خياطة جراحية مباشرة | جراحة ترميمية معقدة (نقل أوتار أو طعوم خيفية) |
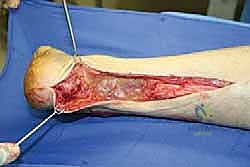
التشخيص الدقيق: التكنولوجيا في خدمة الطب
التشخيص الدقيق هو حجر الزاوية الذي يعتمد عليه الأستاذ الدكتور محمد هطيف لوضع خطة العلاج المثلى. يبدأ التشخيص بالفحص السريري الدقيق:
- اختبار طومسون (Thompson Test): ينام المريض على بطنه وتتدلى قدماه من حافة السرير. يقوم الطبيب بالضغط على عضلة السمانة. في الحالة الطبيعية، تتحرك القدم للأسفل (Plantarflexion). في حالة التمزق الكامل أو المزمن، لا تتحرك القدم أو تتحرك بضعف شديد.
- اختبار الوقوف على أطراف الأصابع: كما ذكرنا، الفشل في هذا الاختبار يؤكد العجز الوظيفي للوتر.
التصوير الطبي المتقدم:
* التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي (Gold Standard) في تشخيص التمزق المزمن. يوفر الرنين المغناطيسي صورة ثلاثية الأبعاد وعالية الدقة للوتر. من خلاله، يستطيع الدكتور محمد هطيف تحديد:
* حجم الفجوة بدقة بالملليمتر.
* مدى تراجع حواف الوتر.
* جودة النسيج المتبقي (هل هو نسيج صحي أم متنكس؟).
* درجة الضمور والتسلل الدهني في العضلات.
* الموجات فوق الصوتية (Ultrasound): تستخدم كأداة سريعة في العيادة لتقييم حركة الوتر الديناميكية وتحديد وجود فجوات، ولكنها أقل دقة من الرنين المغناطيسي في التخطيط الجراحي للحالات المعقدة.

لماذا يفشل العلاج التحفظي في الحالات المزمنة؟
في حالات التمزق الحاد لبعض المرضى غير الرياضيين، قد يكون وضع القدم في جبيرة خاصة (علاج تحفظي) كافياً لالتئام الوتر. ولكن في التمزق المزمن، العلاج التحفظي محكوم عليه بالفشل. لماذا؟
لأن الفجوة بين طرفي الوتر أصبحت كبيرة جداً، والنسيج الذي يملأ هذه الفجوة هو نسيج ندبي غير وظيفي. العلاج الطبيعي أو الجبائر لن تعيد للوتر طوله الطبيعي ولن تلغي الفجوة. المريض الذي يُترك دون جراحة في حالة التمزق المزمن سيعاني طوال حياته من عرج دائم، ألم مزمن، عدم قدرة على الجري أو صعود السلالم بشكل طبيعي، وتغيرات ميكانيكية حيوية ستؤدي لاحقاً إلى خشونة في مفاصل الكاحل والركبة والورك بسبب المشية غير المتوازنة.
لذلك، التدخل الجراحي هو الحل الجذري والوحيد لاستعادة وظيفة القدم.
الخيارات الجراحية لتمزق وتر أخيل المزمن
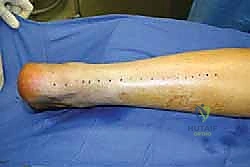
تعتمد الاستراتيجية الجراحية التي يختارها الجراح على حجم الفجوة (Gap Size) بعد إزالة النسيج الندبي الميت. يصنف الأستاذ الدكتور محمد هطيف الخيارات الجراحية بناءً على حجم الفجوة كالتالي:
- الفجوات الصغيرة (أقل من 3 سم): يمكن استخدام تقنية (V-Y Advancement)، حيث يتم عمل قطع على شكل حرف V في العضلة العلوية وسحبها للأسفل لتغطية الفجوة وخياطتها على شكل حرف Y.
- الفجوات المتوسطة (3 إلى 5 سم): قد يتم استخدام طية من الوتر نفسه (Turndown Flap) أو نقل وتر العضلة المثنية الطويلة لإبهام القدم (FHL Transfer) لتعزيز وتقوية الإصلاح.
- الفجوات الكبيرة والعملاقة (أكثر من 5 سم): هنا تكمن المعضلة الجراحية الكبرى. الأنسجة المحلية للمريض غير كافية لسد هذه الفجوة دون التسبب في ضرر بالغ لمناطق أخرى. هنا يأتي دور الحل السحري والذهبي: إعادة البناء باستخدام الطعوم الخيفية (Allograft Reconstruction).
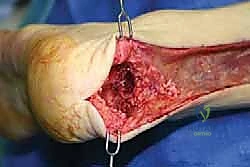
الحل الذهبي: إعادة بناء وتر أخيل باستخدام الطعوم الخيفية (Allograft Reconstruction)
تُعد هذه التقنية من أكثر التقنيات الجراحية تطوراً وتعقيداً في جراحة العظام والطب الرياضي.
ما هو الطعم الخيفي (Allograft)؟
الطعم الخيفي هو نسيج وتري يتم الحصول عليه من متبرع بشري (بنك الأنسجة). يتم معالجة هذا الوتر في مختبرات متخصصة بأعلى معايير التعقيم والإشعاع لإزالة أي خلايا حية منه، بحيث يتبقى فقط "السقالة" الكولاجينية (Collagen Scaffold). هذا يعني أن الجسم لن يرفض الطعم (لا يوجد رد فعل مناعي أو رفض للأنسجة كما يحدث في زراعة الأعضاء).
لماذا يُفضل الأستاذ الدكتور محمد هطيف هذه التقنية؟
بصفته خبيراً متمرساً، يدرك الدكتور هطيف أن استخدام الطعوم الخيفية يوفر مزايا استثنائية للمريض:
1. سد الفجوات الكبيرة جداً: يمكن للطعم الخيفي تعويض فجوات تصل إلى 10 سم أو أكثر، مما يعيد للوتر طوله التشريحي الطبيعي.
2. تجنب المراضة في مكان أخذ الطعم (No Donor Site Morbidity): في التقنيات القديمة (الطعوم الذاتية Autografts)، كان الجراح يضطر لأخذ وتر من مكان آخر في جسم المريض (مثل أوتار الركبة)، مما يسبب ألماً وضعفاً في مكان جديد. مع الطعم الخيفي، لا يتم المساس بأنسجة المريض السليمة.
3. قوة ميكانيكية فائقة: الطعوم الخيفية المستخدمة (مثل وتر أخيل من متبرع أو وتر الرضفة) تمتلك قوة شد هائلة، مما يسمح بتأهيل حركي مبكر للمريض.
4. تقليل وقت الجراحة: نظراً لعدم الحاجة لاستخراج طعم من جسم المريض، يقل وقت التخدير والجراحة بشكل ملحوظ.
جدول مقارنة: الطعوم الخيفية مقابل الطعوم الذاتية في جراحة وتر أخيل
| الميزة | الطعوم الخيفية (Allografts - من متبرع) | الطعوم الذاتية (Autografts - من المريض نفسه) |
|---|---|---|
| مصدر النسيج | بنك الأنسجة (متبرع بشري) | جسم المريض (أوتار الركبة، وتر العضلة الأخمصية) |
| الألم الإضافي للمريض | لا يوجد ألم إضافي | ألم وضعف في منطقة استخراج الطعم |
| حجم الفجوة التي يعالجها | غير محدود (ممتاز للفجوات الكبيرة جداً) | محدود بطول وحجم الوتر المستخرج من المريض |
| وقت العملية الجراحية | أقصر (الطعم جاهز للاستخدام) | أطول (يتطلب وقتاً لاستخراج وتجهيز الطعم) |
| خطر الرفض المناعي | شبه معدوم (بسبب عمليات التعقيم وإزالة الخلايا) | معدوم تماماً |
| التكلفة | أعلى نسبياً (بسبب تكلفة استيراد الطعم من بنك الأنسجة) | أقل |
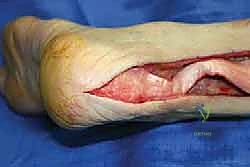
خطوات العملية الجراحية مع الأستاذ الدكتور محمد هطيف
تتطلب جراحة إعادة بناء وتر أخيل بالطعم الخيفي مهارة جراحية استثنائية، دقة ميكروبيولوجية، وفهماً عميقاً للميكانيكا الحيوية للقدم. يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً جراحياً صارماً لضمان أعلى نسب النجاح:
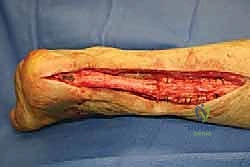
المرحلة الأولى: التحضير والتنظيف (Debridement)
- يتم إجراء العملية تحت التخدير النصفي أو العام.
- يتم عمل شق جراحي دقيق خلف الكاحل للوصول إلى الوتر التالف.
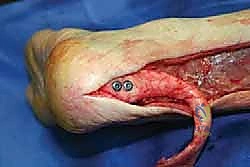
- يقوم الدكتور هطيف بخطوة حاسمة وهي "التنظيف الجذري" (Radical Debridement). يتم استئصال كل النسيج الندبي، والأنسجة المتنكسة، وأطراف الوتر الميتة حتى الوصول إلى نسيج وتري صحي ينزف دماً (علامة على الحيوية والقدرة على الالتئام).
- بعد التنظيف، يتم قياس الفجوة الحقيقية بدقة لتحديد طول الطعم الخيفي المطلوب.
المرحلة الثانية: تجهيز الطعم الخيفي ونسجه
- يتم فك تجميد الطعم الخيفي وتجهيزه على طاولة العمليات.
- يقوم الدكتور هطيف بتشكيل الطعم ليتناسب تماماً مع الفجوة.
- تُستخدم خيوط جراحية غير قابلة للامتصاص وفائقة القوة لنسج الطعم الخيفي مع الأطراف المتبقية من وتر أخيل الخاص بالمريض. يستخدم الدكتور تقنيات خياطة متقدمة (مثل Krackow أو Kessler) لضمان أقصى قوة شد.
المرحلة الثالثة: ضبط الشد (Tensioning)
هذه هي الخطوة التي تميز الجراح الخبير عن غيره. يجب أن يتم خياطة الطعم بدرجة "شد" (Tension) دقيقة جداً. إذا كان الوتر مرتخياً، سيستمر المريض في العرج وضعف الدفع. وإذا كان مشدوداً جداً، فلن يتمكن المريض من رفع قدمه للأعلى. يقوم الدكتور هطيف بمقارنة الشد مع القدم السليمة لضمان استعادة الطول الفسيولوجي المثالي للوتر.
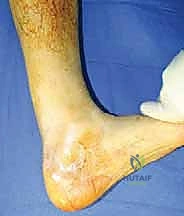
المرحلة الرابعة: الإغلاق التجميلي
نظراً لأن الجلد في منطقة وتر أخيل رقيق جداً وضعيف التروية الدموية، يولي الدكتور هطيف اهتماماً بالغاً بإغلاق الجرح على طبقات باستخدام تقنيات الجراحة التجميلية الدقيقة (Microsurgery techniques) لتجنب أي مضاعفات في التئام الجرح، وهو ما يعكس خبرته الطويلة في هذا المجال.
لماذا الأستاذ الدكتور محمد هطيف هو خيارك الأول في اليمن؟
عندما يتعلق الأمر بجراحات العظام المعقدة والجراحات الترميمية الدقيقة، فإن اختيار الجراح هو العامل الأهم في تحديد النتيجة النهائية. يبرز اسم الأستاذ الدكتور محمد هطيف كعلامة فارقة في سماء الطب في اليمن والمنطقة، وذلك للأسباب التالية:
- الدرجة العلمية الرفيعة: أستاذ جراحة العظام والمفاصل بجامعة صنعاء، مما يعكس عمق معرفته الأكاديمية ومواكبته لأحدث الأبحاث العلمية العالمية.
- خبرة تتجاوز العشرين عاماً: مسيرة مهنية حافلة بآلاف العمليات الجراحية الناجحة في مجالات استبدال المفاصل، الطب الرياضي، وجراحات الأوتار المعقدة.
- استخدام التكنولوجيا الحديثة: يتميز الدكتور هطيف بدمج أحدث التقنيات العالمية في غرف العمليات في صنعاء، بما في ذلك التنظير المفصلي بدقة 4K، وتقنيات الجراحة الميكروسكوبية، واستخدام الطعوم الخيفية المستوردة بأعلى معايير الجودة.
- الأمانة الطبية والمصداقية: يُعرف الدكتور هطيف بصدقه التام مع مرضاه. فهو يضع مصلحة المريض فوق كل اعتبار، ويشرح له كافة تفاصيل الحالة، الخيارات المتاحة، والمضاعفات المحتملة بشفافية مطلقة.
- رعاية ما بعد الجراحة: لا تنتهي مهمة الدكتور هطيف بانتهاء العملية، بل يشرف شخصياً على برامج التأهيل والعلاج الطبيعي لضمان عودة المريض لحياته الطبيعية بأسرع وقت وأفضل نتيجة.
بروتوكول إعادة التأهيل المتقدم: رحلة العودة إلى الحركة
العملية الجراحية الناجحة تمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد كلياً على برنامج العلاج الطبيعي وإعادة التأهيل. الطعم الخيفي يحتاج إلى وقت ليتم دمجه بيولوجياً في جسم المريض (عملية تُعرف بـ Ligamentization).
يق
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
