العلاج الجراحي المفتوح والترميم لالتهاب وتر أخيل المزمن: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التهاب وتر أخيل المزمن هو حالة مؤلمة تصيب وتر الكعب، وغالباً ما تتطلب علاجاً شاملاً. عندما تفشل العلاجات التحفظية، قد يكون التدخل الجراحي المفتوح لتنظيف وترميم الوتر هو الحل الأمثل لاستعادة الحركة وتخفيف الألم بشكل دائم.
الخلاصة الطبية السريعة: التهاب وتر أخيل المزمن (Chronic Achilles Tendinopathy) هو حالة تنكسية ومؤلمة تصيب وتر الكعب، وتؤدي إلى إعاقة حركية شديدة إذا تُركت دون علاج. غالباً ما تتطلب هذه الحالة تقييماً دقيقاً وعلاجاً شاملاً. عندما تفشل العلاجات التحفظية الممتدة لعدة أشهر، يبرز التدخل الجراحي المفتوح لتنظيف وترميم الوتر كحل جذري وفعال لاستعادة الحركة، التخلص من الألم بشكل دائم، والعودة إلى ممارسة الحياة الطبيعية والرياضية.
مقدمة شاملة: لماذا نلجأ إلى الجراحة المفتوحة لعلاج التهاب وتر أخيل المزمن؟
أهلاً بكم في هذا الدليل الطبي الشامل والمرجعي، الذي يقدمه لكم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز جراحي العظام في صنعاء واليمن على الإطلاق. بخبرة تمتد لأكثر من 20 عاماً في مجال جراحة العظام، والتميز في استخدام أحدث التقنيات الطبية مثل الجراحات الميكروسكوبية، مناظير المفاصل بتقنية 4K، والمفاصل الصناعية، يقدم الدكتور هطيف هذا الدليل لإنارة الطريق أمام المرضى الذين يعانون من آلام الكاحل المستعصية.
اليوم، سنتناول حالة طبية تتسم بالتحدي ولكنها مجزية جداً عند التعامل معها بالشكل الصحيح والاحترافي: التهاب وتر أخيل المزمن. يجب أن ندرك أن هذه ليست مجرد إصابة بسيطة ناتجة عن الإفراط في الاستخدام أو إجهاد عابر؛ بل هي عملية تنكسية معقدة (Degenerative Process) تصيب ألياف الكولاجين في الوتر، وتتطلب خبرة جراحية دقيقة عندما لا تستجيب للإجراءات التحفظية.
يُعد وتر أخيل أقوى وأسمك وتر في جسم الإنسان، ويلعب دوراً حاسماً في ديناميكية الحركة، المشي، الركض، والقفز. عندما يصاب هذا الوتر بالالتهاب المزمن والتنكس، يمكن أن يؤثر ذلك بشكل كارثي على جودة حياة المريض، مما يحد من قدرته على ممارسة أبسط الأنشطة اليومية. في مركز الأستاذ الدكتور محمد هطيف في صنعاء، نؤمن إيماناً راسخاً بـ "الأمانة الطبية"؛ فنحن نقدم رعاية شاملة تبدأ بالتشخيص الدقيق، وتمر بخيارات العلاج التحفظي، ولا نلجأ للتدخل الجراحي إلا عندما يكون هو الخيار الأمثل والوحيد للشفاء.
عادةً ما نلجأ إلى التدخل الجراحي المفتوح فقط بعد فشل ما لا يقل عن ثلاثة إلى ستة أشهر من العلاج التحفظي الشامل والمنظم جيدًا (مثل العلاج الطبيعي، الموجات التصادمية، وتعديل الأحذية) في تخفيف الأعراض. لقد أظهرت الدراسات السريرية أن المرضى الذين عانوا من التهاب الوتر لفترات طويلة جداً دون تدخل، قد يواجهون تمزقاً كاملاً في الوتر. لذا، فإن اختيار التوقيت المناسب للجراحة، والتقنية الجراحية الدقيقة، هما سر النجاح، وهذا ما يميز النهج الجراحي للأستاذ الدكتور محمد هطيف.
التشريح الدقيق لوتر أخيل: هندسة الحركة في جسم الإنسان
قبل أن نفكر في أي تدخل جراحي، فإن الفهم العميق للتشريح أمر لا غنى عنه لأي جراح متمرس. إنه خارطة طريقنا، وشبكة أماننا التي تضمن عدم المساس بالأنسجة السليمة. بالنسبة للمريض، فإن فهم هذه الهياكل التشريحية يساعد على تقدير دقة الجراحة وأهمية كل خطوة يقوم بها الأستاذ الدكتور محمد هطيف.
1. مجموعة عضلات الساق الخلفية (العضلة ثلاثية الرؤوس الساقية - Triceps Surae)
وتر أخيل ليس مجرد حبل مستقل، بل هو الوتر المتقارب (النهائي) لمجموعة عضلات الساق الخلفية، وهو الذي ينقل القوة الهائلة من هذه العضلات إلى القدم. يتكون من ثلاث عضلات رئيسية:
- العضلة التوأمية (Gastrocnemius): هي العضلة السطحية البارزة في بطة الساق. تتكون من رأسين قويين (إنسي ووحشي)، ينشأ كل منهما من اللقمتين المقابلتين لعظم الفخذ، أعلى مفصل الركبة. تمتد الأجزاء اللحمية تقريبًا إلى منتصف الساق، حيث تتحول أليافها إلى غشاء وتري عريض وقوي. نظراً لأنها تعبر مفصلين (الركبة والكاحل)، فإنها عرضة للشد العالي.
- العضلة النعلية (Soleus): تقع هذه العضلة عميقًا تحت العضلة التوأمية. تنشأ من الجزء الخلفي لرأس عظمة الشظية، والثلث العلوي من جسم الشظية، والخط النعلي لعظم الساق (الظنبوب). يندمج وترها مع السطح العميق لغشاء العضلة التوأمية، مكونًا وتر أخيل. تستمر ألياف العضلة النعلية في الاندماج مع السطح الأمامي لوتر أخيل على طول معظم امتداده.
- العضلة الأخمصية (Plantaris): عضلة صغيرة جداً ذات وتر طويل ورفيع، يرافق وتر أخيل، وقد يكون غائباً في بعض البشر، ولكن يمكن استخدامه أحياناً في عمليات الترميم الجراحي لتعزيز قوة الوتر المرمم.
2. بنية وتر أخيل وخصائصه الميكانيكية
يبلغ طول وتر أخيل في الشخص البالغ حوالي 15 سم. ينشأ في منتصف الساق تقريباً وينزل ليرتكز (يلتصق) في السطح الخلفي لعظمة العقب (كعب القدم).
يتميز هذا الوتر بهيكل حلزوني فريد؛ حيث تلتف أليافه بمقدار 90 درجة تقريباً أثناء نزولها. هذا الالتفاف ليس عشوائياً، بل هو تصميم إلهي هندسي مذهل يمنح الوتر مرونة فائقة وقدرة على تخزين وإطلاق الطاقة الحركية (مثل الزنبرك) أثناء الركض والقفز.
3. التروية الدموية: نقطة الضعف القاتلة (The Watershed Area)
لفهم سبب تحول التهاب وتر أخيل إلى حالة "مزمنة"، يجب أن نفهم ترويته الدموية. يحصل الوتر على الدم من ثلاثة مصادر: الوصلة العضلية الوترية، الوصلة العظمية الوترية (عند الكعب)، والأنسجة المحيطة (Paratenon).
ومع ذلك، توجد منطقة تقع على بُعد 2 إلى 6 سنتيمترات فوق عظمة الكعب، تُعرف باسم "منطقة ضعف التروية الدموية" (Watershed Area). هذه المنطقة تتلقى أقل كمية من الدم، مما يجعلها الأكثر عرضة للتنكس والتمزق، والأبطأ في التئام الجروح. معظم حالات التدخل الجراحي التي يجريها الأستاذ الدكتور محمد هطيف تتركز في هذه المنطقة الحرجة.
فهم المرض: ما هو التهاب وتر أخيل المزمن (Tendinopathy)؟
من الأخطاء الشائعة بين المرضى وحتى بعض الممارسين الطبيين غير المتخصصين هو استخدام مصطلح "التهاب" (Tendinitis) لوصف الحالات المزمنة.
في الحقيقة، الحالة المزمنة تُعرف علمياً باسم اعتلال الوتر التنكسي (Tendinosis).
عندما يتم إجهاد الوتر بشكل متكرر دون منحه وقتاً كافياً للتعافي، تبدأ ألياف الكولاجين القوية (النوع الأول) بالتمزق المجهري. بدلاً من أن يصلح الجسم هذا التمزق بكولاجين قوي، فإنه وبسبب ضعف التروية الدموية، يقوم بإنتاج كولاجين ضعيف ومشتت (النوع الثالث).
مع مرور الوقت، يفقد الوتر بريقه الأبيض المائل للزرقة، ويصبح سميكاً، عقدياً، وذا لون رمادي، وتنمو فيه أوعية دموية دقيقة غير طبيعية مصحوبة بأعصاب حسية دقيقة تسبب الألم المزمن.
أسباب وعوامل الخطر المؤدية للاعتلال المزمن:
- الزيادة المفاجئة في النشاط البدني: مثل البدء في الركض لمسافات طويلة دون تدرج.
- العمر: تقل مرونة الأوتار وتضعف التروية الدموية مع التقدم في العمر (خاصة فوق سن الأربعين).
- الميكانيكا الحيوية الخاطئة للقدم: مثل القدم المسطحة (الفلات فوت) التي تزيد الضغط على الوتر.
- الأحذية غير المناسبة: ارتداء أحذية لا توفر دعماً كافياً للكعب.
- بعض الأدوية: مثل استخدام المضادات الحيوية من عائلة الفلوروكينولونات (مثل السيبروفلوكساسين)، أو حقن الكورتيزون المباشرة في الوتر والتي يحذر منها الأستاذ الدكتور محمد هطيف بشدة لأنها تسبب تمزق الوتر.
- الأمراض الجهازية: السمنة المفرطة، مرض السكري، وارتفاع ضغط الدم تساهم في إضعاف الأوتار.
جدول مقارنة: التهاب الوتر الحاد مقابل اعتلال الوتر المزمن
| الميزة / الخاصية | التهاب الوتر الحاد (Tendinitis) | اعتلال الوتر المزمن (Tendinosis/Tendinopathy) |
|---|---|---|
| السبب الرئيسي | إجهاد مفاجئ، إصابة حديثة | إجهاد متكرر على مدى أشهر أو سنوات |
| طبيعة الخلايا | وجود خلايا التهابية (كريات دم بيضاء) | غياب الخلايا الالتهابية، وجود تنكس خلوي ومخاطي |
| هيكل الكولاجين | سليم نسبياً مع التهاب محيطي | ممزق، غير منتظم، استبدال الكولاجين بنوع ضعيف |
| الأعراض | ألم حاد، احمرار، تورم دافئ | ألم مزمن، تيبس صباحي، سماكة وعقد في الوتر |
| الاستجابة للعلاج | يستجيب بسرعة للراحة ومضادات الالتهاب | استجابة بطيئة، غالباً يتطلب علاج طبيعي مكثف أو جراحة |
الأعراض السريرية والتشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يبدأ العلاج الناجح دائماً بتشخيص دقيق لا يقبل الشك. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم تخصيص وقت كافٍ للاستماع لتاريخ المريض الطبي وفحصه سريرياً بدقة متناهية.
الأعراض الشائعة التي يشتكي منها المرضى:
- ألم وتيبس صباحي: ألم شديد في الكعب عند أخذ الخطوات الأولى في الصباح، يقل تدريجياً مع الحركة الخفيفة.
- ألم يزداد مع النشاط: ألم حاد عند صعود السلالم، الركض، أو القفز.
- سماكة وتورم ملحوظ: ظهور تورم أو "عقدة" قاسية على بعد سنتيمترات قليلة فوق الكعب.
- ضعف في الساق: عدم القدرة على الوقوف على أطراف الأصابع في القدم المصابة.
الفحص السريري والتصوير الطبي:
يقوم الدكتور هطيف بإجراء فحوصات سريرية دقيقة، مثل فحص الجس لتحديد مكان الألم بدقة، واختبار "طومسون" (Thompson Test) للتأكد من عدم وجود تمزق كامل في الوتر.
للتأكيد، نعتمد على أحدث تقنيات التصوير:
1. الموجات فوق الصوتية (Ultrasound): توفر صورة ديناميكية للوتر أثناء الحركة، وتكشف عن زيادة تدفق الدم غير الطبيعي (Neovascularization) والسماكة في الوتر.
2. التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي للتشخيص. يقدم الرنين المغناطيسي صورة ثلاثية الأبعاد وعالية الدقة توضح مدى التنكس الداخلي، وجود تمزقات جزئية، وحالة العضلات المحيطة. بناءً على صور الرنين، يقرر الدكتور هطيف إذا كان التدخل الجراحي حتمياً أم لا.
متى يكون التدخل الجراحي المفتوح هو الحل الوحيد؟ (دواعي الجراحة)
كما نؤكد دائماً، الأمانة الطبية تقتضي استنفاد كافة الحلول التحفظية أولاً. تشمل هذه الحلول:
* بروتوكول "ألفريدسون" (Alfredson Protocol) للتمارين اللامركزية للعضلة.
* العلاج بالموجات التصادمية من خارج الجسم (ESWT).
* حقن البلازما الغنية بالصفائح الدموية (PRP).
ولكن، متى يقرر الأستاذ الدكتور محمد هطيف ضرورة إجراء الجراحة المفتوحة؟
1. فشل العلاج التحفظي المستمر والمنظم لمدة تتراوح بين 3 إلى 6 أشهر دون تحسن ملحوظ.
2. وجود ألم معيق يمنع المريض من ممارسة عمله أو حياته اليومية بشكل طبيعي.
3. أظهرت صور الرنين المغناطيسي تنكساً شديداً (Mucoid Degeneration) يشمل أكثر من 50% من سماكة الوتر.
4. وجود تمزقات جزئية كبيرة تهدد بحدوث تمزق كامل مفاجئ.
5. تكون تكلسات عظمية ضخمة داخل نسيج الوتر تسبب احتكاكاً وألماً مستمراً.
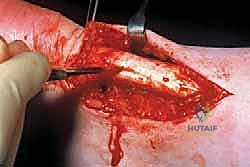
التفاصيل الدقيقة: خطوات العلاج الجراحي المفتوح والترميم
تُعد جراحة ترميم وتر أخيل المزمن من الجراحات الدقيقة التي تتطلب مهارة استثنائية، ومعرفة عميقة بالتشريح الميكروسكوبي، وهي المهارات التي يتفرد بها الأستاذ الدكتور محمد هطيف كأفضل جراح عظام في اليمن. الهدف من الجراحة هو إزالة الأنسجة الميتة والمتنكسة، وتحفيز الشفاء البيولوجي، واستعادة القوة الميكانيكية للوتر.
الخطوة 1: التخدير وتجهيز المريض
تتم العملية عادة تحت التخدير الموضعي (النصفي) أو العام حسب حالة المريض. يتم وضع المريض على بطنه (Prone Position) لضمان وصول الجراح المثالي للجزء الخلفي من الساق والكاحل. يتم استخدام عاصبة هوائية (Tourniquet) لتقليل النزيف وتوفير رؤية واضحة تماماً للحقل الجراحي.
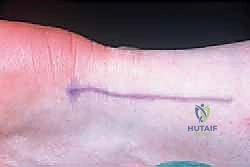
الخطوة 2: الشق الجراحي الدقيق (The Incision)
يقوم الدكتور هطيف بعمل شق طولي في الجهة الخلفية الإنسية (Posteromedial) من الكاحل. يتم اختيار هذا الموقع بعناية فائقة لتجنب إصابة العصب الربلي (Sural Nerve) الذي يمر في الجهة الخارجية، ولتجنب احتكاك الندبة الجراحية بالحذاء لاحقاً.
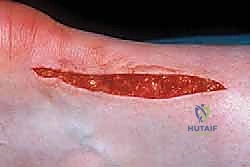
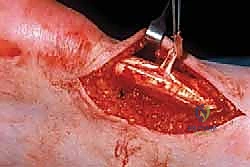
الخطوة 3: استئصال الأنسجة المتنكسة (Debridement)
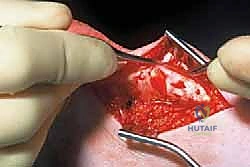
بمجرد فتح الغلاف المحيط بالوتر (Paratenon)، يظهر الوتر المصاب. النسيج المتنكس غالباً ما يكون فاقداً لبريقه، وذا ملمس إسفنجي يشبه "لحم السلطعون". باستخدام أدوات جراحية دقيقة جداً، يقوم الدكتور هطيف باستئصال (تنظيف) كل الأنسجة الميتة والمريضة بدقة متناهية.
هذه الخطوة حاسمة؛ فإزالة القليل جداً قد تبقي الألم، وإزالة الكثير قد تضعف الوتر. هنا تتجلى خبرة الـ 20 عاماً للأستاذ الدكتور محمد هطيف.
الخطوة 4: تحفيز الشفاء والترميم (Reconstruction)
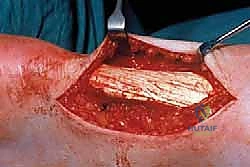
بعد إزالة الأنسجة المريضة، إذا كانت الكمية المستأصلة أقل من 50% من الوتر، يتم خياطة الوتر المتبقي باستخدام خيوط جراحية قوية جداً وغير قابلة للامتصاص، لضمان تماسكه.
كما يتم إجراء شقوق طولية دقيقة في الوتر السليم المتبقي (Tenotomies) لتحفيز النزيف الموضعي، مما يجلب خلايا جذعية وعوامل نمو جديدة إلى المنطقة لتسريع الشفاء البيولوجي.
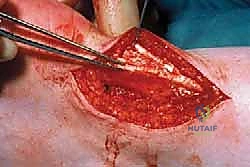
الخطوة 5: نقل الأوتار (في الحالات الشديدة)
إذا كان التلف كبيراً واضطر الجراح لإزالة أكثر من 50% من وتر أخيل، فإن الوتر المتبقي لن يكون قوياً بما يكفي لدعم وزن الجسم. في هذه الحالة المتقدمة، يقوم الدكتور هطيف بإجراء تقنية متطورة تُسمى نقل وتر العضلة القابضة الطويلة لإصبع القدم الكبير (FHL Transfer).
يتم أخذ هذا الوتر القوي والمجاور، وتحويل مساره ليتم تثبيته في عظمة الكعب بجوار وتر أخيل، مما يوفر دعماً ميكانيكياً هائلاً وتغذية دموية ممتازة للمنطقة، دون التأثير بشكل ملحوظ على وظيفة إصبع القدم الكبير.
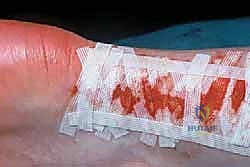
الخطوة 6: الإغلاق التجميلي والتجبير
يتم إغلاق الغلاف المحيط بالوتر بعناية لمنع الالتصاقات. ثم يتم خياطة الجلد بطريقة تجميلية دقيقة. توضع ساق المريض في جبيرة أو حذاء طبي مخصص (CAM Boot) مع توجيه القدم لأسفل (Plantar Flexion) لتقليل الشد على الوتر المرمم.
بروتوكول إعادة التأهيل: الطريق نحو العودة للحياة الطبيعية
الجراحة الناجحة مع الأستاذ الدكتور محمد هطيف تمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد كلياً على التزام المريض ببرنامج العلاج الطبيعي وإعادة التأهيل. الأوتار تشفى ببطء، وتتطلب تدرجاً ذكياً في الأحمال.
جدول مراحل إعادة التأهيل بعد الجراحة المفتوحة لوتر أخيل
| المرحلة | الإطار الزمني | حالة تحمل الوزن | الأهداف والتدخلات العلاجية |
|---|---|---|---|
| المرحلة الأولى (الحماية القصوى) | من الأسبوع 0 إلى الأسبوع 2 | يمنع تحميل الوزن تماماً | القدم في جبيرة أو حذاء طبي بزاوية انثناء أخمصي. التركيز على التئام الجرح، رفع الساق لتقليل التورم، وتحريك أصابع القدم. |
| المرحلة الثانية (التحميل التدريجي) | من الأسبوع 2 إلى الأسبوع 6 | تحميل وزن جزئي متدرج | استخدام حذاء المشي (CAM Boot) مع دعامات كعب (Heel Wedges) لرفع الكعب. البدء بتمارين الحركة السلبية والنشطة الخفيفة دون ألم. |
| المرحلة الثالثة (استعادة المدى الحركي) | من الأسبوع 6 إلى الأسبوع 12 | تحميل وزن كامل | التخلص التدريجي من الحذاء الطبي ودعامات الكعب. البدء بتمارين التقوية اللامركزية (Eccentric)، وتمارين التوازن (Proprioception). |
| المرحلة الرابعة (التقوية والعودة للنشاط) | من 3 أشهر إلى 6 أشهر | مشي طبيعي | تقوية العضلة ثلاثية الرؤوس الساقية، العودة للأنشطة اليومية العادية، والبدء بالهرولة الخفيفة وتدريبات الرشاقة. |
| المرحلة الخامسة (العودة للرياضة) | بعد 6 إلى 9 أشهر | كامل | العودة التدريجية للرياضات التنافسية (كرة القدم، التنس) بعد اجتياز اختبارات القوة والتوازن بنجاح. |
لماذا تختار الأستاذ الدكتور محمد هطيف لإجراء هذه الجراحة؟
عندما يتعلق الأمر بوتر أساسي للحركة مثل وتر أخيل، فإن اختيار الجراح هو القرار الأهم في حياتك. الأستاذ الدكتور محمد هطيف يمثل قمة الهرم الطبي في جراحة العظام في اليمن، وذلك لعدة أسباب جوهرية:
- الخبرة الأكاديمية والعملية: كأستاذ في جامعة صنعاء، فهو يجمع بين أحدث الأبحاث العلمية العالمية والممارسة السريرية المكثفة لأكثر من عقدين من الزمان.
- التقنيات الحديثة: يعتمد في عملياته على التدخل الدقيق، مستخدماً أدوات ميكروسكوبية تحافظ على الأنسجة السليمة وتقلل من حجم الندبات الجراحية.
- الأمانة والمصداقية: يُعرف الدكتور هطيف بأنه لا ينصح بالجراحة إلا إذا كانت هي الملاذ الأخير والحل الأمثل، مما يمنح المرضى ثقة مطلقة في قراراته الطبية.
- الرعاية الشاملة: من لحظة التشخيص الأولية، مروراً بالجراحة في أفضل مستشفيات صنعاء المجهزة بغرف عمليات معقمة عالمياً، وحتى المتابعة الدقيقة في فترة العلاج الطبيعي.

قصص نجاح حقيقية من عيادة الدكتور هطيف (أمثلة توضيحية)
حالة المريض "خالد" - رياضي سابق (45 عاماً):
عانى خالد من ألم مزمن في وتر أخيل الأيمن لمدة عامين. جرب كل أنواع المسكنات والحقن غير المجدية في عيادات مختلفة. عندما زار الأستاذ الدكتور محمد هطيف، أظهر الرنين المغناطيسي تنكساً شديداً يهدد بتمزق الوتر. أجرى له الدكتور هطيف عملية تنظيف وترميم للوتر. بعد 6 أشهر من التأهيل الملتزم، عاد خالد لممارسة رياضة المشي السريع والهرولة دون أي ألم لأول مرة منذ سنوات، واصفاً الجراحة بأنها "أعادت له شغفه بالحياة".
حالة المريضة "سعاد" - معلمة (52 عاماً):
بسبب الوقوف لفترات طويلة والوزن الزائد، أصيبت سعاد باعتلال مزمن وتكلسات في وتر أخيل جعلت خطواتها الأولى في الصباح بمثابة تعذيب يومي. بعد تقييم دقيق، أجرى الدكتور هطيف جراحة مفتوحة لإزالة التكلسات وترميم الوتر. تقول سعاد: "الاحترافية والصدق اللذان وجدتهما لدى الدكتور هطيف كانا استثنائيين. أنا الآن أمشي في مدرستي طوال اليوم براحة تامة".
الأسئلة الش
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
