جراحة تبديل المفصل بالكبسولة لإبهام القدم المتصلب: استعادة الحركة بلا ألم مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إبهام القدم المتصلب (Hallux Rigidus) هو التهاب مفصلي تنكسي مؤلم في مفصل إصبع القدم الكبير. جراحة تبديل المفصل بالكبسولة هي إجراء فعال يعيد الحركة ويخفف الألم باستخدام أنسجة المريض الطبيعية، خاصة بعد فشل العلاجات الأخرى.
الخلاصة الطبية السريعة: إبهام القدم المتصلب (Hallux Rigidus) هو حالة متقدمة من التهاب المفاصل التنكسي (الفُصال العظمي) الذي يصيب المفصل المشطي السلامي الأول في قاعدة إصبع القدم الكبير، مما يسبب ألماً مبرحاً وتيبساً يعيق المشي الطبيعي. تعتبر جراحة تبديل المفصل بالكبسولة (Capsular Interposition Arthroplasty) طفرة طبية وإجراءً جراحياً بالغ الفعالية؛ حيث يتم استخدام أنسجة المريض الطبيعية (الكبسولة المفصلية) كحاجز بيولوجي لين بين العظام المتآكلة، مما يعيد الحركة السلسة ويقضي على الألم نهائياً، خاصة بعد استنفاد خيارات العلاج التحفظي.

مقدمة: وداعًا لألم إبهام القدم المتصلب واستعد حريتك في الحركة
مرحبًا بك في دليلك الطبي الشامل نحو استعادة جودة حياتك. إذا كنت تعاني من ألم مزمن، وتورم، ومحدودية قاسية في حركة إصبع قدمك الكبير، وتجد صعوبة في ارتداء أحذيتك المفضلة أو حتى المشي لمسافات قصيرة، فمن المحتمل جداً أنك تواجه تحدياً طبياً يُعرف باسم "إبهام القدم المتصلب" (Hallux Rigidus). هذه الحالة ليست مجرد إزعاج بسيط؛ بل هي شكل عدواني من أشكال التهاب المفاصل التنكسي الذي يتطور بصمت، ليجعل من أبسط الأنشطة اليومية – مثل صعود السلالم، الجري، أو الوقوف على أطراف الأصابع – تجربة مؤلمة للغاية، مما ينعكس سلباً على صحتك النفسية والبدنية.
في هذا المرجع الطبي المفصل والأكثر شمولاً، والذي تم إعداده تحت إشراف وتوجيه الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل وأستاذ جراحة العظام بجامعة صنعاء، سنأخذك في رحلة استكشافية عميقة داخل أروقة هذا المرض. سنبدأ بتفكيك الأسباب الخفية والأعراض التحذيرية، وسنغوص في التشريح المعقد للقدم، وصولاً إلى استعراض أحدث ما توصل إليه العلم في مجال الحلول الجراحية.
سنسلط الضوء بشكل مكثف على تقنية استثنائية تُعرف بـ "جراحة تبديل المفصل بالكبسولة" (Capsular Interposition Arthroplasty)، وهي تقنية جراحية دقيقة ومتطورة تهدف إلى إنقاذ المفصل واستعادة حركته الطبيعية دون ألم، معتمدة كلياً على أنسجة جسمك الحيوية لضمان أقصى درجات التوافق البيولوجي وتجنب زراعة المفاصل الصناعية المعدنية متى ما كان ذلك ممكناً.
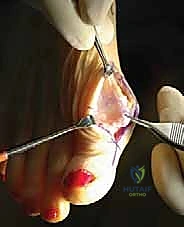
التشريح الحيوي: فهم آليات المفصل المشطي السلامي الأول
لفهم طبيعة مرض إبهام القدم المتصلب، يجب أولاً أن نفهم التصميم الهندسي المذهل للقدم البشرية. يقع المفصل المشطي السلامي الأول (First MTP Joint) في قاعدة إصبع القدم الكبير. يربط هذا المفصل بين عظمة المشط الأولى (Metatarsal) وعظمة السلامية القريبة (Proximal Phalanx) للإصبع الكبير.
لماذا هذا المفصل بالغ الأهمية؟
- تحمل الوزن: أثناء المشي، وتحديداً في مرحلة "الدفع" (Push-off)، يتحمل هذا المفصل الصغير قوة تعادل تقريباً ضعف وزن جسمك.
- المرونة والحركة: يحتاج المفصل السليم إلى الانثناء لأعلى (Dorsiflexion) بزاوية تتراوح بين 65 إلى 75 درجة لضمان مشية طبيعية وسلسة.
- الغضروف المفصلي: تُغطى نهايات العظام بطبقة ناعمة وزلقة من الغضروف المفصلي، والتي تعمل كوسادة لامتصاص الصدمات وتقليل الاحتكاك.
- الكبسولة المفصلية: يحيط بالمفصل غلاف نسيجي قوي يُسمى الكبسولة، والذي يفرز السائل الزليلي (Synovial Fluid) لتشحيم المفصل.
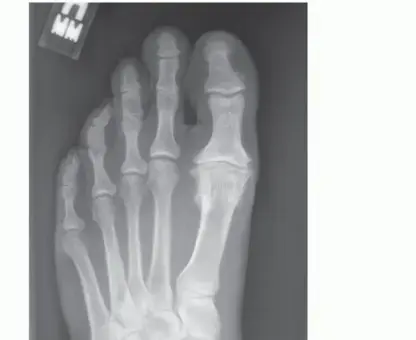
عندما يُصاب الشخص بـ "إبهام القدم المتصلب"، تتآكل هذه الطبقة الغضروفية تدريجياً. ومع فقدان هذه الوسادة الواقية، تبدأ العظام في الاحتكاك ببعضها البعض مباشرة، مما يؤدي إلى نمو نتوءات عظمية (Osteophytes) حول المفصل، وهي التي تسبب التيبس والألم وتعيق الحركة بشكل كامل.
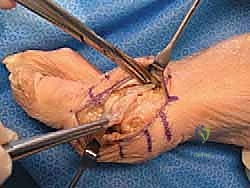
الأسباب الجذرية وعوامل الخطر: لماذا يتصلب إبهام القدم؟
إن تآكل غضروف إصبع القدم الكبير ليس حدثاً مفاجئاً، بل هو نتيجة تراكمية لعدة عوامل ميكانيكية وبيولوجية. يوضح الأستاذ الدكتور محمد هطيف أن فهم السبب الجذري هو الخطوة الأولى نحو العلاج الصحيح:
- الإجهاد الميكانيكي المتكرر: الأشخاص الذين تتطلب وظائفهم أو رياضاتهم الانحناء المتكرر للقدم (مثل عمال البناء، الرياضيين، وراقصي الباليه) هم أكثر عرضة للإصابة.
- الإصابات الرضية (Trauma): التعرض لإصابة مباشرة في المفصل، مثل التواء إصبع القدم الشديد (Turf Toe) أو كسر سابق، يمكن أن يسرع من عملية تنكس الغضروف.
- العيوب التشريحية والميكانيكا الحيوية: بعض الأشخاص يولدون بعظمة مشط أولى طويلة جداً أو مرتفعة، مما يضع ضغطاً غير طبيعي على المفصل أثناء المشي.
- العوامل الوراثية: هناك استعداد وراثي للإصابة بالتهاب المفاصل التنكسي في العائلات.
- الأمراض الروماتيزمية: في بعض الحالات، يمكن أن يكون التصلب ناتجاً عن أمراض التهابية جهازية مثل النقرس (Gout) أو التهاب المفاصل الروماتويدي.
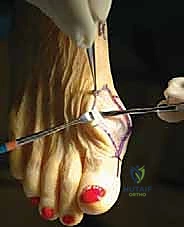
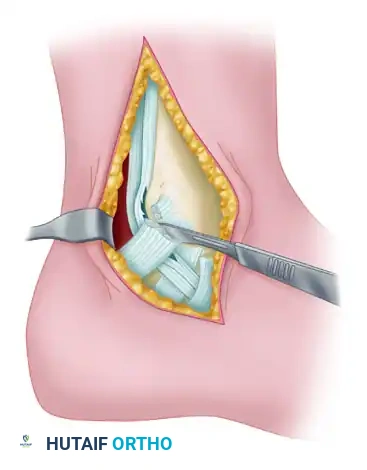
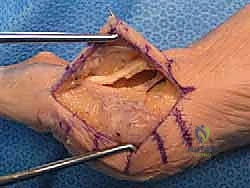
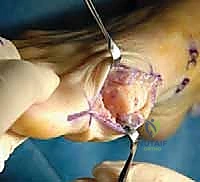
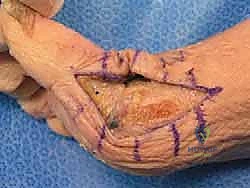
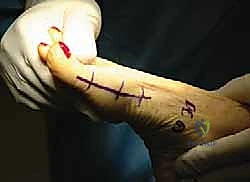
 ## الأعراض السريرية: كيف تعرف أنك مصاب بإبهام القدم المتصلب؟ تتطور أعراض إبهام القدم المتصلب بشكل خفي وتدريجي. تجاهل الأعراض المبكرة يؤدي حتماً إلى تفاقم الحالة. إليك العلامات التحذيرية التي يجب ألا تتجاهلها: 1. **ألم في قاعدة الإبهام:** ألم يزداد سوءاً عند المشي، الجري، أو الوقوف لفترات طويلة. 2. **تيبس ومحدودية الحركة:** صعوبة بالغة في ثني إصبع القدم لأعلى أو لأسفل. 3. **تورم والتهاب:** انتفاخ واحمرار حول المفصل، خاصة في الجزء العلوي منه. 4. **نتوء عظمي مرئي (Bunion-like):** ظهور كتلة صلبة أو نتوء عظمي أعلى المفصل، مما يسبب احتكاكاً مؤلماً مع الحذاء. 5. **تغير في نمط المشي:** بسبب الألم، يبدأ المريض في المشي على الحافة الخارجية للقدم، مما يؤدي إلى آلام ثانوية في الركبة، الورك، أو أسفل الظهر. ### جدول (1): مراحل تطور إبهام القدم المتصلب (تصنيف كوفلين وشورناس) | المرحلة | وصف الغضروف والأشعة السينية | الأعراض السريرية | نطاق الحركة (الانثناء لأعلى) | | :--- | :--- | :--- | :--- | | **المرحلة 0** | الغضروف سليم، الأشعة طبيعية. | تيبس طفيف، ألم متقطع. | 40 - 60 درجة | | **المرحلة 1** | تضيق طفيف في المسافة المفصلية، نتوءات عظمية صغيرة. | ألم عند الحد الأقصى للحركة، تورم عرضي. | 30 - 40 درجة | | **المرحلة 2** | تضيق معتدل، نتوءات عظمية واضحة في الجزء العلوي. | ألم مستمر عند المشي، صعوبة في ارتداء أحذية معينة. | 10 - 30 درجة | | **المرحلة 3** | تآكل شديد للغضروف، نتوءات عظمية كبيرة محيطة بالمفصل. | ألم شديد ومستمر، تيبس ملحوظ، ألم عند ملامسة النتوءات. | أقل من 10 درجات | | **المرحلة 4** | غياب كامل للغضروف (عظم يحك في عظم). | ألم مبرح حتى أثناء الراحة أو عند تحريك المفصل سلبياً. | شبه معدومة | 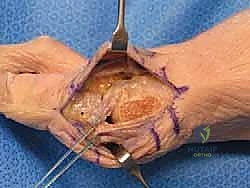 ## رحلة التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف يعتبر التشخيص الدقيق حجر الأساس لنجاح أي خطة علاجية. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تشخيصي صارم يعتمد على الأمانة الطبية والتقييم الشامل: * **الفحص السريري الدقيق:** يقوم الدكتور هطيف بتقييم نطاق الحركة، تحديد مواقع الألم الدقيقة، وفحص نمط المشي (Gait Analysis). * **التصوير بالأشعة السينية (X-rays):** وهي الأداة الذهبية لتأكيد التشخيص. يتم أخذ صور للأشعة في وضعية الوقوف (تحمل الوزن) لتقييم مدى تضيق المسافة المفصلية وحجم النتوءات العظمية. * **التصوير بالرنين المغناطيسي (MRI):** يُطلب في حالات نادرة جداً، وذلك لتقييم الأنسجة الرخوة أو إذا كان هناك شك في وجود نخر انعدام الدم (Avascular Necrosis) في رأس عظمة المشط. 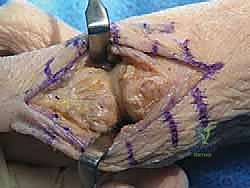 ## الخيارات العلاجية: من التحفظي إلى التدخل الجراحي لا يتسرع الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً، في اتخاذ قرار الجراحة. وفقاً لمبدأ الأمانة الطبية الصارمة، يتم استنفاد كافة الحلول التحفظية أولاً، خاصة في المراحل المبكرة (المرحلة 1 و 2). ### أولاً: العلاج التحفظي (غير الجراحي) 1. **تعديل الأحذية:** استخدام أحذية ذات نعل صلب (Stiff-soled shoes) أو نعل متأرجح (Rocker-bottom) لتقليل حركة المفصل أثناء المشي وتخفيف الضغط. 2. **الأدوية ومضادات الالتهاب:** استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والتورم. 3. **الحقن الموضعية:** حقن الكورتيزون داخل المفصل لتقليل الالتهاب الحاد، أو حقن البلازما الغنية بالصفائح الدموية (PRP) لتحفيز التئام الأنسجة. 4. **العلاج الطبيعي:** تمارين محددة للحفاظ على مرونة المفصل وتقوية العضلات المحيطة. 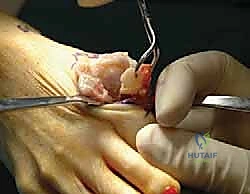 ### ثانياً: التدخلات الجراحية المتاحة عندما تفشل العلاجات التحفظية وتصبح جودة حياة المريض مهددة (عادة في المراحل 3 و 4)، يصبح التدخل الجراحي ضرورة حتمية. هناك عدة خيارات جراحية، ولكل منها دواعي استعمال: 1. **استئصال النتوءات العظمية (Cheilectomy):** يُستخدم في المراحل المبكرة والمتوسطة. يتم إزالة النتوءات العظمية من أعلى المفصل لتحرير الحركة. 2. **إيثاق المفصل (Arthrodesis/Fusion):** دمج العظمتين معاً باستخدام براغي أو شرائح. يزيل الألم نهائياً ولكنه يلغي حركة المفصل تماماً، مما يجعله غير مفضل للرياضيين أو النساء اللواتي يرغبن في ارتداء أحذية بكعب. 3. **استبدال المفصل الصناعي (Joint Replacement):** استبدال المفصل بمفصل معدني أو بلاستيكي. قد يتعرض للتآكل أو الفشل بمرور الوقت. 4. **جراحة تبديل المفصل بالكبسولة (Capsular Interposition Arthroplasty):** **وهي الطفرة الطبية التي نركز عليها هنا**، والتي يبرع فيها الأستاذ الدكتور محمد هطيف. 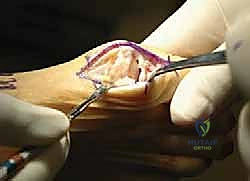 ### جدول (2): مقارنة شاملة بين إيثاق المفصل وجراحة تبديل المفصل بالكبسولة | وجه المقارنة | إيثاق المفصل (Fusion) | تبديل المفصل بالكبسولة (Interposition) | | :--- | :--- | :--- | | **الهدف الأساسي** | القضاء التام على الألم عبر دمج العظام. | القضاء على الألم **مع الحفاظ على حركة المفصل**. | | **حركة المفصل بعد الجراحة** | معدومة (المفصل ثابت تماماً). | محفوظة (حركة طبيعية أو شبه طبيعية). | | **المواد المستخدمة** | براغي وشرائح معدنية (تيتانيوم). | أنسجة الجسم الطبيعية (الكبسولة المفصلية). | | **المرونة في ارتداء الأحذية** | مقيدة (لا يمكن ارتداء الكعب العالي). | مرونة عالية (يمكن ارتداء أنواع مختلفة من الأحذية). | | **خطر رفض الجسم أو العدوى** | موجود (بسبب الأجسام الغريبة المعدنية). | شبه معدوم (لأن النسيج ذاتي من المريض). | | **المرشح المثالي** | كبار السن، ذوي النشاط المحدود جداً. | الشباب، الرياضيون، والأشخاص النشطون حركياً. | 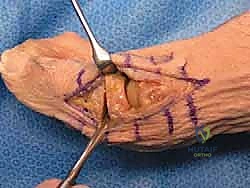 ## التفوق الجراحي: ما هي جراحة تبديل المفصل بالكبسولة؟ جراحة تبديل المفصل بالكبسولة (Capsular Interposition Arthroplasty) هي تقنية جراحية متقدمة لإنقاذ المفصل. الفكرة العبقرية وراء هذه الجراحة هي استخدام أنسجة المريض نفسه كـ "وسادة" أو "حاجز" بين العظام التي فقدت غضروفها. بدلاً من دمج المفصل وإلغاء حركته، وبدلاً من إدخال مفصل صناعي قد يفشل بعد سنوات، يقوم الجراح باستخدام جزء من **الكبسولة المفصلية** (الغلاف النسيجي المحيط بالمفصل) أو الأوتار المجاورة، وتثبيتها فوق السطح العظمي المتآكل. هذا النسيج الحيوي يتحول بمرور الوقت إلى سطح أملس يمنع احتكاك العظام ببعضها، مما يزيل الألم ويسمح للمفصل بالانثناء بسلاسة. 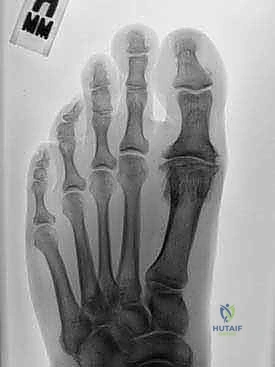 ## خطوات الجراحة خطوة بخطوة مع الأستاذ الدكتور محمد هطيف تتطلب هذه الجراحة مهارة يدوية دقيقة وفهماً عميقاً للميكانيكا الحيوية للقدم. بفضل استخدام تقنيات الجراحة الميكروسكوبية وأدوات الجراحة الدقيقة، يضمن الدكتور هطيف أعلى نسب النجاح. إليك كيف تتم العملية: ### 1. التخدير والتحضير تُجرى العملية عادة تحت التخدير الموضعي أو النصفي، مع إعطاء المريض مهدئاً خفيفاً. يتم تعقيم القدم وتجهيز بيئة العمليات وفق أعلى معايير مكافحة العدوى. ### 2. الشق الجراحي الدقيق يتم إجراء شق جراحي طولي دقيق أعلى المفصل (Dorsal Incision). يحرص الدكتور هطيف على الحفاظ على الأعصاب الحسية الدقيقة والأوعية الدموية المحيطة بالمنطقة لتسريع الشفاء. 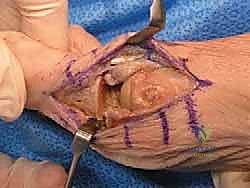 ### 3. استئصال النتوءات العظمية وتجهيز العظم يتم فتح الكبسولة المفصلية بعناية فائقة. بعد كشف المفصل، يقوم الجراح بإزالة جميع النتوءات العظمية (Osteophytes) التي تعيق الحركة. ثم يتم إزالة حوالي ربع إلى ثلث رأس عظمة المشط (Metatarsal Head Resection) لتوفير مساحة كافية للنسيج الجديد وتقليل الضغط داخل المفصل. 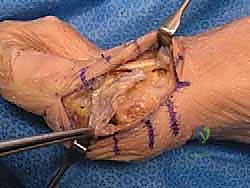 ### 4. تحضير الكبسولة (النسيج البيني) هذه هي الخطوة الأكثر دقة. يتم تحرير جزء من الكبسولة المفصلية العلوية (Dorsal Capsule) أو وتر العضلة الباسطة القصير (Extensor Hallucis Brevis)، وتشكيلها لتصبح سديلة (Flap) نسيجية قوية. 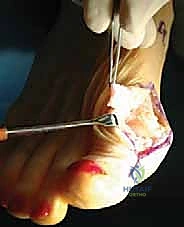 ### 5. التثبيت والخياطة (Interposition) يتم سحب هذه السديلة النسيجية وإدخالها في المسافة المفصلية الجديدة لتغطي نهاية العظمة المقطوعة بالكامل. يتم تثبيت هذا النسيج بإحكام باستخدام خيوط جراحية قوية تمر عبر ثقوب دقيقة يتم إحداثها في العظم، مما يضمن عدم تحرك النسيج من مكانه أثناء الحركة.  ### 6. التثبيت المؤقت والإغلاق في بعض الحالات، قد يتم استخدام سلك معدني دقيق (K-wire) لتثبيت المفصل مؤقتاً في وضع مستقيم لمدة أسبوعين إلى ثلاثة أسابيع للسماح للأنسجة بالالتئام الأولي. بعد ذلك، يتم إغلاق الجلد بخياطة تجميلية دقيقة وتطبيق ضمادة ضاغطة ناعمة. 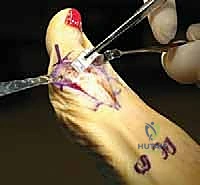 ## دليل إعادة التأهيل الشامل: طريقك نحو الشفاء التام نجاح الجراحة لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بنسبة 50% على التزام المريض ببرنامج إعادة التأهيل. يقدم فريق الأستاذ الدكتور محمد هطيف خطة تعافي مفصلة: * **الأسابيع 1 - 2 (مرحلة الحماية التامة):** * الراحة التامة مع رفع القدم لتقليل التورم. * ارتداء حذاء جراحي خاص ذو نعل صلب. * يُ ---
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك