إبهام القدم المتيبس: الدليل الشامل لعلاج خشونة مفصل إبهام القدم الكبير مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
إبهام القدم المتيبس، أو خشونة مفصل إبهام القدم الكبير، هو حالة مؤلمة تحد من حركة المفصل. يتخصص الأستاذ الدكتور محمد هطيف في صنعاء بعلاجها عبر استئصال النتوءات العظمية، تحرير الأنسجة الأخمصية، وتقنية التثقيب المجهري لاستعادة وظيفة القدم وتخفيف الألم بفعالية.
الخلاصة الطبية السريعة: إبهام القدم المتيبس (Hallux Rigidus)، أو خشونة مفصل إبهام القدم الكبير، هو حالة مرضية مؤلمة وتدريجية تحد بشكل كبير من حركة المفصل وتؤثر على جودة الحياة والقدرة على المشي بشكل طبيعي. يتخصص الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، في تشخيص وعلاج هذه الحالات المعقدة بأحدث التقنيات العالمية. يشمل العلاج الجراحي المتقدم استئصال النتوءات العظمية الظهرية (Cheilectomy)، تحرير الأنسجة الأخمصية، وتقنية التثقيب المجهري (Microfracture) لاستعادة وظيفة القدم، تجديد الغضاريف، وتخفيف الألم بفعالية وأمان تام، ليعود المريض إلى ممارسة حياته الطبيعية بخطى ثابتة وبدون ألم.

مقدمة شاملة إلى إبهام القدم المتيبس: فهم عميق لخشونة مفصل إبهام القدم الكبير
أهلاً بكم أيها الأعزاء، في هذا الدليل الطبي الشامل والمفصل الذي يقدمه لكم الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام والمفاصل والإصابات الرياضية في صنعاء واليمن، وصاحب الخبرة التي تتجاوز العشرين عاماً في إجراء أدق العمليات الجراحية. اليوم، سنتناول بالتحليل والتفصيل حالة شائعة جداً ولكنها للأسف غالباً ما تكون مؤلمة ومعيقة للحركة اليومية: إبهام القدم المتيبس (Hallux Rigidus)، أو ما يُعرف في القاموس الطبي بخشونة وتصلب مفصل المشط السلامي الأول (1st MTP Joint Osteoarthritis).
هذه الحالة، التي وُصفت لأول مرة في الأدبيات الطبية في عام 1887، تُعد ثاني أكثر تشوهات مفصل المشط السلامي الأول شيوعاً في العالم، ولا يسبقها في الانتشار سوى حالة "إبهام القدم الأروح" (Hallux Valgus - الوكعة). تشير الإحصائيات والتقديرات الطبية الحديثة إلى أن حوالي 10% من البالغين يعانون من درجات متفاوتة من هذه الحالة، مع ملاحظة نسبة انتشار أعلى بوضوح بين النساء مقارنة بالرجال، وذلك لأسباب تتعلق بالتشريح وطبيعة الأحذية المستخدمة، بالإضافة إلى العوامل الوراثية والميكانيكية.
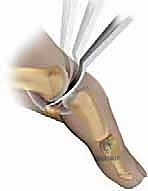
يُعد إبهام القدم المتيبس مرضاً تنكسياً وتدريجياً (Progressive Disease) يؤثر بشكل مباشر على الغضروف المبطن للمفصل، مما يؤدي إلى تآكله بمرور الوقت وتكوّن نتوءات عظمية (Osteophytes) تعيق الحركة وتسبب ألماً مبرحاً عند محاولة ثني الإصبع لأعلى (Dorsiflexion)، وهي الحركة الأساسية والضرورية لدفع الجسم للأمام أثناء المشي أو الجري.
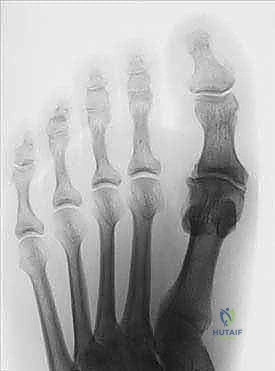
نظرة تشريحية: كيف يعمل مفصل إبهام القدم ولماذا يتيبس؟
لفهم طبيعة مرض "إبهام القدم المتيبس"، يجب علينا أولاً إلقاء نظرة على التشريح الدقيق والمعقد لمفصل المشط السلامي الأول (1st MTP Joint). يتكون هذا المفصل من التقاء رأس عظمة المشط الأول (First Metatarsal) مع قاعدة السلامية الدانية (Proximal Phalanx) لإصبع القدم الكبير.
هذا المفصل ليس مجرد مفصل عادي؛ إنه يتحمل ما يقرب من 50% إلى 60% من وزن الجسم أثناء مرحلة الدفع (Push-off) في دورة المشي. لكي يعمل هذا المفصل بسلاسة، تغطى نهايات العظام بطبقة ناعمة ومرنة من الغضروف المفصلي (Articular Cartilage)، ويُحاط المفصل بكبسولة تحتوي على السائل الزليلي (Synovial Fluid) الذي يعمل كمشحم طبيعي.
عندما يبدأ الغضروف في التآكل بسبب الإجهاد المستمر أو الإصابات، تحتك العظام ببعضها البعض. كرد فعل طبيعي من الجسم لحماية المفصل من هذا الاحتكاك، يقوم بتكوين عظام جديدة على حواف المفصل تُعرف بالنتوءات العظمية (Bone Spurs). هذه النتوءات، التي تظهر عادة في الجزء العلوي (الظهري) من المفصل، تعمل كمصدات ميكانيكية تمنع الإصبع من الانثناء لأعلى، مما يؤدي إلى التيبس والألم الشديد.
الأسباب العميقة وعوامل الخطر المؤدية لإبهام القدم المتيبس
لماذا يصاب بعض الأشخاص بخشونة مفصل إبهام القدم بينما لا يصاب آخرون؟ من خلال خبرة الأستاذ الدكتور محمد هطيف في فحص آلاف الحالات في صنعاء، يمكن تصنيف الأسباب وعوامل الخطر إلى عدة فئات رئيسية:
- العيوب الميكانيكية الحيوية (Biomechanics): الأشخاص الذين لديهم تشوهات هيكلية في القدم، مثل القدم المسطحة (Flat Feet) أو الكاحل المائل للداخل (Overpronation)، أو أولئك الذين يمتلكون عظمة مشط أولى طويلة بشكل غير طبيعي، يكونون أكثر عرضة للإصابة بسبب الضغط الزائد والمستمر على المفصل.
- الصدمات والإصابات (Trauma): التعرض لإصابة مباشرة في إصبع القدم الكبير، مثل كدمة قوية (Turf Toe) أو كسر سابق في المفصل، يمكن أن يسرع من عملية تآكل الغضروف ويؤدي إلى خشونة مبكرة.
- العوامل الوراثية (Genetics): تلعب الوراثة دوراً هاماً. إذا كان أحد الوالدين يعاني من إبهام القدم المتيبس، فإن احتمالية إصابة الأبناء تزداد بشكل ملحوظ بسبب وراثة نمط المشي أو هيكل القدم.
- الأمراض الالتهابية (Inflammatory Diseases): حالات مثل النقرس (Gout) أو التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) يمكن أن تدمر الغضروف المفصلي بسرعة.
- الإجهاد المهني والرياضي: الوظائف التي تتطلب القرفصاء المستمرة أو الوقوف لفترات طويلة، وكذلك الرياضات التي تضع ضغطاً هائلاً على أصابع القدم (مثل الجري، الباليه، وكرة القدم) تزيد من خطر الإصابة.
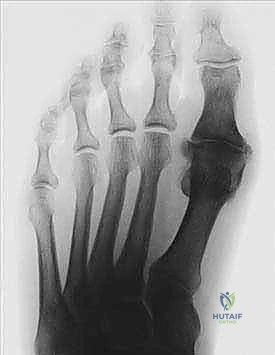
العلامات والأعراض: كيف تكتشف إصابتك بخشونة إبهام القدم؟
تبدأ أعراض إبهام القدم المتيبس عادةً بشكل خفيف ومتقطع، وتتطور تدريجياً بمرور الوقت. تجاهل هذه الأعراض يؤدي إلى تفاقم الحالة وصعوبة علاجها لاحقاً. تشمل الأعراض الرئيسية ما يلي:
- ألم في المفصل: يتركز الألم في قاعدة إصبع القدم الكبير، ويزداد بشكل ملحوظ أثناء المشي، الجري، أو عند محاولة الوقوف على أطراف الأصابع.
- تيبس ومحدودية الحركة: صعوبة متزايدة في ثني الإصبع لأعلى أو لأسفل. في المراحل المتقدمة، قد يتجمد المفصل تماماً في مكانه.
- تورم والتهاب: انتفاخ واحمرار حول المفصل، خاصة في الجزء العلوي منه، نتيجة لالتهاب الغشاء الزليلي.
- بروز عظمي مرئي (Bump): ظهور كتلة صلبة أو نتوء عظمي أعلى المفصل، مما يجعل ارتداء الأحذية المغلقة أو الضيقة أمراً مؤلماً للغاية.
- تغير في نمط المشي (Limping): في محاولة لتجنب الألم، يبدأ المريض في المشي على الحافة الخارجية للقدم، مما يؤدي مع الوقت إلى آلام ثانوية في الركبة، الورك، وأسفل الظهر.
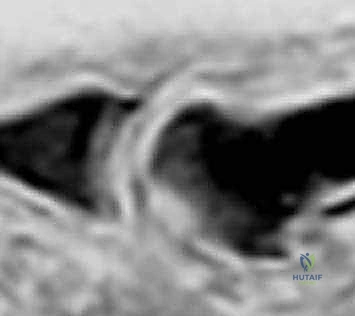
جدول (1): مراحل تطور إبهام القدم المتيبس (تصنيف كوفلين وشورناس)
لتحديد خطة العلاج المناسبة، يعتمد الأستاذ الدكتور محمد هطيف على تصنيف دقيق لمراحل المرض، والذي يمكن تلخيصه في الجدول التالي:
| المرحلة (Grade) | الأعراض السريرية (Clinical Symptoms) | التغيرات في الأشعة السينية (X-ray Findings) |
|---|---|---|
| المرحلة 0 | ألم خفيف جداً، حركة المفصل شبه طبيعية. | لا توجد تغيرات واضحة، الغضروف سليم تقريباً. |
| المرحلة 1 | ألم متقطع، تيبس خفيف، ألم عند أقصى ثني للإصبع. | بداية ظهور نتوءات عظمية صغيرة (Osteophytes)، تضيق طفيف في المسافة المفصلية. |
| المرحلة 2 | ألم مستمر يزداد مع الحركة، صعوبة في ارتداء بعض الأحذية، محدودية واضحة في الحركة. | تضيق واضح في المسافة المفصلية، نتوءات عظمية متوسطة على ظهر المفصل. |
| المرحلة 3 | ألم شديد ومستمر، تيبس شبه كامل، ألم حتى عند الراحة، بروز عظمي كبير. | تآكل شديد أو اختفاء للمسافة المفصلية، نتوءات عظمية كبيرة محيطة بالمفصل، تكيسات عظمية. |
| المرحلة 4 | نفس أعراض المرحلة 3، ولكن مع ألم شديد طوال نطاق الحركة (حتى الحركات البسيطة جداً). | دمار كامل للمفصل، احتكاك عظم بعظم (Bone-on-Bone)، نتوءات ضخمة. |
التشخيص الدقيق: خطوتك الأولى نحو الشفاء
التشخيص المبكر والدقيق هو مفتاح العلاج الناجح. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تشخيصي صارم وشامل:
- التاريخ الطبي والفحص السريري: يستمع الدكتور هطيف بعناية لشكوى المريض، متى بدأ الألم، وما هي الحركات التي تزيده. ثم يقوم بفحص القدم يدوياً لتقييم نطاق الحركة (Range of Motion)، تحديد أماكن الألم الدقيقة، والبحث عن أي نتوءات عظمية أو التهابات.
- تحليل نمط المشي (Gait Analysis): مراقبة كيفية مشي المريض لتحديد ما إذا كان هناك تعويض ميكانيكي يؤثر على مفاصل أخرى.
- التصوير بالأشعة السينية (X-rays): تُعد الأشعة السينية أثناء الوقوف (Weight-bearing X-rays) الأداة الذهبية لتشخيص إبهام القدم المتيبس. فهي تظهر بوضوح مدى تضيق المسافة المفصلية، حجم وموقع النتوءات العظمية، ودرجة تآكل الغضروف.
- التصوير بالرنين المغناطيسي (MRI): يُطلب في حالات نادرة جداً إذا كان هناك اشتباه في تلف الأنسجة الرخوة أو نخر انعدام الدم (Avascular Necrosis) في العظام.
الخيارات العلاجية التحفظية (غير الجراحية)
يؤمن الأستاذ الدكتور محمد هطيف بمبدأ "التدرج في العلاج"، حيث يبدأ دائماً بالخيارات غير الجراحية (التحفظية) في المراحل المبكرة (المرحلة 1 و 2) لتخفيف الألم وتحسين الوظيفة. تشمل هذه الخيارات:
- تعديل الأحذية (Shoe Modifications): الخطوة الأهم هي التوقف عن ارتداء الأحذية الضيقة أو ذات الكعب العالي. يُنصح بارتداء أحذية ذات مقدمة واسعة (Wide Toe Box) ونعل صلب (Stiff Sole) أو نعل متأرجح (Rocker Bottom) لتقليل حركة المفصل أثناء المشي.
- الأجهزة التقويمية (Orthotics): استخدام ضبانات طبية مخصصة لدعم قوس القدم وتخفيف الضغط عن مفصل المشط السلامي الأول.
- الأدوية ومسكنات الألم: استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين لتخفيف الألم وتقليل التورم.
- الحقن الموضعي:
- حقن الكورتيزون: لتقليل الالتهاب الشديد بشكل سريع (يُستخدم بحذر لتجنب إضعاف الأنسجة).
- حقن البلازما الغنية بالصفائح الدموية (PRP): تقنية حديثة تُستخدم لتحفيز التئام الأنسجة وتقليل الالتهاب بشكل طبيعي.
- العلاج الطبيعي: تمارين التمدد اللطيفة والكمادات الثلجية يمكن أن تساعد في تقليل التيبس الصباحي وتحسين الدورة الدموية.
العلاج الجراحي المتقدم مع الأستاذ الدكتور محمد هطيف
عندما تفشل العلاجات التحفظية في السيطرة على الألم، أو عندما يصل المريض إلى عيادة الدكتور هطيف في مراحل متقدمة (المرحلة 3 و 4)، يصبح التدخل الجراحي هو الحل الأمثل والفعال لاستعادة جودة الحياة. بفضل خبرته التي تزيد عن 20 عاماً واستخدامه لأحدث التقنيات الجراحية الميكروسكوبية، يقدم الدكتور هطيف عدة خيارات جراحية تُفصل خصيصاً لتناسب حالة كل مريض، وعمره، ومستوى نشاطه.
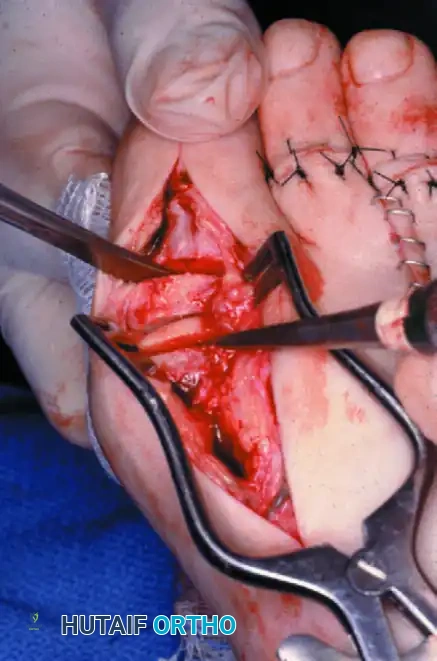
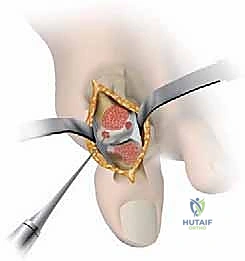
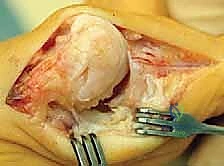
1. استئصال النتوءات العظمية الظهرية (Cheilectomy)
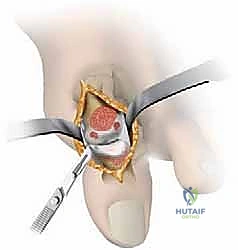
تُعد هذه العملية الخيار الذهبي للمرضى في المراحل المتوسطة (الدرجة 1، 2، وبداية 3) الذين لا يزال لديهم جزء من الغضروف السليم. مصطلح "Cheilectomy" يعني حرفياً "إزالة الشفة"، ويشير إلى إزالة النتوء العظمي (Bone Spur) الموجود أعلى المفصل والذي يعيق الحركة.
كيف تتم العملية؟
يقوم الدكتور هطيف بعمل شق جراحي دقيق أعلى المفصل، ثم يُزيل النتوءات العظمية بدقة متناهية، بالإضافة إلى إزالة حوالي 20-30% من الجزء العلوي لرأس عظمة المشط. هذا الإجراء "يفتح" المفصل ويوفر مساحة كافية لإصبع القدم للانثناء لأعلى بحرية، مما يزيل الألم فوراً.
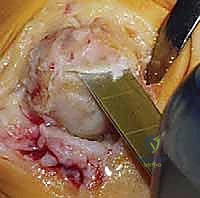
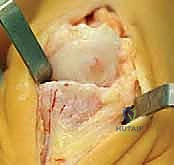
2. تقنية التثقيب المجهري (Microfracture) وتجديد الغضروف
في كثير من الأحيان، يدمج الأستاذ الدكتور محمد هطيف عملية استئصال النتوءات مع تقنية التثقيب المجهري (Microfracture). إذا وجد الجراح مناطق صغيرة خالية من الغضروف (Bare bone) أثناء العملية، يقوم بعمل ثقوب دقيقة جداً في العظم المكشوف. هذه الثقوب تحفز نخاع العظم على إطلاق الخلايا الجذعية (Stem Cells) التي تنزف إلى سطح المفصل وتتحول بمرور الوقت إلى غضروف ليفي (Fibrocartilage) يغطي المنطقة المتضررة، مما يطيل من عمر المفصل بشكل كبير.
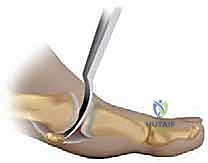
3. إيثاق المفصل (Arthrodesis / Joint Fusion)
بالنسبة للمرضى في المرحلة 4 (دمار كامل للغضروف واحتكاك عظم بعظم شديد)، تُعد عملية إيثاق المفصل (دمج المفصل) هي الحل النهائي والأكثر موثوقية للقضاء على الألم تماماً. في هذه العملية، يتم إزالة بقايا الغضروف التالف، ثم يتم تثبيت العظمتين (عظمة المشط والسلامية) معاً باستخدام مسامير أو شرائح معدنية دقيقة من التيتانيوم حتى تلتحم لتصبح عظمة واحدة صلبة.
- ميزتها: تقضي على الألم بنسبة 100% بشكل دائم.
- عيبها: يفقد المريض القدرة على ثني مفصل إبهام القدم، ولن تتمكن النساء من ارتداء الكعب العالي جداً بعد هذه العملية.
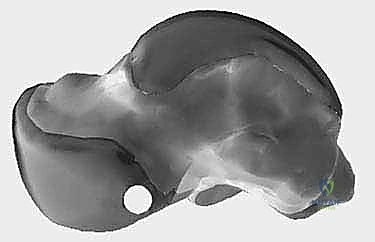
جدول (2): مقارنة شاملة بين الخيارات الجراحية والتحفظية
| وجه المقارنة | العلاج التحفظي | استئصال النتوءات (Cheilectomy) | إيثاق المفصل (Fusion) |
|---|---|---|---|
| المرحلة المناسبة | المراحل 0، 1، وبداية 2 | المراحل 1، 2، وبعض حالات 3 | المراحل 3 المتأخرة، و 4 |
| تخفيف الألم | مؤقت وجزئي | ممتاز (يخفف الألم بنسبة 80-90%) | ممتاز جداً (يقضي على الألم 100%) |
| الحفاظ على الحركة | يحافظ عليها (ولكنها مقيدة بالألم) | يحسن نطاق الحركة بشكل كبير | يلغي حركة المفصل تماماً |
| فترة التعافي | لا يوجد (إدارة مستمرة) | 3 إلى 6 أسابيع | 8 إلى 12 أسبوعاً (تحتاج حذاء خاص) |
| القدرة على الجري | تعتمد على مستوى الألم | ممكنة جداً بعد التعافي | ممكنة لبعض المرضى، ولكن مقيدة |
| العودة للمرض | المرض مستمر في التطور | قد تعود النتوءات بعد سنوات طويلة | لا يعود المرض أبداً (المفصل مدمج) |
خطوات عملية استئصال النتوءات الظهرية (دليل خطوة بخطوة)
يطمئن الأستاذ الدكتور محمد هطيف مرضاه بأن العمليات الجراحية للقدم أصبحت آمنة للغاية بفضل التقنيات الحديثة. إليكم كيف تتم عملية استئصال النتوءات (Cheilectomy) بالتفصيل:
- التخدير: تتم العملية عادة تحت التخدير الموضعي (Nerve Block) مع تخدير وريدي خفيف (Sedation)، أو تحت التخدير النصفي، مما يضمن راحة المريض التامة وعدم شعوره بأي ألم.
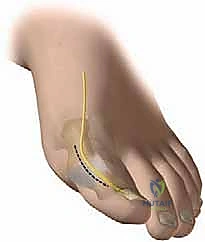
- الشق الجراحي: يتم عمل شق طولي صغير (حوالي 3-5 سم) على الجزء العلوي من مفصل إصبع القدم الكبير.
- الوصول للمفصل: يتم إبعاد الأوتار والأعصاب السطحية بلطف وحذر شديد للوصول إلى كبسولة المفصل.
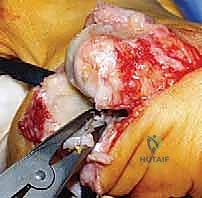
- الاستئصال (The Cheilectomy): باستخدام أدوات دقيقة، يقوم الدكتور هطيف بإزالة النتوء العظمي الظهري (Bone Spur) ويستأصل حوالي الثلث العلوي من رأس عظمة المشط.
- التحرير والتنظيف: يتم تنظيف المفصل من أي شظايا عظمية أو غضروفية حرة (Loose bodies)، ويتم تحرير الأنسجة الأخمصية لضمان استعادة أكبر قدر ممكن من الحركة.
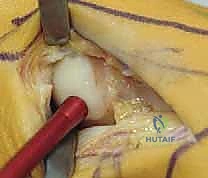
- الاختبار: يقوم الجراح بثني الإصبع يدوياً أثناء العملية للتأكد من زوال العائق العظمي وأن نطاق الحركة (Dorsiflexion) قد تحسن بشكل مرضي (يستهدف عادة 60 إلى 70 درجة من الانثناء).
- الإغلاق: يتم خياطة الكبسولة والأنسجة والجلد بغرز تجميلية دقيقة، وتوضع ضمادة معقمة ضاغطة.
دليل إعادة التأهيل والتعافي بعد الجراحة
نجاح العملية الجراحية لا يعتمد فقط على مهارة الجراح، بل يعتمد أيضاً بنسبة كبيرة على التزام المريض ببرنامج إعادة التأهيل. يقدم فريق الدكتور هطيف خطة تعافي واضحة:
- الأسبوع الأول إلى الثاني:
- خروج المريض في نفس يوم العملية (جراحة يوم واحد).
- يسمح بالمشي الفوري باستخدام حذاء طبي صلب النعل (Post-op Shoe) مع وضع الوزن على كعب القدم لتجنب الضغط على الجرح.
- رفع القدم باستمرار فوق مستوى القلب لتقليل التورم.
- إزالة الغرز الجراحية بعد حوالي 12 إلى 14 يوماً.
- الأسبوع الثالث إلى السادس:
- الانتقال التدريجي لارتداء الأحذية الرياضية الواسعة والمريحة.
- بدء جلسات العلاج الطبيعي أو التمارين المنزلية البسيطة. التمارين المبكرة ضرورية جداً لمنع تيبس المفصل وتكوّن الالتصاقات (Scar tissue). يقوم المريض بثني الإصبع لأعلى ولأسفل بيده عدة مرات يومياً.
- بعد شهرين إلى ثلاثة أشهر:
- يختفي التورم بنسبة 80-90%.
- يمكن العودة إلى الأنشطة الرياضية الخفيفة مثل السباحة وركوب الدراجة.
- العودة الكاملة للركض والأنشطة عالية التأثير قد تستغرق من 3 إلى 6 أشهر حسب استجابة الجسم.
لماذا تختار الأستاذ الدكتور محمد هطيف في صنعاء؟
عندما يتعلق الأمر بصحة قدميك وقدرتك على المشي بدون ألم، فإن اختيار الجراح المناسب هو القرار الأهم. يُعد الأستاذ الدكتور محمد هطيف الخيار الأول والأفضل في اليمن للأسباب التالية:
- المكانة الأكاديمية والعلمية: أستاذ جراحة العظام والمفاصل في جامعة صنعاء، مما يعني أنه مطلع ومواكب لأحدث الأبحاث والبروتوكولات الطبية العالمية.
- خبرة استثنائية: أكثر من 20 عاماً من الخبرة العملية في
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك