مسمار الفخذ الرجعي: ثورة في تثبيت كسور الفخذ السفلية
يُعد مسمار الفخذ الرجعي (Femoral Retrograde Nail) أحد الأعمدة الأساسية في جراحة العظام الحديثة، ويمثل حلاً مبتكرًا وفعالًا لتثبيت مجموعة واسعة من كسور عظم الفخذ، خاصة تلك التي تصيب الجزء البعيد (السفلي) من العظم. لطالما كانت كسور الفخذ تحديًا كبيرًا للجراحين نظرًا لقوى الإجهاد الهائلة التي يتعرض لها هذا العظم الطويل الحامل للوزن. ومع التطور المستمر في تصميم الغرسات والتقنيات الجراحية، برز مسمار الفخذ الرجعي كخيار مفضل يقدم استقرارًا ممتازًا ونتائج وظيفية محسنة للمرضى.
مقدمة ونظرة عامة
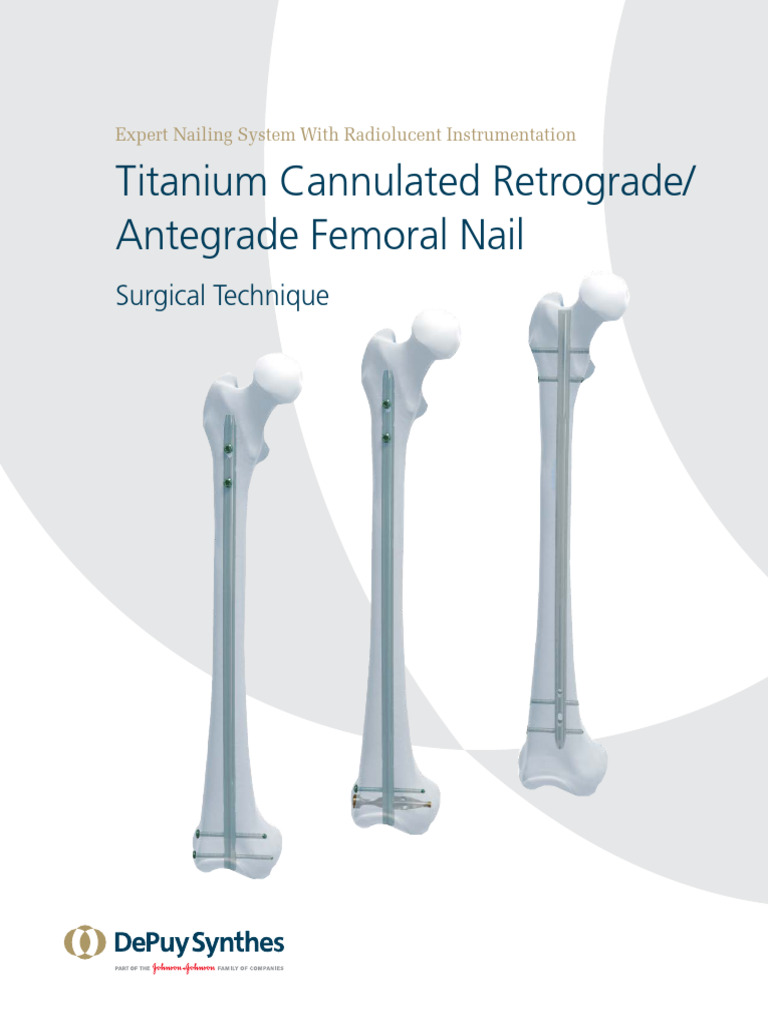
مسمار الفخذ الرجعي هو غرسة معدنية داخل النخاع يتم إدخالها في قناة نخاع عظم الفخذ من خلال نقطة دخول في الجزء البعيد من العظم (عادةً عبر مفصل الركبة). يتم تأمين المسمار في مكانه بواسطة براغي قفل تثبته في كل من الجزء القريب والبعيد من العظم، مما يوفر تثبيتًا داخليًا مستقرًا للكسر.
على عكس مسمار الفخذ الأمامي (Antegrade Femoral Nail) الذي يُدخل من الجزء القريب (العلوي) من الفخذ، فإن المسار الرجعي يوفر مزايا فريدة في حالات معينة، مثل كسور الفخذ البعيدة، والكسور حول المفصل الصناعي للركبة، وحالات الرضوض المتعددة. لقد أحدث هذا النهج ثورة في إدارة هذه الكسور، مما سمح بالتعبئة المبكرة وتقليل المضاعفات مقارنة بالأساليب التقليدية مثل التثبيت بالجبائر أو الصفائح الخارجية.
يهدف هذا الدليل الشامل إلى تقديم نظرة متعمقة على مسمار الفخذ الرجعي، بدءًا من تصميمه ومواده، مرورًا بتطبيقاته السريرية المعقدة، وصولاً إلى بروتوكولات الصيانة والتعقيم، والميكانيكا الحيوية التي يقوم عليها، وكيف يساهم في تحسين نتائج المرضى بشكل كبير.
الغوص العميق في المواصفات الفنية والآليات
يُعد فهم التفاصيل الهندسية والميكانيكية لمسمار الفخذ الرجعي أمرًا بالغ الأهمية لضمان اختيار الغرسة المناسبة وتحقيق أفضل النتائج الجراحية.
التصميم والمواد
يتكون مسمار الفخذ الرجعي من تصميم معقد يهدف إلى تحقيق أقصى قدر من الاستقرار والتوافق الحيوي.
- الشكل الهندسي:
- التحدب (Anatomic Bow): تم تصميم معظم المسامير الرجعية لتتطابق مع الانحناء الطبيعي لعظم الفخذ، مما يقلل من نقاط الضغط ويحسن التوزيع المتساوي للحمل.
- المقطع العرضي: عادة ما يكون دائريًا، ولكن بعض التصاميم قد تحتوي على ميزات لزيادة الاستقرار الدوراني.
- الأطراف: تكون الأطراف مستدقة لتسهيل الإدخال وتقليل خطر تلف الأنسجة الرخوة.
- ثقوب القفل (Locking Holes):
- القفل القريب (Proximal Locking): توجد ثقوب في الجزء العلوي من المسمار لتثبيت البراغي التي تمر عبر العظم، مما يمنع الدوران والإزاحة الطولية. قد تكون هذه الثقوب متعددة الاتجاهات (multiplanar) لتوفير تثبيت أفضل.
- القفل البعيد (Distal Locking): توجد ثقوب في الجزء السفلي من المسمار بالقرب من نقطة الدخول، وتستخدم لتثبيت البراغي التي تمر عبر اللقم الفخذية، مما يضمن استقرار الجزء البعيد من الكسر.
- المواد (Materials):
- سبائك التيتانيوم (Titanium Alloys): هي المادة الأكثر شيوعًا نظرًا لتوافقها الحيوي الممتاز، وقوتها العالية، ومرونتها الميكانيكية التي تشبه العظم الطبيعي، مما يقلل من ظاهرة "حماية الإجهاد" (Stress Shielding). كما أنها غير مغناطيسية، مما يسمح بإجراء فحوصات الرنين المغناطيسي (MRI) بأمان نسبي.
- الفولاذ المقاوم للصدأ (Stainless Steel): أقل شيوعًا في المسامير الحديثة، ولكنه لا يزال يستخدم. يمتاز بقوته، لكنه أكثر صلابة من التيتانيوم وقد يؤدي إلى حماية إجهاد أكبر. كما أنه قد يكون مغناطيسيًا، مما يحد من استخدام الرنين المغناطيسي.
- المسمار المجوف مقابل المصمت (Cannulated vs. Solid):
- المسامير المجوفة: تسمح بإدخال سلك توجيه (guidewire) قبل إدخال المسمار، مما يسهل عملية التركيب ويقلل من الحاجة إلى إعادة التجويف المتكرر.
- المسامير المصمتة: قد توفر قوة ميكانيكية أعلى قليلاً، ولكنها تتطلب تقنية إدخال مختلفة.
- الأحجام (Sizes): تتوفر المسامير بأطوال وأقطار مختلفة لتناسب تشريح المريض ونوع الكسر. تتراوح الأقطار عادة من 8 مم إلى 13 مم، والأطوال من 150 مم إلى 300 مم أو أكثر.
الميكانيكا الحيوية
تعتمد فعالية مسمار الفخذ الرجعي بشكل كبير على مبادئ الميكانيكا الحيوية التي تضمن استقرار الكسر وتعزيز الشفاء.
- تقاسم الحمولة مقابل تحمل الحمولة (Load Sharing vs. Load Bearing):
- يعمل المسمار الرجعي كمثبت داخلي يهدف إلى "تقاسم الحمولة" مع العظم، مما يعني أنه لا يتحمل كل الحمل الميكانيكي بمفرده، بل يسمح للعظم بتحمل جزء من الحمل، وهو أمر ضروري لتحفيز التئام العظم. هذا يختلف عن الألواح التي غالبًا ما تكون "حاملة للحمولة" بشكل أكبر.
- الاستقرار (Stability):
- الاستقرار الدوراني (Rotational Stability): تمنع براغي القفل الدوران حول المحور الطولي للمسمار، وهو أمر حيوي لمنع الالتواء والتئام الكسر في وضع خاطئ.
- الاستقرار المحوري (Axial Stability): تعمل براغي القفل أيضًا على تثبيت المسمار لمنع الانزلاق الطولي (القصر أو التطويل) عند نقاط الكسر.
- حماية الإجهاد (Stress Shielding):
- يقلل استخدام مواد ذات معامل مرونة مشابه للعظم (مثل التيتانيوم) من ظاهرة حماية الإجهاد، حيث قد يؤدي المسمار الصلب جدًا إلى إعفاء العظم من تحمل الإجهاد، مما يضعفه بمرور الوقت.
- دور براغي القفل (Role of Interlocking Screws):
- تُعد براغي القفل حجر الزاوية في تثبيت المسمار، فهي تربط المسمار بقشرة العظم فوق وتحت الكسر، مما يوفر استقرارًا ثلاثي الأبعاد ويسمح بالتعبئة المبكرة للمريض.
- المقارنة مع المسامير الأمامية (Comparison with Antegrade Nails):
- توزيع الحمل في المسمار الرجعي يميل إلى أن يكون أكثر توازنًا في الجزء البعيد من الفخذ، مما يجعله مثاليًا لكسور هذه المنطقة. كما أن نقطة الدخول عبر مفصل الركبة يمكن أن تكون أقل إزعاجًا للمرضى الذين يعانون من إصابات في الورك أو الحوض.
دواعي الاستعمال السريرية والاستخدام الموسع
تتعدد دواعي استخدام مسمار الفخذ الرجعي، مما يجعله أداة متعددة الاستخدامات في ترسانة جراح العظام.
تطبيقات جراحية مفصلة
- كسور الفخذ البعيدة (Distal Femoral Fractures):
- كسور فوق اللقمة (Supracondylar fractures) وكسور اللقمة الفخذية (Intercondylar fractures) التي تمتد إلى داخل المفصل أو بالقرب منه. يعتبر المسمار الرجعي خيارًا ممتازًا لهذه الكسور لأنه يوفر تثبيتًا قويًا في الجزء البعيد من العظم حيث تكون مساحة العظم المتاحة للصفائح محدودة.
- الكسور حول المفصل الصناعي للركبة (Periprosthetic Fractures around Knee Replacements):
- تُعد هذه الكسور تحديًا خاصًا، حيث يمكن أن تتعارض مكونات المفصل الصناعي مع طرق التثبيت الأخرى. يسمح المسمار الرجعي بتثبيت الكسر دون الحاجة إلى إزالة أو تعديل المفصل الصناعي في كثير من الحالات.
- كسور الفخذ والساق المتزامنة (Ipsilateral Femoral and Tibial Fractures - "Floating Knee"):
- في حالات الرضوض الشديدة التي تؤدي إلى كسور في الفخذ والساق على نفس الجانب، يمكن استخدام المسمار الرجعي للفخذ جنبًا إلى جنب مع مسمار الساق، مما يقلل من وقت الجراحة ويسمح بمعالجة كلا الكسرين في نفس الوضعية الجراحية.
- مرضى الرضوض المتعددة (Polytrauma Patients):
- يُعد المسمار الرجعي خيارًا مفضلاً لمرضى الرضوض المتعددة الذين يعانون من إصابات خطيرة أخرى (مثل إصابات الصدر أو البطن)، حيث يمكن إجراؤه بوضعية جراحية أقل إزعاجًا (الاستلقاء الظهري) ويوفر تثبيتًا مستقرًا مبكرًا.
- مرضى السمنة المفرطة (Obese Patients):
- قد يكون التثبيت بالصفائح صعبًا في مرضى السمنة بسبب سمك الأنسجة الرخوة. يسمح المسمار الرجعي بالوصول إلى العظم بأقل قدر من تشريح الأنسجة الرخوة.
- كسور جذع الفخذ (Femoral Shaft Fractures):
- في بعض الحالات الخاصة، مثل وجود تشوه في الورك أو الركبة يمنع إدخال المسمار الأمامي، أو عند وجود كسور قريبة من نقطة دخول المسمار الأمامي، يمكن استخدام المسمار الرجعي كبديل.
تعليمات التركيب والاستخدام
تتطلب عملية تركيب مسمار الفخذ الرجعي دقة جراحية عالية واستخدامًا مكثفًا للتصوير الإشعاعي (التنظير الفلوروسكوبي).
- وضع المريض (Patient Positioning): عادة ما يوضع المريض في وضع الاستلقاء الظهري (Supine position) على طاولة جراحية تسمح بالثني الجزئي للركبة (حوالي 30-45 درجة).
- الشق ونقطة الدخول (Incision and Entry Point):
- يتم إجراء شق صغير (عادة 2-3 سم) في الجزء الأمامي من الركبة.
- نقطة الدخول تكون عادة عبر وتر الرضفة (Patellar Tendon) أو من خلال نهج مجاور للرضفة (Parapatellar approach)، مع التأكد من تجنب تضرر الغضروف المفصلي.
- التجويف (Reaming Process):
- يتم إدخال سلك توجيه عبر نقطة الدخول إلى القناة النخاعية.
- باستخدام المثاقب ذات الأحجام المتزايدة، يتم توسيع القناة النخاعية لتهيئة مسار للمسمار.
- إدخال المسمار (Nail Insertion Technique):
- يتم إدخال المسمار الرجعي برفق فوق سلك التوجيه حتى يعبر الكسر ويصل إلى الموضع المطلوب في الجزء القريب من الفخذ.
- القفل البعيد (Distal Locking):
- باستخدام جهاز توجيه (jig) أو تقنية يدوية بمساعدة التنظير الفلوروسكوبي، يتم إدخال براغي القفل عبر ثقوب المسمار في الجزء البعيد من العظم.
- القفل القريب (Proximal Locking):
- يتم استخدام جهاز توجيه خاص أو تقنية التنظير الفلوروسكوبي لإدخال براغي القفل عبر ثقوب المسمار في الجزء القريب من العظم، مما يضمن الاستقرار الدوراني والمحوري.
- أهمية التنظير الفلوروسكوبي (Importance of Fluoroscopy):
- يُستخدم التنظير الفلوروسكوبي بشكل مستمر خلال العملية لتوجيه الأدوات، والتأكد من وضع المسمار والبراغي بشكل صحيح، والتحقق من محاذاة الكسر.
- الرعاية بعد الجراحة (Post-operative Care):
- تختلف بروتوكولات تحمل الوزن بناءً على نوع الكسر وجودة العظم واستقرار التثبيت. قد يُسمح بتحمل الوزن الجزئي أو الكامل مبكرًا في العديد من الحالات.
تحسين نتائج المرضى
يساهم مسمار الفخذ الرجعي بشكل كبير في تحسين نتائج المرضى بفضل مزاياه المتعددة.
- التعبئة المبكرة (Early Mobilization): يتيح التثبيت المستقر للمسمار الرجعي للمرضى البدء في حركة الركبة وتحمل الوزن مبكرًا، مما يقلل من خطر تصلب المفاصل وضمور العضلات.
- تقليل مدة الإقامة في المستشفى (Reduced Hospital Stay): بفضل التعبئة المبكرة والتعافي الأسرع، يمكن للمرضى العودة إلى المنزل في وقت أقرب.
- انخفاض معدلات العدوى (Lower Infection Rates): كونها غرسة داخل النخاع، فإنها أقل عرضة للعدوى مقارنة بالتثبيت الخارجي أو الصفائح التي تتطلب تشريحًا أكبر للأنسجة الرخوة.
- تحسين النتائج الوظيفية (Improved Functional Outcomes): يؤدي الاستقرار الجيد والشفاء المبكر إلى استعادة أسرع للوظيفة الطبيعية للطرف المصاب.
- عودة أسرع إلى الأنشطة (Faster Return to Activity): يمكن للمرضى العودة إلى أنشطتهم اليومية والعمل والرياضة بشكل أسرع مقارنة بأساليب التثبيت الأخرى.
- فوائد النهج طفيف التوغل (Minimally Invasive Approach Benefits): يؤدي الشق الجراحي الأصغر إلى ألم أقل بعد الجراحة، وندوب أصغر، وتقليل فقدان الدم.
بروتوكولات الصيانة والتعقيم
تُعد الصيانة والتعقيم المناسبين للأدوات الجراحية أمرًا بالغ الأهمية لضمان سلامة المرضى ومنع العدوى. على الرغم من أن المسامير نفسها تكون معقمة مسبقًا للاستخدام الفردي، فإن الأدوات الجراحية المستخدمة في تركيبها تتطلب عناية خاصة.
- أهمية التعقيم الصحيح (Importance of Proper Sterilization): يمنع التعقيم الفعال انتقال الكائنات الدقيقة المسببة للأمراض بين المرضى، ويقلل من خطر العدوى الجراحية للموقع (SSI).
- عملية التنظيف (Cleaning Process):
- يدويًا: يجب تنظيف الأدوات فورًا بعد الاستخدام لإزالة أي بقايا بيولوجية. يتم ذلك باستخدام فرش خاصة ومحاليل إنزيمية.
- آليًا: تُستخدم غسالات الأدوات بالموجات فوق الصوتية أو غسالات المطهرات الحرارية لضمان تنظيف شامل وفعال.
- التطهير (Disinfection): بعد التنظيف، قد تخضع بعض الأدوات لعملية تطهير عالية المستوى قبل التعقيم النهائي.
- التغليف (Packaging): يجب تغليف الأدوات النظيفة في مواد تعقيم معتمدة (أكياس، أغطية، حاويات صلبة) تسمح باختراق عامل التعقيم وتحافظ على تعقيم الأدوات حتى لحظة الاستخدام.
- طرق التعقيم (Sterilization Methods):
- التعقيم بالبخار (Autoclave): هي الطريقة الأكثر شيوعًا وفعالية للعديد من الأدوات، وتستخدم البخار والضغط العالي لقتل الكائنات الدقيقة.
- التعقيم بأكسيد الإيثيلين (Ethylene Oxide - ETO): يُستخدم للأدوات الحساسة للحرارة والرطوبة.
- التعقيم بالبلازما (Plasma Sterilization): طريقة أحدث وأسرع للأدوات الحساسة للحرارة.
- التخزين (Storage): تُخزن الأدوات المعقمة في بيئة نظيفة وجافة ومحمية من التلوث حتى وقت الحاجة إليها.
- الغرسات ذات الاستخدام الواحد (Single-use Implants): المسامير والبراغي نفسها تُعتبر غرسات ذات استخدام واحد وتأتي معقمة وجاهزة للاستخدام، ولا يجوز إعادة تعقيمها أو استخدامها مرة أخرى.
- التتبع والمساءلة (Tracking and Traceability): يجب أن يكون هناك نظام لتتبع كل غرسة وأداة، بما في ذلك رقم الدفعة وتاريخ التعقيم، لضمان الجودة والسلامة.
المخاطر والآثار الجانبية وموانع الاستعمال
مثل أي إجراء جراحي، ينطوي تركيب مسمار الفخذ الرجعي على مخاطر وآثار جانبية محتملة، بالإضافة إلى بعض موانع الاستعمال.
المخاطر والآثار الجانبية
- العدوى (Infection): قد تحدث عدوى في موقع الجراحة أو حول الغرسة، مما قد يتطلب مضادات حيوية أو جراحة إضافية لإزالة الغرسة.
- عدم الالتئام أو الالتئام الخاطئ (Non-union/Mal-union): قد يفشل الكسر في الالتئام (عدم الالتئام) أو يلتئم في وضع غير صحيح (التئام خاطئ)، مما قد يتطلب جراحة تصحيحية.
- فشل الأجهزة (Hardware Failure): قد ينكسر المسمار أو البراغي، أو تهاجر من مكانها، خاصة في حالات عدم الالتئام أو التحميل المبكر الزائد.
- إصابة الأوعية الدموية العصبية (Neurovascular Injury): خطر إصابة الأعصاب أو الأوعية الدموية المحيطة بالركبة أو الفخذ أثناء الجراحة.
- ألم الركبة الأمامي (Anterior Knee Pain): يُعد هذا أحد الآثار الجانبية الشائعة، وقد يكون ناتجًا عن نقطة دخول المسمار عبر وتر الرضفة أو تهيج الأنسجة المحيطة.
- تصلب الركبة (Knee Stiffness): قد يحدث تصلب في مفصل الركبة، خاصة إذا لم يتم البدء في العلاج الطبيعي مبكرًا.
- الانسداد الدهني (Fat Embolism): وهو مضاعفة نادرة ولكنها خطيرة تحدث عندما تدخل جزيئات الدهون إلى مجرى الدم أثناء التجويف أو إدخال المسمار.
- تأخر التئام الجرح (Delayed Wound Healing): قد يحدث في بعض الحالات، خاصة لدى مرضى السكري أو المدخنين.
- إعادة الكسر بعد الإزالة (Refracture After Removal): إذا تمت إزالة المسمار قبل اكتمال إعادة بناء العظم بشكل كافٍ.
موانع الاستعمال
- العدوى النشطة (Active Infection): وجود عدوى نشطة في موقع الجراحة أو في الجسم بشكل عام يُعد مانعًا مطلقًا لتركيب الغرسات المعدنية.
- التفتت الشديد (Severe Comminution): في بعض حالات التفتت الشديد للكسر، قد لا يوفر المسمار استقرارًا كافيًا، وقد تكون هناك حاجة إلى طرق تثبيت أخرى (مثل الصفائح).
- جودة العظم الرديئة (Poor Bone Quality): هشاشة العظام الشديدة قد لا توفر قوة تثبيت كافية للبراغي، مما يزيد من خطر فشل الأجهزة.
- الكسور المفتوحة مع التلوث الشديد (Open Fractures with Extensive Contamination): تتطلب هذه الكسور تنظيفًا جراحيًا مكثفًا وقد تتطلب تثبيتًا مؤقتًا قبل التثبيت النهائي بالمسمار.
- أنماط كسر محددة (Specific Fracture Patterns): بعض أنماط الكسور قد تكون أكثر ملاءمة للتثبيت بالصفائح أو طرق أخرى.
- عدم قدرة المريض على الامتثال (Patient Inability to Comply): المرضى الذين لا يستطيعون أو لن يلتزموا بتعليمات ما بعد الجراحة (مثل بروتوكولات تحمل الوزن والعلاج الطبيعي) قد لا يكونون مرشحين جيدين.
قسم الأسئلة الشائعة الضخم (FAQ)
1. ما هو مسمار الفخذ الرجعي بالضبط؟
مسمار الفخذ الرجعي هو غرسة معدنية تُستخدم لتثبيت كسور عظم الفخذ، خاصة في الجزء السفلي (البعيد) من العظم. يتم إدخاله جراحيًا عبر نقطة دخول في مفصل الركبة ويمتد لأعلى داخل القناة النخاعية لعظم الفخذ، ويتم تثبيته ببراغي قفل في كلا الطرفين.
2. ما هي المدة المتوقعة للتعافي بعد جراحة مسمار الفخذ الرجعي؟
تختلف مدة التعافي بناءً على نوع الكسر، وعمر المريض، وصحته العامة. بشكل عام، يمكن للمرضى البدء في تحمل الوزن الجزئي في غضون أسابيع قليلة، وقد يستغرق الالتئام الكامل للعظم من 3 إلى 6 أشهر. العودة إلى الأنشطة الكاملة والرياضة قد تستغرق من 6 إلى 12 شهرًا.
3. هل سأشعر بالمسمار داخل ساقي؟
قد يشعر بعض المرضى بالمسمار أو براغي القفل، خاصة في الأيام أو الأسابيع الأولى بعد الجراحة. قد يتسبب في ألم خفيف أو إحساس بعدم الراحة، خاصة عند نقطة الدخول في الركبة. في كثير من الحالات، يتكيف الجسم مع وجود المسمار ويختفي هذا الشعور بمرور الوقت.
4. متى يمكن إزالة المسمار؟ وهل يجب إزالته؟
لا يلزم إزالة المسمار في جميع الحالات. يُترك المسمار عادة في مكانه بشكل دائم إذا لم يسبب أي مشاكل. قد يُنظر في الإزالة إذا كان يسبب ألمًا مستمرًا، أو عدوى، أو تهيجًا للأنسجة الرخوة، أو إذا كان المريض يفضل إزالته. عادة لا تتم الإزالة إلا بعد التأكد من التئام الكسر بشكل كامل، وهو ما قد يستغرق عامًا أو أكثر.
5. هل المسمار آمن لإجراء فحص الرنين المغناطيسي (MRI)؟
معظم المسامير الرجعية الحديثة مصنوعة من سبائك التيتانيوم، وهي مواد غير مغناطيسية وتُعتبر آمنة بشكل عام لإجراء فحوصات الرنين المغناطيسي. ومع ذلك، يجب دائمًا إبلاغ أخصائي الرنين المغناطيسي بوجود الغرسة المعدنية، وقد تتسبب الغرسة في بعض "التشويش" في الصور القريبة منها.
6. ما هي البدائل الجراحية لمسمار الفخذ الرجعي؟
تعتمد البدائل على نوع وموقع الكسر. قد تشمل البدائل التثبيت بالصفائح والمسامير (Plate and Screw Fixation)، أو التثبيت الخارجي (External Fixation) في حالات معينة، أو في حالات نادرة جدًا، التثبيت بالجبس.
7. ما هي علامات المضاعفات التي يجب الانتباه إليها بعد الجراحة؟
يجب على المريض الانتباه لأي علامات تدل على وجود مضاعفات مثل: ارتفاع درجة الحرارة، احمرار أو تورم أو إفرازات من الجرح، زيادة مفاجئة في الألم، خدر أو وخز في الساق أو القدم، أو عدم القدرة على تحمل الوزن حسب التعليمات. في حال ظهور أي من هذه الأعراض، يجب الاتصال بالجراح على الفور.
8. هل يمكنني ممارسة الرياضة مرة أخرى بعد التعافي؟
نعم، يمكن للعديد من المرضى العودة إلى ممارسة الرياضة بعد التعافي الكامل والتأهيل. ومع ذلك، قد ينصح الطبيب بتجنب بعض الرياضات عالية التأثير أو التي تنطوي على مخاطر عالية لإعادة الإصابة. يجب استشارة الجراح وأخصائي العلاج الطبيعي لتحديد الأنشطة الآمنة.
9. ما هي نسبة نجاح جراحة مسمار الفخذ الرجعي؟
تُعد نسبة نجاح جراحة مسمار الفخذ الرجعي عالية جدًا، حيث تتجاوز 90% في معظم الدراسات، خاصة عند اختيار المريض المناسب والتقنية الجراحية الصحيحة. التئام الكسر بنجاح واستعادة الوظيفة الطبيعية هو الهدف الأساسي.
10. ما هو نوع إعادة التأهيل المطلوب بعد الجراحة؟
العلاج الطبيعي ضروري جدًا بعد جراحة مسمار الفخذ الرجعي. يبدأ عادةً بحركات الركبة السلبية والنشطة، ثم تمارين تقوية العضلات، وتمارين التوازن، والتدريب على المشي. يهدف العلاج الطبيعي إلى استعادة نطاق حركة الركبة، وقوة العضلات، والوظيفة الكاملة للطرف المصاب.
11. هل يسبب المسمار الرجعي ألمًا في الركبة؟
يمكن أن يكون ألم الركبة الأمامي أحد الآثار الجانبية الشائعة لمسمار الفخذ الرجعي بسبب نقطة الدخول عبر مفصل الركبة. يمكن أن يتراوح الألم من خفيف إلى متوسط وقد يستمر لعدة أشهر أو حتى سنوات لدى بعض المرضى، وفي حالات قليلة قد يتطلب إزالة المسمار لتخفيفه.
12. هل يُطلق المسمار الرجعي أجهزة الكشف عن المعادن؟
نظرًا لأن معظم المسامير الرجعية مصنوعة من التيتانيوم أو سبائك الفولاذ المقاوم للصدأ، فمن المحتمل أن تُطلق أجهزة الكشف عن المعادن في المطارات أو نقاط التفتيش الأمنية. يُنصح بحمل بطاقة تعريف طبية توضح وجود الغرسة المعدنية لتقديمها عند الحاجة.