استبدال الفخذ البعيد (بدلة الأورام): دليل طبي شامل
1. مقدمة ونظرة عامة شاملة
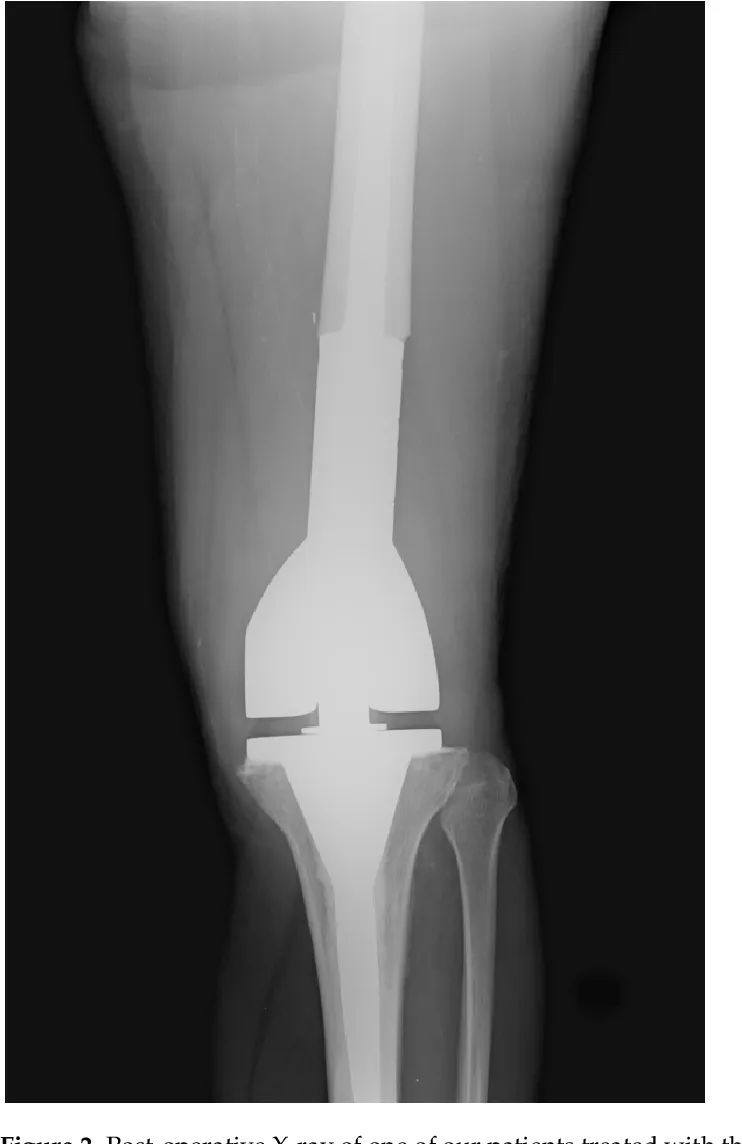
يعتبر استبدال الفخذ البعيد (Distal Femoral Replacement - DFR) باستخدام بدلة الأورام إجراءً جراحيًا متقدمًا وحاسمًا في مجال جراحة العظام، وخصوصًا في علاج أورام العظام الخبيثة التي تصيب الجزء السفلي من عظم الفخذ. يهدف هذا الإجراء إلى استئصال الجزء المصاب من العظم مع الحفاظ على الطرف، وذلك بتعويضه ببدلة صناعية متخصصة. لقد أحدثت هذه التقنية ثورة في علاج مرضى أورام العظام، حيث سمحت بالحفاظ على وظيفة الطرف وتحسين جودة حياة المرضى بشكل كبير، بدلًا من اللجوء إلى البتر الذي كان الخيار الوحيد في الماضي.
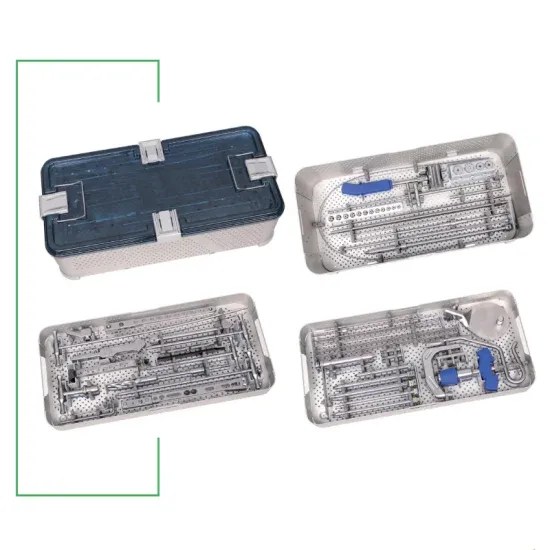
تعد بدلة الأورام المستخدمة في استبدال الفخذ البعيد مصممة خصيصًا لتلبية احتياجات المرضى الذين يعانون من فقدان كبير في العظام نتيجة لاستئصال الأورام. تتميز هذه البدلات بمرونتها وقدرتها على التكيف مع مختلف التشريحات ومتطلبات الاستئصال الجراحي. يتطلب هذا الإجراء تخطيطًا دقيقًا وتنفيذًا جراحيًا فائقًا، بالإضافة إلى برنامج تأهيل مكثف لتحقيق أفضل النتائج الوظيفية.
أهمية استبدال الفخذ البعيد (بدلة الأورام)
- الحفاظ على الطرف: يجنب المرضى بتر الطرف المصاب، مما يحافظ على صورة الجسم ويدعم الصحة النفسية.
- استعادة الوظيفة: يعيد القدرة على المشي والحركة وأداء الأنشطة اليومية.
- تحسين جودة الحياة: يقلل من الألم ويحسن الاستقلالية والقدرة على المشاركة في الحياة الاجتماعية.
- خيار علاجي فعال: يوفر حلًا جراحيًا فعالًا للأورام الخبيثة التي تصيب الفخذ البعيد.
2. تعمق في المواصفات الفنية والآليات
تعتبر بدلات الأورام، وبشكل خاص بدلات استبدال الفخذ البعيد، من الأعاجيب الهندسية في مجال الطب. يتم تصميمها وتصنيعها بدقة متناهية لضمان التوافق الحيوي والمتانة والوظيفة المثلى.
2.1 التصميم والمواد (Design/Materials)
تتكون بدلة الفخذ البعيد عادةً من عدة مكونات رئيسية، يتم تجميعها لتشكيل طرف صناعي وظيفي:
- الساق الفخذي (Femoral Stem): يثبت في الجزء المتبقي من عظم الفخذ.
- المكون الفخذي البعيد (Distal Femoral Component): يحل محل الجزء المستأصل من الفخذ.
- صينية الظنبوب (Tibial Tray): في حال استبدال مفصل الركبة بأكمله، يتم تثبيتها على عظم الظنبوب.
- مكون الرضفة (Patellar Component): في بعض الحالات، يتم استبدال سطح الرضفة.
أنواع البدلات:
- البدلات المعيارية (Modular Prostheses): تتكون من أجزاء منفصلة يمكن تجميعها لتناسب تشريح المريض وحجم العظم المستأصل. توفر مرونة كبيرة للجراح.
- البدلات المخصصة (Custom Prostheses): تصنع خصيصًا لكل مريض بناءً على فحوصات التصوير المقطعي ثلاثي الأبعاد، وتستخدم في الحالات المعقدة جدًا.
المواد المستخدمة:
| المكون | المواد الشائعة | الخصائص الرئيسية |
|---|---|---|
| الأجزاء المعدنية (الساق، المكون الفخذي) | سبائك الكوبالت-الكروم، سبائك التيتانيوم | قوة عالية، مقاومة للتآكل، توافق حيوي ممتاز |
| أسطح المفصل (البولي إيثيلين) | البولي إيثيلين عالي الوزن الجزيئي الفائق (UHMWPE) | مقاومة للتآكل، تقليل الاحتكاك، مرونة |
| الطبقات الخارجية (الطلاء) | هيدروكسي أباتيت، طلاء الفضة | تعزيز الاندماج العظمي (HA)، تقليل خطر العدوى (الفضة) |
طرق التثبيت:
- التثبيت بالإسمنت (Cemented Fixation): يستخدم إسمنت العظام لتثبيت البدلة في العظم المتبقي.
- التثبيت بدون إسمنت (Uncemented Fixation / Press-fit): تعتمد على تصميم البدلة المسامي الذي يسمح بنمو العظم داخلها، مما يوفر تثبيتًا بيولوجيًا على المدى الطويل.
2.2 الميكانيكا الحيوية (Biomechanics)
تلعب الميكانيكا الحيوية دورًا حاسمًا في تصميم ونجاح بدلة الفخذ البعيد. يجب أن تكون البدلة قادرة على تحمل الأحمال المعقدة التي يتعرض لها مفصل الركبة وعظم الفخذ أثناء الحركة والمشي.
- توزيع الأحمال (Load Bearing & Stress Distribution): يجب أن توزع البدلة الأحمال بشكل متساوٍ على العظم المتبقي لتقليل خطر الفشل أو التكسر. التصميم الهندسي يهدف إلى محاكاة توزيع الإجهاد في العظم الطبيعي.
- مدى الحركة وثبات المفصل (Range of Motion & Joint Stability): يتم تصميم البدلة للسماح بمدى حركة وظيفي للركبة مع الحفاظ على ثبات المفصل لمنع الخلع.
- إعادة ربط العضلات (Muscle Reattachment): تعتبر إعادة ربط العضلات والأنسجة الرخوة المحيطة بالبدلة أمرًا حيويًا لاستعادة القوة والوظيفة. يتم تصميم البدلة غالبًا بنقاط تثبيت خاصة لهذه الأغراض.
- واجهة العظم-الزرع (Bone-Implant Interface): تعتبر قوة وثبات هذه الواجهة ضرورية لنجاح البدلة على المدى الطويل. تساعد الطبقات الخارجية مثل هيدروكسي أباتيت على تعزيز الاندماج العظمي.
3. دواعي الاستعمال السريرية والاستخدامات المكثفة
يعد استبدال الفخذ البعيد ببدلة الأورام إجراءً متخصصًا يتم اللجوء إليه في حالات معينة تستدعي استئصال جزء كبير من عظم الفخذ.
3.1 دواعي الاستعمال (Clinical Indications)
الهدف الرئيسي هو استئصال الورم مع الحفاظ على الطرف ووظيفته قدر الإمكان.
- أورام العظام الخبيثة الأولية:
- الساركوما العظمية (Osteosarcoma): الورم العظمي الخبيث الأكثر شيوعًا.
- ساركوما إوينغ (Ewing's Sarcoma): ورم خبيث يصيب العظام والأنسجة الرخوة.
- الساركوما الغضروفية (Chondrosarcoma): ورم يصيب الغضاريف.
- أورام الخلايا العملاقة (Giant Cell Tumors): في حالات نادرة تكون عدوانية وتسبب تدميرًا كبيرًا.
- الأمراض النقائلية (Metastatic Bone Disease): في بعض الحالات، قد تتطلب النقائل الكبيرة والمدمرة للعظام في الفخذ البعيد استئصالًا واستبدالًا لتحسين جودة الحياة وتخفيف الألم.
- فقدان العظام الشديد:
- الصدمات الشديدة: في حالات نادرة جدًا حيث يؤدي الكسر المفتت والشديد إلى فقدان جزء كبير من العظم لا يمكن ترميمه بطرق أخرى.
- فشل عمليات سابقة: مثل فشل استبدال مفصل الركبة الكلي المتكرر مع فقدان كبير للعظام.
3.2 التطبيقات الجراحية التفصيلية (Detailed Surgical Applications)
تتطلب جراحة استبدال الفخذ البعيد فريقًا جراحيًا متخصصًا وخبرة عالية.
أ. التخطيط قبل الجراحة (Pre-operative Planning):
- التصوير التشخيصي: الأشعة السينية، التصوير بالرنين المغناطيسي (MRI)، التصوير المقطعي المحوسب (CT) مع إعادة البناء ثلاثي الأبعاد لتحديد مدى انتشار الورم بدقة.
- الخزعة (Biopsy): لتأكيد نوع الورم ودرجته.
- تحديد مرحلة الورم (Tumor Staging): لتحديد ما إذا كان الورم قد انتشر إلى أجزاء أخرى من الجسم.
- اختيار البدلة: يتم اختيار البدلة المناسبة (معيارية أو مخصصة) بناءً على حجم الاستئصال المخطط له وتشريح المريض.
ب. الإجراء الجراحي (Surgical Procedure):
- الشق والتعرض (Incision and Exposure): يتم عمل شق جراحي كبير للكشف عن الفخذ البعيد.
- استئصال الورم (Tumor Resection): يتم استئصال الورم مع هامش واسع من الأنسجة السليمة المحيطة لضمان إزالة جميع الخلايا السرطانية.
- تحضير القناة الفخذية والسطح الظنبوبي (Femoral Canal and Tibial Plateau Preparation): يتم تجهيز الجزء المتبقي من عظم الفخذ والقناة النخاعية لاستقبال ساق البدلة. في حال استبدال مفصل الركبة، يتم تحضير سطح عظم الظنبوب.
- زرع البدلة (Prosthesis Implantation):
- يتم إدخال الساق الفخذي في القناة النخاعية.
- يتم توصيل المكون الفخذي البعيد.
- إذا لزم الأمر، يتم تثبيت صينية الظنبوب ومكون الرضفة.
- يتم تثبيت جميع المكونات إما بالإسمنت أو بدون إسمنت حسب الخطة الجراحية.
- إعادة بناء الأنسجة الرخوة (Soft Tissue Reconstruction): تعتبر خطوة حاسمة لاستعادة وظيفة الطرف. يتم إعادة ربط العضلات والأوتار والأربطة حول البدلة لضمان الثبات والقوة.
- إغلاق الجرح (Wound Closure): يتم إغلاق الجرح بعناية مع وضع مصارف جراحية لمنع تجمع السوائل.
3.3 تعليمات التركيب/الاستخدام (الرعاية بعد الجراحة) (Fitting/Usage Instructions - Post-operative Care)
تبدأ عملية التعافي فور انتهاء الجراحة وتستمر لعدة أشهر.
-
الرعاية الفورية بعد الجراحة:
- إدارة الألم: يتم توفير مسكنات الألم للتحكم في الألم بعد الجراحة.
- الوقاية من جلطات الأوردة العميقة (DVT Prophylaxis): يتم إعطاء الأدوية لمنع تكون الجلطات.
- العناية بالجرح: مراقبة الجرح وتنظيفه للحفاظ على نظافته ومنع العدوى.
- التعبئة المبكرة: قد يتم تشجيع المريض على تحريك مفصل الركبة بلطف في سرير المستشفى.
-
بروتوكول التأهيل (Rehabilitation Protocol):
- العلاج الطبيعي: برنامج مكثف للعلاج الطبيعي ضروري لاستعادة القوة ومدى الحركة والوظيفة.
- تحمل الوزن التدريجي (Weight-Bearing Progression): يتم تحديد جدول زمني لزيادة تحمل الوزن على الطرف المصاب تدريجيًا.
- تمارين مدى الحركة: تمارين لزيادة مرونة الركبة.
- تمارين التقوية: لتقوية العضلات المحيطة بالمفصل.
- تعليم المريض: يتم تثقيف المريض حول الأنشطة المسموح بها والمحظورة، وعلامات المضاعفات المحتملة.
4. الصيانة وبروتوكولات التعقيم
لضمان سلامة وفعالية بدلة الفخذ البعيد، هناك بروتوكولات صارمة تتعلق بالتعقيم قبل الزرع وبالصيانة بعد الزرع.
4.1 بروتوكولات التعقيم قبل الزرع (Pre-implantation Sterilization Protocols)
- التعقيم من قبل الشركة المصنعة: يتم تعقيم معظم البدلات الجراحية مسبقًا من قبل الشركات المصنعة باستخدام طرق معتمدة مثل أشعة غاما أو أكسيد الإيثيلين.
- شروط التخزين: يجب تخزين البدلات في بيئة معقمة وجافة وفقًا لتعليمات الشركة المصنعة لضمان الحفاظ على التعقيم حتى وقت الاستخدام.
- المناولة في غرفة العمليات: يجب على الفريق الجراحي التعامل مع البدلة بتقنية معقمة تمامًا لمنع أي تلوث.
4.2 الصيانة بعد الزرع (Post-implantation Maintenance)
هذه الصيانة تشير إلى الرعاية المستمرة للمريض والبدلة بعد الجراحة للحفاظ على وظيفتها وتقليل المضاعفات.
- المتابعة الدورية:
- الزيارات السريرية: فحوصات منتظمة مع جراح العظام لمراقبة حالة البدلة والطرف.
- الفحوصات الإشعاعية: الأشعة السينية الدورية لتقييم استقرار البدلة، والكشف عن أي علامات ارتخاء أو تآكل أو عدوى مبكرًا.
- مراقبة علامات العدوى والارتخاء: يجب على المريض أن يكون على دراية بعلامات العدوى (احمرار، تورم، ألم، حمى) أو ارتخاء البدلة (ألم جديد، تغير في المشي) والإبلاغ عنها فورًا.
- تجنب الأنشطة عالية التأثير: يُنصح المرضى بتجنب الأنشطة التي تضع ضغطًا مفرطًا على البدلة، مثل الجري أو القفز، للحفاظ على عمرها الافتراضي.
- الوقاية من العدوى البعيدة:
- المضادات الحيوية الوقائية: قد يوصى بتناول المضادات الحيوية قبل الإجراءات التي قد تسبب بكتيريا في مجرى الدم (مثل إجراءات الأسنان أو بعض العمليات الجراحية الأخرى) لمنع العدوى البكتيرية التي قد تنتقل إلى البدلة.
- النظافة الجيدة: الحفاظ على نظافة الجسم والجروح.
5. المخاطر، الآثار الجانبية، وموانع الاستعمال
مثل أي إجراء جراحي كبير، يحمل استبدال الفخذ البعيد ببدلة الأورام مجموعة من المخاطر والآثار الجانبية المحتملة، وهناك حالات معينة قد تمنع إجراء الجراحة.
5.1 المخاطر والآثار الجانبية (Risks & Side Effects)
- العدوى (Infection): من أخطر المضاعفات، وقد تتطلب جراحة لإزالة البدلة وتنظيف المنطقة أو حتى بتر الطرف في الحالات الشديدة.
- الارتخاء غير الإنتاني (Aseptic Loosening): قد ترتخي البدلة بمرور الوقت دون وجود عدوى، بسبب تآكل المواد أو إجهاد العظام، مما يتطلب جراحة مراجعة.
- الكسور حول البدلة (Periprosthetic Fracture): قد يحدث كسر في العظم المحيط بالبدلة.
- إصابة الأوعية الدموية/الأعصاب (Neurovascular Injury): خطر إصابة الأعصاب أو الأوعية الدموية في منطقة الجراحة.
- الخلع (Dislocation): قد تخرج مكونات المفصل الصناعي من مكانها.
- التيبس/محدودية مدى الحركة (Stiffness/Limited Range of Motion): قد لا يستعيد المفصل مدى حركته الكاملة.
- الألم المزمن (Chronic Pain): قد يستمر الألم بعد الجراحة في بعض الحالات.
- عودة الورم (Tumor Recurrence): على الرغم من الاستئصال الجراحي، هناك دائمًا خطر عودة الورم في نفس الموقع أو انتشاره.
- الجلطات الدموية (Deep Vein Thrombosis/Pulmonary Embolism): خطر تكون جلطات دموية في الساق قد تنتقل إلى الرئتين.
- اختلاف طول الساق (Leg Length Discrepancy): قد يؤدي الاستبدال إلى اختلاف طفيف في طول الساقين.
5.2 موانع الاستعمال (Contraindications)
- العدوى الجهازية النشطة: وجود عدوى في الجسم تجعل الجراحة محفوفة بالمخاطر.
- الحالة الصحية العامة السيئة: المرضى الذين يعانون من حالات طبية غير متحكم بها (مثل أمراض القلب الشديدة، السكري غير المتحكم فيه) قد لا يتحملون الجراحة أو التخدير.
- انتشار الورم الموضعي الواسع: إذا كان الورم قد انتشر بشكل كبير بحيث لا يمكن استئصاله بالكامل مع هوامش أمان، فقد لا تكون الجراحة خيارًا مناسبًا.
- تلف عصبي وعائي شديد لا يمكن إعادة بنائه: إذا كانت الأوعية الدموية أو الأعصاب الرئيسية متأثرة بشكل لا يمكن إصلاحه.
- عدم امتثال المريض: المرضى الذين لا يستطيعون أو لا يرغبون في الالتزام ببرنامج التأهيل بعد الجراحة قد لا يحققون نتائج جيدة.
6. تحسينات نتائج المرضى
لقد أحدثت تقنية استبدال الفخذ البعيد ببدلة الأورام تحولًا كبيرًا في نتائج المرضى المصابين بأورام العظام.
- الحفاظ على الطرف وتجنب البتر: النتيجة الأكثر أهمية هي تمكين المرضى من الاحتفاظ بأطرافهم، مما له تأثير إيجابي هائل على الصحة النفسية ونوعية الحياة.
- تخفيف الألم: تعمل الجراحة على إزالة الورم المسبب للألم، مما يؤدي إلى تحسن كبير في مستويات الألم.
- استعادة الوظيفة: يستطيع معظم المرضى استعادة القدرة على المشي، وأداء الأنشطة اليومية، والمشاركة في الأنشطة الترفيهية الخفيفة.
- تحسين جودة الحياة: يساهم تقليل الألم، واستعادة الوظيفة، والحفاظ على الطرف في تحسين شامل لجودة حياة المرضى واستقلاليتهم.
- معدلات البقاء على قيد الحياة: في المرضى الذين يعانون من أورام خبيثة، تتيح هذه الجراحة استئصال الورم بشكل فعال، مما يساهم في تحسين معدلات البقاء على قيد الحياة، خاصةً عند دمجها مع العلاج الكيميائي والإشعاعي.
- الفوائد النفسية: تجنب البتر له تأثير إيجابي كبير على الصورة الذاتية للمريض وثقته بنفسه وقدرته على الاندماج الاجتماعي.
7. قسم الأسئلة الشائعة (FAQ)
س1: ما هو استبدال الفخذ البعيد (بدلة الأورام)؟
ج1: هو إجراء جراحي يتم فيه استئصال الجزء السفلي من عظم الفخذ المصاب بورم خبيث أو تلف شديد، واستبداله ببدلة صناعية متخصصة مصممة لاستعادة وظيفة الطرف والحفاظ عليه.
س2: متى يتم اللجوء إلى هذه الجراحة؟
ج2: يتم اللجوء إليها بشكل أساسي لعلاج أورام العظام الخبيثة التي تصيب الفخذ البعيد، مثل الساركوما العظمية، وكذلك في حالات نادرة من فقدان العظام الشديد نتيجة الصدمات أو فشل عمليات جراحية سابقة.
س3: ما هي المواد المستخدمة في تصنيع البدلة؟
ج3: تُصنع البدلات عادةً من سبائك معدنية عالية القوة مثل الكوبالت-الكروم أو التيتانيوم، وتُستخدم مواد مثل البولي إيثيلين عالي الوزن الجزيئي الفائق لأسطح المفصل لتقليل الاحتكاك. قد تحتوي أيضًا على طبقات خارجية مثل هيدروكسي أباتيت لتعزيز اندماج العظم.
س4: ما هي مدة التعافي بعد الجراحة؟
ج4: تختلف مدة التعافي من مريض لآخر، ولكنها تستغرق عادةً عدة أشهر. يبدأ العلاج الطبيعي بعد أيام قليلة من الجراحة ويستمر لعدة أسابيع أو أشهر لاستعادة القوة ومدى الحركة. قد يستغرق التعافي الكامل للوظيفة ما يصل إلى عام.
س5: ما هي المخاطر المحتملة لهذه الجراحة؟
ج5: تشمل المخاطر المحتملة العدوى، ارتخاء البدلة، كسور حول البدلة، إصابات الأوعية الدموية أو الأعصاب، خلع المفصل، تيبس الركبة، الألم المزمن، وعودة الورم.
س6: هل يمكنني ممارسة الرياضة بعد استبدال الفخذ البعيد؟
ج6: يمكن لمعظم المرضى العودة إلى الأنشطة منخفضة التأثير مثل المشي والسباحة وركوب الدراجات الهوائية. ومع ذلك، يُنصح عادةً بتجنب الأنشطة عالية التأثير مثل الجري أو القفز أو الرياضات التي تتطلب احتكاكًا قويًا لحماية البدلة وإطالة عمرها الافتراضي.
س7: ما هو العمر الافتراضي لبدلة الأورام؟
ج7: يختلف العمر الافتراضي للبدلة بناءً على عدة عوامل مثل نوع البدلة، مستوى نشاط المريض، والمضاعفات المحتملة. في المتوسط، يمكن أن تدوم بدلات الأورام من 10 إلى 20 عامًا أو أكثر، ولكن قد تتطلب جراحة مراجعة في بعض الحالات.
س8: هل البدلة قابلة للتعديل أو الاستبدال في المستقبل؟
ج8: نعم، في حال حدوث ارتخاء أو تآكل أو عدوى، قد تحتاج البدلة إلى جراحة مراجعة لإصلاح أو استبدال مكوناتها. في بعض الحالات، خاصة لدى الأطفال الذين ما زالوا في طور النمو، قد تُستخدم بدلات قابلة للتمدد يمكن تعديل طولها غير جراحياً.
س9: كيف يتم منع العدوى بعد الجراحة؟
ج9: يتم اتخاذ إجراءات وقائية صارمة تشمل إعطاء المضادات الحيوية قبل وأثناء وبعد الجراحة، الحفاظ على تقنيات التعقيم الصارمة في غرفة العمليات، والعناية الجيدة بالجرح بعد الجراحة. قد يُنصح المرضى أيضًا بتناول المضادات الحيوية الوقائية قبل إجراءات الأسنان.
س10: هل يمكن للمرضى العودة إلى حياتهم الطبيعية تمامًا؟
ج10: يهدف الإجراء إلى استعادة أكبر قدر ممكن من الوظيفة وتحسين جودة الحياة. بينما يمكن لمعظم المرضى العودة إلى حياة شبه طبيعية وأداء معظم الأنشطة اليومية، قد تكون هناك بعض القيود على الأنشطة عالية التأثير أو التي تضع إجهادًا كبيرًا على الطرف.
س11: ما هي أهمية العلاج الطبيعي بعد الجراحة؟
ج11: العلاج الطبيعي حيوي لنجاح الجراحة على المدى الطويل. يساعد في استعادة مدى حركة المفصل، تقوية العضلات المحيطة، تحسين التوازن والتنسيق، وتعليم المريض كيفية استخدام الطرف الجديد بأمان وفعالية.
س12: هل يمكن أن يعود الورم بعد الجراحة؟
ج12: على الرغم من استئصال الورم مع هوامش أمان، هناك دائمًا خطر لعودة الورم محليًا أو انتشاره إلى أجزاء أخرى من الجسم. لذلك، المتابعة الدورية مع فريق الأورام ضرورية لمراقبة أي علامات لعودة الورم.