تمزق الرباط الصليبي الأمامي (ACL): الدليل الشامل لعام 2026 مع الأستاذ الدكتور محمد هطيف
هل سمعت صوت "طقطقة" مرعب أثناء ممارسة رياضتك المفضلة؟ هل تشعر بعدم ثبات أو "خيانة" من ركبتك؟ هل يرافقك ألم متزايد وتورم مزعج بعد كل حركة؟ إذا كانت إجابتك بنعم، فقد تكون تواجه واحداً من أكثر الإصابات الرياضية شيوعاً وتأثيراً: تمزق الرباط الصليبي الأمامي (ACL).
هذه الإصابة، التي غالباً ما تصيب لاعبي كرة القدم، كرة السلة، المتزلجين، وغيرهم ممن يمارسون رياضات تتطلب تغييرات مفاجئة في الاتجاه، التوقفات السريعة، أو القفزات، يمكن أن تكون مدمرة لحياتك الرياضية واليومية. ولكن، لا تدع الخوف يتملكك! مع التقدم الهائل في التشخيص والعلاج، أصبحت العودة إلى النشاط الكامل أمراً ممكناً جداً، خاصة عندما تكون تحت إشراف خبير بحجم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام في جامعة صنعاء وأحد أبرز جراحي الركبة في اليمن والمنطقة، بخبرة تتجاوز العشرين عاماً في استخدام أحدث التقنيات مثل المناظير الجراحية بتقنية 4K والميكروسكوب الجراحي المتطور.
في هذا الدليل الطبي الشامل والمتجدد لعام 2026، سنغوص عميقاً في كل ما يتعلق بتمزق الرباط الصليبي الأمامي (ACL). سنشرح لك بتفصيل علمي مبسط:
* التركيب التشريحي للركبة والرباط الصليبي: لفهم أهمية هذا الرباط الحيوي.
* كيف تعرف بالضبط إذا كنت مصاباً؟ (الأعراض الدقيقة والتمييز بينها).
* ما هي أدق طرق التشخيص؟ (من الفحص السريري الدقيق الذي يجريه الدكتور هطيف إلى أحدث تقنيات التصوير).
* ما هي خيارات العلاج المتاحة؟ (من العلاج الطبيعي غير الجراحي إلى الجراحات الترميمية المتقدمة التي يجريها الدكتور هطيف باستخدام أحدث التقنيات).
* تفاصيل عملية إعادة بناء الرباط الصليبي: خطوة بخطوة.
* برنامج إعادة التأهيل الشامل: مفتاح العودة الآمنة والقوية.
* ما هي المضاعفات المحتملة؟ (وكيفية تجنبها تحت إشراف طبي دقيق).
* وأهم من ذلك كله: كيف يمكنك منع حدوث هذه الإصابة المزعجة؟ (استراتيجيات الوقاية الفعالة).
* قصص نجاح حقيقية: لمرضى استعادوا حياتهم الرياضية بفضل خبرة الدكتور هطيف.
* أجوبة على أسئلتكم الأكثر شيوعاً (FAQ).
جهز نفسك لفهم شامل وعميق سيساعدك على اتخاذ القرارات الصحيحة بشأن صحة ركبتك، مستفيداً من خبرة الأستاذ الدكتور محمد هطيف والتزامه بالنزاهة الطبية واستخدام أحدث ما توصل إليه العلم في جراحة العظام.
فهم الرباط الصليبي الأمامي (ACL): تشريح ودور حيوي
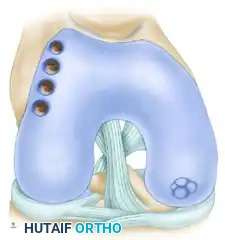
لتقدير حجم إصابة الرباط الصليبي الأمامي، يجب أولاً فهم دوره الأساسي في استقرار الركبة. الركبة هي مفصل معقد وحيوي يربط عظم الفخذ (Femur) بعظم الساق (Tibia)، وتدعمها عظمة الرضفة (Patella). داخل هذا المفصل، توجد أربعة أربطة رئيسية تعمل كحبال قوية لربط العظام ببعضها وتوفير الاستقرار:
1. الرباط الصليبي الأمامي (ACL): يمنع عظم الساق من الانزلاق إلى الأمام بشكل مفرط تحت عظم الفخذ، ويحد من دوران الساق.
2. الرباط الصليبي الخلفي (PCL): يمنع عظم الساق من الانزلاق إلى الخلف بشكل مفرط.
3. الرباط الجانبي الإنسي (MCL): يوفر الاستقرار للجانب الداخلي للركبة.
4. الرباط الجانبي الوحشي (LCL): يوفر الاستقرار للجانب الخارجي للركبة.
الرباط الصليبي الأمامي، وهو محور حديثنا، يتكون من حزمتين رئيسيتين (الحزمة الأمامية الإنسية والحزمة الخلفية الوحشية) تعملان معاً لضمان عدم حدوث حركة غير طبيعية للركبة، خاصة أثناء الحركات الدورانية أو التوقف المفاجئ. بدونه، تصبح الركبة "غير مستقرة"، مما يعرضها لإصابات أخرى على المدى الطويل، مثل تمزق الغضاريف الهلالية أو خشونة المفصل المبكرة.
علامات تمزق الرباط الصليبي (ACL): متى تكون ركبتك في خطر؟
عندما يحدث تمزق في الرباط الصليبي الأمامي (ACL)، فإن جسمك غالباً ما يرسل إشارات تحذيرية قوية. التعرف على هذه العلامات فوراً يمكن أن يكون مفتاح التشخيص المبكر والعلاج الفعال.
الأسباب الشائعة للإصابة: متى تكون ركبتك في خطر؟
تحدث إصابات الرباط الصليبي الأمامي عادةً نتيجة لحركات مفاجئة وعنيفة تضع ضغطاً كبيراً على الركبة. الأستاذ الدكتور محمد هطيف يؤكد أن فهم هذه الآليات يساعد في الوقاية والتشخيص:
- التوقف المفاجئ والتباطؤ: تغيير الاتجاه بسرعة كبيرة أثناء الجري أو ممارسة الرياضات ذات الحركات الجانبية (كرة القدم، كرة السلة، كرة اليد).
- الهبوط الخاطئ: بعد القفز، تهبط على ساق مفرودة أو ملتوية، مما يضع حملاً زائداً على الرباط.
- الالتواء العنيف: دوران قوي للركبة بينما تكون قدمك ثابتة على الأرض (غالباً ما يحدث في الرياضات التي تتطلب تدوير الجسم).
- الاصطدام المباشر: غالباً في حوادث السيارات أو الاصطدامات الرياضية (مثل تدخل عنيف في كرة القدم) الذي يدفع الساق للخلف أو للجانب بقوة.
- الإفراط في تمدد الركبة (Hyperextension): تمدد الركبة بشكل يتجاوز نطاق حركتها الطبيعي.
عوامل الخطر الإضافية:
* الجنس: النساء أكثر عرضة لإصابات الرباط الصليبي الأمامي من الرجال، ويرجع ذلك جزئياً إلى اختلافات في التشريح (مثل زاوية Q الأوسع)، والمرونة الهرمونية للأربطة، وأنماط حركة العضلات.
* ضعف العضلات: عدم توازن القوة بين عضلات الفخذ الأمامية (Quadriceps) والخلفية (Hamstrings).
* تقنيات الحركة الخاطئة: عدم التدريب على الهبوط والالتفاف الصحيح.
* الأحذية والمعدات: أحذية غير مناسبة أو معدات رياضية لا توفر الدعم الكافي.
الأعراض الرئيسية لتمزق الرباط الصليبي (ACL)
إذا تعرضت لإصابة في الركبة، ابحث عن هذه العلامات. يشدد الدكتور هطيف على أهمية عدم تجاهل أي من هذه الأعراض والتوجه للفحص الفوري:
- الشعور بالـ "فرقعة" أو "طقطقة" (Popping Sensation): العديد من المرضى يصفون سماع صوت عالٍ يشبه "فرقعة" أو "طقطقة" لحظة الإصابة. هذا الصوت غالباً ما يكون مؤشراً قوياً على تمزق الرباط.
- الألم الشديد والمفاجئ: يظهر الألم فوراً بعد الإصابة وقد يكون شديداً لدرجة تمنعك من مواصلة النشاط.
- التورم السريع: تتورم الركبة بشكل ملحوظ في غضون ساعات قليلة بعد الإصابة بسبب النزيف داخل المفصل (Hemarthrosis).
- فقدان نطاق الحركة: قد تجد صعوبة في ثني أو فرد ركبتك بالكامل.
- الشعور بعدم الثبات ("giving way" أو "buckling"): هذا هو العرض الأكثر شيوعاً الذي يصفه المرضى بعد المرحلة الحادة. يشعرون بأن ركبتهم "تخونهم" أو "تتفكك" خاصة عند المشي على أسطح غير مستوية، أو صعود/نزول الدرج، أو محاولة تغيير الاتجاه.
- صعوبة في تحمل الوزن: قد يكون من الصعب أو المؤلم الوقوف أو المشي على الساق المصابة.
ملاحظة هامة: قد تقل حدة الألم والتورم بعد عدة أيام، لكن الشعور بعدم الثبات سيظل موجوداً، وقد يؤدي تجاهله إلى تفاقم الأضرار داخل المفصل.
التشخيص الدقيق: خطوتك الأولى نحو الشفاء
التشخيص الدقيق هو حجر الزاوية لأي خطة علاجية ناجحة. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول تشخيصي شامل يجمع بين الخبرة السريرية الواسعة وأحدث تقنيات التصوير لضمان تحديد طبيعة ومدى الإصابة بدقة.
1. الفحص السريري الدقيق
يبدأ التشخيص بفحص سريري شامل يجريه الدكتور هطيف شخصياً. يتضمن هذا الفحص:
* الاستماع إلى التاريخ المرضي: يسأل الدكتور عن كيفية حدوث الإصابة، الأعراض التي شعرت بها، ومدى تأثيرها على حياتك.
* المعاينة البصرية: للبحث عن أي تورم، كدمات، أو تشوهات في الركبة.
* تحسس الركبة (Palpation): لتحديد مناطق الألم والتورم.
* اختبارات الثبات الخاصة (Special Tests): هذه الاختبارات هي حجر الزاوية في تشخيص تمزق الرباط الصليبي الأمامي. يقوم الدكتور هطيف بإجراءها بمهارة عالية:
* اختبار لاكمان (Lachman Test): يُعد هذا الاختبار الأكثر حساسية ودقة لتقييم سلامة الرباط الصليبي الأمامي. يتم ثني الركبة قليلاً، ثم يحاول الطبيب سحب عظم الساق للأمام بينما يثبت عظم الفخذ. إذا كان هناك حركة زائدة (ليونة) أو عدم وجود نقطة توقف صلبة، فهذا يشير بقوة إلى تمزق الرباط.
* اختبار السحب الأمامي (Anterior Drawer Test): يتم ثني الركبة بزاوية 90 درجة، ثم يحاول الطبيب سحب الساق للأمام. الحركة المفرطة تشير إلى تمزق.
* اختبار المحور الدوراني (Pivot Shift Test): يعتبر هذا الاختبار مؤشراً قوياً على عدم ثبات الركبة الوظيفي. يتطلب مهارة عالية لإجرائه ويقيم مدى انزلاق الركبة أثناء الحركة الدورانية.
2. الفحوصات التصويرية المتقدمة
للتأكد من التشخيص وتقييم أي إصابات أخرى محتملة في الركبة، يطلب الدكتور هطيف فحوصات تصويرية:
* الأشعة السينية (X-rays): لا تظهر الأشعة السينية الأربطة، لكنها ضرورية لاستبعاد الكسور العظمية أو أي إصابات أخرى في العظام قد تكون مصاحبة لتمزق الرباط الصليبي.
* التصوير بالرنين المغناطيسي (MRI): هو الفحص الذهبي لتشخيص تمزق الرباط الصليبي الأمامي. يوفر صوراً تفصيلية للأنسجة الرخوة في الركبة، بما في ذلك الأربطة، الغضاريف الهلالية، والغضاريف المفصلية. يمكنه تحديد ما إذا كان التمزق جزئياً أو كلياً، وتحديد موقع التمزق بدقة، والكشف عن أي إصابات مصاحبة مثل تمزق الغضروف الهلالي أو كدمات العظام.
* الموجات فوق الصوتية (Ultrasound): في بعض الحالات، يمكن استخدامها لتقييم تمزقات الأربطة السطحية أو وجود سوائل داخل المفصل، ولكنها أقل دقة من الرنين المغناطيسي لتقييم الرباط الصليبي الأمامي العميق.
بناءً على نتائج الفحص السريري الشامل وتحليل صور الرنين المغناطيسي بدقة، يضع الأستاذ الدكتور محمد هطيف التشخيص النهائي ويناقش معك جميع الخيارات العلاجية المتاحة بشفافية تامة، التزاماً منه بالنزاهة الطبية التي يشتهر بها.
خيارات العلاج المتاحة: من التحفظي إلى الجراحي المتقدم
بعد التشخيص الدقيق، يأتي دور وضع خطة علاجية مخصصة لحالتك. يرى الأستاذ الدكتور محمد هطيف أن القرار بشأن العلاج - سواء كان تحفظياً أو جراحياً - يجب أن يتم بالتشاور الكامل مع المريض، مع الأخذ في الاعتبار عمر المريض، مستوى نشاطه البدني، أهدافه المستقبلية، ووجود أي إصابات أخرى مصاحبة.
1. العلاج التحفظي (غير الجراحي)
هذا الخيار قد يكون مناسباً لبعض المرضى، خاصة:
* كبار السن الذين لا يمارسون نشاطات رياضية مكثفة.
* الأشخاص الذين يمارسون أنشطة تتطلب جهداً بدنياً خفيفاً.
* حالات التمزق الجزئي المستقرة، أو عندما لا يكون هناك شعور كبير بعدم الثبات.
مكونات العلاج التحفظي:
* الراحة والحماية (RICE Protocol):
* الراحة (Rest): تجنب الأنشطة التي تزيد الألم.
* الثلج (Ice): تطبيق الثلج على الركبة لمدة 15-20 دقيقة عدة مرات في اليوم لتقليل التورم والألم.
* الضغط (Compression): استخدام ضمادة ضاغطة لدعم الركبة وتقليل التورم.
* الرفع (Elevation): رفع الساق المصابة فوق مستوى القلب لتقليل التورم.
* الأدوية:
* مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs): للمساعدة في السيطرة على الألم والتورم.
* العلاج الطبيعي (Physical Therapy): برنامج مكثف لإعادة التأهيل يهدف إلى:
* استعادة نطاق الحركة الكامل للركبة.
* تقوية العضلات المحيطة بالركبة (خاصة عضلات الفخذ الأمامية والخلفية) لتعويض فقدان استقرار الرباط.
* تحسين التوازن والتحكم العصبي العضلي (Proprioception).
* الدعامات (Bracing): قد يوصى باستخدام دعامة للركبة لتوفير دعم إضافي ومنع حركات الالتواء التي قد تزيد من عدم الاستقرار.
2. العلاج الجراحي (إعادة بناء الرباط الصليبي الأمامي)
يعد العلاج الجراحي هو الخيار الأكثر شيوعاً وفعالية للمرضى النشطين، الرياضيين، أو أي شخص يعاني من عدم ثبات الركبة بعد تمزق الرباط الصليبي الأمامي. الهدف من الجراحة هو إعادة استقرار الركبة ومنع المزيد من التلف للمفصل.
متى تكون الجراحة ضرورية؟
* الرياضيون الذين يرغبون في العودة إلى مستوى نشاطهم السابق.
* المرضى الذين يعانون من عدم ثبات متكرر في الركبة يؤثر على أنشطتهم اليومية.
* وجود إصابات أخرى مصاحبة مثل تمزق الغضروف الهلالي أو إصابة في الأربطة الأخرى.
* الشباب والبالغين النشطين.
أنواع الطعوم (Grafts) المستخدمة في إعادة البناء:
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات في اختيار وتثبيت الطعوم لضمان أفضل النتائج. الطعم هو نسيج يُستخدم لاستبدال الرباط الصليبي الممزق. المصادر الشائعة تشمل:
| نوع الطعم (Graft Type) | المصدر | المزايا | العيوب المحتملة |
|---|---|---|---|
| الطعم الذاتي (Autograft) | من جسم المريض نفسه (أوتار الرضفة، أوتار المأبض، وتر العضلة رباعية الرؤوس) | - نسيج حي من جسم المريض، يتكامل بشكل جيد. - لا يوجد خطر رفض الجسم للطعم. - قوة شد عالية. |
- ألم في موقع أخذ الطعم. - ضعف محتمل في العضلات المرتبطة بموقع أخذ الطعم. - وقت أطول للتعافي في منطقة أخذ الطعم. |
| الطعم الخيفي (Allograft) | من متبرع (جثة) | - لا يوجد ألم في موقع أخذ الطعم. - وقت جراحي أقصر. - أقل تداخلاً جراحياً. |
- خطر نظري لانتقال الأمراض (نادر جداً). - معدل فشل أعلى قليلاً في بعض الدراسات (خاصة في الشباب). - قد يستغرق وقتاً أطول للتكامل. |
| الطعم الصناعي (Synthetic Graft) | مواد اصطناعية | - لا يوجد ألم في موقع أخذ الطعم. - قوة فورية. |
- معدل فشل أعلى على المدى الطويل. - خطر أعلى للالتهاب أو التآكل. - غير مفضل حالياً كخيار أول. |
يُفضل الأستاذ الدكتور محمد هطيف استخدام الطعوم الذاتية في معظم الحالات نظراً لمعدلات نجاحها العالية وتكاملها الطبيعي مع الجسم، مع الأخذ في الاعتبار العوامل الفردية لكل مريض.
مقارنة بين خيارات العلاج: متى تختار أياً منهما؟
| الميزة/الجانب | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (إعادة بناء ACL) |
|---|---|---|
| الهدف الرئيسي | تقوية الركبة وتقليل الأعراض دون استعادة الرباط الممزق. | استعادة استقرار الركبة الكامل عن طريق استبدال الرباط الممزق. |
| المرشحون المثاليون | - كبار السن غير النشطين. - تمزقات جزئية مستقرة. - من لا يرغب في العودة للرياضات عالية الاحتكاك. |
- الرياضيون والشباب النشطون. - من يعاني من عدم ثبات متكرر. - وجود إصابات أخرى (غضاريف، أربطة أخرى). |
| المدة الزمنية للتعافي | أسابيع إلى أشهر لتقوية العضلات والتحكم في الأعراض. | 6-12 شهراً للعودة الكاملة للرياضة (أطول وأكثر تطلباً). |
| مخاطر محتملة | - استمرار عدم الثبات. - زيادة خطر إصابات الغضاريف الهلالية وخشونة المفصل. |
- مخاطر التخدير والجراحة. - فشل الطعم. - التهاب، تيبس، ألم. |
| القدرة على العودة للرياضة | محدودة جداً للرياضات التي تتطلب الالتفاف والقفز. | عالية جداً، مع برامج تأهيل مكثفة. |
| التكلفة | أقل تكلفة (فحوصات، علاج طبيعي، أدوية). | أعلى تكلفة (جراحة، تخدير، إقامة، تأهيل مكثف). |
| النزاهة الطبية (رأي الدكتور هطيف) | يوصى به بحذر بعد تقييم دقيق للمريض وأهدافه. | الخيار الأمثل لمعظم الحالات النشطة لضمان استقرار طويل الأمد وتجنب المضاعفات. |
عملية إعادة بناء الرباط الصليبي الأمامي (ACL Reconstruction): خطوة بخطوة
تُعد عملية إعادة بناء الرباط الصليبي الأمامي إجراءً جراحياً دقيقاً يتطلب مهارة عالية وخبرة واسعة. الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً وباستخدامه أحدث تقنيات المناظير الجراحية (Arthroscopy 4K)، يضمن أعلى معايير الدقة والأمان لمرضاه.
مراحل العملية الجراحية:
1. ما قبل الجراحة: التحضير والتخطيط
- التقييم الشامل: يقوم الدكتور هطيف بإجراء تقييم نهائي لحالة الركبة، ومراجعة جميع الفحوصات التصويرية، ومناقشة الخطة الجراحية مع المريض.
- تحضير المريض: يشمل ذلك فحوصات الدم، تخطيط القلب، والتأكد من عدم وجود أي موانع للتخدير أو الجراحة.
- اختيار الطعم: يتم تحديد نوع الطعم الأنسب للمريض بناءً على عوامل مثل العمر، مستوى النشاط، والجودة المتوقعة للطعوم الذاتية.
2. التخدير
تُجرى العملية عادة تحت التخدير الكلي أو التخدير النصفي (النخاعي)، حسب حالة المريض وتفضيل الجراح وفريق التخدير.
3. إجراء العملية بالمنظار الجراحي (Arthroscopy)
تُعد جراحة المنظار الجراحي هي المعيار الذهبي لإعادة بناء الرباط الصليبي الأمامي نظراً لدقتها العالية وتدخلها الجراحي المحدود.
* الشقوق الجراحية الصغيرة: يقوم الدكتور هطيف بعمل شقين أو ثلاثة شقوق صغيرة (حوالي 1 سم) حول الركبة.
* إدخال المنظار: يتم إدخال منظار جراحي رفيع مزود بكاميرا عالية الدقة (مثل تقنية 4K التي يستخدمها الدكتور هطيف) عبر أحد الشقوق. تُعرض الصور المكبرة داخل المفصل على شاشة عالية الوضوح، مما يتيح للجراح رؤية واضحة ومفصلة لجميع هياكل الركبة.
* تقييم المفصل: يقوم الدكتور هطيف بفحص المفصل بدقة لتقييم مدى التمزق في الرباط الصليبي الأمامي، والبحث عن أي إصابات أخرى مصاحبة في الغضاريف الهلالية أو الغضاريف المفصلية، ومعالجتها إذا لزم الأمر.
* تنظيف المفصل: يتم إزالة بقايا الرباط الصليبي الممزق.
4. حصاد الطعم (Graft Harvesting)
إذا تم اختيار طعم ذاتي، يتم عمل شق إضافي صغير (حوالي 2-3 سم) لأخذ الطعم المطلوب (على سبيل المثال، جزء من وتر الرضفة أو أوتار المأبض). يتم تجهيز الطعم وتشكيله ليكون بالحجم المناسب للرباط الجديد.
5. حفر الأنفاق العظمية (Bone Tunnel Drilling)
باستخدام أدوات دقيقة موجهة بالمنظار، يقوم الدكتور هطيف بحفر أنفاق عظمية في عظم الفخذ وعظم الساق في المواقع التشريحية الدقيقة التي يمر بها الرباط الصليبي الأمامي طبيعياً. هذا التحديد الدقيق للمواقع هو مفتاح استعادة الوظيفة الطبيعية للركبة.
6. تمرير وتثبيت الطعم
- يتم تمرير الطعم الجديد عبر الأنفاق العظمية.
- يُشد الطعم بعناية إلى التوتر الصحيح ويُثبت في مكانه باستخدام أجهزة تثبيت خاصة (مثل المسامير القابلة للامتصاص، الأزرار المعلقة، أو الغرسات المعدنية). يضمن الدكتور هطيف أن يكون الطعم مثبتاً بقوة ليمارس وظيفته الجديدة في تثبيت الركبة.
7. إغلاق الشقوق
بعد التأكد من استقرار الطعم وإجراء أي تعديلات ضرورية، يتم إغلاق الشقوق الجراحية الصغيرة بخيوط جراحية أو شرائط لاصقة، وتغطيتها بضمادات معقمة.
8. ما بعد الجراحة مباشرة
- يتم وضع دعامة للركبة أو جبيرة في بعض الحالات لتوفير الحماية والدعم.
- يُعطى المريض مسكنات للألم للتحكم في أي إزعاج.
- يبدأ برنامج إعادة التأهيل مبكراً جداً، غالباً في نفس اليوم أو اليوم التالي للجراحة، تحت إشراف أخصائي العلاج الطبيعي.
يؤكد الأستاذ الدكتور محمد هطيف على أن نجاح الجراحة لا يعتمد فقط على مهارة الجراح، بل أيضاً على الالتزام الصارم ببرنامج إعادة التأهيل بعد الجراحة.
دليل إعادة التأهيل الشامل: مفتاح العودة الآمنة والقوية
إعادة التأهيل بعد جراحة الرباط الصليبي الأمامي هي عملية طويلة ومكثفة، ولكنها حاسمة لنجاح الجراحة واستعادة الوظيفة الكاملة للركبة. يشرف الأستاذ الدكتور محمد هطيف على خطط إعادة التأهيل لمرضاه، مؤكداً على أهمية الالتزام الصارم بها لتحقيق أفضل النتائج وتجنب المضاعفات.
أهداف إعادة التأهيل:
* تقليل الألم والتورم.
* استعادة نطاق الحركة الكامل.
* استعادة القوة العضلية والتوازن.
* العودة الآمنة والتدريجية إلى الأنشطة اليومية والرياضية.
مراحل إعادة التأهيل (نموذج عام، قد يختلف حسب حالة المريض):
المرحلة الأولى: الحماية المبكرة ونطاق الحركة (أسابيع 0-2)
- الأهداف: السيطرة على الألم والتورم، حماية الطعم، استعادة فرد الركبة الكامل، وبدء ثني الركبة.
- الأنشطة:
- الراحة والثلج والرفع: مستمر.
- الدعامة: تُستخدم لدعم الركبة وتحديد نطاق الحركة (غالباً تُثبت في وضع فرد كامل أثناء المشي).
- المشي: بمساعدة العكازات مع تحميل جزئي للوزن، ثم تحميل كامل تدريجياً.
- تمارين نطاق الحركة: تمارين فرد وثني الركبة اللطيفة، غالباً بمساعدة أخصائي العلاج الطبيعي.
- تمارين تقوية خفيفة: شد عضلات الفخذ الأمامية (Quad sets)، رفع الساق المستقيمة (Straight leg raises).
المرحلة الثانية: استعادة القوة وبناء الاستقرار (أسابيع 3-8)
- الأهداف: استعادة نطاق حركة كامل، تقوية العضلات المحيطة بالركبة، تحسين التحكم العصبي العضلي.
- الأنشطة:
- الاستغناء عن العكازات والدعامة: تدريجياً، حسب تقدم المريض.
- تمارين تقوية متقدمة:
- تمارين السلسلة المغلقة (مثل القرفصاء الجزئية، الاندفاع الأمامي) لتقليل الضغط على الطعم.
- تمارين تقوية أوتار الرضفة (Hamstring curls).
- تمارين لتقوية عضلات الورك والساق.
- تمارين التوازن (Proprioception): الوقوف على ساق واحدة، استخدام ألواح التوازن.
- الدراجة الثابتة: لبناء القدرة على التحمل وتقوية العضلات بطريقة آمنة.
المرحلة الثالثة: العودة إلى الوظيفة (أشهر 3-6)
- الأهداف: زيادة القوة والقدرة على التحمل، بدء الأنشطة الوظيفية والرياضية الخفيفة، تحسين المرونة.
- الأنشطة:
- تمارين تقوية مكثفة: زيادة المقاومة والشدة.
- تمارين البلايومتريكس الخفيفة (Plyometrics): القفز الخفيف، الجري الخفيف.
- تمارين الرشاقة (Agility drills): تغيير الاتجاهات الخفيفة، ولكن بحذر.
- السباحة: لتقوية العضلات دون تحميل الركبة.
- العودة إلى الأنشطة الخفيفة: مثل المشي لمسافات طويلة، صعود الدرج.
المرحلة الرابعة: العودة إلى الرياضة (أشهر 6-12+)
- الأهداف: استعادة القوة الكاملة، الرشاقة، والتحمل الخاص بالرياضة، العودة الآمنة للرياضات التنافسية.
- الأنشطة:
- تمارين رياضية محددة: محاكاة حركات الرياضة التي يمارسها المريض.
- تمارين البلايومتريكس والرشاقة عالية الشدة: الجري السريع، القفز، تغيير الاتجاهات الحادة.
- اختبارات العودة للرياضة (Return to Sport Testing): يقوم أخصائي العلاج الطبيعي بإجراء اختبارات وظيفية لتقييم جاهزية الركبة للعودة للرياضة بأمان.
- العودة التدريجية: يجب أن تكون العودة إلى الرياضة كاملة الاتصال أو التنافسية تدريجية وتتم تحت إشراف طبي صارم.
نصائح مهمة من الأستاذ الدكتور محمد هطيف خلال التأهيل:
* الالتزام: اتبع تعليمات أخصائي العلاج الطبيعي بدقة.
* الصبر: التعافي يستغرق وقتاً، لا تستعجل العودة قبل الأوان.
* الاستماع إلى جسدك: تجنب الأنشطة التي تسبب الألم.
* التغذية الجيدة: لدعم عملية الشفاء.
* التواصل المستمر: مع طبيبك وأخصائي العلاج الطبيعي لأي مخا
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.