اصابه الرباط الصليبي: تعرف عليها وعالجها بفعالية تامة
الخلاصة الطبية
إليك أهم المعلومات الطبية التي يجب أن تعرفها حول اصابه الرباط الصليبي: تعرف عليها وعالجها بفعالية تامة، للتعرف على إصابة الرباط الصليبي وعلاجها بالطرق الطبيعية والجراحية، راقب أعراضًا كالألم الشديد، التورم، صعوبة الحركة، وصوت طقطقة بالركبة. يتم التشخيص عبر الفحص السريري والرنين المغناطيسي. يشمل العلاج الطبيعي الراحة والعلاج الفيزيائي لتقوية العضلات، بينما تستدعي الحالات المتقدمة جراحة تتطلب تعافيًا يمتد لعدة أشهر.
هل شعرت يوماً بخيانة مفاجئة من ركبتك؟ هل يرافقك ألم عميق، تورم مزعج، أو شعور بانعدام الثبات عند أبسط الحركات؟ إذا كانت الإجابة نعم، فقد تكون ركبتك قد تعرضت لإصابة في أحد أهم أربطتها: الرباط الصليبي الأمامي (Anterior Cruciate Ligament - ACL). هذه الإصابة ليست مجرد ألم عابر، بل هي تحدي حقيقي يهدد قدرتك على ممارسة حياتك اليومية والرياضية بشغف وثقة.
الرباط الصليبي الأمامي هو أحد الركائز الأساسية التي تمنح ركبتك الاستقرار والقوة، خاصة أثناء الأنشطة التي تتطلب تغييرات مفاجئة في الاتجاه، توقفات سريعة، أو حركات دوران عنيفة. ولذلك، فإن الرياضيين، وخاصة لاعبي كرة القدم، كرة السلة، التزلج، ورياضات أخرى تتضمن هذه الحركات، هم الأكثر عرضة لهذه الإصابة المؤثرة. لكن إصابات الرباط الصليبي لا تقتصر على الرياضيين فقط؛ بل يمكن أن تحدث لأي شخص نتيجة لحادث سقوط أو حركة خاطئة مفاجئة.
في هذا الدليل الموسوعي الشامل، سنأخذك في رحلة متعمقة لفهم كل جوانب إصابات الرباط الصليبي. سنستعرض آليات الإصابة، علاماتها وأعراضها الدقيقة، أساليب التشخيص الحديثة، وخيارات العلاج المتاحة، بدءاً من العلاج التحفظي وصولاً إلى أحدث التقنيات الجراحية وإعادة التأهيل الشاملة. سنقدم لك رؤى قيمة حول كيفية استعادة ركبتك لقوتها ووظيفتها الكاملة، وكيفية الوقاية من هذه الإصابات مستقبلاً.
نحن ندرك أن البحث عن المعلومة الصحيحة والعلاج الأمثل يمكن أن يكون مربكاً. لذا، يسرنا أن نؤكد لك أن هذا الدليل يستند إلى أحدث المعارف الطبية، ويقدم لك خلاصة خبرة الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء، والذي يُعد واحداً من أبرز جراحي العظام والمفاصل في اليمن والمنطقة، بخبرة تتجاوز العشرين عاماً في استخدام أحدث التقنيات مثل جراحة المفاصل بالمنظار (Arthroscopy 4K) والجراحة المجهرية (Microsurgery) واستبدال المفاصل (Arthroplasty). الدكتور هطيف معروف بدقته الطبية وشفافيته الصارمة في التعامل مع مرضاه، وتقديم الحلول الأكثر فعالية وموثوقية.
تشريح مفصل الركبة والرباط الصليبي الأمامي (ACL): فهم الأساس
لفهم إصابة الرباط الصليبي، يجب أولاً أن نفهم تركيب مفصل الركبة المعقد ودور الرباط الصليبي فيه. الركبة هي أكبر مفصل في جسم الإنسان وأكثرها تعقيداً، حيث تربط عظم الفخذ (Femur) بقصبة الساق (Tibia). ويساعد عظم الرضفة (Patella) في حماية المفصل وتحسين ميكانيكا الحركة.
يتكون مفصل الركبة من عدة أربطة أساسية تعمل معاً لتوفير الثبات ومنع الحركة المفرطة في الاتجاهات الخاطئة. هذه الأربطة هي:
* الرباطان الجانبيان (Collateral Ligaments): الرباط الجانبي الإنسي (MCL) والرباط الجانبي الوحشي (LCL)، ويقعان على جانبي الركبة ويوفران الثبات ضد الحركات الجانبية.
* الرباطان الصليبيان (Cruciate Ligaments): وهما الرباط الصليبي الأمامي (ACL) والرباط الصليبي الخلفي (PCL)، ويتقاطعان داخل المفصل على شكل حرف "X" (صليب)، ومن هنا جاءت تسميتهما.
الرباط الصليبي الأمامي (ACL): الوظيفة والأهمية
الرباط الصليبي الأمامي هو حزمة قوية من الأنسجة الليفية تربط عظم الفخذ بعظم القصبة. وظيفته الأساسية تتمثل في:
1. منع الانزلاق الأمامي المفرط لقصبة الساق نسبةً لعظم الفخذ.
2. الحد من دوران الركبة المفرط، خاصة الدوران الداخلي.
3. توفير الثبات العام للركبة، خاصة أثناء حركات التوقف المفاجئ، تغيير الاتجاه، والقفز والهبوط.
يبلغ طول الرباط الصليبي الأمامي حوالي 38 ملم (1.5 بوصة) وقطره حوالي 10 ملم (0.4 بوصة). على الرغم من صغر حجمه، إلا أن أهميته في استقرار الركبة لا تقدر بثمن، وأي إصابة به يمكن أن تؤثر بشكل كبير على وظيفة المفصل وقدرة الفرد على الحركة.
كيف تحدث إصابة الرباط الصليبي الأمامي؟ الأسباب وآليات الإصابة
إصابات الرباط الصليبي الأمامي غالباً ما تكون نتيجة لقوى شديدة تتجاوز قدرة الرباط على التحمل. يمكن تصنيف هذه الإصابات إلى:
1. آليات الإصابة غير التلامسية (Non-contact Injuries):
وهي الأكثر شيوعاً (حوالي 70-80% من الحالات) وتحدث دون احتكاك مباشر مع شخص أو جسم آخر. تشمل:
* التوقف المفاجئ وتغيير الاتجاه السريع (Cutting Maneuver): شائع جداً في رياضات مثل كرة القدم وكرة السلة، حيث يقوم اللاعب بتغيير اتجاهه بسرعة مع تثبيت القدم على الأرض.
* الهبوط غير الصحيح بعد القفز: عند الهبوط على ركبة مفرودة أو في وضعية دوران غير صحيحة.
* التباطؤ المفاجئ أثناء الجري: خاصة إذا كانت الركبة في وضعية تقوس للداخل (Valgus Collapse).
* الدوران المفرط للركبة: مع ثبات القدم على الأرض.
2. آليات الإصابة التلامسية (Contact Injuries):
تحدث نتيجة لاحتكاك مباشر أو ضربة قوية للركبة، مثل:
* الاصطدام المباشر بالركبة: كما يحدث في حوادث السيارات أو التدخلات القوية في الرياضات التلاحمية.
* الضربة القوية على جانب الركبة: مما يؤدي إلى تقوسها للداخل بشكل مفرط، وغالباً ما تصاحبها إصابات في الرباط الجانبي الإنسي والغضروف الهلالي (إصابة "الثالوث التعيس" أو "Unhappy Triad").
عوامل الخطر التي تزيد من احتمالية الإصابة:
- نوع الرياضة: الرياضات التي تتطلب القفز، التوقف المفاجئ، وتغيير الاتجاه (كرة القدم، كرة السلة، التزلج، الجمباز).
- الجنس: النساء أكثر عرضة لإصابات الرباط الصليبي الأمامي من الرجال، لأسباب تشريحية (زاوية Q، عرض الحوض)، هرمونية (تأثير الإستروجين على مرونة الأربطة)، وعصبية عضلية (أنماط حركة وهبوط مختلفة).
- الضعف العضلي وعدم التوازن: ضعف عضلات الفخذ الخلفية (Hamstrings) مقارنة بعضلات الفخذ الأمامية (Quadriceps)، أو ضعف عضلات الورك.
- التقنيات الحركية الخاطئة: مثل الهبوط بركبة مفرودة أو تقوس الركبة للداخل.
- الأحذية والمعدات: عدم ملاءمة الأحذية أو المعدات لسطح اللعب.
- التاريخ السابق لإصابة الرباط الصليبي: يزيد من خطر الإصابة في نفس الركبة أو الركبة الأخرى.
- العوامل البيئية: الملاعب ذات الأرضيات غير المستوية أو الزلقة.
علامات وأعراض إصابة الرباط الصليبي: متى يجب أن تقلق؟
إصابة الرباط الصليبي، وخاصة القطع الكامل، غالباً ما تكون نتيجة لحادثة مفاجئة تتضمن ضغطاً شديداً على المفصل. التعرف على الأعراض فور حدوثها هو الخطوة الأولى نحو التشخيص والعلاج الصحيح.
💥 الأعراض الرئيسية لإصابة الرباط الصليبي:
- الشعور بـ "فرقعة" أو "طقطقة" (Popping Sensation):
> عند حدوث التمزق، غالباً ما يسمع المصاب صوتاً قوياً ومفاجئاً يشبه "الطقطقة" أو "الفرقعة" داخل الركبة. هذه إحدى العلامات الأكثر دلالة على تمزق الرباط الصليبي. - الألم العميق والمفاجئ في الركبة:
> يتبع الصوت المفاجئ غالباً ألم شديد وحاد في منطقة المفصل، مما قد يعيق القدرة على الحركة أو الوقوف. - التورم (Swelling) والانتفاخ:
> في غضون ساعات قليلة (عادة 2-12 ساعة) بعد الإصابة، يبدأ المفصل بالانتفاخ بشكل ملحوظ نتيجة للنزيف الداخلي (تجمع الدم داخل المفصل، ويُعرف بالنزيف الدموي أو Hemarthrosis) أو الالتهاب. هذا التورم يمكن أن يكون مؤلماً جداً ويحد من حركة الركبة. - الشعور بعدم الثبات أو "خيانة الركبة" (Giving Way Sensation):
> هذا هو أحد أخطر الأعراض وأكثرها تأثيراً على المدى الطويل. قد تشعر بأن الركبة "تنزلق" أو "تخونك" أو "تفسح الطريق" تحتك، خاصة عند محاولة المشي، الدوران، أو تغيير الاتجاه. هذا الشعور يشير إلى فقدان الرباط الصليبي الأمامي لوظيفته في تثبيت المفصل. - صعوبة في تحريك الركبة أو تقييد في نطاق الحركة (Limited Range of Motion):
> بسبب الألم والتورم، قد تجد صعوبة في فرد الركبة بالكامل أو ثنيها بشكل طبيعي. - عدم القدرة على تحميل الوزن (Inability to Bear Weight):
> في بعض الحالات الشديدة، قد لا يتمكن المصاب من الوقوف أو المشي على الساق المصابة.
تصنيف درجات إصابة الرباط الصليبي:
يصنف الأطباء إصابات الرباط الصليبي إلى ثلاث درجات:
* الدرجة الأولى (التواء خفيف): تمزق مجهري في الألياف، لكن الرباط لا يزال سليماً ويوفر ثباتاً كافياً للركبة. قد تشعر بألم خفيف وتورم بسيط.
* الدرجة الثانية (تمزق جزئي): تمزق عدد أكبر من الألياف، مما يؤدي إلى ارتخاء الرباط. قد يكون هناك ألم متوسط، تورم، وشعور بعدم الثبات أحياناً. هذه الدرجة نادرة نسبياً.
* الدرجة الثالثة (تمزق كامل): قطع كامل للرباط إلى جزأين، مما يفقده وظيفته تماماً. هذه هي الحالة الأكثر شيوعاً وتترافق مع جميع الأعراض الرئيسية المذكورة أعلاه، مع عدم ثبات واضح في الركبة.
الإصابات المصاحبة:
غالباً ما لا تأتي إصابة الرباط الصليبي الأمامي وحدها. قد تصاحبها إصابات أخرى في الركبة، مثل:
* تمزق الغضروف الهلالي (Meniscus Tear): خاصة الغضروف الهلالي الإنسي أو الوحشي.
* إصابة الأربطة الأخرى: مثل الرباط الجانبي الإنسي (MCL) أو الرباط الجانبي الوحشي (LCL).
* كدمات العظم (Bone Bruises): نتيجة الاصطدام داخل المفصل وقت الإصابة.
* كسور صغيرة في العظام: في حالات نادرة.
التعرف المبكر على هذه الأعراض وتحديد مدى الإصابة والإصابات المصاحبة أمر بالغ الأهمية لتحديد خطة العلاج الأنسب. وهنا يأتي دور الخبرة التشخيصية الدقيقة للأطباء المتخصصين.
التشخيص الدقيق: رحلة نحو اليقين الطبي
التشخيص الدقيق لإصابة الرباط الصليبي الأمامي هو حجر الزاوية في تحديد أفضل مسار علاجي. يعتمد التشخيص على مزيج من التاريخ المرضي المفصل، الفحص السريري الدقيق، وتقنيات التصوير المتقدمة.
1. التاريخ المرضي (Medical History):
سيسألك الطبيب عن تفاصيل الإصابة:
* كيف حدثت الإصابة بالضبط؟ (آلية الإصابة).
* هل سمعت صوت "فرقعة"؟
* متى بدأ التورم؟ وهل هو شديد؟
* هل شعرت بألم فوري؟ وما هو مدى الألم؟
* هل شعرت الركبة بعدم الثبات أو "خيانة"؟
* ما هي الأنشطة التي تؤديها؟ (مستوى النشاط البدني والرياضي).
* هل لديك تاريخ سابق لإصابات في الركبة؟
2. الفحص السريري (Physical Examination):
يقوم الطبيب بإجراء سلسلة من الاختبارات لتقييم ثبات الركبة وتحديد مدى الإصابة. هذه الاختبارات تتطلب خبرة ودقة، وهي تشمل:
* اختبار لاكمان (Lachman Test): يُعد الاختبار الأكثر حساسية ودقة لتشخيص تمزق الرباط الصليبي الأمامي. يقوم الطبيب بثني الركبة قليلاً ثم يسحب قصبة الساق للأمام بينما يثبت عظم الفخذ. الحركة المفرطة للأمام تشير إلى تمزق الرباط.
* اختبار السحب الأمامي (Anterior Drawer Test): مشابه لاختبار لاكمان، لكن الركبة تكون مثنية بزاوية أكبر.
* اختبار المحور الدوراني (Pivot Shift Test): يعتبر هذا الاختبار الأكثر تحديداً لتقييم عدم الثبات الدوراني للركبة. يتطلب هذا الاختبار مهارة من الفاحص، وإيجابيته تدل بقوة على تمزق الرباط الصليبي.
* تقييم التورم والألم ونطاق الحركة: وكذلك فحص الأربطة الأخرى والغضاريف الهلالية لاستبعاد أو تأكيد إصابات مصاحبة.
الأستاذ الدكتور محمد هطيف، بخبرته الطويلة التي تزيد عن 20 عاماً، يمتلك مهارة فائقة في إجراء هذه الفحوصات السريرية، ويستطيع من خلالها تحديد التشخيص الأولي بدقة متناهية، مما يوجه خطوات التشخيص اللاحقة بفعالية.
3. تقنيات التصوير (Imaging Techniques):
- الأشعة السينية (X-rays):
> لا تظهر الأشعة السينية الرباط الصليبي نفسه (لأنه نسيج رخو)، لكنها ضرورية لاستبعاد أي كسور في العظام قد تكون مصاحبة للإصابة. كما يمكنها إظهار علامات غير مباشرة لإصابة الرباط الصليبي، مثل التغيرات في موضع العظام. - التصوير بالرنين المغناطيسي (MRI):
> هو المعيار الذهبي لتشخيص إصابات الرباط الصليبي الأمامي. يوفر صوراً تفصيلية للغاية للأنسجة الرخوة في الركبة، بما في ذلك الأربطة والغضاريف الهلالية والأوتار والعظام. يمكن للتصوير بالرنين المغناطيسي أن يؤكد تمزق الرباط الصليبي، ويحدد ما إذا كان التمزق جزئياً أو كاملاً، ويكشف عن أي إصابات مصاحبة مثل تمزق الغضروف أو كدمات العظم.
> الدكتور محمد هطيف يتمتع بخبرة واسعة في قراءة وتحليل صور الرنين المغناطيسي، مما يمكنه من تحديد أدق تفاصيل الإصابة ووضع خطة علاجية مخصصة لكل مريض. - الموجات فوق الصوتية (Ultrasound):
> قد تستخدم في بعض الحالات لتقييم الأنسجة الرخوة السطحية، ولكنها أقل دقة من الرنين المغناطيسي في تقييم الرباط الصليبي الأمامي العميق داخل المفصل.
بعد جمع كل هذه المعلومات، يكون الأستاذ الدكتور محمد هطيف قادراً على تقديم تشخيص شامل ودقيق، ومناقشة الخيارات العلاجية المتاحة معك بكل شفافية ووضوح، مع التأكيد على النزاهة الطبية واختيار الأسلوب الأمثل لحالتك.
خيارات العلاج: من التحفظ إلى التدخل الجراحي
بمجرد تأكيد التشخيص، سيناقش الأستاذ الدكتور محمد هطيف معك خيارات العلاج المتاحة. يعتمد اختيار العلاج على عدة عوامل، منها: مدى الإصابة (جزئي أم كامل)، عمر المريض، مستوى النشاط البدني المتوقع، وجود إصابات مصاحبة، وأهداف المريض الشخصية.
مقارنة بين العلاج التحفظي والجراحي لإصابات الرباط الصليبي
| الميزة/الخاصية | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (إعادة بناء الرباط الصليبي) |
|---|---|---|
| الهدف الرئيسي | استعادة الثبات الوظيفي للركبة وتقليل الأعراض دون جراحة. | استعادة الثبات الميكانيكي للركبة من خلال استبدال الرباط الممزق. |
| الحالات المناسبة | - التمزقات الجزئية. - الأفراد الأقل نشاطاً بدنياً. - كبار السن الذين لا يمارسون رياضات تتطلب حركات مفاجئة. - عدم وجود عدم ثبات وظيفي كبير. |
- التمزقات الكاملة. - الرياضيون والأفراد النشطون جداً. - وجود عدم ثبات وظيفي واضح يؤثر على الأنشطة اليومية أو الرياضية. - وجود إصابات مصاحبة (مثل تمزق الغضروف الهلالي). |
| المكونات الأساسية | - الراحة، الثلج، الضغط، الرفع (RICE). - العلاج الطبيعي المكثف (تقوية العضلات، تحسين التوازن والمرونة). - استخدام دعامات الركبة. - تعديل نمط الحياة وتجنب الأنشطة المسببة لعدم الثبات. |
- عملية جراحية لإعادة بناء الرباط الصليبي باستخدام طعم (Graft). - برنامج إعادة تأهيل مكثف وموجه بعد الجراحة. |
| المخاطر المحتملة | - عدم استعادة الثبات الكامل (خيانة الركبة المتكررة). - زيادة خطر إصابات الغضروف الهلالي أو خشونة المفاصل على المدى الطويل. - قد لا يتمكن المريض من العودة إلى مستوى النشاط السابق. |
- مخاطر الجراحة العامة (نزيف، عدوى، جلطات). - فشل الطعم أو عدم اندماجه. - محدودية في نطاق الحركة. - ألم في موقع أخذ الطعم. - طول فترة التعافي (6-12 شهر). |
| فترة التعافي | أسابيع إلى بضعة أشهر، مع استمرار التمارين الوقائية. | 6 إلى 12 شهراً أو أكثر للعودة الكاملة للرياضة، مع برنامج إعادة تأهيل صارم. |
| النجاح المتوقع | جيد للتمزقات الجزئية أو الأفراد الأقل نشاطاً. | مرتفع جداً (أكثر من 90%) في استعادة ثبات الركبة للرياضيين والأفراد النشطين. |
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي خياراً مناسباً لبعض الحالات، خاصةً:
* الأشخاص الذين يعانون من تمزقات جزئية في الرباط الصليبي الأمامي ولا يعانون من عدم ثبات كبير في الركبة.
* الأفراد الأقل نشاطاً بدنياً أو كبار السن الذين لا يشاركون في رياضات تتطلب حركات مفاجئة أو دوران.
* الأشخاص الذين لا يرغبون في الخضوع للجراحة لأسباب شخصية أو صحية.
مكونات العلاج التحفظي:
* الراحة وتعديل النشاط: تجنب الأنشطة التي تسبب الألم أو عدم الثبات.
* بروتوكول RICE: (Rest, Ice, Compression, Elevation) الراحة، الثلج، الضغط، والرفع للمساعدة في تقليل التورم والألم.
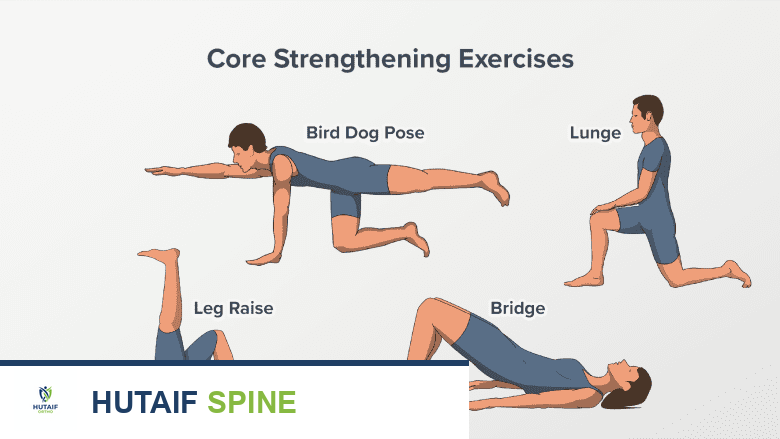
* العلاج الطبيعي (Physical Therapy): يركز على:
* استعادة نطاق الحركة الكامل: من خلال تمارين الإطالة والتعبئة.
* تقوية العضلات المحيطة بالركبة: خاصة عضلات الفخذ الأمامية والخلفية، وعضلات الورك والجذع، لتحسين ثبات الركبة.
* تمارين التوازن والتوافق العصبي العضلي (Proprioception): لتدريب الركبة على الاستجابة بشكل صحيح للحركات المفاجئة.
* استخدام دعامات الركبة (Bracing): قد يوصى بها لتوفير دعم إضافي للركبة أثناء الأنشطة.
على الرغم من أن العلاج التحفظي يمكن أن يساعد في استعادة بعض الوظائف، إلا أنه لا يعيد الرباط الممزق إلى حالته الأصلية، وقد يظل هناك خطر من عدم الثبات المتكرر وإصابات الغضروف الهلالي على المدى الطويل.
2. العلاج الجراحي (إعادة بناء الرباط الصليبي الأمامي - ACL Reconstruction):
يُعد العلاج الجراحي الخيار الأكثر شيوعاً وفعالية للرياضيين والأفراد النشطين الذين يعانون من تمزق كامل في الرباط الصليبي الأمامي، أو أولئك الذين يعانون من عدم ثبات وظيفي يؤثر على جودة حياتهم. الهدف من الجراحة هو استعادة ثبات الركبة ومنع المزيد من التلف للمفصل.
الأستاذ الدكتور محمد هطيف هو الرائد في إجراء هذه الجراحات المعقدة في اليمن، ويستخدم أحدث التقنيات لضمان أفضل النتائج لمرضاه.
أ. متى تكون الجراحة ضرورية؟
- التمزق الكامل للرباط الصليبي الأمامي.
- الرياضيون والأشخاص النشطون الذين يرغبون في العودة إلى رياضاتهم.
- الشعور المتكرر بعدم الثبات أو "خيانة الركبة".
- وجود إصابات مصاحبة أخرى في الركبة، مثل تمزقات الغضروف الهلالي أو إصابات الأربطة الأخرى.
- الشباب والأشخاص الذين يعتمدون على وظيفة الركبة الكاملة في حياتهم اليومية.
ب. تقنيات الجراحة المتقدمة التي يستخدمها الدكتور محمد هطيف:
- جراحة المفاصل بالمنظار (Arthroscopy 4K):
> هذه هي التقنية القياسية لإعادة بناء الرباط الصليبي. يقوم الدكتور هطيف بإجراء شقوق صغيرة جداً حول الركبة، ويقوم بإدخال كاميرا صغيرة (منظار) وأدوات جراحية دقيقة. توفر تقنية 4K رؤية فائقة الوضوح داخل المفصل، مما يسمح للجراح بالعمل بدقة متناهية وبأقل تدخل جراحي ممكن. هذا يقلل من الألم بعد الجراحة، ويقلل من فترة التعافي، ويترك ندوباً صغيرة. - الجراحة المجهرية (Microsurgery):
> على الرغم من أن إعادة بناء الرباط الصليبي ليست "جراحة مجهرية" بالمعنى التقليدي، إلا أن الدقة التي يتبعها الدكتور هطيف في إعداد الطعم، وتحديد مواضع الأنفاق العظمية، وتثبيت الرباط الجديد، تستفيد من مبادئ الدقة المتناهية التي يتمتع بها في الجراحة المجهرية، مما يضمن أفضل النتائج الوظيفية.
ج. أنواع الطعوم (Grafts) المستخدمة في إعادة البناء:
يتم استبدال الرباط الصليبي الممزق بطعم (نسيج جديد) يتم الحصول عليه من مصادر مختلفة:
1. الطعم الذاتي (Autograft): يؤخذ من جسم المريض نفسه. هذا هو الخيار الأكثر شيوعاً ويفضله معظم الجراحين، بما في ذلك الدكتور هطيف، لأنه يقلل من خطر الرفض ويوفر قوة بيولوجية ممتازة.
* طعم وتر الرضفة (Patellar Tendon Graft - BTB): يؤخذ جزء من وتر الرضفة مع قطعتين صغيرتين من العظم من الرضفة وقصبة الساق. يعتبر قوياً ويوفر تثبيتاً عظمياً سريعاً، لكن قد يسبب ألماً في مقدمة الركبة.
* طعم أوتار المأبض (Hamstring Tendon Graft - Semitendinosus & Gracilis): يؤخذ وتران من عضلات الفخذ الخلفية. يتم طيهما لزيادة القوة. يتميز بألم أقل في موقع أخذ الطعم، لكن قد يستغرق الاندماج العظمي وقتاً أطول.
* طعم وتر العضلة الرباعية (Quadriceps Tendon Graft): يؤخذ جزء من وتر العضلة الرباعية فوق الرضفة. يوفر طعماً قوياً وكبيراً، ويُعد خياراً متزايد الشعبية.
2. الطعم الخيفي (Allograft): يؤخذ من متبرع متوفى. يمكن أن يقلل من ألم موقع أخذ الطعم ويقصر وقت الجراحة، لكنه يحمل مخاطر نظرية لنقل الأمراض (وإن كانت منخفضة جداً مع الفحص الدقيق) وقد يكون أقل قوة بيولوجياً. يُستخدم غالباً في الحالات المعقدة أو المراجعات الجراحية.
سيناقش الدكتور هطيف معك الخيار الأنسب للطعم بناءً على عمرك، مستوى نشاطك، وأهدافك.
د. خطوات عملية إعادة بناء الرباط الصليبي بالمنظار (ACL Reconstruction):
- التخدير: يتم تخدير المريض (غالباً تخدير نصفي أو عام).
- التحضير: يتم تنظيف وتعقيم الركبة المصابة وتغطيتها بمفارش جراحية معقمة.
- أخذ الطعم (Graft Harvesting): إذا كان الطعم ذاتياً، يتم عمل شق صغير لأخذ الوتر المناسب (مثلاً من أوتار المأبض أو وتر الرضفة). يتم إعداد الطعم ليناسب الرباط الجديد.
- الوصول بالمنظار: يتم عمل شقين أو ثلاثة شقوق صغيرة (حوالي 1 سم) حول الركبة. يتم إدخال المنظار (الكاميرا) في أحد الشقوق، والأدوات الجراحية في الشقوق الأخرى.
- تنظيف المفصل: يقوم الدكتور هطيف بإزالة بقايا الرباط الصليبي الممزق وتنظيف المفصل من أي أنسجة تالفة أو دم متجلط. ويتم أيضاً علاج أي إصابات مصاحبة مثل تمزقات الغضروف الهلالي.
- حفر الأنفاق العظمية: يتم حفر نفقين صغيرين في العظم: أحدهما في عظم الفخذ والآخر في قصبة الساق، في المواقع التشريحية الدقيقة للرباط الصليبي الأصلي. الدقة في هذه الخطوة حاسمة لضمان ثبات الرباط الجديد.
- تمرير الطعم وتثبيته: يتم سحب الطعم الجديد عبر الأنفاق العظمية وتثبيته بإحكام باستخدام مسامير، أزرار، أو غيرها من أدوات التثبيت المتطورة.
- التحقق من الثبات: يقوم الدكتور هطيف بتحريك الركبة لعدة مرات للتأكد من أن الرباط الجديد ثابت ومستقر، وأن نطاق الحركة طبيعي.
- إغلاق الشقوق: يتم إغلاق الشقوق
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
