الخلاصة الطبية السريعة: عملية دمج مفصل الركبة، أو إيثاق الركبة (Knee Arthrodesis)، هي إجراء جراحي معقد يهدف إلى لحام عظام الفخذ والقصبة معاً لتكوين دعامة عظمية واحدة صلبة ومستقرة. تُستخدم هذه الجراحة كحل نهائي وإنقاذي لتخفيف الألم الشديد وتوفير الاستقرار الحركي، خاصة بعد الفشل المتكرر لعمليات تغيير المفصل الصناعي، أو في حالات العدوى البكتيرية الشديدة، أو فقدان العظام الواسع.
مقدمة شاملة عن عملية دمج مفصل الركبة (إيثاق الركبة)
تُعد عملية دمج مفصل الركبة، والتي تُعرف في القاموس الطبي باسم "إيثاق المفصل"، واحدة من الإجراءات الجراحية العريقة والمفصلية في تاريخ جراحة العظام والكسور. تاريخياً، كانت هذه العملية تُجرى على نطاق واسع لعلاج عدم الاستقرار الشديد والتشوهات الناتجة عن أمراض مزمنة مثل شلل الأطفال أو السل العظمي. ومع التطور الهائل في الطب الحديث والنجاح الساحق الذي حققته عمليات تغيير مفصل الركبة الصناعي، أصبح اللجوء إلى دمج المفصل نادراً كخيار أولي.
ولكن، في عالم جراحة العظام المعقد، تُعتبر هذه العملية اليوم بمثابة "الإجراء الإنقاذي" النهائي والحاسم. يُلجأ إليها عندما تستنفد كافة الخيارات الطبية والجراحية الأخرى، خاصة للمرضى الذين يعانون من ألم مبرح ومستمر يعيق حياتهم، أو أولئك الذين لم يعودوا مرشحين لعمليات إعادة بناء المفصل أو تركيب المفاصل الصناعية المعقدة. الهدف الأساسي من هذه الجراحة ليس استعادة حركة الركبة (الثني والفرد)، بل توفير طرف سفلي مستقر تماماً، قوي يتحمل وزن الجسم، وخالٍ كلياً من الألم، مما يتيح للمريض العودة إلى المشي بثبات وممارسة أنشطة حياته اليومية باستقلالية.
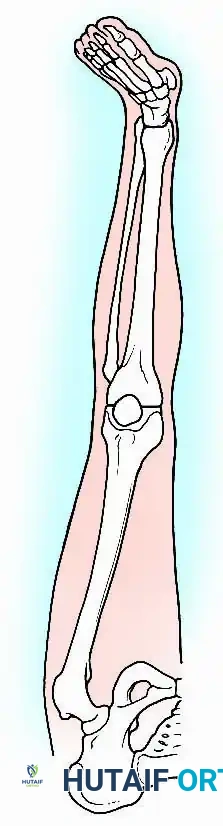
التشريح الدقيق للركبة وأهمية الاستقرار الحيوي الميكانيكي
لفهم طبيعة هذه الجراحة، يجب أولاً النظر في تشريح الركبة. يتكون مفصل الركبة الطبيعي من التقاء ثلاث عظام رئيسية وهي: عظمة الفخذ (Femur)، وعظمة القصبة أو الساق (Tibia)، والرضفة أو صابونة الركبة (Patella). في الحالة الطبيعية والصحية، ينزلق هذا المفصل بسلاسة فائقة بفضل الغضاريف المبطنة للأسطح والسائل الزليلي الذي يعمل كمشحم طبيعي، مما يسمح بثني وفرد الساق وامتصاص الصدمات أثناء المشي والركض.
في عملية دمج مفصل الركبة، تتغير هذه الديناميكية بالكامل. يقوم الجراح المتخصص بإزالة كافة الغضاريف التالفة، والأنسجة الملتهبة، والأسطح المفصلية المتبقية (أو الأجزاء المعدنية في حال وجود مفصل صناعي سابق). ثم يضع نهايات عظمة الفخذ وعظمة القصبة معاً في وضعية محددة بدقة هندسية لتلتحم بمرور الوقت وتصبح عظمة واحدة متصلة.
لضمان أفضل وظيفة حيوية وميكانيكية للمريض بعد الجراحة، ولتجنب الإجهاد على مفاصل الورك والكاحل والعمود الفقري، لا يتم دمج الركبة في وضع مستقيم تماماً (صفر درجة)، بل يقوم الجراح بضبط الزوايا التالية بدقة فائقة:
* الزاوية الانثنائية (Flexion): من صفر إلى 15 درجة. هذا الانثناء البسيط ضروري جداً للمساعدة في رفع القدم عن الأرض أثناء مرحلة التأرجح في المشي، ويجعل الجلوس أكثر راحة.
* الزاوية الأروحية (Valgus): من 5 إلى 8 درجات لاستعادة المحور الميكانيكي الطبيعي للساق، مما يضمن توزيع وزن الجسم بشكل متساوٍ.
* الدوران الخارجي (External Rotation): يتم ضبطه بحوالي 5 إلى 10 درجات ليتطابق مع المشية الطبيعية للإنسان.
الأسباب والدواعي الطبية لإجراء عملية دمج الركبة
لا يتم اتخاذ قرار إجراء إيثاق الركبة بسهولة، بل يأتي بعد تقييم دقيق وشامل لحالة المريض. تشمل الأسباب الرئيسية التي تستدعي هذا التدخل الجراحي ما يلي:
1. فشل المفصل الصناعي المتكرر والعدوى (Periprosthetic Joint Infection)
يُعد هذا هو السبب الأكثر شيوعاً في العصر الحديث. عندما يتعرض المفصل الصناعي لعدوى بكتيرية شرسة وعميقة لا تستجيب للمضادات الحيوية أو لعمليات التنظيف الجراحي المتكررة، يصبح من المستحيل تركيب مفصل صناعي جديد. في هذه الحالة، إزالة المفصل الملوث ودمج العظام هو الحل الوحيد للقضاء على العدوى وإنقاذ الطرف من البتر.
2. الفقدان العظمي الشديد (Severe Bone Loss)
في بعض الحالات، سواء بسبب هشاشة العظام المتقدمة، أو الحوادث المرورية المروعة، أو الفشل المتكرر للمفاصل الصناعية، يفقد المريض كمية هائلة من المخزون العظمي في منطقة الركبة. هذا الفقدان يجعل من المستحيل تثبيت أي مفصل صناعي جديد بشكل آمن، ليكون الدمج هو الخيار الأوحد لتوفير دعامة صلبة.
3. فشل آلية الباسطة (Extensor Mechanism Failure)
تعتمد الركبة في قدرتها على الفرد على "الآلية الباسطة" التي تشمل العضلة الرباعية الأمامية، وتر الرضفة، والرضفة نفسها. إذا تمزقت هذه المنظومة بالكامل ولم يعد من الممكن إصلاحها جراحياً، فإن الركبة تفقد قدرتها على تحمل الوزن وتنهار عند الوقوف. الدمج هنا يوفر الثبات الميكانيكي البديل.
4. المفاصل العصبية (مفصل شاركو - Charcot Joint)
المرضى الذين يعانون من تلف الأعصاب الطرفية (غالباً بسبب مرض السكري المتقدم أو الزهري العصبي) يفقدون الإحساس بالألم والوعي المكاني في الركبة. يؤدي هذا إلى تدمير سريع وكامل للمفصل دون أن يشعر المريض. المفاصل الصناعية تفشل سريعاً في هذه الحالات، ويكون الدمج هو الحل الأمثل.
5. أورام العظام
بعد الاستئصال الجراحي الواسع للأورام الخبيثة أو الحميدة العدوانية حول الركبة، قد تكون الخيارات الترميمية محدودة، ويُفضل الدمج لضمان بقاء الطرف حياً ووظيفياً.
مقارنة: دمج الركبة مقابل إعادة تغيير المفصل الصناعي
كثيراً ما يتساءل المرضى عن الفرق بين محاولة تركيب مفصل صناعي جديد (مراجعة) وبين دمج الركبة. يوضح الجدول التالي الفروق الجوهرية:
| وجه المقارنة | إعادة تغيير المفصل الصناعي (Revision) | عملية دمج الركبة (Arthrodesis) |
|---|---|---|
| الهدف الأساسي | استعادة الحركة وتخفيف الألم | توفير الثبات التام والقضاء على الألم والعدوى |
| نطاق الحركة بعد الجراحة | يمكن ثني وفرد الركبة (بدرجات متفاوتة) | لا توجد حركة في الركبة (مفصل ثابت كقطعة واحدة) |
| خطر تكرار العدوى | مرتفع في حال وجود تاريخ لعدوى سابقة | منخفض جداً بعد التئام العظام |
| القدرة على تحمل الأعمال الشاقة | محدودة، ويُمنع حمل الأوزان الثقيلة | ممتازة، العظمة المدمجة قوية جداً وتتحمل الإجهاد |
| الجلوس في الأماكن الضيقة | طبيعي ومريح | يتطلب مساحة لمد الساق المدمجة |
| معدل النجاح طويل الأمد | يعتمد على جودة العظام والعضلات | دائم مدى الحياة بمجرد التئام العظم بالكامل |
الأستاذ الدكتور محمد هطيف: المرجعية الأولى لجراحة العظام والمفاصل في اليمن
عندما يتعلق الأمر بجراحات معقدة وإنقاذية مثل عملية دمج مفصل الركبة، فإن اختيار الجراح هو العامل الأكثر حسماً في نجاح العملية. يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بكلية الطب جامعة صنعاء، الاسم الأبرز والمرجعية الطبية الأولى في اليمن في هذا التخصص الدقيق.
بخبرة تمتد لأكثر من 20 عاماً في غرف العمليات، يجمع البروفيسور هطيف بين المعرفة الأكاديمية العميقة والمهارة الجراحية الفائقة. يتميز الدكتور هطيف بإتقانه لأحدث التقنيات العالمية، بما في ذلك الجراحات الميكروسكوبية، والمناظير بدقة 4K، وعمليات استبدال المفاصل المعقدة ومراجعتها.
ما يميز الأستاذ الدكتور محمد هطيف ليس فقط مهارته بالمشرط، بل الأمانة الطبية والصدق المطلق مع مرضاه. فهو يجري تقييماً دقيقاً لكل حالة، ولا ينصح بالتدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لمصلحة المريض. في حالات الفشل المعقد للمفاصل، يعتبر الدكتور هطيف الملاذ الآمن للمرضى في صنعاء وعموم اليمن، حيث يقدم حلولاً جراحية مخصصة تضمن القضاء على الألم واستعادة القدرة على المشي.
التقنيات الجراحية المستخدمة في إيثاق الركبة
تتعدد الطرق الجراحية لتثبيت عظام الفخذ والقصبة معاً حتى يحدث الالتئام العظمي. يختار الأستاذ الدكتور محمد هطيف التقنية الأنسب بناءً على حالة العظام، وجود عدوى من عدمه، والتاريخ الطبي للمريض:
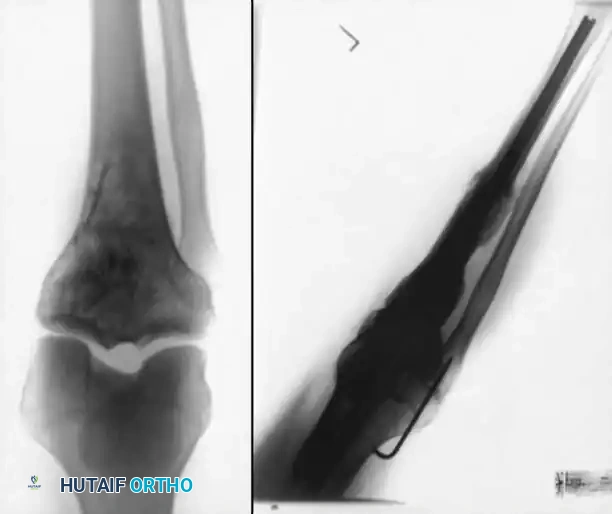
1. التثبيت باستخدام المسمار النخاعي (Intramedullary Nailing)
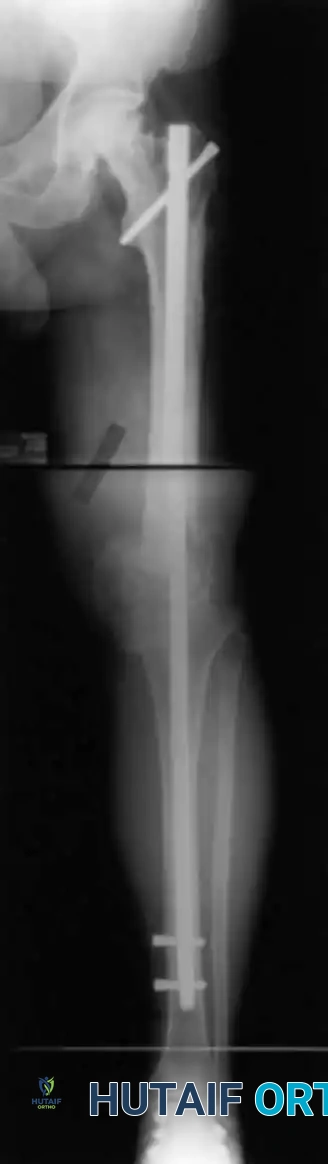
تُعد هذه التقنية "المعيار الذهبي" (Gold Standard) والأكثر شيوعاً ونجاحاً لدمج الركبة. يتم إدخال مسمار معدني طويل وقوي (مصنوع من التيتانيوم عادة) داخل التجويف النخاعي لعظمة الفخذ ويمتد ليعبر الركبة ويدخل في التجويف النخاعي لعظمة القصبة.
* المميزات: توفر ثباتاً ميكانيكياً هائلاً، وتسمح للمريض بالبدء في تحميل الوزن على الساق في وقت مبكر جداً. نسبة الالتئام بها عالية جداً.
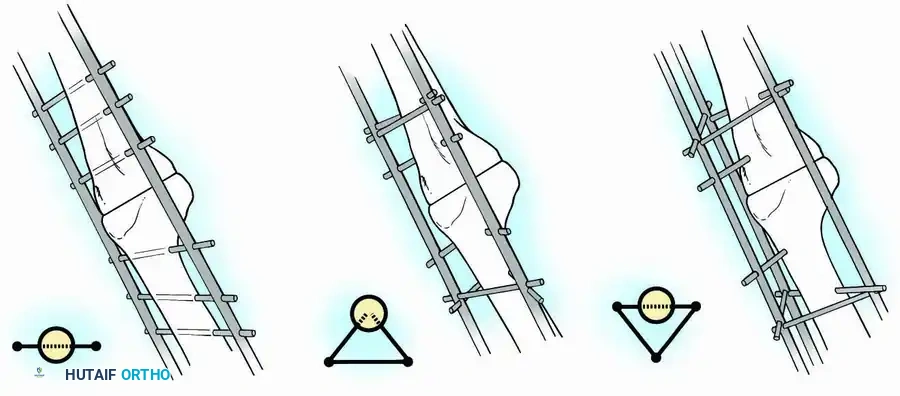
2. التثبيت الخارجي (External Fixation)
تُستخدم هذه التقنية بشكل رئيسي عندما تكون هناك عدوى نشطة وشديدة في الركبة. لا يمكن وضع معدن داخلي (مثل المسمار النخاعي) في بيئة ملوثة بالبكتيريا. لذا، يتم استخدام جهاز تثبيت خارجي (مثل جهاز إليزاروف الإطاري أو المثبتات الأحادية). يتم إدخال دبابيس معدنية في العظام من خلال الجلد، وتُربط بهيكل خارجي يثبت الركبة.
* المميزات: يسمح بالوصول المباشر للجرح لتنظيفه وعلاج العدوى، ويمكن من خلاله ضغط نهايات العظام لتعزيز الالتئام.
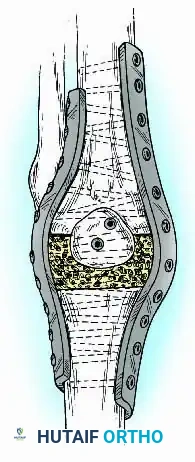
3. الشرائح والمسامير (Plates and Screws)
في حالات نادرة، خاصة عندما يكون هناك تشوه في القناة النخاعية يمنع استخدام المسمار، يمكن استخدام شرائح معدنية مزدوجة تثبت على السطح الخارجي للعظام بمسامير قوية.
* العيوب: تتطلب شقاً جراحياً كبيراً، ولا تسمح بتحميل الوزن المبكر مقارنة بالمسمار النخاعي.
التحضير المسبق لعملية دمج الركبة
نجاح الجراحة يبدأ من التحضير الدقيق. تحت إشراف فريق الدكتور محمد هطيف، يمر المريض بعدة خطوات تحضيرية:
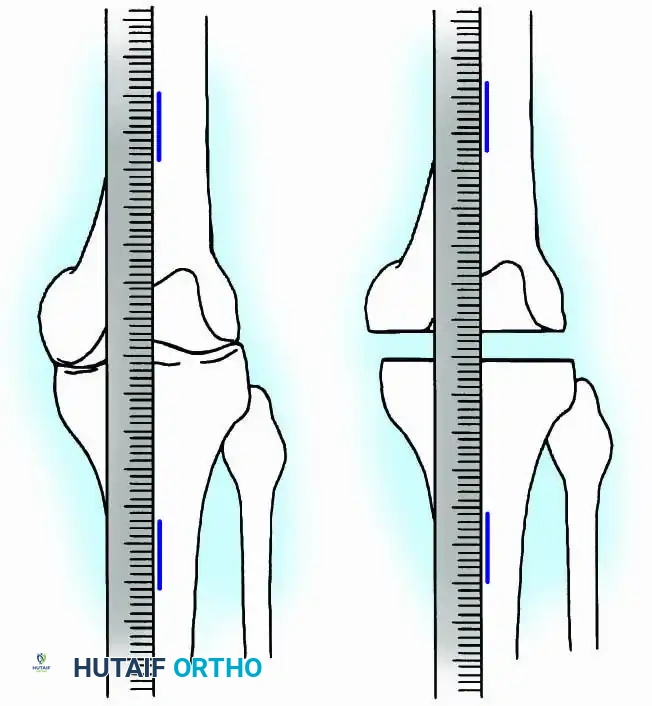
1. التقييم الإشعاعي الشامل: إجراء صور أشعة سينية (X-Rays) عادية وطويلة للساقين لتحديد المحور الميكانيكي، بالإضافة إلى الأشعة المقطعية (CT Scan) لتقييم المخزون العظمي المتبقي.
2. التحاليل المخبرية: فحوصات دم شاملة، وخاصة مؤشرات الالتهاب (ESR و CRP) للتأكد من خلو الجسم من العدوى النشطة، أو لتحديد نوع البكتيريا لاختيار المضاد الحيوي المناسب.
3. تعديل الأدوية: إيقاف الأدوية المسيلة للدم (مثل الأسبرين) قبل الجراحة بأيام، وضبط مستويات السكر في الدم للمرضى المصابين بالسكري لضمان التئام الجروح.
4. التهيئة النفسية: شرح مفصل للمريض عن شكل الحياة بـ "ركبة مدمجة وثابتة"، والتأكيد على أن الهدف هو القضاء على الألم المبرح.
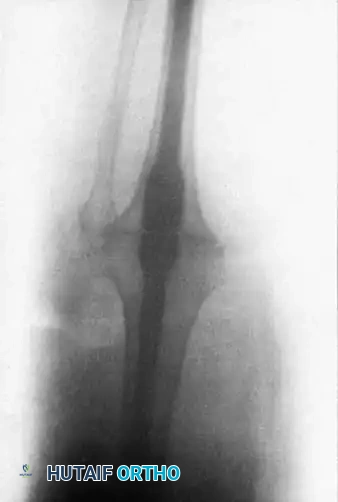
خطوات العملية الجراحية بالتفصيل
تُجرى عملية دمج مفصل الركبة تحت التخدير العام أو النصفي، وتستغرق عادة ما بين ساعتين إلى أربع ساعات، وتتضمن الخطوات التالية:
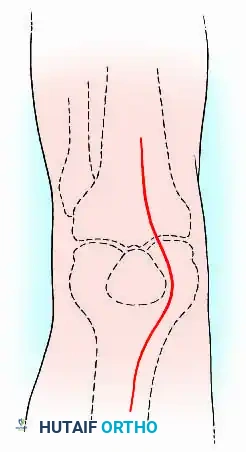
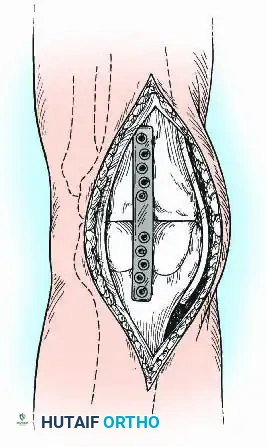
- الشق الجراحي: يتم عمل شق طولي أمامي فوق الركبة.
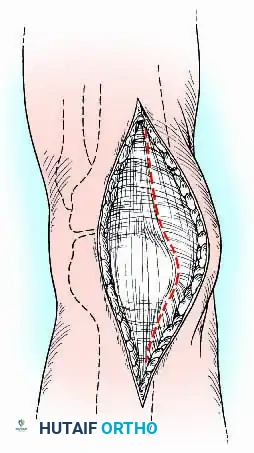
- التنظيف والإزالة (Debridement): يقوم الجراح بإزالة المفصل الصناعي القديم والأسمنت العظمي (إن وجد)، ويستأصل كافة الأنسجة الملتهبة والغضاريف التالفة للوصول إلى عظم حي ينزف وصحي.
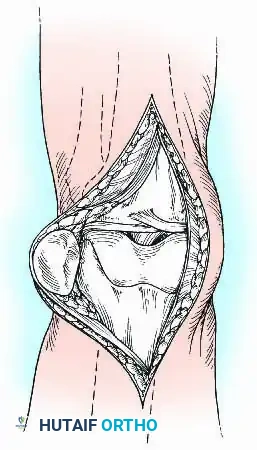
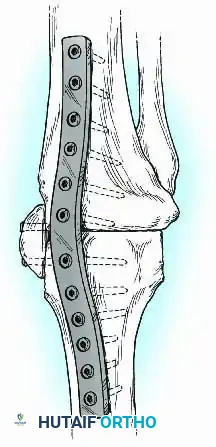
- تجهيز أسطح العظام: يتم قص نهايات عظمة الفخذ والقصبة بشكل مسطح ودقيق لتتطابق تماماً مع بعضها البعض بالزوايا المذكورة سابقاً (انثناء بسيط وميلان أروح).
- الترقيع العظمي (Bone Grafting): لتعزيز وتسريع عملية الالتئام، قد يضيف الجراح طعوماً عظمية (تؤخذ من حوض المريض أو من بنك العظام) في الفراغات بين العظمتين.
- التثبيت النهائي: يتم إدخال المسمار النخاعي أو تركيب المثبت الخارجي لضغط العظمتين معاً بقوة.
- إغلاق الجرح: تُغلق الأنسجة والجلد بعناية، وتُوضع أنابيب تصريف لسحب الدم الزائد.
برنامج التأهيل والعلاج الطبيعي بعد الجراحة
التعافي من عملية إيثاق الركبة يتطلب صبراً والتزاماً تاماً بتعليمات الطبيب. الجدول التالي يوضح مسار التعافي النموذجي:
| المرحلة الزمنية | التطورات والتعليمات الطبية | أهداف العلاج الطبيعي |
|---|---|---|
| الأسبوع الأول إلى الثاني | البقاء في المستشفى لبضعة أيام. السيطرة على الألم. مراقبة الجرح وتغيير الضمادات. | تمارين التنفس، تحريك الكاحل لتجنب الجلطات، البدء في المشي باستخدام عكازات دون تحميل الوزن على الساق المدمجة. |
| من أسبوعين إلى 6 أسابيع | إزالة الغرز الجراحية. استمرار استخدام العكازات أو المشاية (Walker). | تقوية عضلات الورك والكاحل. السماح بتحميل جزئي للوزن (Touch-down weight bearing) حسب توجيهات الجراح. |
| من 6 أسابيع إلى 3 أشهر | إجراء أشعة سينية لتقييم بداية التئام العظام (Callus formation). | زيادة تحميل الوزن تدريجياً. التدرب على المشي الصحيح والتعامل مع الساق المستقيمة في الأنشطة اليومية. |
| من 3 أشهر إلى 6 أشهر | الالتئام العظمي الكامل (في معظم الحالات). إمكانية التخلي عن العكازات. | العودة إلى معظم الأنشطة اليومية الطبيعية، القيادة (بشروط)، والمشي لمسافات طويلة دون ألم. |
المخاطر والمضاعفات المحتملة وكيفية تجنبها
كأي جراحة كبرى، تحمل عملية دمج الركبة بعض المخاطر، ولكن مع خبرة الأستاذ الدكتور محمد هطيف، يتم تقليل هذه النسب إلى الحد الأدنى:
- عدم التئام العظام (Non-union): وهو التحدي الأكبر. قد لا تلتحم العظام وتصبح كتلة واحدة. التدخين يُعد العدو الأول لالتئام العظام. يُلزم الدكتور هطيف مرضاه بالتوقف التام عن التدخين قبل وبعد الجراحة.
- تكرار العدوى: خاصة في الحالات التي كان سبب الدمج فيها هو التلوث البكتيري. يتم التعامل مع هذا بإعطاء كورس مكثف ومطول من المضادات الحيوية الوريدية.
- قصر الطرف المدمج (Leg Length Discrepancy): بسبب إزالة الغضاريف والمفصل التالف، قد تصبح الساق المدمجة أقصر بحوالي 1 إلى 3 سنتيمترات. هذا في الواقع أمر إيجابي ومقصود طبياً، حيث أن الساق الأقصر قليلاً يسهل تأرجحها ورفعها عن الأرض أثناء المشي دون أن يتعثر المريض، ويمكن تعويض النقص البسيط بفرش حذاء طبي (Shoe lift).
الحياة اليومية والتعايش مع ركبة مدمجة (ثابتة)
إن العيش بركبة لا تنثني يتطلب بعض التعديلات النمطية، لكن معظم المرضى يعبرون عن رضاهم التام بسبب تخلصهم النهائي من الألم المبرح.
* المشي: سيمشي المريض بشكل طبيعي تقريباً ولكن مع حركة تأرجح بسيطة من الورك.
* الجلوس: يتطلب الجلوس في الأماكن العامة (مثل دور السينما أو الطائرات) اختيار مقاعد في الممرات لمد الساق.
* القيادة: إذا كانت الركبة المدمجة هي اليسرى، يمكن للمريض قيادة سيارة أوتوماتيكية بسهولة. أما إذا كانت اليمنى، فقد يتطلب الأمر تعديلات خاصة على دواسات السيارة.
* الأحذية: استخدام أحذية ذات نعل ممتص للصدمات لتخفيف الضغط عن مفاصل الورك والكاحل السليمة.
قصص نجاح من عيادة الأستاذ الدكتور محمد هطيف
تزخر سجلات الأستاذ الدكتور محمد هطيف في صنعاء بقصص نجاح مبهرة لمرضى فقدوا الأمل. إحدى الحالات كانت لمريض يبلغ من العمر 65 عاماً، عانى من فشل متكرر وعدوى صديدية في مفصل الركبة الصناعي لثلاث مرات متتالية. كان المريض مقعداً على كرسي متحرك ويواجه خطر البتر.
بعد تقييم دقيق من قبل البروفيسور هطيف، تم اتخاذ القرار بإجراء عملية دمج للركبة باستخدام مسمار نخاعي طويل مع ترقيع عظمي مكثف وعلاج مضاد للبكتيريا. بعد 4 أشهر من الجراحة، التأمت العظام بالكامل. المريض اليوم يمشي على قدميه دون عكازات، يمارس حياته باستقلالية تامة، والأهم من ذلك: بدون أي ألم. هذه النتائج تعكس المهارة الاستثنائية والقرار الطبي الصائب الذي يتميز به الدكتور هطيف.
الأسئلة الشائعة (FAQ) حول عملية دمج مفصل الركبة
1. هل عملية دمج الركبة مؤلمة؟
الألم بعد الجراحة مباشرة أمر طبيعي ويتم السيطرة عليه بالأدوية والمسكنات القوية. لكن الهدف الأساسي من العملية هو القضاء على الألم المزمن الناتج عن احتكاك العظام أو العدوى. بمجرد التئام العظام، يصبح المفصل المدمج خالياً من الألم تماماً.
2. كم يستغرق العظم ليلتئم بشكل كامل بعد الدمج؟
في المتوسط، يستغرق الالتئام العظمي الكامل من 3 إلى 6 أشهر، وقد يمتد لفترة أطول في بعض الحالات المكتسبة مثل مرضى السكري أو المدخنين.
3. هل سأتمكن من القيادة بعد العملية؟
نعم، يمكن القيادة. إذا كانت الركبة المدمجة هي اليسرى والسيارة أوتوماتيكية، يمكنك القيادة بمجرد التئام العظم والسماح لك طبياً. إذا كانت اليمنى، قد تحتاج لتعديل دواسات الوقود والفرامل لتناسب وضعيتك.
4. هل ستصبح ساقي أقصر بعد عملية الدمج؟
نعم، من المتوقع أن تقصر الساق بمقدار 1.5 إلى 3 سم. هذا القصر المعتمد طبياً يمنع تعثر المريض أثناء المشي بساق مستقيمة. يمكن تعويض هذا الفارق بسهولة باستخدام ضبان طبي داخل الحذاء.
5. هل يمكن التراجع عن عملية دمج الركبة وتركيب مفصل صناعي لاحقاً؟
طبياً، بمجرد دمج العظام لتصبح كتلة واحدة صلبة، يُعتبر الإجراء نهائياً ولا رجعة فيه (Irreversible). محاولة فصل العظام لتركيب مفصل صناعي بعد الدمج تحمل مخاطر هائلة ونسبة فشل مرتفعة جداً، ولا يُنصح بها إطلاقاً.
6. لماذا يُعتبر الأستاذ الدكتور محمد هطيف الخيار الأفضل لهذه الجراحة في اليمن؟
لأنه يجمع بين أعلى الدرجات الأكاديمية (أستاذ بجامعة صنعاء) وخبرة عملية تزيد عن عقدين في التعامل مع أعقد إصابات العظام وفشل المفاصل. استخدامه للتقنيات الحديثة، بالإضافة إلى التزامه الصارم بالأمانة الطبية، يجعله الجراح الأكثر ثقة محلياً وإقليمياً.
7. كيف يمكنني النوم بشكل مريح بعد العملية؟
في الأسابيع الأولى، يُفضل النوم على الظهر مع
خشونة الركبة وآلامها المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.. نلتزم بإعادتك لحياة خالية من الألم وحركة ركبة طبيعية.
