الخلاصة الطبية السريعة: شلل الأطفال (Poliomyelitis) هو عدوى فيروسية مدمرة تصيب الجهاز العصبي المركزي، وتحديداً الخلايا الحركية في الحبل الشوكي، مما يؤدي إلى ضعف أو شلل رخو دائم في العضلات. ورغم أن الفيروس قد تم القضاء عليه في العديد من الدول، إلا أن آثاره المتبقية (التشوهات العظمية والمفصلية) لا تزال تتطلب تدخلاً طبياً عالي التخصص. يتم علاج هذه المضاعفات في المراحل المتقدمة عبر تدخلات جراحية تقويمية دقيقة مثل نقل الأوتار، تحرير الأنسجة الرخوة، وتثبيت المفاصل، لتصحيح التشوهات في القدم والركبة والورك.
تساعد هذه التدخلات المريض على استعادة القدرة على الحركة، التخلي عن الأجهزة المساعدة، وتحسين جودة الحياة بشكل جذري. وفي اليمن، يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، كأفضل خبير ومرجع طبي في هذا المجال المعقد، بفضل خبرته التي تتجاوز 20 عاماً واستخدامه لأحدث التقنيات الجراحية.
مقدمة شاملة عن مرض شلل الأطفال وتأثيره الحركي
شلل الأطفال هو التهاب فيروسي حاد يصيب خلايا القرن الأمامي (Anterior Horn Cells) في الحبل الشوكي وبعض النوى الحركية في جذع الدماغ. على الرغم من أن إدخال لقاح شلل الأطفال والاستخدام الواسع النطاق له قد أدى إلى انخفاض هائل في معدلات الإصابة حول العالم، إلا أن التداعيات والآثار طويلة الأمد للمرض لا تزال تؤثر على حياة الملايين من الأشخاص الذين أصيبوا به في الماضي.
يترك هذا المرض أثراً بالغاً ومدمراً على الجهاز الحركي، حيث يؤدي إلى شلل رخو (Flaccid Paralysis) في العضلات. هذا الشلل لا يؤثر فقط على قوة العضلة، بل ينتج عنه اختلال شديد في التوازن العضلي حول المفاصل. العضلات السليمة تستمر في الانقباض والنمو، بينما تضمر العضلات المشلولة، مما يؤدي بمرور الوقت إلى تشوهات عظمية ومفصلية معقدة تتطلب تدخلاً طبياً متخصصاً في جراحة العظام المتقدمة.
التشريح المرضي: كيف يدمر الفيروس الجهاز الحركي؟
لفهم التشوهات التي يسببها شلل الأطفال، يجب أن نفهم آلية عمل الفيروس. يدخل الفيروس الجسم عن طريق الفم ويتكاثر في الأمعاء، ثم ينتقل عبر مجرى الدم ليصل إلى الجهاز العصبي المركزي.

بمجرد وصوله إلى الحبل الشوكي، يهاجم الفيروس الخلايا العصبية الحركية المسؤولة عن إرسال الإشارات إلى العضلات. عندما تموت هذه الخلايا، تفقد الألياف العضلية المرتبطة بها تغذيتها العصبية، مما يؤدي إلى:
1. الضمور العضلي (Muscle Atrophy): تتقلص العضلة وتفقد كتلتها.
2. الاستبدال الليفي (Fibrous Replacement): تتحول الأنسجة العضلية إلى أنسجة ليفية غير قادرة على الانقباض.
3. اختلال التوازن (Muscle Imbalance): تعمل العضلات السليمة والمقابلة للعضلات المشلولة بقوة غير متكافئة، مما يسحب المفاصل في اتجاهات غير طبيعية.
الأعراض والمراحل السريرية لشلل الأطفال
لا تظهر الأعراض بشكل مفاجئ في شكلها النهائي، بل يمر المريض بعدة مراحل سريرية تتطلب كل منها مقاربة طبية مختلفة.
1. المرحلة الحادة (Acute Phase)
تستمر من بضعة أيام إلى أسابيع. يعاني المريض من حمى، صداع، تيبس في الرقبة والظهر، وآلام شديدة في العضلات، يليها ظهور الشلل الرخو المفاجئ، وعادة ما يكون غير متماثل (يصيب طرفاً أكثر من الآخر).
2. مرحلة التعافي (Recovery Phase)
تستمر من 6 أشهر إلى سنتين. في هذه المرحلة، قد تتعافى بعض الخلايا العصبية التي لم تدمر بالكامل، ويحدث تحسن جزئي في قوة العضلات. دور طبيب العظام هنا هو العلاج التحفظي لمنع حدوث التشوهات باستخدام الجبائر والعلاج الطبيعي.
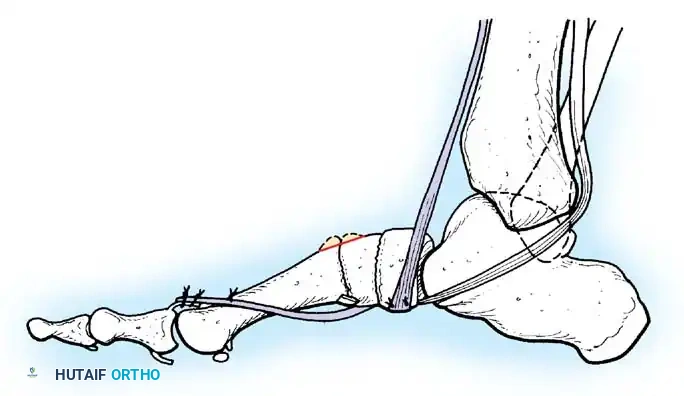
3. المرحلة المزمنة (Residual Phase)
تبدأ بعد مرور عامين من الإصابة، حيث يصبح الشلل نهائياً ولا يرجى أي تحسن عصبي إضافي. في هذه المرحلة تظهر التشوهات العظمية والمفصلية بشكل واضح، وهنا يبرز دور التدخل الجراحي التقويمي بقيادة خبراء مثل الأستاذ الدكتور محمد هطيف.

4. متلازمة ما بعد شلل الأطفال (Post-Polio Syndrome)
حالة تصيب بعض المرضى بعد عقود من الإصابة الأولية، وتتميز بظهور ضعف عضلي جديد، إرهاق شديد، وآلام في المفاصل. تتطلب هذه الحالة تقييماً دقيقاً لتخفيف العبء عن المفاصل المجهدة.
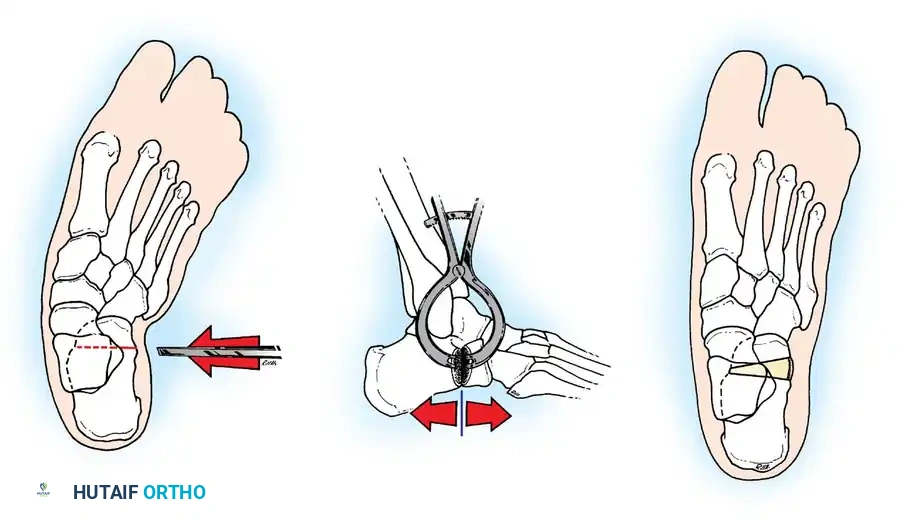
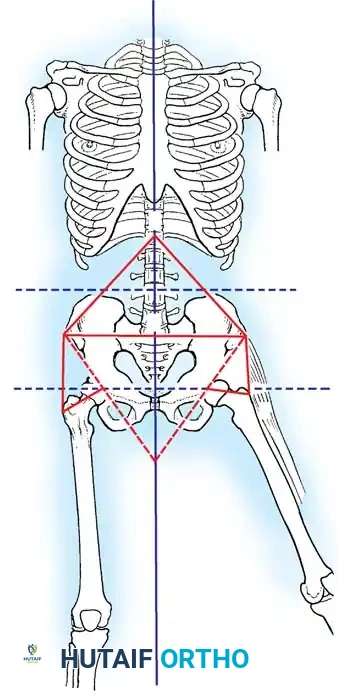
التشخيص الدقيق والتقييم الشامل
التقييم الدقيق هو حجر الزاوية في نجاح أي خطة علاجية لشلل الأطفال. يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل يتضمن:
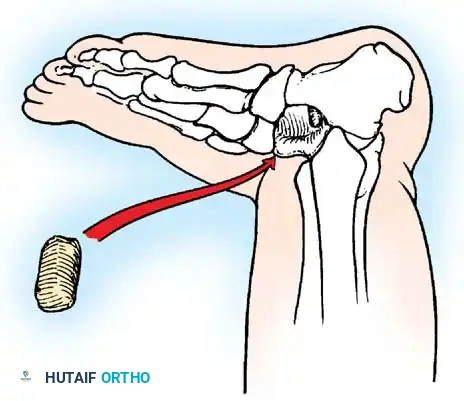
- الفحص السريري الحركي: تقييم قوة كل عضلة على حدة باستخدام مقياس قوة العضلات الطبي (من 0 إلى 5).
- تحليل المشي (Gait Analysis): مراقبة كيفية مشي المريض لتحديد المفاصل والعضلات التي تسبب العرج أو اختلال التوازن.
- القياسات العظمية: قياس التفاوت في طول الأطراف (Limb Length Discrepancy) والذي يعد شائعاً جداً في حالات شلل الأطفال.
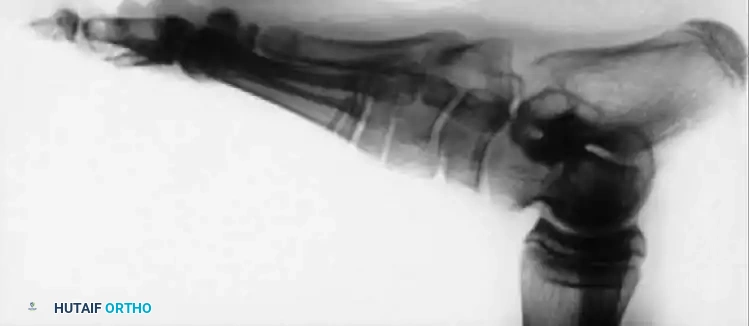
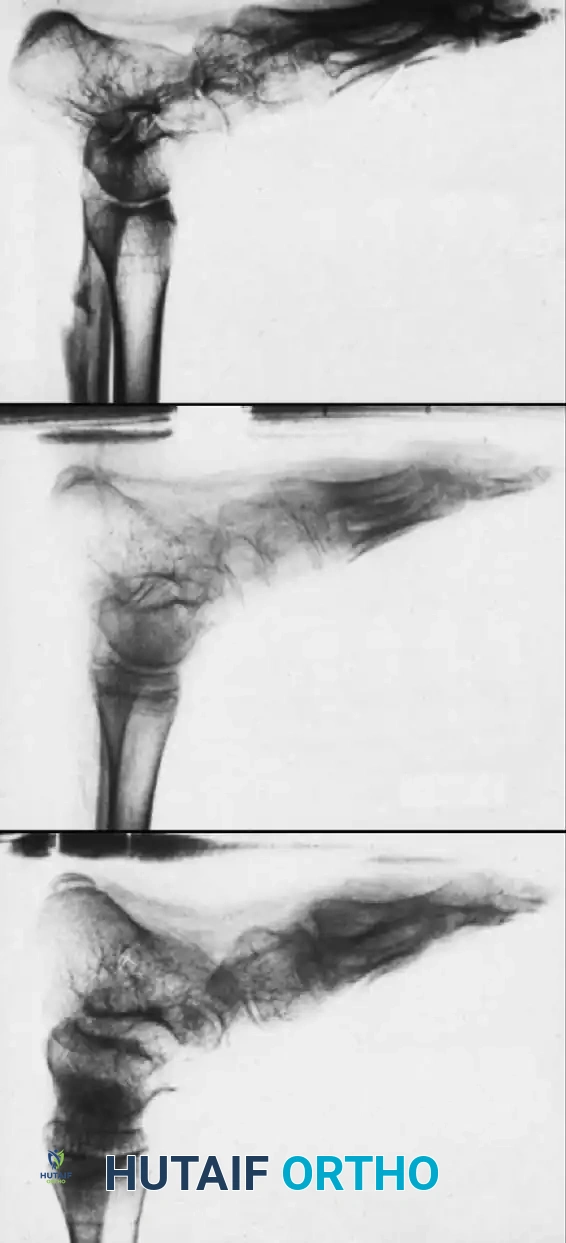
- التصوير الشعاعي (X-rays): صور أشعة دقيقة للمفاصل والعمود الفقري لتقييم التشوهات العظمية وانحرافات المحور.
- تخطيط كهربية العضل (EMG): لتأكيد حالة العضلات وتحديد العضلات التي لا تزال تحتفظ بتغذية عصبية جيدة ويمكن استخدامها في عمليات "نقل الأوتار".
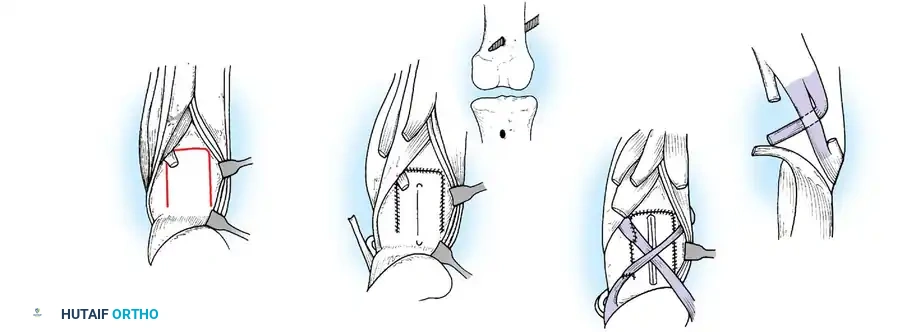
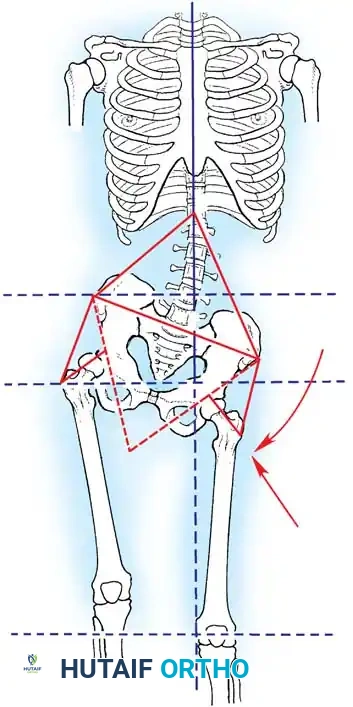
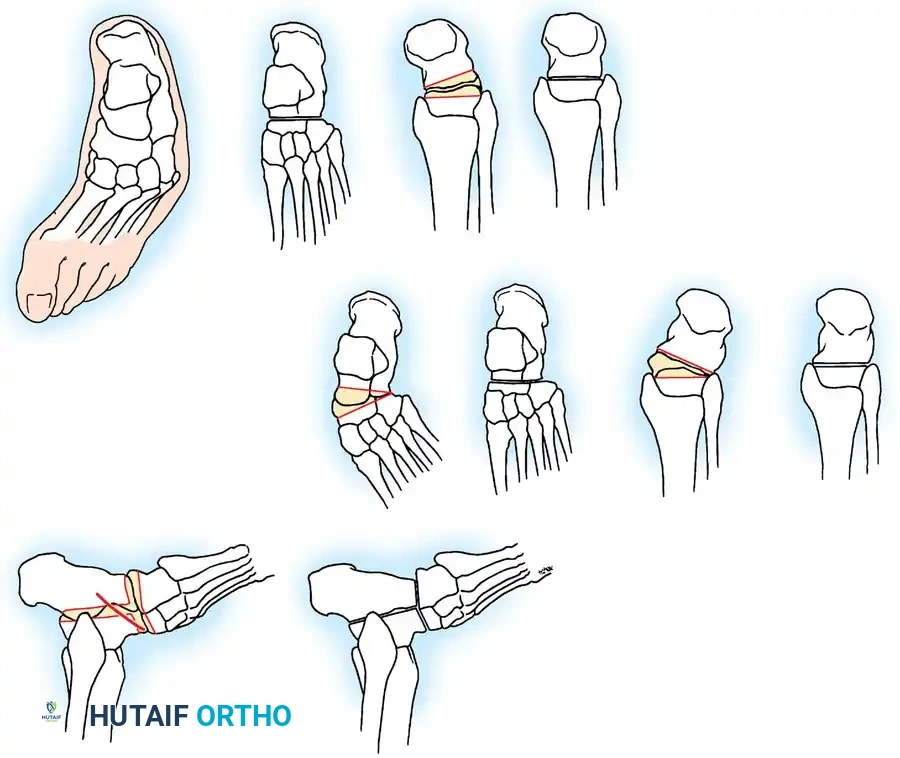
التشوهات العظمية الشائعة الناتجة عن شلل الأطفال
يؤثر شلل الأطفال بشكل رئيسي على الأطراف السفلية والعمود الفقري. إليك أبرز التشوهات التي يستقبلها د. محمد هطيف في عيادته بصنعاء:
تشوهات القدم والكاحل (Foot and Ankle Deformities)
وهي الأكثر شيوعاً وتشمل:
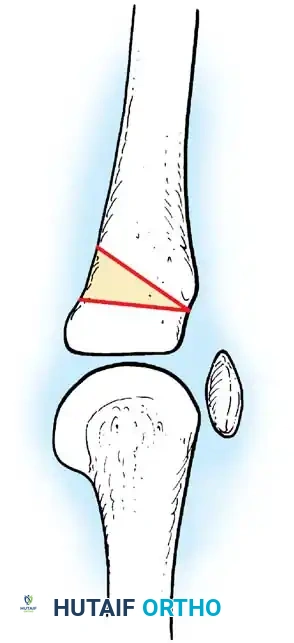
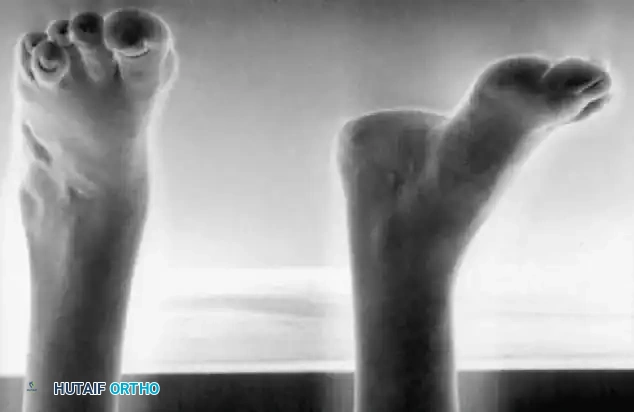
* سقوط القدم (Drop Foot): ضعف العضلات الرافعة للقدم، مما يجعل المريض يسحب قدمه أثناء المشي.
* القدم الجوفاء (Pes Cavus): تقوس شديد في باطن القدم.
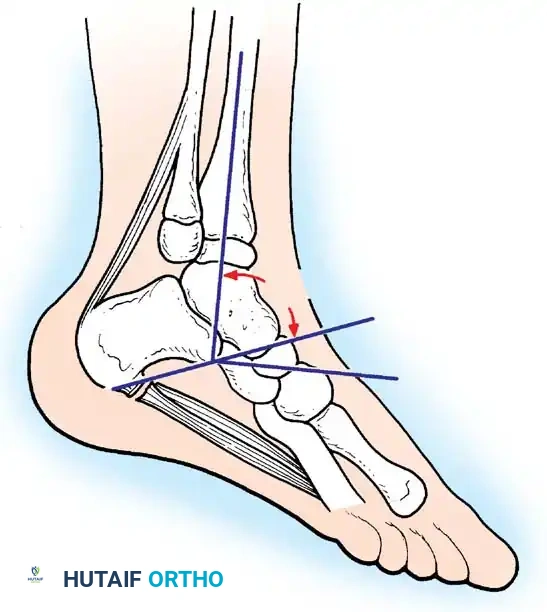
* القدم الروحاء/القفداء (Equinovarus): انحراف القدم للداخل والأسفل، مما يجبر المريض على المشي على الحافة الخارجية للقدم.
تشوهات الركبة (Knee Deformities)
- الركبة المتراجعة (Genu Recurvatum): انحناء الركبة للخلف بشدة بسبب ضعف عضلة الفخذ الرباعية.
- انحراف الركبة (Valgus/Varus): تقوس الركبتين للداخل أو للخارج، مما يؤدي إلى خشونة مبكرة وتآكل في المفصل.
- تيبس الركبة في وضع الانثناء (Flexion Contracture): عدم القدرة على فرد الركبة بالكامل.
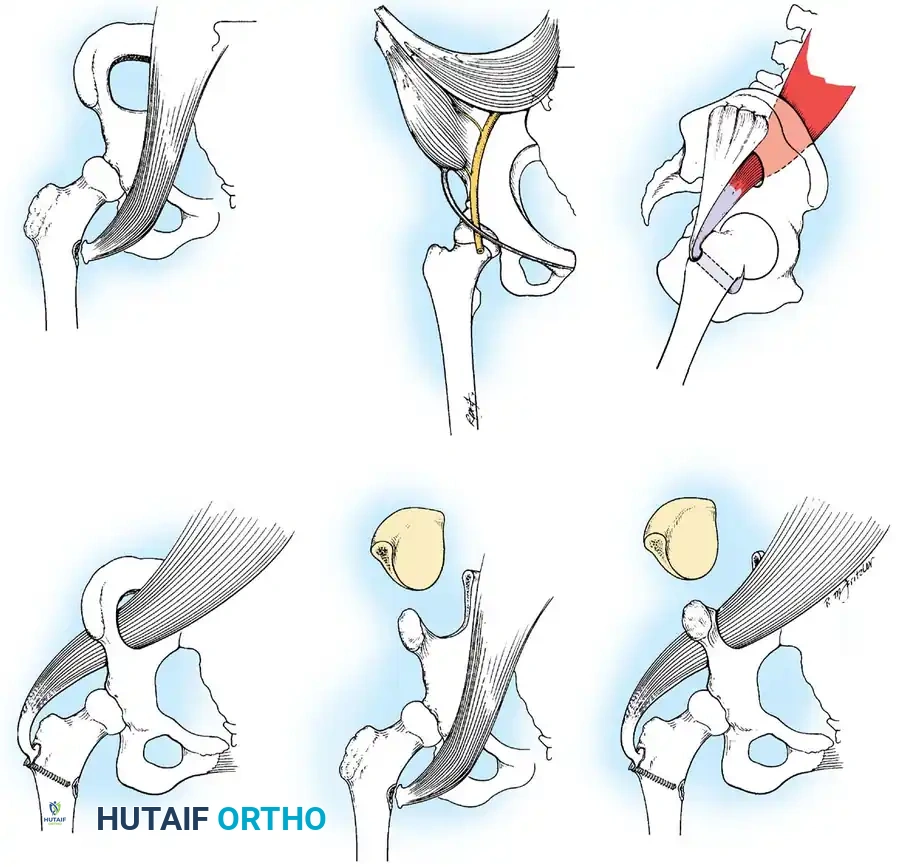
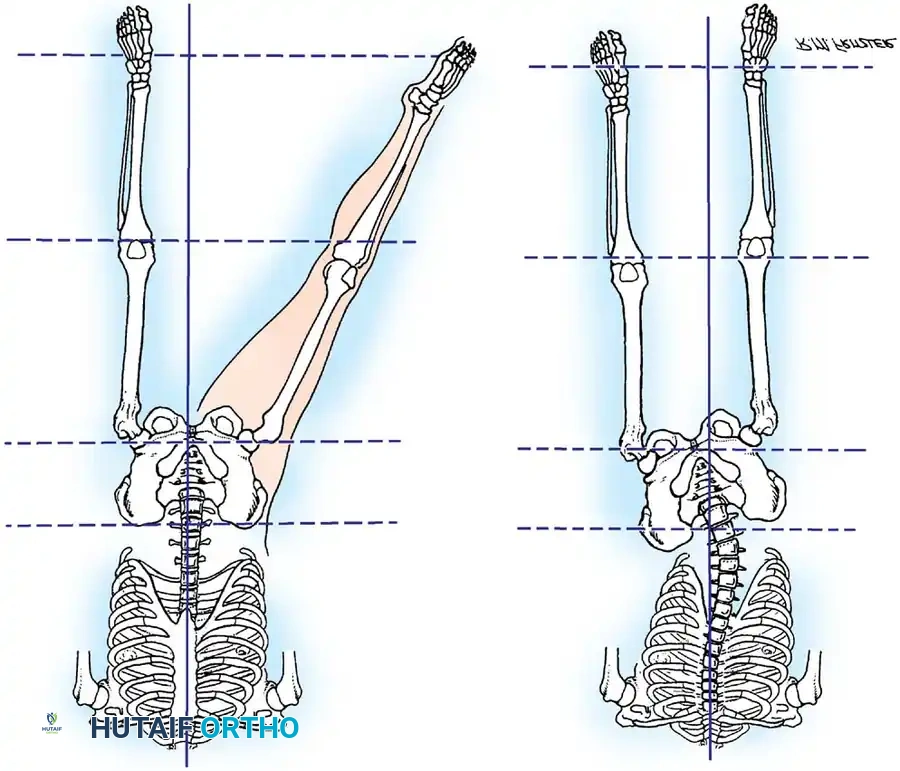
تشوهات مفصل الورك (Hip Deformities)
- انكماش الورك الانثنائي (Hip Flexion Contracture): ميل الحوض للأمام وعدم القدرة على الوقوف بشكل مستقيم.
- الخلع الجزئي أو الكلي للورك (Hip Subluxation/Dislocation): نتيجة لضعف العضلات المحيطة بالمفصل.
تشوهات العمود الفقري (Spinal Deformities)
- الجنف الشللي (Paralytic Scoliosis): انحناء جانبي في العمود الفقري نتيجة ضعف عضلات الظهر في جانب واحد، مما قد يؤثر على التنفس ووظائف القلب في الحالات الشديدة.
جدول (1): مقارنة بين التشوهات الشائعة وتأثيرها الحركي
| نوع التشوه | المفصل المتأثر | التأثير المباشر على المريض | العلاج الجراحي المقترح |
|---|---|---|---|
| سقوط القدم (Drop Foot) | الكاحل | التعثر المتكرر، صعوبة ارتداء الأحذية | نقل الأوتار (Tendon Transfer) أو تثبيت المفصل |
| الركبة المتراجعة | الركبة | ألم شديد، عدم استقرار أثناء الوقوف | قص عظمي تعديلي، أو نقل أوتار |
| قصر الطرف السفلي | الساق / الفخذ | عرج واضح، ميلان في الحوض والعمود الفقري | تطويل العظام باستخدام جهاز إليزاروف |
| الجنف الشللي | العمود الفقري | تشوه المظهر، صعوبة التنفس، آلام الظهر | دمج فقرات العمود الفقري (Spinal Fusion) |
الخيارات العلاجية: من العلاج التحفظي إلى الجراحة المتقدمة
لا يوجد علاج شافٍ للفيروس نفسه، ولكن يمكن علاج آثاره المدمرة بكفاءة عالية. تنقسم الخيارات العلاجية إلى مسارين رئيسيين:
أولاً: العلاج التحفظي (الغير جراحي)
يُستخدم في المراحل المبكرة أو للحالات الخفيفة، ويهدف إلى منع تفاقم التشوهات:
* العلاج الطبيعي المكثف: لتقوية العضلات السليمة والحفاظ على المدى الحركي للمفاصل.
* الأجهزة التقويمية والجبائر (Orthotics): مثل أجهزة (AFO) لدعم الكاحل، وأجهزة (KAFO) لدعم الركبة والكاحل معاً. تساعد هذه الأجهزة المريض على المشي باستقرار وتمنع تدهور المفاصل.
ثانياً: التدخل الجراحي التقويمي (Orthopaedic Surgery)
عندما تعيق التشوهات حركة المريض، أو تسبب آلاماً مبرحة، أو لا تستجيب للجبائر، يصبح التدخل الجراحي ضرورة حتمية. وهنا تتجلى براعة الأستاذ الدكتور محمد هطيف في اختيار وتوقيت الجراحة المناسبة لكل مريض.
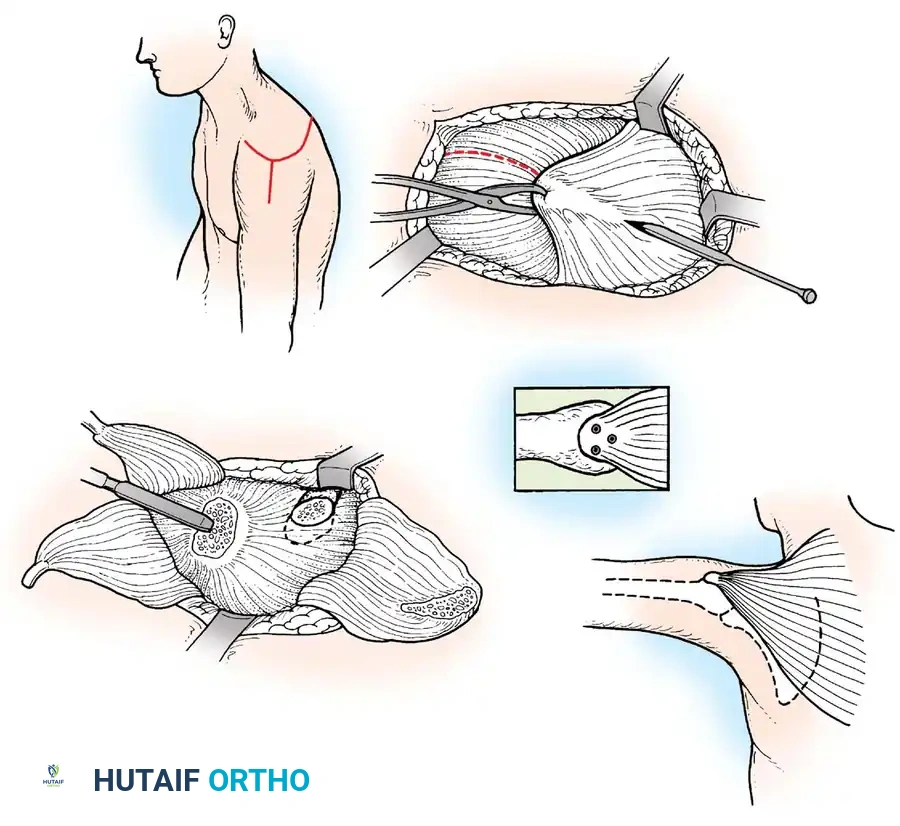
العمليات الجراحية التقويمية لمرضى شلل الأطفال (خطوة بخطوة)
تعتبر جراحات شلل الأطفال من أعقد جراحات العظام، لأنها تتطلب فهماً عميقاً للديناميكية الحيوية (Biomechanics) للجسم. فيما يلي أبرز العمليات التي يجريها د. هطيف بنسب نجاح عالمية:
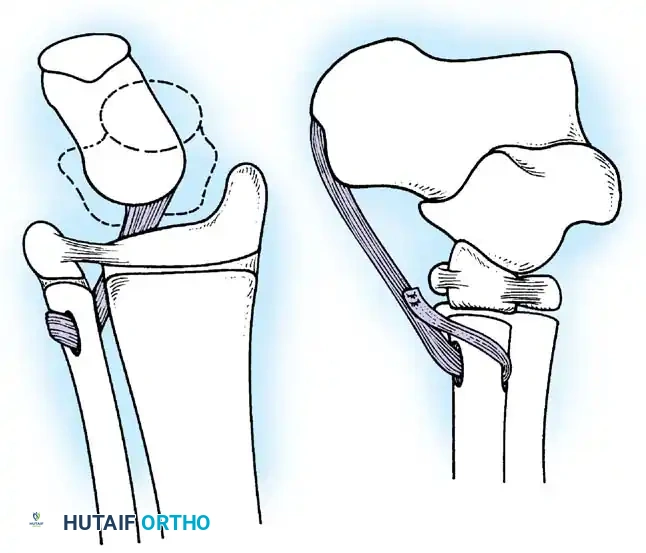
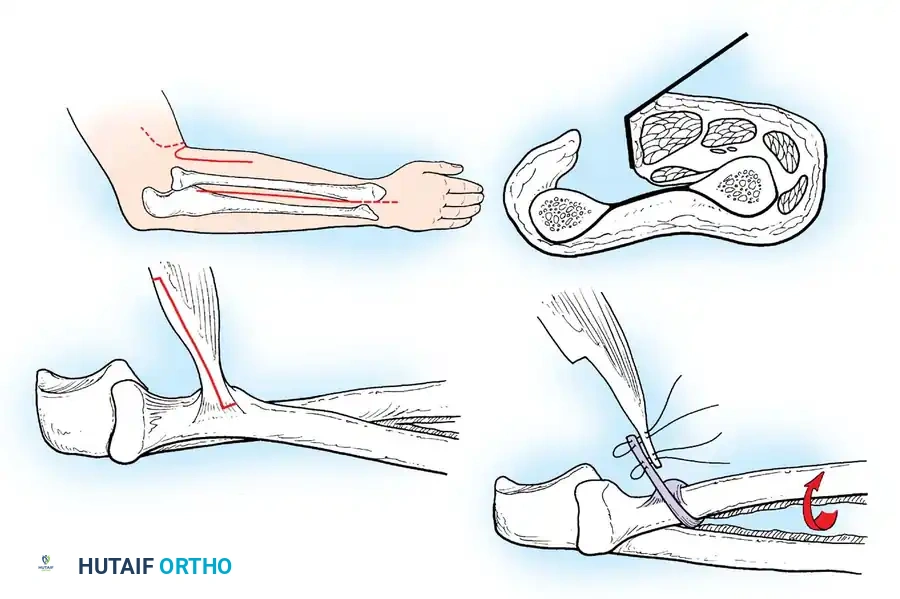
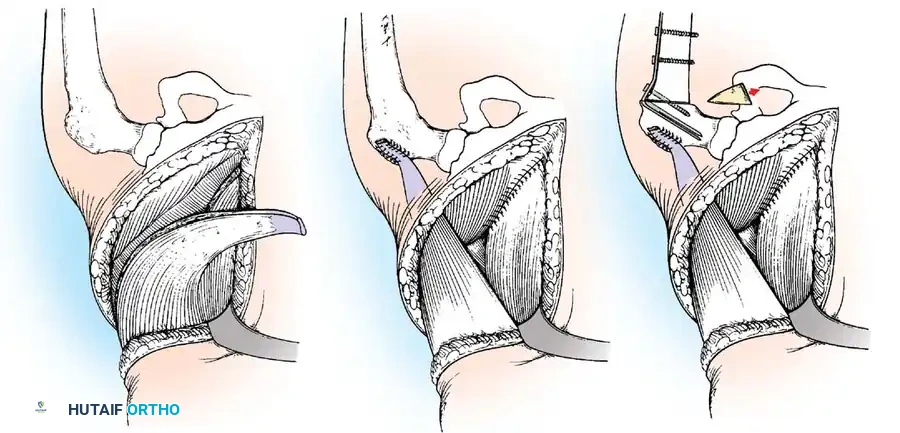
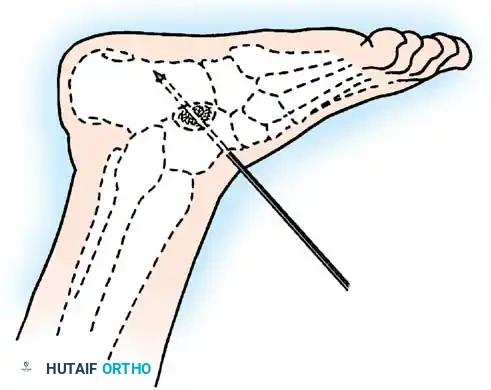
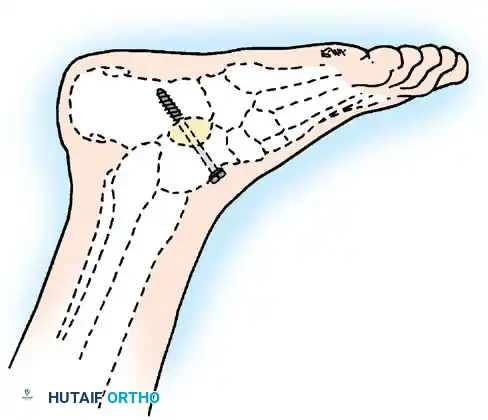
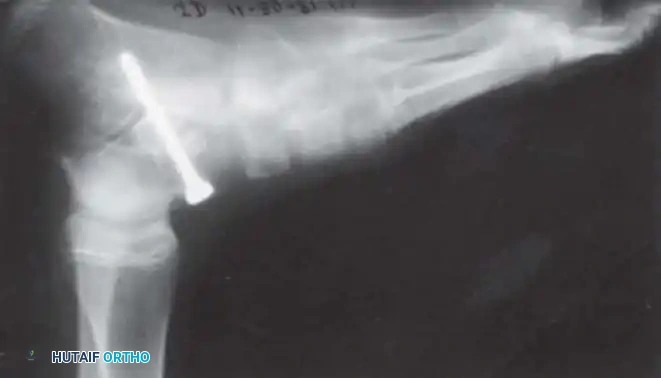
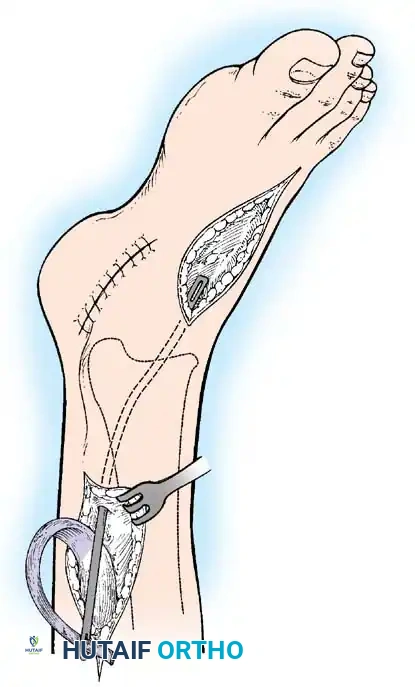
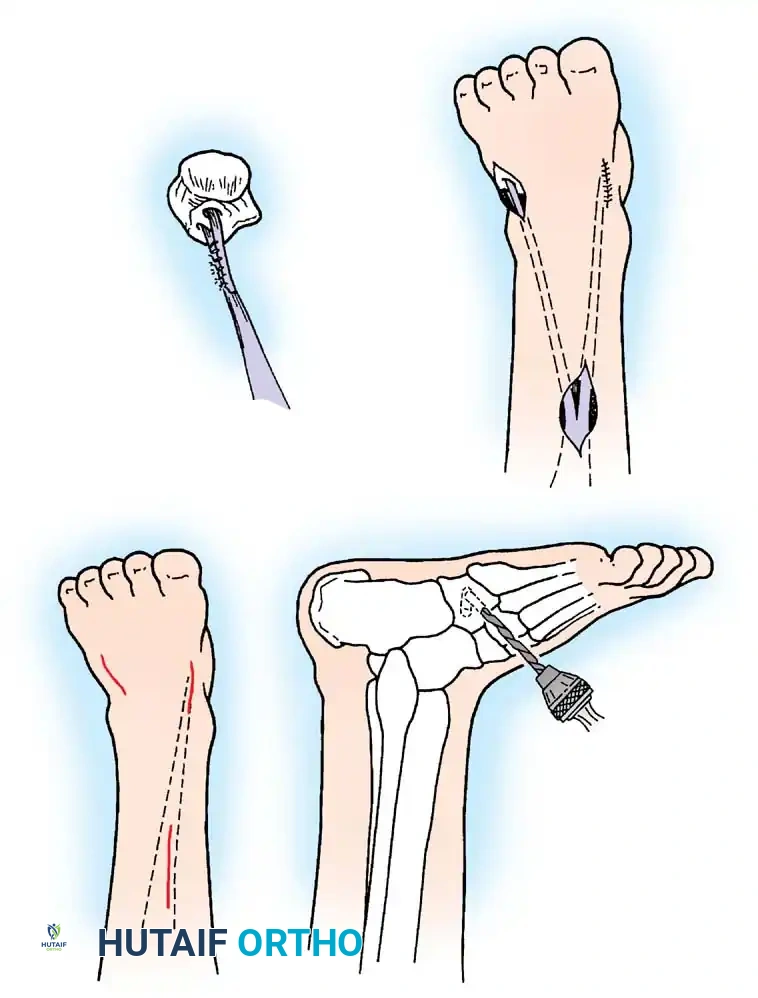
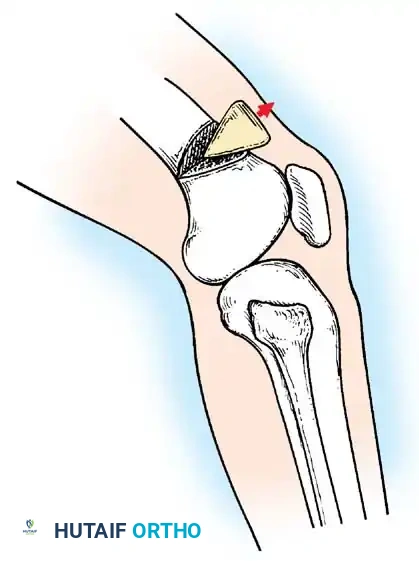
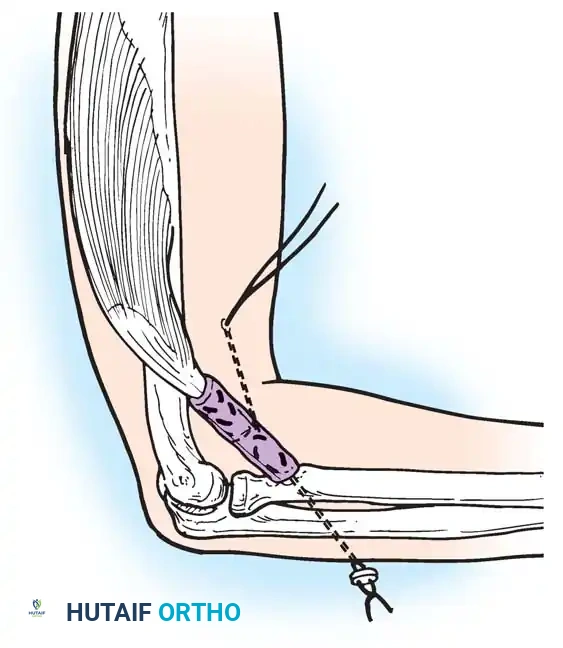
1. جراحات نقل الأوتار (Tendon Transfers)
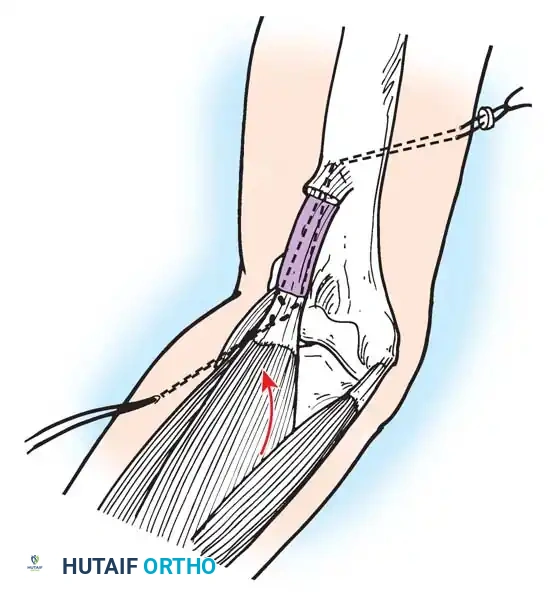
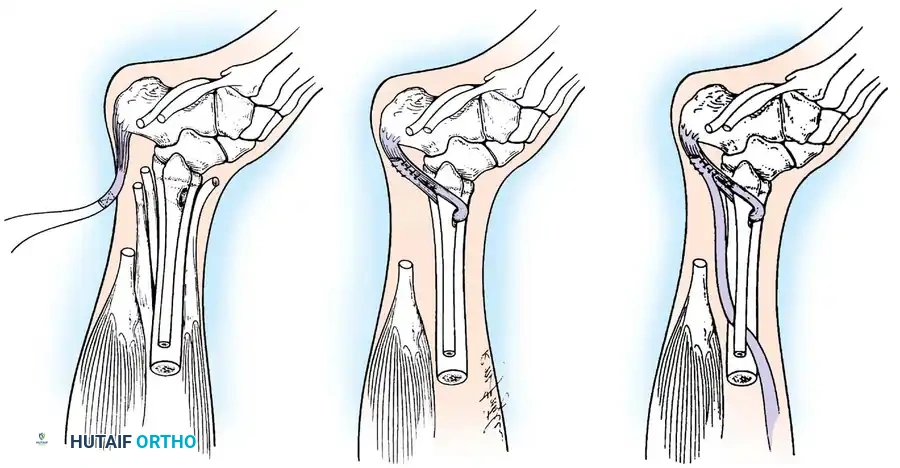
تعتبر هذه الجراحة بمثابة "إعادة برمجة" للجهاز الحركي. تعتمد على نقل وتر عضلة سليمة وقوية لتقوم بوظيفة عضلة مشلولة.
* الهدف: استعادة الحركة المفقودة (مثل القدرة على رفع القدم) والاستغناء عن الجبائر.
* التقنية: يتم فصل الوتر السليم من نقطة ارتكازه الأصلية، وتمريره تحت الجلد أو عبر غشاء بين العظام، ثم تثبيته في عظمة جديدة باستخدام مسامير تداخلية أو خطافات دقيقة.
* شروط النجاح: يتأكد د. هطيف من أن العضلة المنقولة ذات قوة كافية (درجة 4 أو 5) وأن خط السحب مستقيم قدر الإمكان.
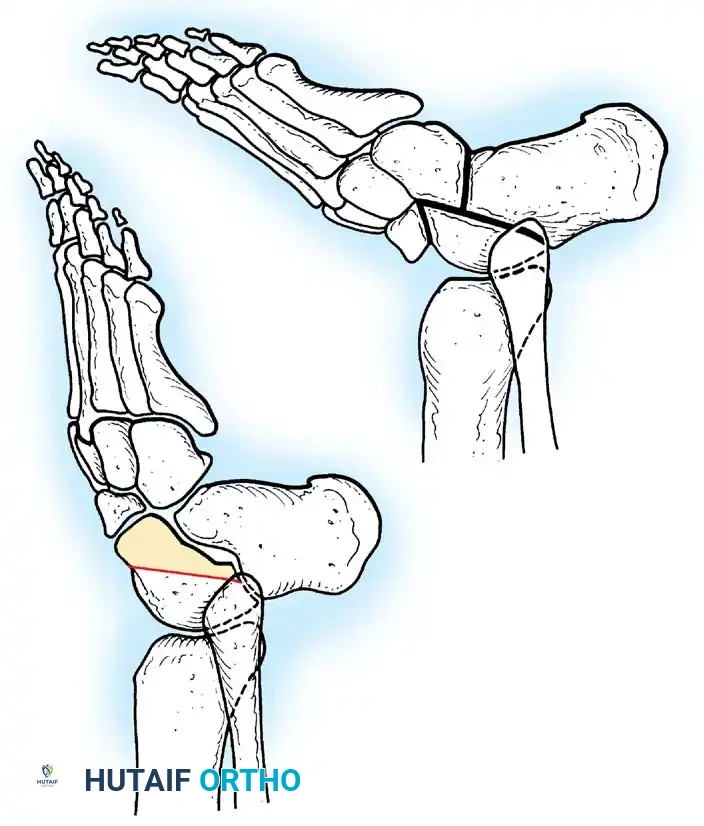
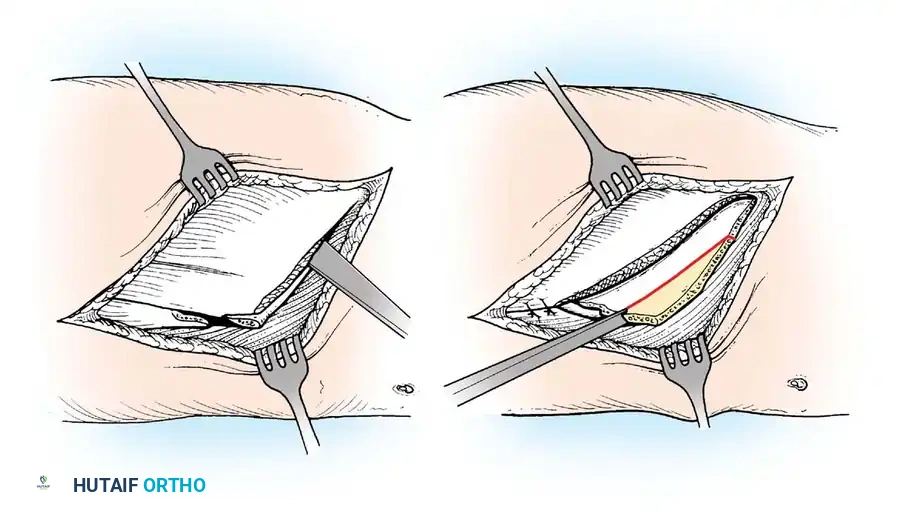
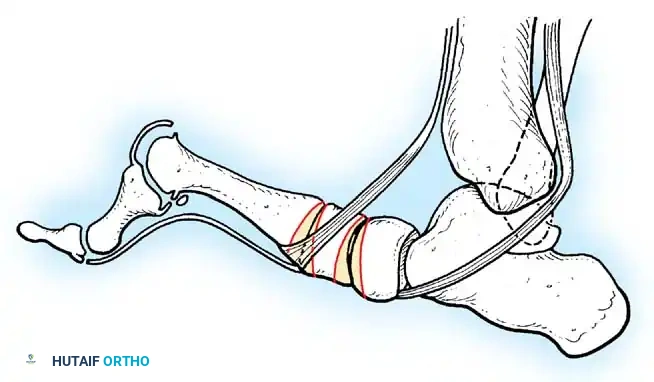
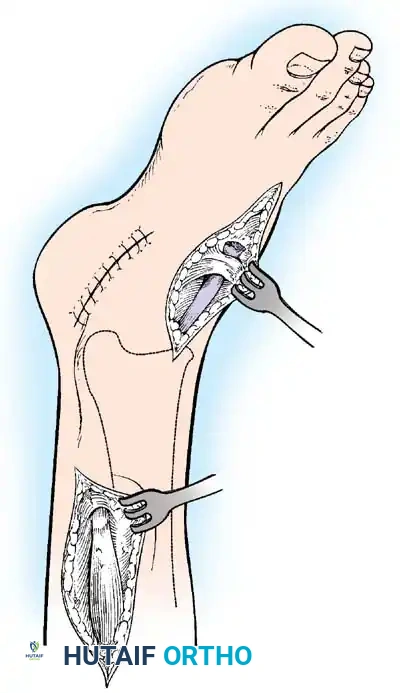
2. تحرير وإطالة الأنسجة الرخوة (Soft Tissue Release)
مع مرور الوقت، تقصر الأربطة والأوتار المحيطة بالمفاصل المشلولة مما يسبب "انكماشاً" (Contractures).
* الهدف: إعادة المفصل إلى وضعه الطبيعي المفرود.
* التقنية: يتم إجراء شقوق دقيقة لإطالة الأوتار (مثل إطالة وتر أخيل) أو تحرير كبسولة المفصل المتيبسة، خاصة في مفصلي الورك والركبة.
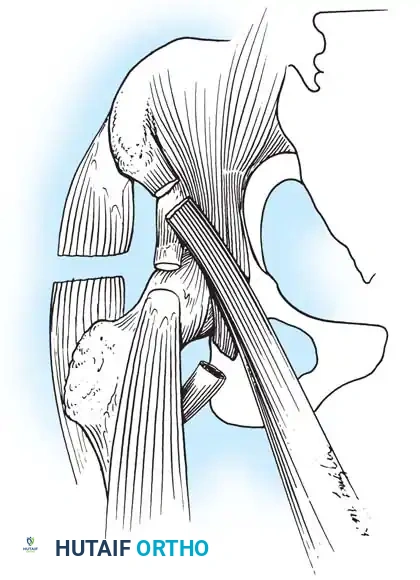
3. قص العظام التعديلي (Osteotomy)
عندما يصبح التشوه ثابتاً في العظام نفسها (وليس فقط في الأنسجة الرخوة)، يجب تعديل العظم.
* الهدف: تصحيح انحرافات المحور (مثل تقوس الساقين) لضمان توزيع وزن الجسم بشكل طبيعي.
* التقنية: يتم إجراء قطع جراحي دقيق في العظم، ثم إعادة توجيهه للزاوية الصحيحة، وتثبيته باستخدام شرائح ومسامير معدنية متطورة أو مثبتات خارجية.
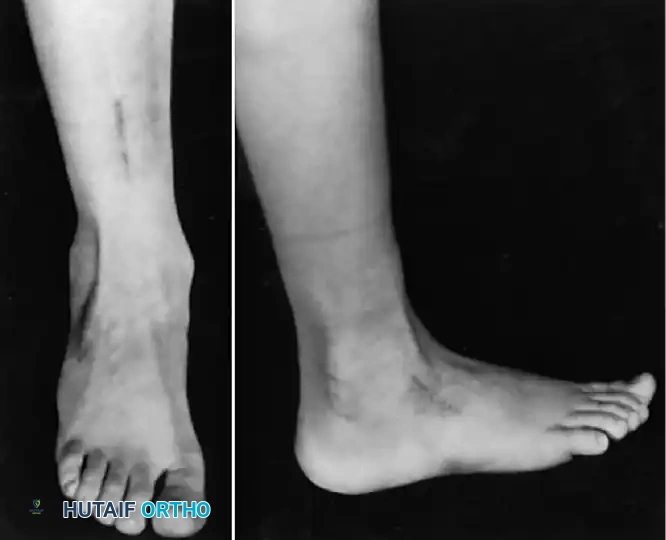
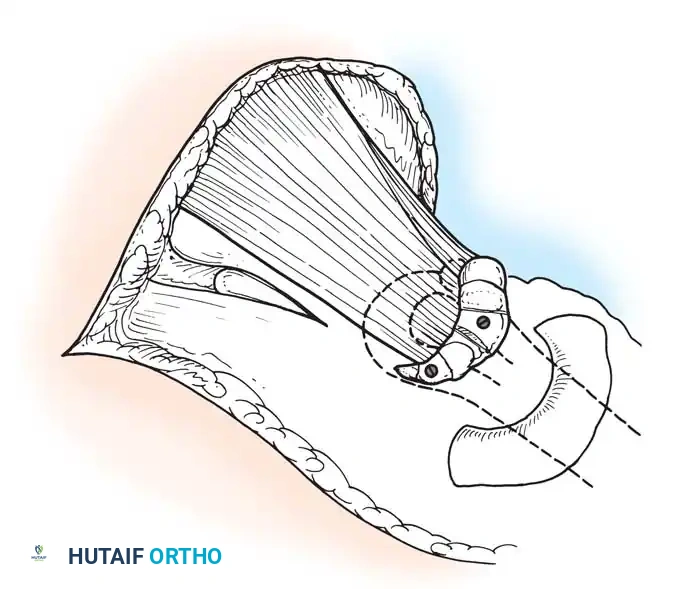
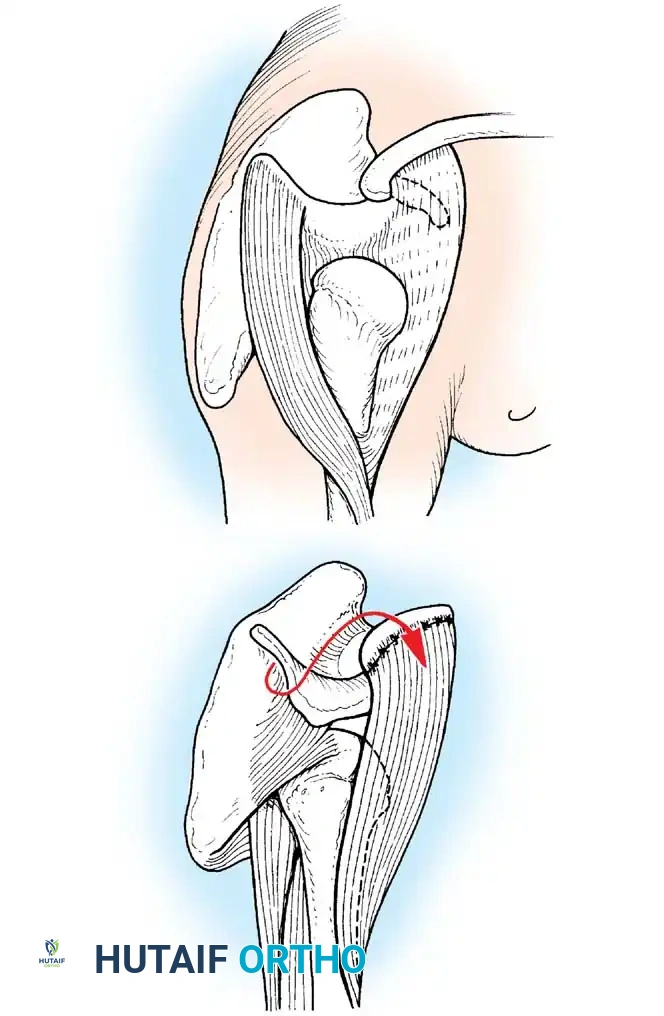
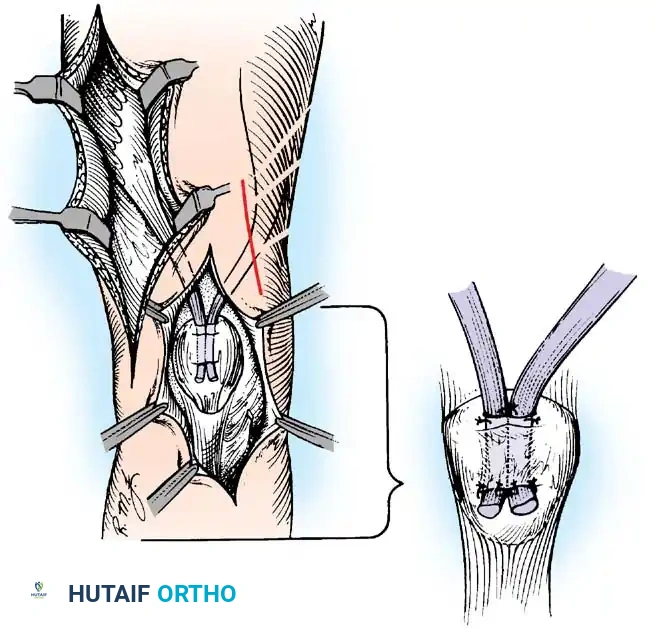
4. تثبيت المفاصل (Arthrodesis)
في حالات الشلل الشديد حيث لا توجد عضلات كافية لنقلها، يصبح المفصل رخواً تماماً وغير مستقر (Flail Joint).
* الهدف: تحويل المفصل الرخو والمؤلم إلى كتلة عظمية واحدة صلبة ومستقرة تتيح للمريض المشي ووضع وزنه عليها بأمان.
* التقنية: يتم إزالة الغضاريف التالفة من أسطح المفصل، وتثبيت العظام معاً في وضع وظيفي باستخدام مسامير أو مسامير نخاعية حتى تلتحم تماماً. يُجرى هذا غالباً في مفصل الكاحل والقدم (Triple Arthrodesis).
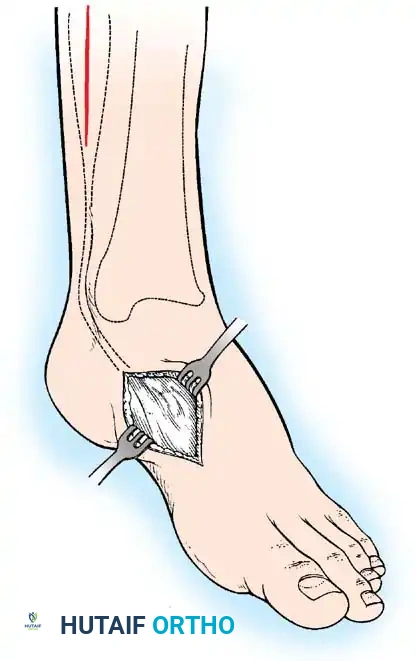
5. عمليات تطويل العظام (Limb Lengthening)
يؤدي شلل الأطفال إلى توقف نمو الطرف المصاب، مما ينتج عنه قصر شديد في الساق.
* الهدف: مساواة طول الساقين لمنع العرج وحماية العمود الفقري.
* التقنية: يستخدم د. هطيف تقنية "إليزاروف" (Ilizarov) أو المثبتات السداسية الحديثة. يتم قطع العظم ببطء وإبعاده بمعدل 1 ملم يومياً، مما يحفز الجسم على تكوين عظم جديد في الفجوة.
جدول (2): مقارنة بين استراتيجيات العلاج الجراحي والتحفظي
| وجه المقارنة | العلاج التحفظي (الجبائر والعلاج الطبيعي) | التدخل الجراحي التقويمي |
|---|---|---|
| الفئة المستهدفة | الحالات الخفيفة، الأطفال في مرحلة النمو | الحالات المتقدمة، التشوهات الثابتة، البالغين |
| المميزات | غير جراحي، لا يحتاج فترة نقاهة طويلة | حل جذري، استغناء عن الأجهزة المساعدة، تحسين المظهر |
| العيوب | لا يصحح التشوه العظمي، مزعج مدى الحياة | يتطلب جراحة دقيقة، وتأهيل مكثف بعد العملية |
| نسبة النجاح | يعتمد على التزام المريض | عالية جداً إذا تمت بأيدي خبير مثل د. هطيف |
لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول في اليمن؟
عندما يتعلق الأمر بجراحات معقدة مثل تصحيح تشوهات شلل الأطفال، فإن اختيار الجراح هو العامل الأهم في تحديد نجاح العملية. يمثل الأستاذ الدكتور محمد هطيف قمة الهرم الطبي في هذا التخصص في العاصمة اليمنية صنعاء، وذلك للأسباب التالية:
- المكانة الأكاديمية والخبرة الطويلة: بصفته أستاذ جراحة العظام والمفاصل بجامعة صنعاء، يجمع د. هطيف بين أحدث الأبحاث العلمية والخبرة العملية التي تتجاوز 20 عاماً في غرف العمليات.
- استخدام أحدث التقنيات العالمية: يعتمد على الجراحة الميكروسكوبية الدقيقة، ومناظير 4K، وأحدث أنظمة تثبيت العظام والمفاصل الصناعية، مما يقلل من المضاعفات ويسرع من عملية الشفاء.
- الأمانة الطبية الصارمة: يشتهر د. هطيف بمبدأ "المريض أولاً". لا يوصي بالتدخل الجراحي إلا إذا كان متأكداً من أنه سيحدث تحسناً جذرياً في جودة حياة المريض. إذا كان العلاج التحفظي كافياً، فسيخبرك بذلك بشفافية تامة.
- الرعاية الشاملة: لا تنتهي مهمة د. هطيف بانتهاء الجراحة؛ بل يشرف شخصياً على برامج التأهيل والعلاج الطبيعي لضمان حصول المريض على أفضل نتيجة حركية ممكنة.
الدليل الشامل لإعادة التأهيل بعد جراحات شلل الأطفال
الجراحة الناجحة تمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد بالكامل على برنامج إعادة التأهيل والعلاج الطبيعي. ينقسم التأهيل إلى ثلاث مراحل أساسية:
المرحلة الأولى: الحماية والشفاء (الأسابيع 1-6)
- يتم وضع الطرف في جبيرة أو حذاء طبي خاص لحماية الأوتار المنقولة أو العظام التي تم تعديلها.
- يُسمح بحركات سلبية بسيطة (يقوم بها المعالج) لمنع تيبس المفاصل المجاورة.
- التحكم في الألم والتورم باستخدام الأدوية والكمادات.
المرحلة الثانية: استعادة الحركة والتحميل الجزئي (الأسابيع 6-12)
- إزالة الجبائر والبدء في تمارين المدى الحركي النشط (Active ROM).
- في حالة عمليات نقل الأوتار، يتعلم المريض كيفية تنشيط العضلة المنقولة للقيام بوظيفتها الجديدة (Biofeedback).
- البدء في تحميل الوزن تدريجياً باستخدام عكازات أو مشاية.
المرحلة الثالثة: التقوية والعودة للحياة الطبيعية (الشهر 3 وما بعده)
- تمارين تقوية مكثفة للعضلات.
- تدريب متقدم على المشي والتوازن لضمان مشية طبيعية قدر الإمكان.
- العودة التدريجية للأنشطة اليومية والمهنية.
قصص نجاح ملهمة من عيادة الدكتور محمد هطيف
العديد من المرضى الذين فقدوا الأمل في المشي بشكل طبيعي وجدوا حلاً جذرياً في عيادة د. هطيف.
حالة (1): التخلص من الجبيرة بعد 15 عاماً
مريض في الثلاثينيات من عمره عانى من "سقوط القدم" نتيجة إصابة قديمة بشلل الأطفال، وكان يعتمد على جبيرة بلاستيكية مزعجة طوال حياته. أجرى له د. هطيف عملية "نقل وتر" دقيقة. بعد 3 أشهر من التأهيل، تمكن المريض من المشي حافي القدمين وارتداء أحذية طبيعية لأول مرة منذ طفولته، واستعاد ثقته بنفسه.

آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
