الخلاصة الطبية السريعة: شلل الأطفال هو مرض فيروسي يؤثر بشكل مباشر على الجهاز العصبي المركزي ويسبب ضعفاً وضموراً في العضلات. يتركز علاج آثار شلل الأطفال في المرحلة المزمنة على التدخلات الجراحية التقويمية المتقدمة مثل نقل الأوتار، تثبيت المفاصل، وتطويل الأطراف، بالإضافة إلى العلاج الطبيعي والأجهزة المساعدة، بهدف استعادة القدرة الحركية وتحسين استقلالية المريض. يعتبر التدخل الجراحي الدقيق حجر الزاوية في تحسين جودة حياة الناجين من هذا المرض.
مقدمة شاملة عن آثار مرض شلل الأطفال في جراحة العظام
يعد شلل الأطفال الأمامي الحاد (Poliomyelitis) مرضاً فيروسياً شديد العدوى يسببه أحد الأنماط الثلاثة لفيروس شلل الأطفال، والذي ينتمي إلى عائلة الفيروسات المعوية. السمة المميزة والأساسية لهذا المرض هي انجذابه العميق للجهاز العصبي المركزي، حيث يستهدف تحديداً خلايا القرن الأمامي في الحبل الشوكي وبعض النوى الحركية في جذع الدماغ، مما يؤدي إلى شلل رخو غير متماثل.
على الرغم من أن الجهود العالمية للقضاء على المرض قد أدت إلى انخفاض كبير في معدلات الإصابة به، إلا أن أطباء وجراحي العظام يجب أن يظلوا على دراية تامة بكيفية التعامل مع آثاره ومضاعفاته المعقدة. لا تزال هناك بؤر متوطنة، كما أن الإدارة التقويمية والجراحية للناجين البالغين الذين يعانون من "متلازمة ما بعد شلل الأطفال" أو التشوهات الشللية المزمنة تظل جزءاً حيوياً وأساسياً من جراحة العظام الترميمية.
نحن ندرك تماماً التحديات اليومية التي يواجهها المرضى، ونهدف من خلال هذا الدليل الطبي المفصل إلى تقديم صورة واضحة وشاملة عن الخيارات العلاجية المتاحة. وتحت إشراف الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، يتم تقديم أحدث البروتوكولات العلاجية العالمية لتصحيح هذه التشوهات.
التشريح المرضي: آلية حدوث الشلل وتأثيره على العضلات والعظام
لفهم كيفية علاج آثار شلل الأطفال جراحياً وتقويمياً، يجب أولاً الفهم الدقيق لما يفعله الفيروس داخل الجسم البشري. بمجرد دخول الفيروس إلى الجهاز العصبي المركزي عبر مجرى الدم، فإنه يهاجم بشكل حاد الخلايا العصبية الحركية (خلايا ألفا) الموجودة في خلايا العقدة بالقرن الأمامي للحبل الشوكي، مع ميل واضح لإصابة التوسعات العنقية والقطنية التي تغذي الأطراف.
يحدث تدمير الخلايا الحركية من خلال التكاثر الفيروسي المباشر، والمنتجات الثانوية السامة، والنخر الإقفاري الناتج عن الالتهاب. عندما تموت الخلية العصبية الحركية، تفقد الألياف العضلية التي كانت تغذيها قدرتها على الانقباض، مما يؤدي إلى "شلل رخو" (Flaccid Paralysis).
مع مرور الوقت، تحاول الخلايا العصبية المتبقية السليمة تعويض النقص عن طريق إرسال تفرعات جديدة (Sprouting) لتغذية الألياف العضلية اليتيمة. هذا التعافي الجزئي يخلق وحدات حركية عملاقة، ولكنه يترك العضلة ضعيفة وعرضة للإرهاق السريع في المستقبل.
التبعات الميكانيكية الحيوية (Biomechanics) على الهيكل العظمي
النتيجة المباشرة لعدم التوازن العضلي (حيث تعمل عضلة بشكل طبيعي بينما العضلة المقابلة لها مشلولة) هي حدوث تشوهات عظمية ومفصلية بمرور الوقت. العضلات القوية تسحب المفاصل باتجاهها دون مقاومة، مما يؤدي إلى:
* التقلصات العضلية والوترية (Contractures): قصر دائم في الأنسجة الرخوة.
* تشوهات المفاصل: مثل خلع الورك، أو تشوه الركبة للخلف (Genu Recurvatum)، أو سقوط القدم (Foot Drop).
* قصر الأطراف (Limb Length Discrepancy): الطرف المصاب ينمو بشكل أبطأ من الطرف السليم بسبب ضعف الدورة الدموية وانعدام التحميل الميكانيكي الطبيعي.
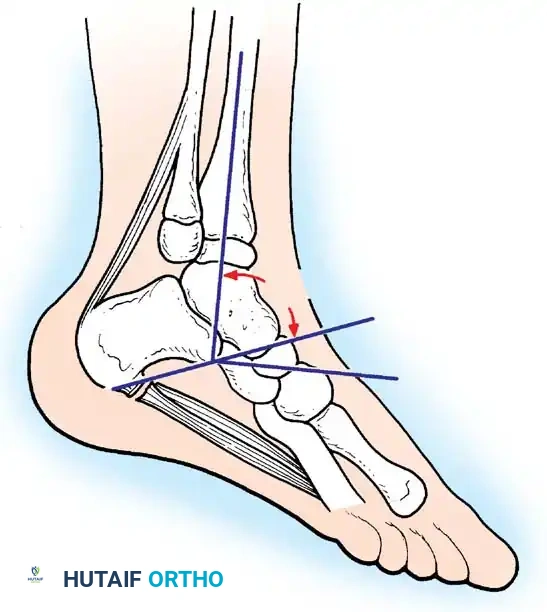
متلازمة ما بعد شلل الأطفال (Post-Polio Syndrome - PPS)
العديد من المرضى الذين نجوا من الهجوم الأولي للفيروس واستعادوا جزءاً من وظائفهم الحركية، يتفاجؤون بعد 15 إلى 40 عاماً بظهور أعراض جديدة. هذه الحالة تُعرف بمتلازمة ما بعد شلل الأطفال.

الأسباب العميقة لمتلازمة ما بعد شلل الأطفال
التفسير العلمي الأكثر قبولاً هو "إرهاق الوحدات الحركية العملاقة". كما ذكرنا، تقوم الأعصاب السليمة بتبني ألياف عضلية إضافية. مع التقدم في العمر، تفقد هذه الأعصاب المنهكة قدرتها على الحفاظ على هذا العبء الإضافي، مما يؤدي إلى تدهور تدريجي في التوصيل العصبي.
الأعراض الرئيسية:
- ضعف عضلي تدريجي وجديد في العضلات التي كانت مصابة سابقاً أو حتى التي كان يُعتقد أنها سليمة.
- إرهاق عام شديد غير مبرر بعد مجهود بسيط.
- آلام مزمنة في العضلات والمفاصل نتيجة الإجهاد الميكانيكي غير الطبيعي.
- صعوبات في التنفس أو البلع (في الحالات التي تأثرت فيها عضلات الصدر أو البصلة السيسائية).
جدول مقارنة: مراحل شلل الأطفال وتطور الأعراض
| وجه المقارنة | المرحلة الحادة (Acute) | مرحلة النقاهة والتعافي | المرحلة المزمنة ومتلازمة ما بعد الشلل (PPS) |
|---|---|---|---|
| الإطار الزمني | أول 2-4 أسابيع من العدوى | من شهر إلى سنتين | بعد 15 إلى 40 سنة من الإصابة الأولى |
| الآلية المرضية | تدمير فيروسي نشط للخلايا العصبية | تبرعم عصبي وتضخم تعويضي للعضلات | إنهاك مبكر للخلايا العصبية المتبقية |
| الأعراض البارزة | حمى، ألم شديد، شلل رخو مفاجئ | استعادة جزئية للقوة، بداية ظهور التقلصات | ضعف جديد، ألم مفاصل مزمن، إرهاق شديد |
| التدخل الطبي المطلوب | عزل، دعم تنفسي، منع التشوهات | علاج طبيعي مكثف، أجهزة تقويمية خفيفة | جراحات ترميمية، تعديل نمط الحياة، أجهزة مساعدة |
التقييم والتشخيص الدقيق في عيادة الأستاذ الدكتور محمد هطيف
النجاح في علاج آثار شلل الأطفال يعتمد بنسبة 100% على التقييم الدقيق. الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز 20 عاماً كأستاذ في جامعة صنعاء وأحد أبرز جراحي العظام في اليمن، يتبع بروتوكولاً تشخيصياً صارماً لتقييم كل حالة على حدة.
1. الفحص السريري الشامل
يتم فحص قوة كل عضلة في الطرف المصاب باستخدام "مقياس مجلس البحوث الطبية" (MRC Scale) من درجة 0 (شلل تام) إلى 5 (قوة طبيعية). هذا الفحص يحدد بدقة العضلات التي يمكن استخدامها لاحقاً في عمليات "نقل الأوتار".
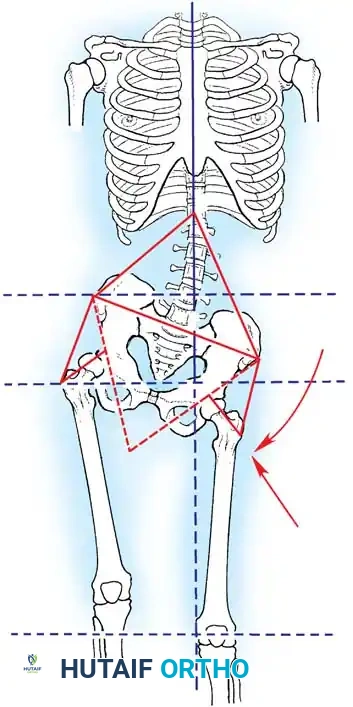
2. تحليل المشي (Gait Analysis)
مراقبة المريض أثناء المشي تكشف عن التشوهات التعويضية. على سبيل المثال، قد يضع المريض يده على فخذه أثناء المشي لمنع ركبته من الانثناء بسبب ضعف العضلة الرباعية (Quadriceps).
3. التصوير الطبي المتقدم
استخدام الأشعة السينية البانورامية لقياس طول الأطراف والزوايا الميكانيكية للمفاصل. في بعض الحالات، يتم استخدام التصوير بالرنين المغناطيسي لتقييم جودة الأنسجة العضلية المتبقية.
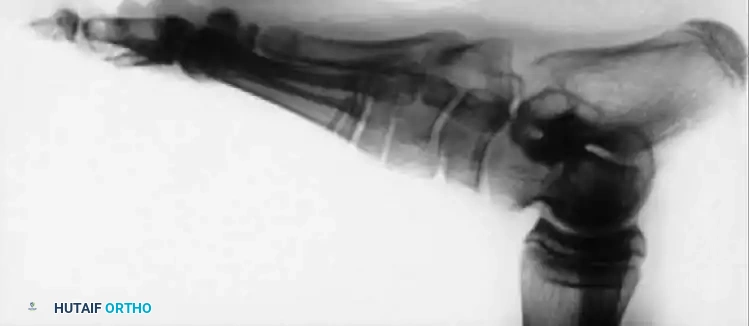
الخيارات العلاجية: العلاج التحفظي والتقويمي (Orthotic Management)
قبل اللجوء إلى الجراحة، أو كعامل مساعد لها، تلعب الأجهزة التقويمية دوراً محورياً في حياة مريض شلل الأطفال. الهدف منها هو توفير الاستقرار للمفاصل الضعيفة ومنع السقوط.
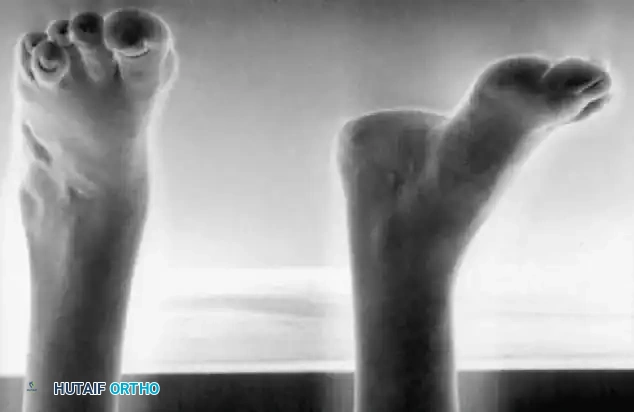
- دعامات الكاحل والقدم (AFO): تُستخدم لعلاج "سقوط القدم" (Foot Drop). تمنع هذه الدعامة أصابع القدم من الاحتكاك بالأرض أثناء المشي.
- دعامات الركبة والكاحل والقدم (KAFO): تُستخدم عندما يكون هناك ضعف شديد في العضلة الرباعية الفخذية، حيث تقوم بقفل الركبة في وضع الاستقامة التامة أثناء الوقوف والمشي لمنع انهيارها.
- تعديلات الأحذية: لتعويض قصر الطرف المصاب، يتم إضافة نعل طبي مخصص لتسوية طول الساقين ومنع انحناء العمود الفقري (Scoliosis).
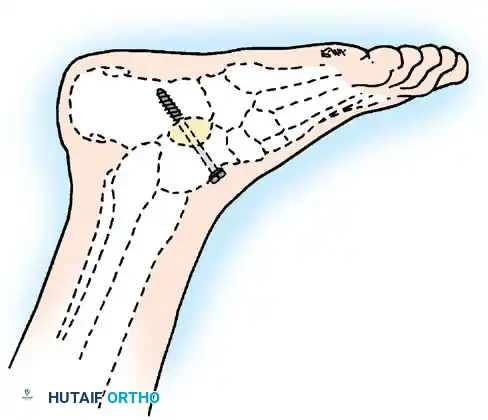
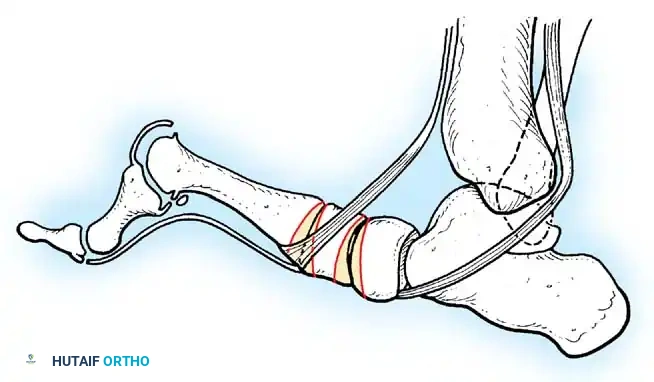
الدليل الاستثنائي للتدخلات الجراحية في آثار شلل الأطفال
عندما تفشل الأساليب التحفظية في توفير حياة مستقلة ومريحة للمريض، تبرز الجراحة التقويمية والترميمية كحل جذري. الأستاذ الدكتور محمد هطيف يتميز بإجراء هذه الجراحات المعقدة باستخدام تقنيات الجراحة الميكروسكوبية وأحدث المعدات.
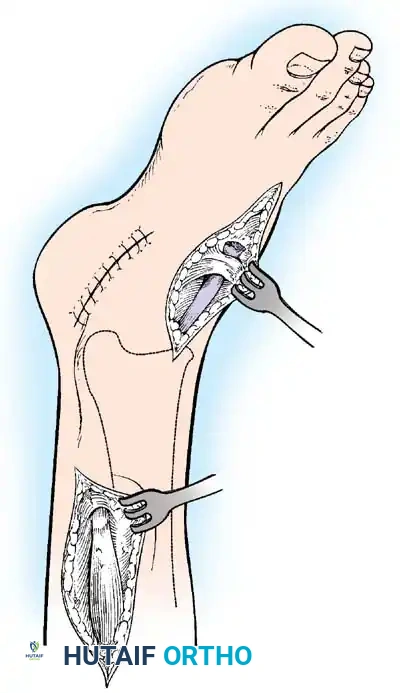
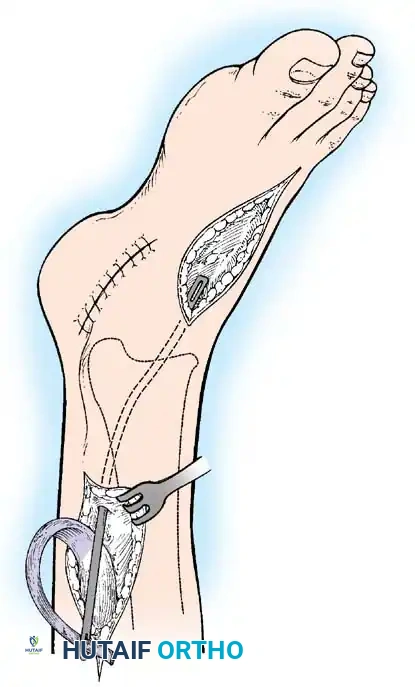
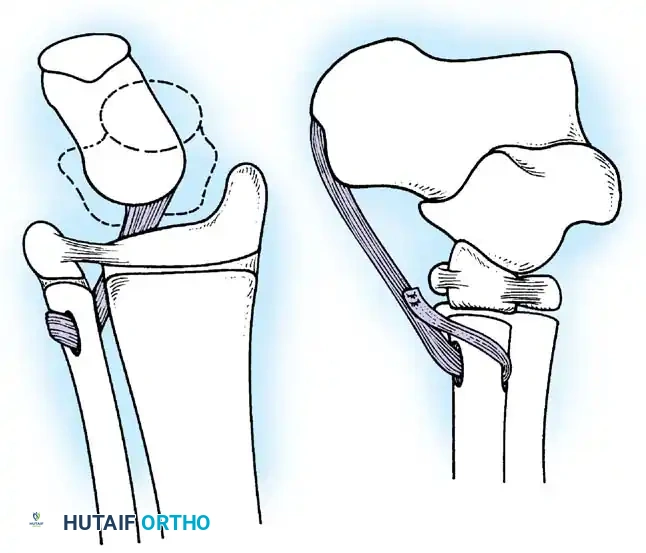
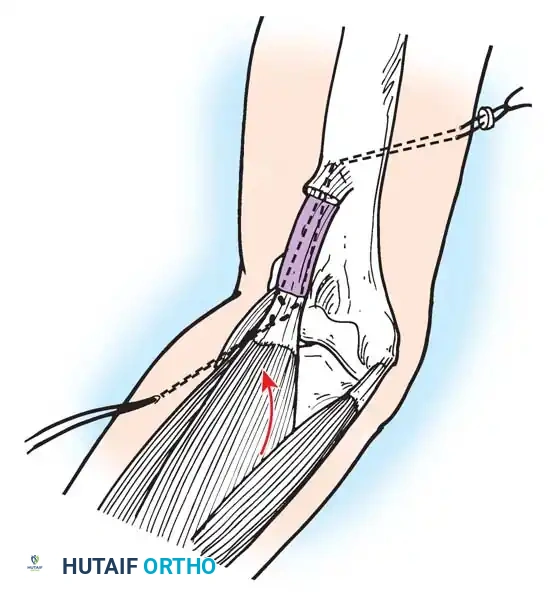
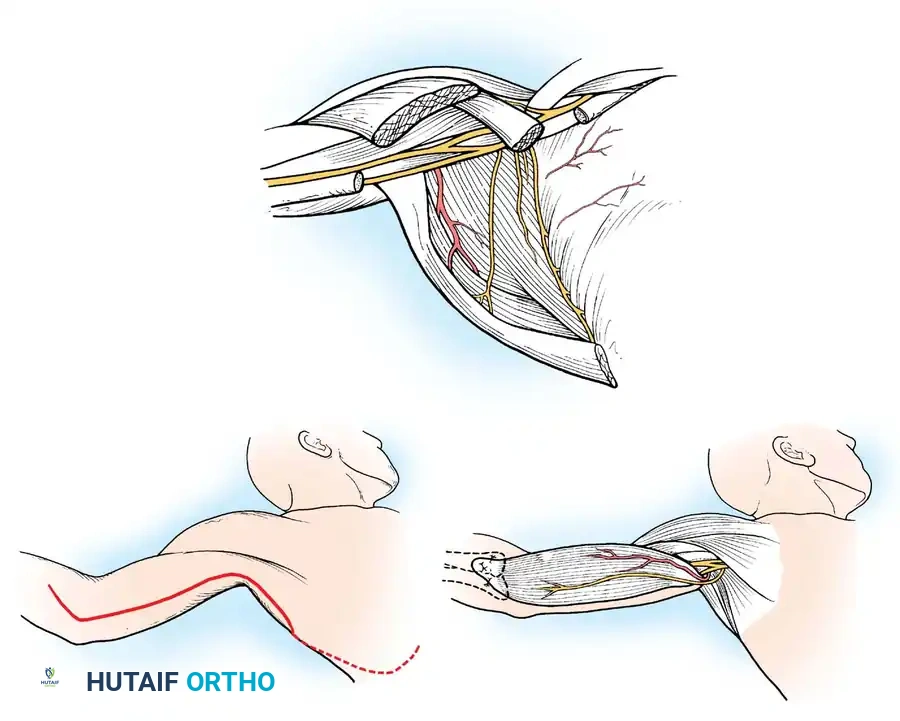
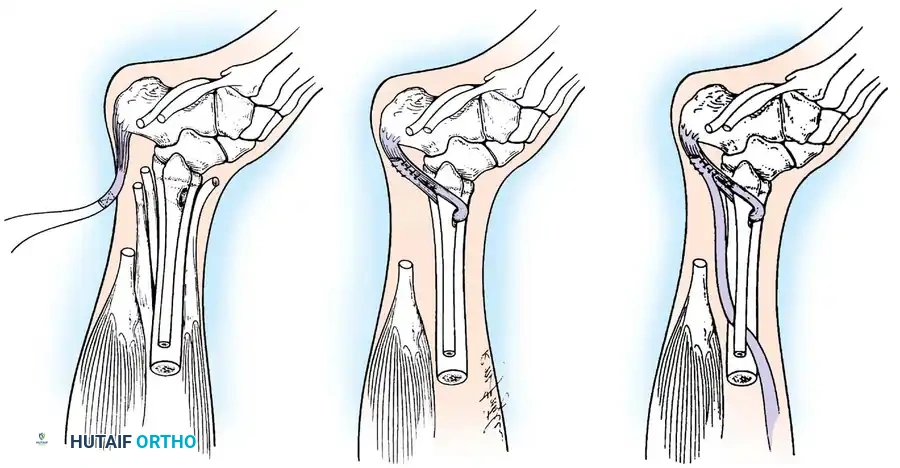
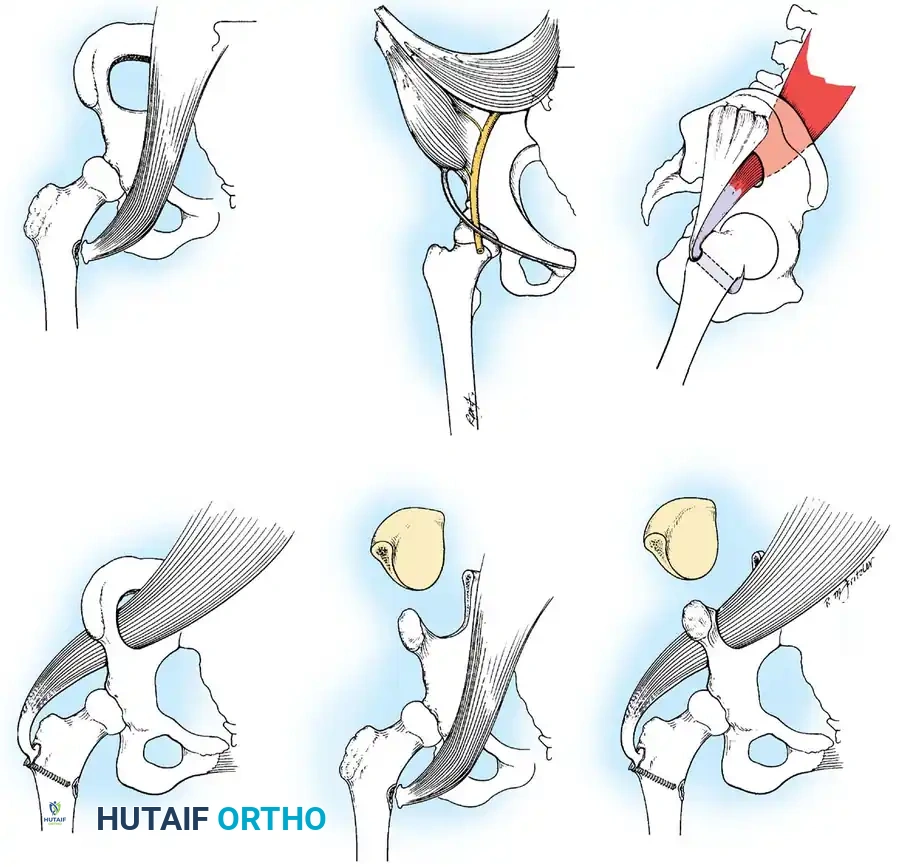
أولاً: جراحات الأنسجة الرخوة ونقل الأوتار (Tendon Transfers)
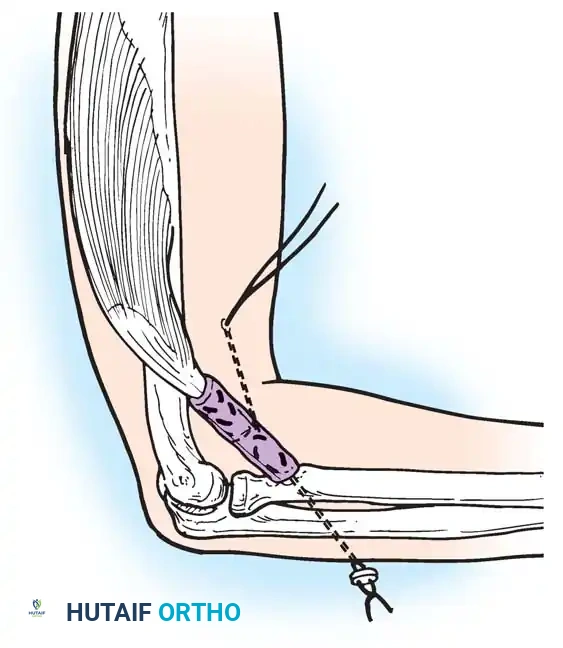
نقل الوتر هو إجراء جراحي عبقري يتم فيه فصل وتر عضلة قوية وسليمة من مكان ارتكازها الأصلي، وإعادة توجيهها وتثبيتها في عظمة أخرى لتقوم بوظيفة العضلة المشلولة.
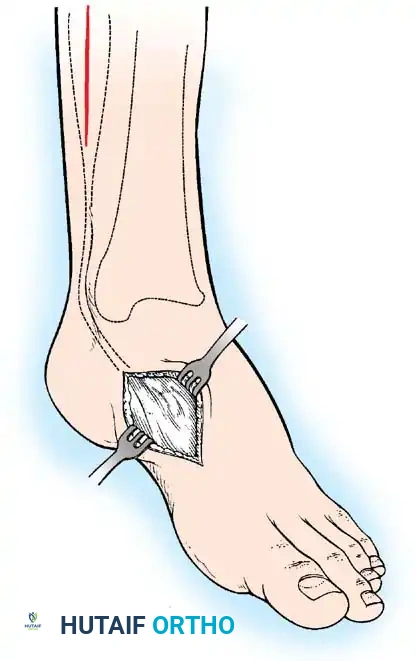
شروط نجاح نقل الأوتار:
1. يجب أن تكون العضلة المنقولة قوية (درجة 4 أو 5).
2. يجب أن تكون المفاصل التي سيعمل عليها الوتر الجديد مرنة وخالية من التيبس.
3. يجب أن يكون خط السحب الميكانيكي للوتر المنقول مستقيماً قدر الإمكان.
أمثلة شائعة لنقل الأوتار في شلل الأطفال:
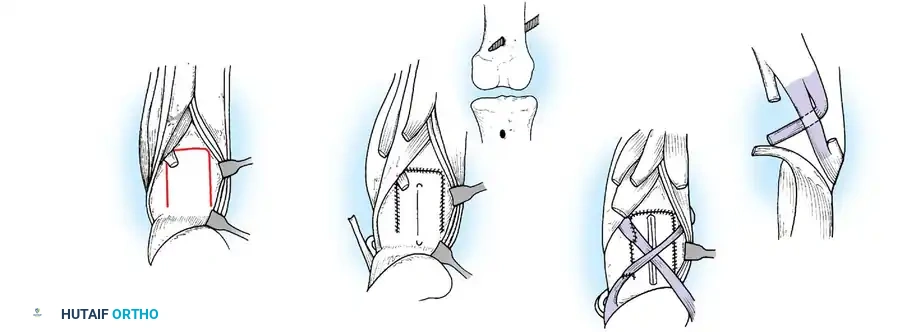
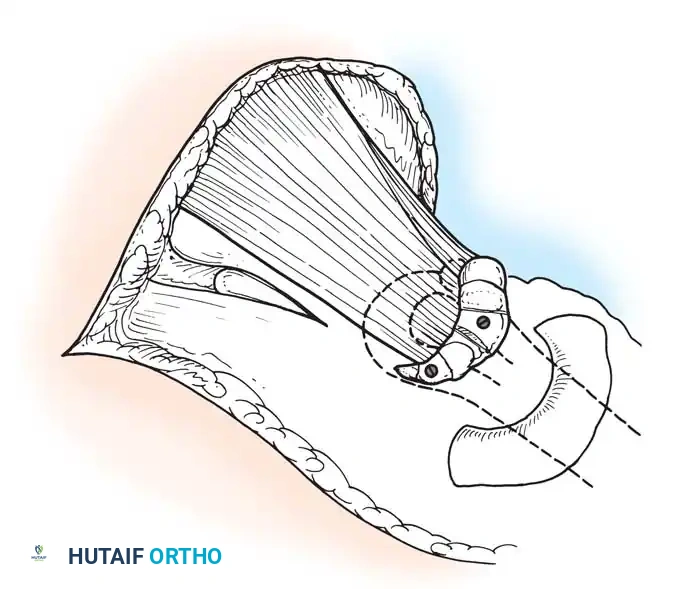
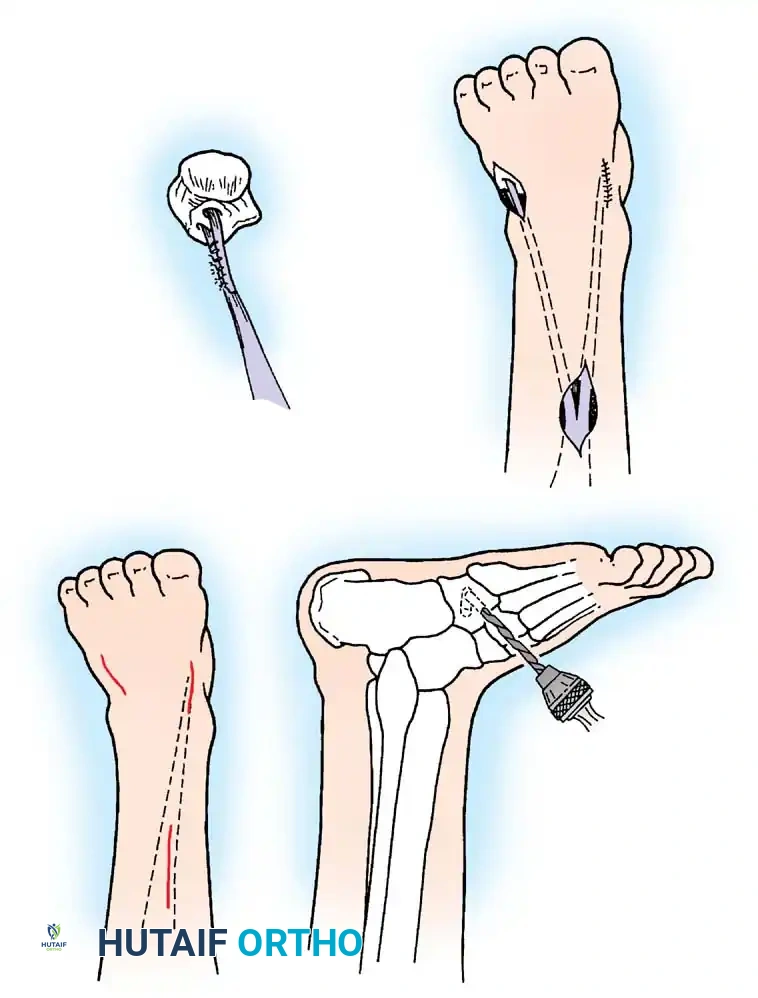
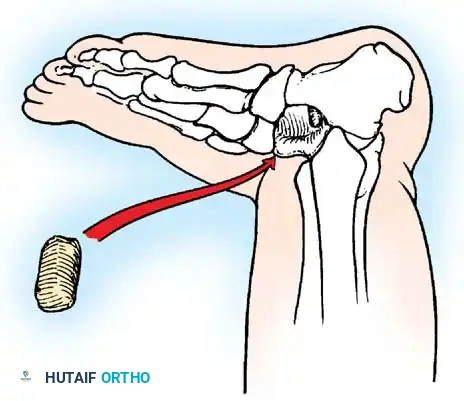
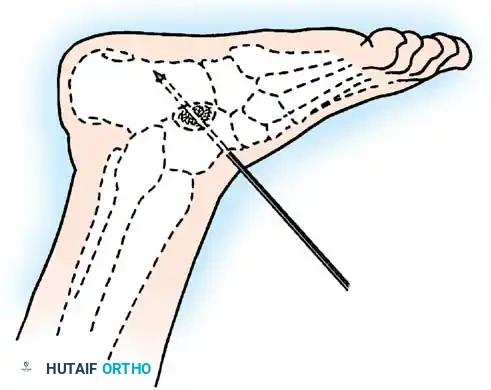
* نقل وتر العضلة الظنبوبية الخلفية (Tibialis Posterior Transfer): لعلاج سقوط القدم. يتم تمرير الوتر عبر الغشاء بين العظمين إلى ظهر القدم ليعمل كرافع للقدم بدلاً من العضلات الأمامية المشلولة.
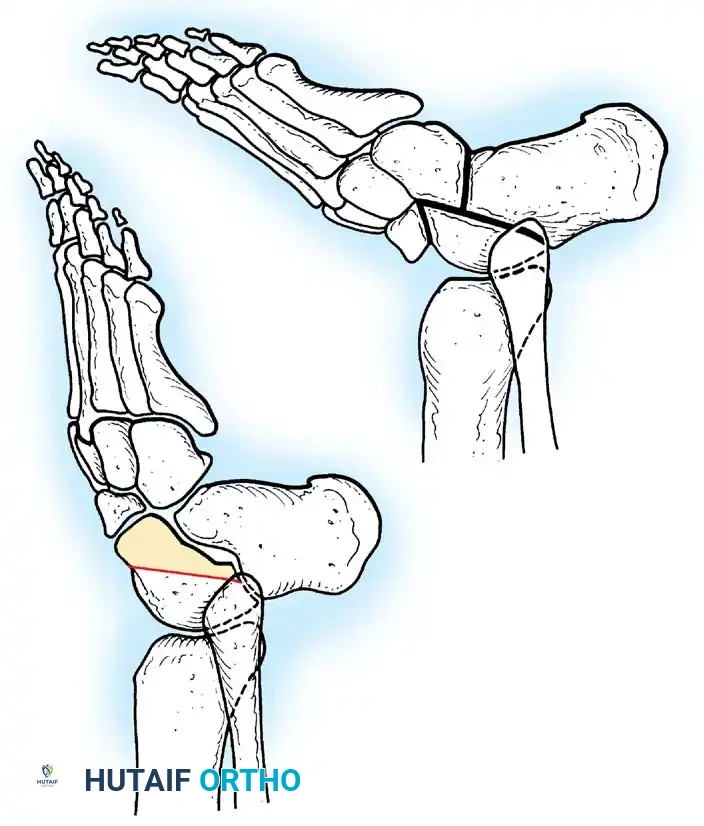
* نقل أوتار الركبة: لتعويض ضعف العضلة الرباعية، يمكن نقل أوتار العضلات المأبضية (Hamstrings) إلى الرضفة (الصابونة).
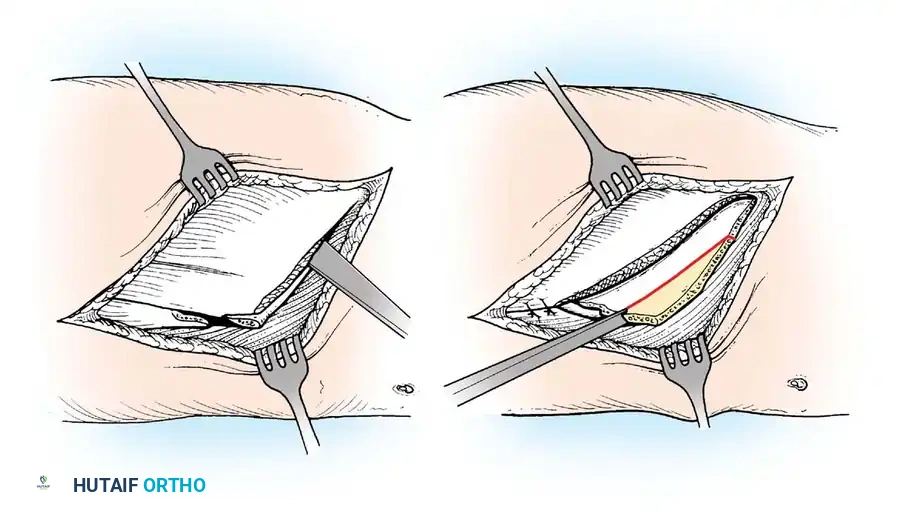
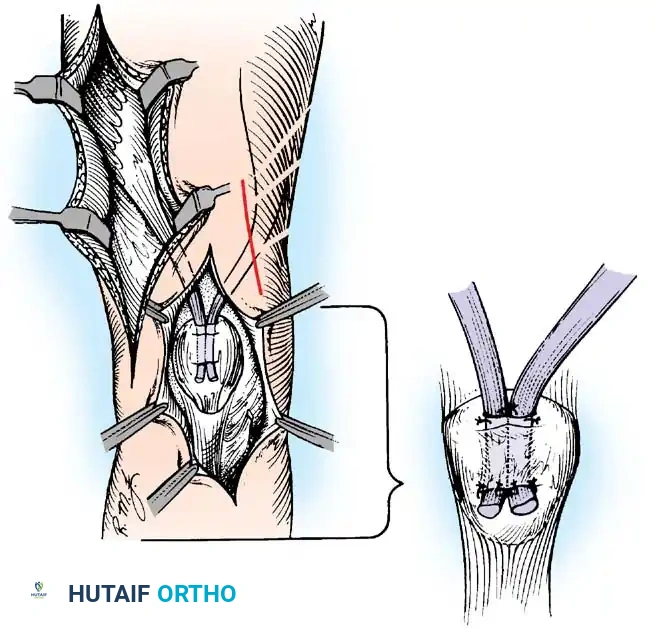
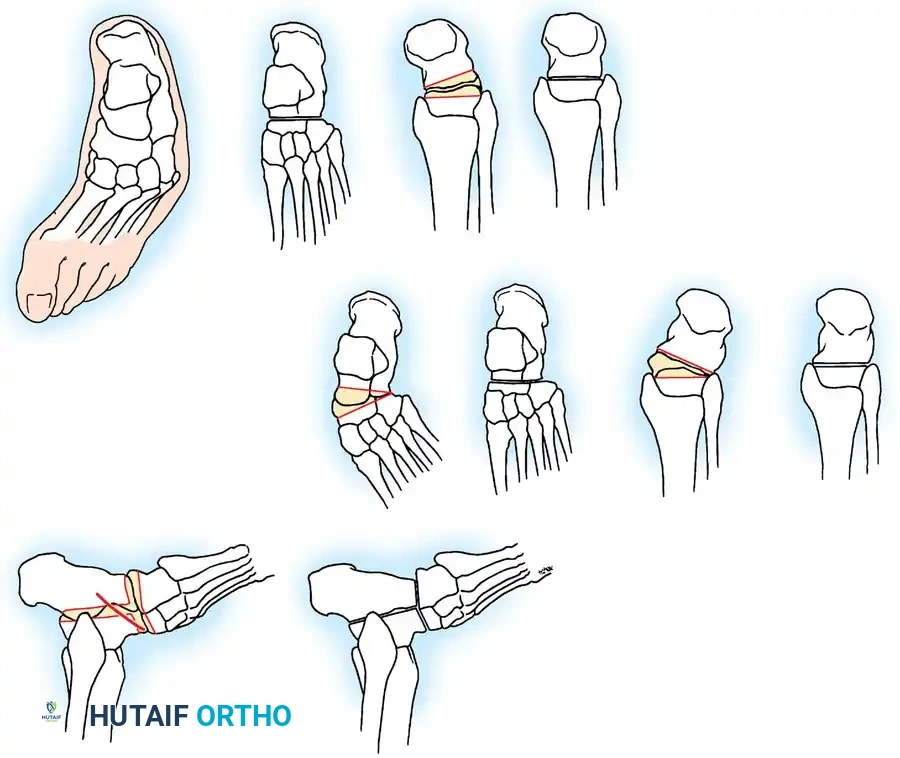
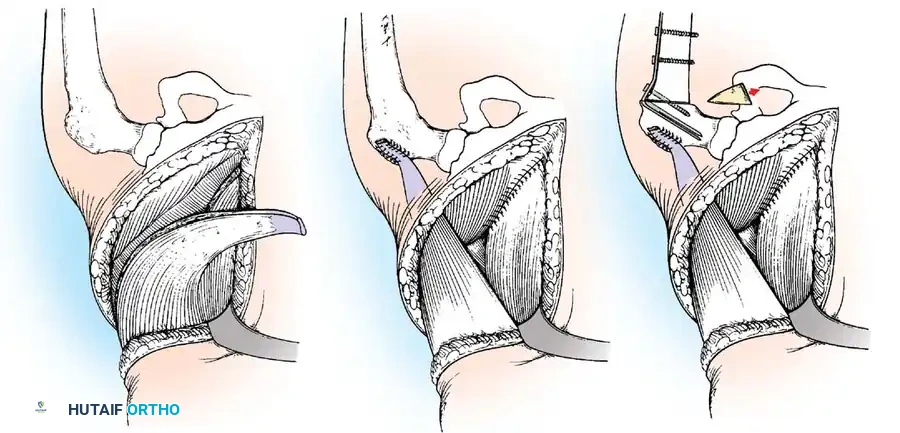
ثانياً: جراحات تثبيت المفاصل (Arthrodesis)
عندما يكون الشلل واسع النطاق ولا توجد عضلات كافية لنقلها، أو عندما يكون المفصل قد تعرض لتشوه وتآكل شديد، يكون "تثبيت المفصل" هو الحل الأمثل لتوفير دعامة صلبة غير قابلة للانهيار.
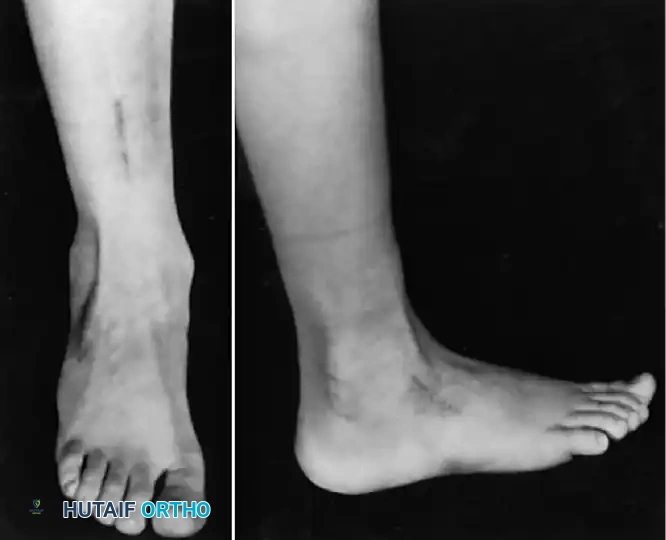
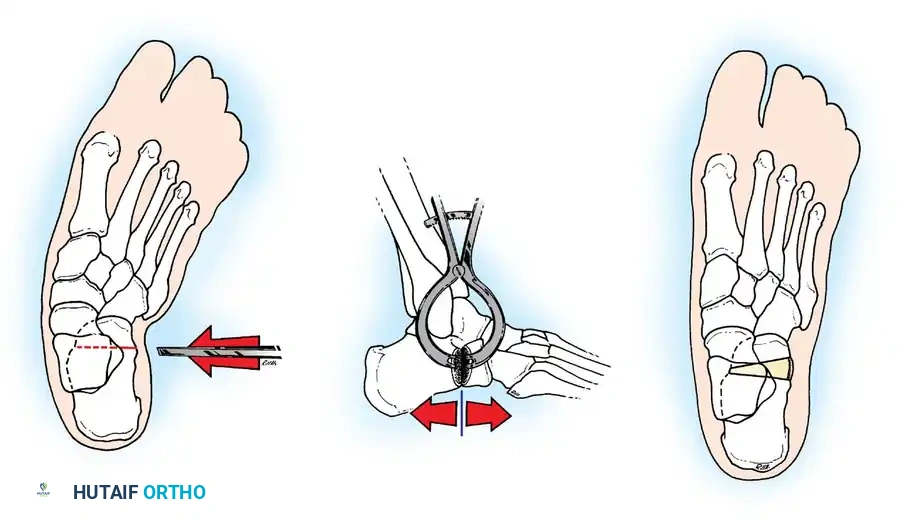
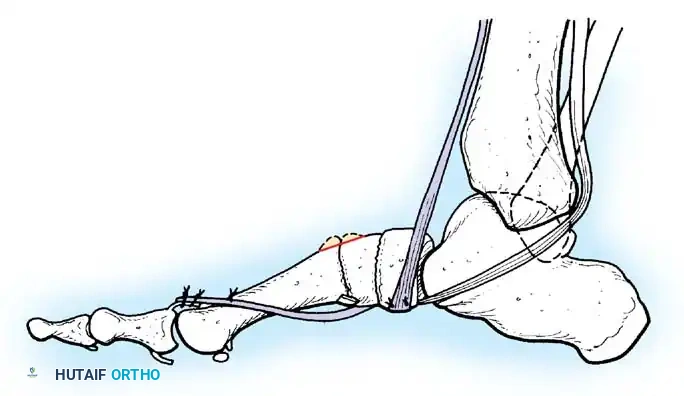
- التثبيت الثلاثي للقدم (Triple Arthrodesis): يُعد من أشهر العمليات لمرضى شلل الأطفال الذين يعانون من قدم مشوهة وغير مستقرة. يتم تثبيت ثلاثة مفاصل تحت الكاحل لتوفير قدم ثابتة وقادرة على تحمل وزن الجسم بدون ألم.
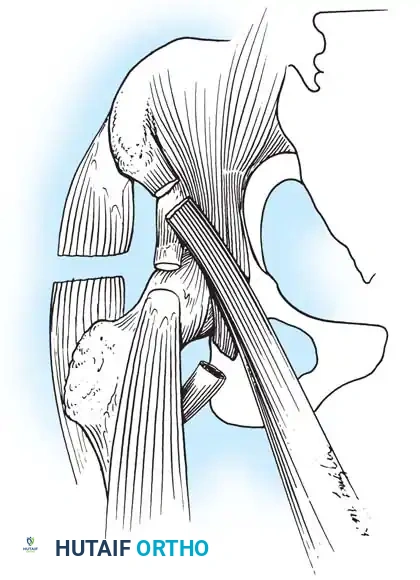
- تثبيت مفصل الكتف: في حالات شلل عضلات الكتف مع بقاء عضلات اليد سليمة، يتم تثبيت الكتف بزاوية معينة تسمح للمريض باستخدام يده بفعالية في أنشطة الحياة اليومية.
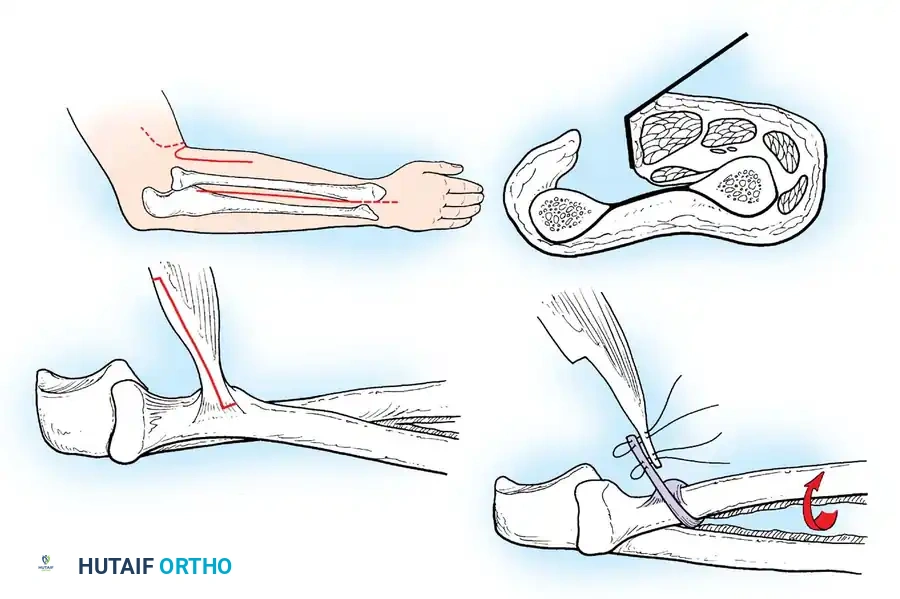
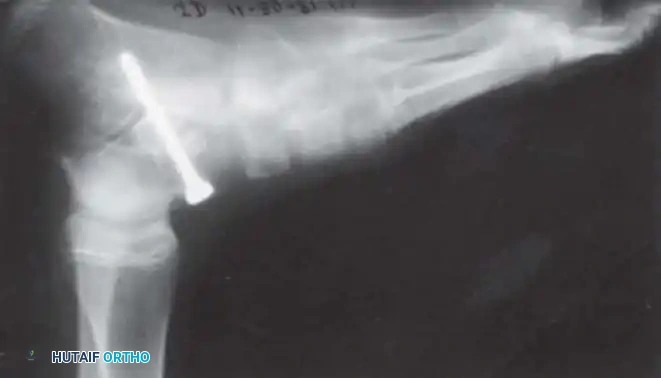
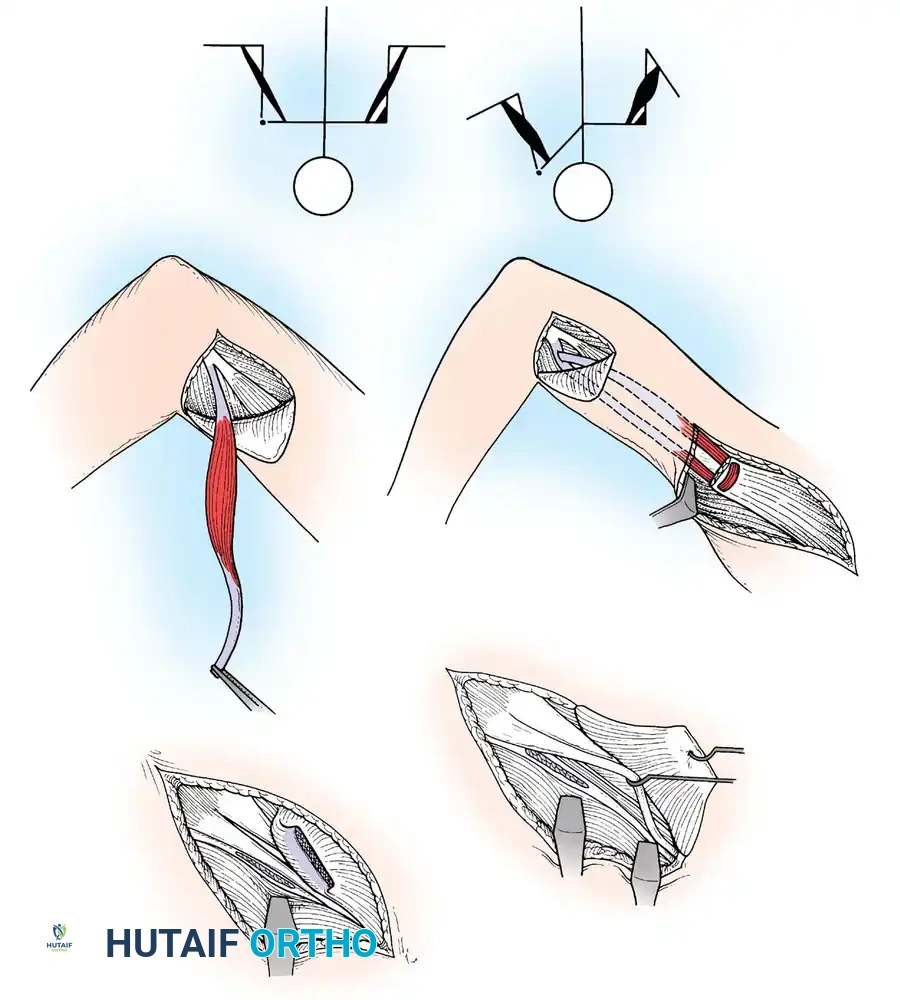
ثالثاً: القص العظمي التصحيحي (Corrective Osteotomies)
بسبب الشد العضلي غير المتكافئ لسنوات طويلة، تنحني العظام وتلتوي. يقوم الأستاذ الدكتور محمد هطيف بإجراء عمليات قص عظمي دقيقة لإعادة استقامة العظام. يتم تثبيت العظم بعد قصه باستخدام شرائح ومسامير معدنية حديثة أو مثبتات خارجية.
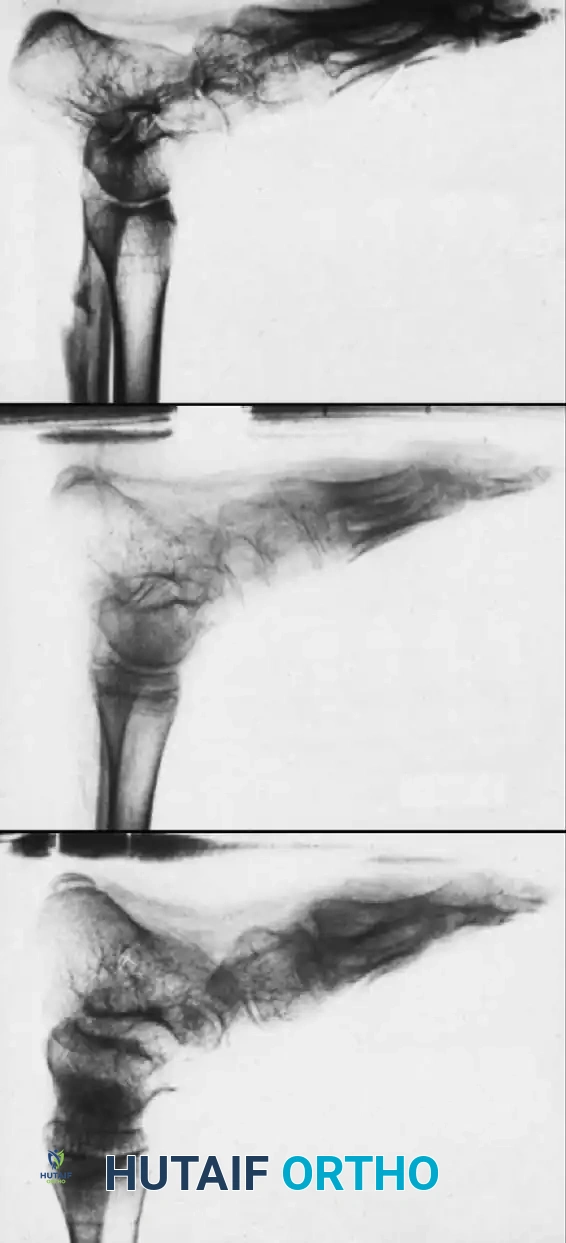
رابعاً: جراحات تطويل الأطراف وتقنية إليزاروف (Limb Lengthening & Ilizarov Technique)
قصر الطرف السفلي هو من أكثر مضاعفات شلل الأطفال إزعاجاً، حيث يسبب عرجة واضحة وآلاماً في الظهر. باستخدام جهاز "إليزاروف" (Ilizarov Apparatus) الحلقي الخارجي، يمكن تطويل العظام وتعويض القصر.
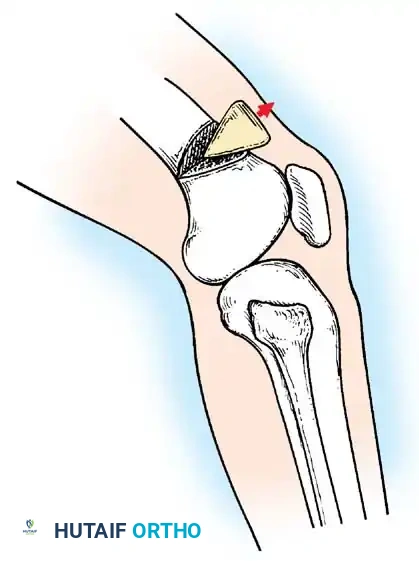
تعتمد هذه التقنية البيولوجية المذهلة على قص العظم قصة صغيرة، ثم إبعاد طرفي العظم عن بعضهما بمقدار 1 مليمتر يومياً. يستجيب الجسم لهذا الشد بتكوين نسيج عظمي جديد في الفجوة، مما يؤدي إلى زيادة طول الساق بشكل طبيعي.

جدول مقارنة: الخيارات الجراحية مقابل العلاج التحفظي
| معيار المقارنة | العلاج التحفظي (الأجهزة التقويمية) | التدخل الجراحي (الترميمي والتقويمي) |
|---|---|---|
| الهدف الأساسي | دعم المفصل، منع تفاقم التشوه، تسهيل المشي | تصحيح التشوه جذرياً، استعادة التوازن، الاستغناء عن الأجهزة |
| الاستمرارية | يتطلب ارتداء الجهاز مدى الحياة | نتائج دائمة في الغالب بعد التعافي |
| المخاطر | تقرحات جلدية، ضمور عضلي إضافي بسبب الاعتماد على الدعامة | مخاطر التخدير، العدوى، فشل التئام العظم (نادرة مع خبير) |
| التكلفة المادية | تكلفة مبدئية أقل، لكنها مستمرة (صيانة وتبديل الأجهزة) | تكلفة لمرة واحدة، استثمار طويل الأمد في جودة الحياة |
| الراحة النفسية | بعض المرضى يشعرون بالإحراج من شكل الأجهزة | تحسن هائل في الثقة بالنفس والمظهر الخارجي |
الدليل الشامل لإعادة التأهيل بعد جراحات شلل الأطفال
الجراحة الناجحة تشكل 50% فقط من العلاج؛ الـ 50% الأخرى تعتمد كلياً على برنامج إعادة التأهيل (Physical Therapy). في عيادة الأستاذ الدكتور محمد هطيف، يتم وضع خطة تأهيل مخصصة لكل مريض.
المرحلة الأولى: الحماية والالتئام (الأسابيع 1-6)
في هذه المرحلة، يتم حماية الطرف الذي خضع للجراحة بواسطة الجبس أو الجبائر الطبية. التركيز يكون على:
* تقليل التورم والألم باستخدام الأدوية والثلج.
* تحريك المفاصل المجاورة غير المصابة لمنع تيبسها.
* تمارين التنفس العميق للوقاية من مضاعفات التخدير.
المرحلة الثانية: إعادة التثقيف العضلي (الأسابيع 6-12)
هذه هي المرحلة الأهم، خاصة بعد جراحات "نقل الأوتار". المخ معتاد على إرسال إشارات للوتر في مكانه القديم. يحتاج المريض إلى تدريب مكثف (Biofeedback) لتعليم المخ كيفية استخدام العضلة في وظيفتها الجديدة.
المرحلة الثالثة: التقوية والعودة للنشاط (الشهر الثالث فما فوق)
- تمارين تحمل الوزن التدريجي.
- تدريب المشي الصحيح (Gait Training) للتخلص من العرجة القديمة.
- تمارين التوازن والتوافق العضلي العصبي.
قصص نجاح ملهمة من داخل العيادة
(الحالات التالية مستوحاة من السجل الطبي الحافل للأستاذ الدكتور محمد هطيف لبيان مدى التحسن الممكن)
الحالة الأولى: استعادة الثقة والمشي الطبيعي
شاب يبلغ من العمر 35 عاماً، أُصيب بشلل الأطفال في طفولته المبكرة مما ترك له "سقوطاً في القدم اليمنى" وقصراً بمقدار 4 سم. كان يعاني من تنمر مجتمعي وصعوبة في إيجاد عمل. قام الأستاذ الدكتور محمد هطيف بإجراء عملية نقل لوتر العضلة الظنبوبية الخلفية مع عملية تطويل لعظمة الساق. بعد 8 أشهر من الجراحة والتأهيل، تخلى الشاب عن العكازات وأصبح يمشي بثبات وبدون دعامات خارجية، وتغيرت حياته المهنية والاجتماعية بالكامل.
الحالة الثانية: إنقاذ الركبة من الانهيار
سيدة في العقد الرابع، عانت من متلازمة ما بعد شلل الأطفال، حيث بدأ مفصل الركبة بالانحناء بشدة للخلف (Genu Recurvatum) مسبباً آلاماً مبرحة. بعد التقييم الدقيق، أجرى البروفيسور هطيف عملية قص عظمي تصحيحي لأعلى قصبة الساق مع تثبيت قوي. عادت السيدة لتمارس حياتها كأم بشكل طبيعي دون الخوف من سقوط مفاجئ.
لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول في اليمن لجراحات العظام المعقدة؟ (E-E-A-T)
عندما يتعلق الأمر بجراحات ترميمية معقدة مثل آثار شلل الأطفال، فإن اختيار الجراح هو القرار الأهم في حياتك. يمثل الأستاذ الدكتور محمد هطيف قمة الهرم الطبي في هذا التخصص في العاصمة صنعاء واليمن عموماً، وذلك للأسباب التالية:
- المرتبة الأكاديمية الرفيعة: أستاذ دكتور (Professor) في كلية الطب بجامعة صنعاء، مما يعني اطلاعه المستمر على أحدث الأبحاث والتقنيات العالمية وتدريسه للأجيال الجديدة من الأطباء.
- خبرة تتجاوز العقدين: أكثر من 20 عاماً من الممارسة الجراحية الدقيقة، تعامل خلالها مع آلاف الحالات المستعصية التي رفضها أو فشل في علاجها آخرون.
- الاعتماد على التكنولوجيا الحديثة: يستخدم البروفيسور هطيف أحدث التقنيات مثل الجراحة الميكروسكوبية (Microsurgery)، ومناظير المفاصل بدقة 4K، والمفاصل الصناعية عالية الجودة (Arthroplasty).
- الأمانة الطبية الصارمة: يشتهر الدكتور هطيف بمبدأ "المريض أولاً". لا يتم اتخاذ قرار الجراحة إلا إذا كانت نسبة الاستفادة منها تفوق المخاطر بكثير. ستحصل على تشخيص صادق وخطة علاجية شفافة.
الأسئلة الشائعة (FAQ) حول علاج آثار شلل الأطفال
لأننا نهتم بوعي المريض وتثقيفه، جمعنا لكم أكثر الأسئلة شيوعاً التي تُطرح في عيادة الأستاذ الدكتور محمد هطيف، مع إجابات طبية مفصلة:
1. هل يمكن الشفاء من شلل الأطفال نهائياً؟
الفيروس نفسه يتم القضاء عليه بواسطة مناعة الجسم، ولكن التلف الذي أحدثه في الخلايا العصبية هو تلف دائم لا يمكن "شفاؤه" بالأدوية. ومع ذلك، يمكن "علاج الآثار" وتصحيح التشوهات جراحياً وتقويمياً لاستعادة الوظيفة الحركية بشكل شبه طبيعي.
2. ما هي متلازمة ما بعد شلل الأطفال (PPS) وهل هي معدية؟
هي ظهور ضعف عضلي وإرهاق جديد بعد عقود من الإصابة الأولية. هي غير معدية إطلاقاً، بل هي نتيجة للإجهاد الميكانيكي والعصبي طويل الأمد للخلايا العصبية المتبقية.

 ---
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
