الخلاصة الطبية السريعة: عملية الرباط الصليبي الخلفي (PCL Reconstruction) هي إجراء جراحي دقيق ومتقدم يهدف إلى استبدال الرباط الممزق في الركبة باستخدام رقعة وترية. يُعد هذا التدخل الجراحي ضرورياً لاستعادة الاستقرار الديناميكي للركبة ومنع حدوث الخشونة المبكرة في المفصل. يتم إجراء العملية عبر تقنيات المناظير الحديثة، وتتطلب برنامجاً تأهيلياً صارماً ومدروساً لضمان العودة الآمنة للحركة والرياضة.
مقدمة شاملة عن الرباط الصليبي الخلفي وأهميته
تعتبر عملية الرباط الصليبي الخلفي واحدة من أكثر الإجراءات الجراحية دقة وتطلباً في مجال جراحة العظام والطب الرياضي. يلعب الرباط الصليبي الخلفي دوراً محورياً وأساسياً في الحفاظ على استقرار الركبة، حيث يمثل الحاجز الميكانيكي الأول الذي يمنع عظمة الساق (الظنبوب) من الانزلاق إلى الخلف تحت عظمة الفخذ، خاصة أثناء ثني الركبة.
عندما يتعرض هذا الرباط القوي للتمزق، وهو ما يحدث غالباً نتيجة لحوادث عالية الطاقة، فإن تركه دون علاج جراحي في الحالات الشديدة (الدرجة الثالثة أو الإصابات المتعددة للأربطة) يمكن أن يؤدي إلى تدهور سريع وكارثي في المفصل. هذا التدهور يتجلى في زيادة الضغط على الغضاريف، مما يتسبب في خشونة مبكرة في المفصل الفخذي الرضفي (مفصل الصابونة) والحيز الداخلي للركبة.
يهدف هذا الدليل الطبي الشامل إلى تقديم رؤية واضحة، مفصلة، ومبنية على أحدث الأدلة العلمية للمرضى حول كل ما يتعلق بهذه الجراحة المعقدة، بدءاً من التشريح والأسباب، مروراً بالتقنيات الجراحية المتقدمة، وصولاً إلى برامج التأهيل الدقيقة التي تضمن استعادة وظيفة الركبة بالكامل.
تشريح الركبة: لماذا يُعد الرباط الصليبي الخلفي فريداً؟
لفهم أهمية الجراحة ومدى تعقيدها، يجب أولاً الغوص في الطبيعة التشريحية لهذا الرباط. يقع الرباط الصليبي الخلفي في الجزء الخلفي من المركز الداخلي لمفصل الركبة، وهو أقوى وأكثر سمكاً من نظيره الأمامي (الرباط الصليبي الأمامي) بحوالي 1.5 إلى 2 مرة.
يتكون هذا الرباط من حزمتين رئيسيتين تعملان بتناغم تام لتوفير الاستقرار في مختلف زوايا انثناء الركبة:
1. الحزمة الأمامية الجانبية (Anterolateral Bundle): تكون مشدودة عندما تكون الركبة في وضع الانثناء (مثنية).
2. الحزمة الخلفية الداخلية (Posteromedial Bundle): تكون مشدودة عندما تكون الركبة في وضع الامتداد (مفرودة).
وظيفة الرباط الصليبي الخلفي لا تقتصر فقط على الربط الميكانيكي بين العظام. هذا الرباط غني جداً بالمستقبلات العصبية الدقيقة (Mechanoreceptors) التي تساهم بشكل مباشر في "الإحساس العميق" (Proprioception). الإحساس العميق هو قدرة الدماغ والجهاز العصبي المركزي على إدراك وضعية المفصل في الفراغ وتعديل حركة العضلات لا إرادياً لحمايته. لذا، فإن تمزق هذا الرباط يفقد الركبة استقرارها الميكانيكي والتحكم العصبي العضلي معاً.
الأسباب العميقة لتمزق الرباط الصليبي الخلفي
على عكس الرباط الصليبي الأمامي الذي يتمزق غالباً بسبب التواء الركبة البسيط أو تغيير الاتجاه المفاجئ أثناء ممارسة الرياضة، فإن الرباط الصليبي الخلفي يتميز بمتانته الفائقة، ولذلك يحتاج إلى "قوة هائلة" ليتمزق. تشمل الأسباب والآليات الأكثر شيوعاً ما يلي:
- إصابات لوحة القيادة (Dashboard Injuries): وهي الآلية الأكثر شيوعاً. تحدث في حوادث السيارات عندما تصطدم ركبة الراكب (وهي مثنية) بلوحة القيادة بقوة، مما يدفع عظمة الساق بقوة إلى الخلف ويمزق الرباط.
- السقوط المباشر على الركبة المثنية: يحدث هذا غالباً للرياضيين (مثل لاعبي كرة القدم أو الرغبي) أو أثناء الحوادث المنزلية، حيث يسقط الشخص ووزنه بالكامل على ركبته وهي في وضع الانثناء، مع توجيه القدم للأسفل.
- فرط التمدد العنيف (Hyperextension): التواء الركبة إلى الخلف بقوة تفوق المدى الطبيعي للمفصل.
- الخلع الكامل لمفصل الركبة: في الحوادث الكبرى، قد تتمزق عدة أربطة معاً (الأمامي، الخلفي، والجانبية)، وهي حالة طوارئ طبية قصوى.
الأعراض والعلامات السريرية
المرضى الذين يعانون من تمزق الرباط الصليبي الخلفي قد لا يواجهون نفس "صوت الفرقعة" الشهير الذي يحدث في تمزق الرباط الأمامي، ولكنهم يواجهون مجموعة من الأعراض المميزة:
- ألم عميق في الركبة: يتركز غالباً في الجزء الخلفي من الركبة (باطن الركبة).
- التورم: تورم خفيف إلى متوسط يحدث عادة خلال الساعات الأولى بعد الإصابة.
- عدم الاستقرار (Giving Way): شعور بأن الركبة "تخون" المريض، خاصة عند نزول السلالم أو المشي على منحدرات.
- صعوبة في الحركة: تيبس في المفصل وصعوبة في ثني الركبة بالكامل.
- ألم في الصابونة: مع مرور الوقت (في الإصابات المزمنة)، يؤدي رجوع الساق للخلف إلى زيادة الاحتكاك بين الصابونة وعظمة الفخذ، مما يسبب ألماً شديداً في مقدمة الركبة.
جدول (1): درجات تمزق الرباط الصليبي الخلفي واستراتيجية العلاج
| درجة التمزق (Grade) | الوصف الطبي للإصابة | الأعراض السريرية المرافقة | استراتيجية العلاج المقترحة |
|---|---|---|---|
| الدرجة الأولى (I) | تمزق جزئي طفيف في ألياف الرباط. | ألم خفيف، تورم بسيط، لا يوجد عدم استقرار ملحوظ. | علاج تحفظي: راحة، ثلج، دعامة، وعلاج طبيعي مكثف. |
| الدرجة الثانية (II) | تمزق جزئي أوسع، ارتخاء في الرباط ولكن لا يزال متصلاً. | ألم متوسط، شعور بعدم الاستقرار عند المجهود العالي. | علاج تحفظي/جراحي: يعتمد على نشاط المريض. غالباً علاج طبيعي وتأهيل. |
| الدرجة الثالثة (III) | تمزق كامل للرباط (انقطاع تام)، وغالباً يصاحبه إصابات أخرى. | ألم شديد، عدم استقرار واضح في المشي العادي، تراجع الساق للخلف. | تدخل جراحي: عملية بناء الرباط الصليبي الخلفي لمنع الخشونة. |
الخيارات العلاجية: متى تكون الجراحة حتمية؟
القرار بين العلاج التحفظي والجراحي يعتمد على تقييم دقيق من قبل جراح عظام متخصص.
العلاج التحفظي (بدون جراحة):
يُفضل في حالات التمزق من الدرجة الأولى والثانية (المنعزلة)، حيث يتم استخدام دعامة خاصة (Dynamic PCL Brace) تدفع الساق للأمام لتخفيف التوتر عن الرباط والسماح له بالالتئام، يرافق ذلك برنامج علاج طبيعي لتقوية العضلة الرباعية (Quadriceps).
العلاج الجراحي (عملية الرباط الصليبي الخلفي):
تصبح الجراحة ضرورة طبية لا غنى عنها في الحالات التالية:
1. التمزق الكامل (الدرجة الثالثة) مع شعور مستمر بعدم الاستقرار.
2. الإصابات المتعددة (تمزق الرباط الخلفي بالتزامن مع الرباط الأمامي أو الأربطة الجانبية).
3. الكسر القلعي (Avulsion Fracture)، حيث ينفصل الرباط ساحباً معه قطعة من العظم.
4. الرياضيون المحترفون أو الأشخاص ذوو المهن الشاقة الذين يتطلب عملهم ركبة قوية ومستقرة.
5. الفشل في الاستجابة للعلاج التحفظي بعد عدة أشهر.
الأستاذ الدكتور محمد هطيف: الخبير الأول في جراحات الركبة المعقدة
عندما يتعلق الأمر بجراحة دقيقة ومعقدة مثل "بناء الرباط الصليبي الخلفي"، فإن اختيار الجراح هو العامل الأهم لضمان نجاح العملية. يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، المرجعية الطبية الأولى والاسم الأبرز في العاصمة اليمنية صنعاء وفي اليمن بشكل عام لإجراء هذه الجراحات المتقدمة.
لماذا يعتبر أ.د. محمد هطيف الخيار الأمثل؟
* خبرة أكاديمية وسريرية تتجاوز 20 عاماً: يجمع الدكتور هطيف بين المعرفة الأكاديمية العميقة كأستاذ جامعي، والخبرة العملية الطويلة في غرف العمليات للتعامل مع أعقد إصابات الركبة.
* استخدام أحدث التقنيات العالمية: يتم إجراء العمليات باستخدام تقنية المنظار الجراحي بدقة 4K (Arthroscopy 4K)، مما يضمن رؤية فائقة الوضوح داخل المفصل، وتحديد دقيق لمسار الرباط الجديد، وبالتالي تقليل التدخل الجراحي وتسريع التعافي.
* التميز في الجراحة الميكروسكوبية والمفاصل الصناعية: مهاراته الدقيقة تمكنه من التعامل مع الأنسجة ببراعة متناهية، وتقليل نسب المضاعفات إلى الحد الأدنى.
* الأمانة الطبية الصارمة: يشتهر الدكتور هطيف بالتزامه المطلق بأخلاقيات المهنة؛ فهو لا ينصح بالتدخل الجراحي إلا إذا كان المريض بحاجة ماسة وحقيقية إليه، ويضع مصلحة المريض وشفاءه فوق كل اعتبار.
التحضير ما قبل الجراحة (Pre-operative Preparation)
التحضير الجيد يضمن نتائج ممتازة. قبل الخضوع لعملية الرباط الصليبي الخلفي، يوجه الدكتور محمد هطيف مرضاه باتباع بروتوكول تحضيري يشمل:
1. التأهيل المسبق (Pre-hab): الخضوع لجلسات علاج طبيعي لتقوية العضلات المحيطة بالركبة وتقليل التورم واستعادة المدى الحركي قدر الإمكان قبل الجراحة.
2. الفحوصات الشاملة: إجراء أشعة الرنين المغناطيسي (MRI) عالية الدقة لتأكيد التشخيص، بالإضافة إلى فحوصات الدم الشاملة وتخطيط القلب.
3. إيقاف الأدوية: التوقف عن تناول مميعات الدم ومضادات الالتهاب غير الستيرويدية قبل الجراحة بأسبوع لتجنب النزيف.
خطوات عملية بناء الرباط الصليبي الخلفي بالتفصيل
العملية ليست مجرد "خياطة" للرباط الممزق، بل هي عملية "بناء" (Reconstruction) كاملة، حيث يتم استبدال الرباط التالف برقعة وترية جديدة.
1. التخدير:
تتم العملية غالباً تحت التخدير النصفي أو العام، بناءً على تقييم طبيب التخدير وحالة المريض.
2. استخراج الرقعة الوترية (Graft Harvesting):
يقوم الجراح بأخذ وتر من جسم المريض (غالباً من أوتار المأبض Hamstrings، أو وتر العضلة الرباعية Quadriceps tendon). يتم تجهيز هذا الوتر بدقة ليصبح بديلاً قوياً للرباط الصليبي الخلفي.
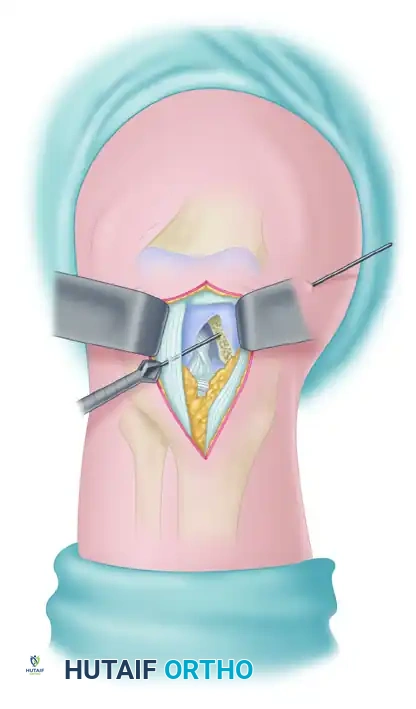
3. التنظير المفصلي (Arthroscopy):
يتم إحداث شقوق صغيرة جداً (ثقوب) حول الركبة، وإدخال كاميرا المنظار (4K) والأدوات الجراحية الدقيقة. يتم تنظيف المفصل من بقايا الرباط الممزق ومعالجة أي تمزقات مرافقة في الغضروف الهلالي.
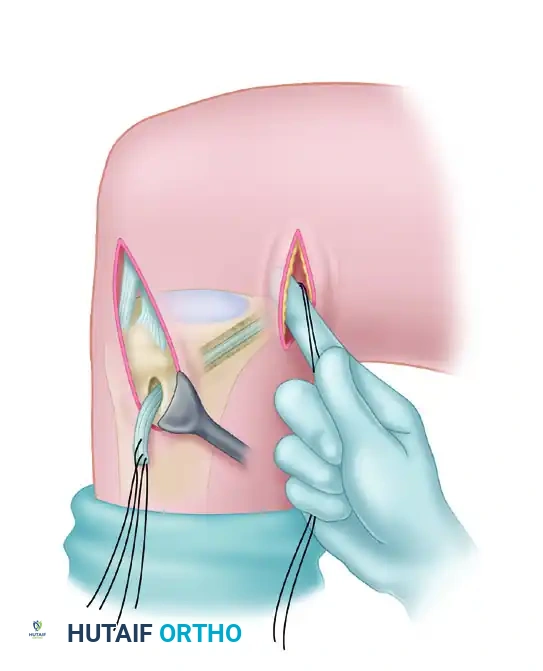
4. حفر الأنفاق العظمية:
باستخدام أدوات توجيه دقيقة جداً، يقوم الدكتور محمد هطيف بحفر نفق في عظمة الساق (الظنبوب) ونفق آخر في عظمة الفخذ، في نفس المواضع التشريحية الدقيقة للرباط الأصلي.
5. تمرير الرقعة وتثبيتها:
يتم سحب الرقعة الوترية الجديدة عبر هذه الأنفاق. وبمجرد وصولها للشد المناسب (Tension)، يتم تثبيتها بقوة باستخدام مسامير تداخلية (Interference Screws) أو أزرار تثبيت معدنية (Suspensory Fixation).
جدول (2): مقارنة بين أنواع الرقع الوترية المستخدمة في الجراحة
| نوع الرقعة (Graft Type) | المصدر | المميزات (Pros) | العيوب (Cons) |
|---|---|---|---|
| الرقعة الذاتية (Autograft) | من جسم المريض نفسه (أوتار الركبة، العضلة الرباعية). | لا يوجد خطر الرفض المناعي، التئام أسرع مع العظم، قوة تحمل عالية. | ألم في مكان أخذ الرقعة، وقت أطول للعملية. |
| الرقعة الصناعية/من متبرع (Allograft) | من بنك الأنسجة (متبرع متوفى). | لا يوجد ألم إضافي لاستخراج الرقعة، عملية أسرع، شقوق جراحية أقل. | خطر ضئيل جداً لانتقال العدوى، قد تستغرق وقتاً أطول للاندماج البيولوجي، تكلفة أعلى. |
(ملاحظة: يفضل أ.د. محمد هطيف استخدام الرقعة الذاتية في معظم حالات الشباب والرياضيين لضمان أقصى درجات القوة والمتانة).
الدليل الشامل للتأهيل ما بعد الجراحة (Rehabilitation Guide)
يجب أن يدرك المريض أن الجراحة تمثل 50% فقط من العلاج، بينما الـ 50% الأخرى تعتمد كلياً على الالتزام ببرنامج العلاج الطبيعي. تأهيل الرباط الخلفي أبطأ وأكثر حذراً من الرباط الأمامي لحماية الرقعة من الجاذبية وقوى الشد.
المرحلة الأولى: الحماية القصوى (الأسابيع 0 - 6)
* الدعامة: ارتداء دعامة الركبة (يفضل PCL Jack Brace) على مدار 24 ساعة، مقفلة في وضع الامتداد الكامل (صفر درجة).
* تحميل الوزن: المشي باستخدام العكازات مع تحميل جزئي للوزن (حسب توجيهات الجراح).
* التمارين: تمارين الانقباض الثابت للعضلة الرباعية، ورفع الساق المستقيمة. يمنع منعاً باتاً أي انقباض نشط لعضلات الفخذ الخلفية (Hamstrings) لأنها تسحب الساق للخلف وتضر الرقعة.
المرحلة الثانية: استعادة المدى الحركي (الأسابيع 7 - 12)
* زيادة تدريجية في ثني الركبة (بدءاً من 90 درجة وصولاً إلى الثني الكامل).
* التخلص التدريجي من العكازات والمشي بوزن كامل.
* بدء تمارين السلسلة الحركية المغلقة (Closed Kinetic Chain) مثل تمرين القرفصاء الجزئي (Mini-squats).
المرحلة الثالثة: التقوية والتحكم العصبي (الأشهر 3 - 6)
* تكثيف تمارين تقوية العضلة الرباعية، فهي الصديق الأول للرباط الصليبي الخلفي.
* البدء في تمارين التوازن (Proprioception) باستخدام الألواح المتذبذبة.
* السماح بالركض الخفيف على جهاز المشي أو السباحة الحرة.
المرحلة الرابعة: العودة للنشاط الرياضي (الأشهر 6 - 9 وما بعدها)
* تمارين الرشاقة وتغيير الاتجاهات (Agility drills).
* تمارين القفز والهبوط السليم (Plyometrics).
* العودة للرياضات التنافسية تتم غالباً بين الشهر التاسع إلى الثاني عشر، بعد اجتياز اختبارات العودة للرياضة (Return to Sport Criteria).
قصص نجاح ملهمة من عيادة أ.د. محمد هطيف
قصة المريض "أحمد" - ضحية حادث مروري:
تعرض أحمد (32 عاماً) لحادث سيارة أدى إلى اصطدام ركبته بلوحة القيادة. عانى من ألم شديد وعدم استقرار منعه من ممارسة عمله كمهندس ميداني. بعد زيارة عيادة أ.د. محمد هطيف في صنعاء، تم تشخيص حالته بتمزق كامل في الرباط الصليبي الخلفي من الدرجة الثالثة. أجرى له الدكتور هطيف عملية بناء الرباط باستخدام المنظار 4K. بفضل دقة الجراحة والمتابعة الصارمة لبرنامج التأهيل، عاد أحمد لعمله الميداني بعد 6 أشهر، وهو الآن يمارس حياته الطبيعية دون أي شعور بـ "خيانة" الركبة.
قصة "خالد" - رياضي محترف:
أصيب خالد أثناء مباراة كرة قدم بتمزق مزدوج (الرباط الأمامي والخلفي معاً). كانت مسيرته الرياضية مهددة بالانتهاء. بفضل التدخل الجراحي المعقد الذي قاده أ.د. محمد هطيف لإعادة بناء الرباطين في عملية واحدة باستخدام الرقع الذاتية، وبفضل التأهيل المكثف، عاد خالد للملاعب بعد عام كامل من الإصابة بقوة وثبات تام.
الأسئلة الشائعة (FAQ) - الدليل الشامل لإجابات مرضاك
1. كم تستغرق عملية الرباط الصليبي الخلفي داخل غرفة العمليات؟
تستغرق العملية عادة ما بين ساعة ونصف إلى ساعتين، وتعتمد المدة على ما إذا كانت هناك إصابات أخرى مرافقة (مثل تمزق الغضروف الهلالي) تحتاج إلى إصلاح في نفس الوقت.
2. هل العملية مؤلمة؟
بفضل استخدام تقنيات التخدير الحديثة وحقن المسكنات الموضعية حول الأعصاب المحيطة بالركبة (Nerve Blocks)، يتم السيطرة على الألم بشكل ممتاز خلال الأيام الأولى، ويكون الألم محتملاً ويستجيب للمسكنات الفموية.
3. متى يمكنني المشي بشكل طبيعي بدون عكازات؟
غالباً ما يتم التخلص من العكازات بين الأسبوع الرابع والسادس بعد الجراحة، بمجرد أن يستعيد المريض التحكم الكامل في العضلة الرباعية ويختفي العرج.
4. متى يمكنني العودة لقيادة السيارة؟
إذا كانت الجراحة في الركبة اليسرى والسيارة أوتوماتيكية، يمكن القيادة بعد 3-4 أسابيع. أما إذا كانت في الركبة اليمنى، فقد يستغرق الأمر من 6 إلى 8 أسابيع لضمان القدرة على الضغط بقوة على المكابح في حالات الطوارئ.
5. ما هو الفرق الأساسي بين جراحة الرباط الأمامي والخلفي؟
جراحة الرباط الخلفي تعتبر أكثر تعقيداً من الناحية الفنية (بسبب موقع الرباط العميق وقربه من الأوعية الدموية الرئيسية في خلف الركبة). كما أن برنامج التأهيل للخلفي أطول وأكثر صرامة في الأسابيع الأولى لحماية الرقعة من تأثير الجاذبية.
6. هل يمكن للرباط الصليبي الخلفي أن يلتئم بدون جراحة؟
نعم، التمزقات الجزئية (الدرجة الأولى والثانية) لها قدرة جيدة على الالتئام الذاتي إذا تم تشخيصها مبكراً وتثبيتها بدعامة خاصة، وذلك لأن الرباط الخلفي يتمتع بتروية دموية أفضل من الأمامي. ولكن التمزقات الكاملة (الدرجة الثالثة) لا تلتئم وتحتاج لجراحة.
7. ماذا يحدث إذا تجاهلت علاج تمزق الدرجة الثالثة؟
إهمال العلاج يؤدي إلى تغيير في الميكانيكا الحيوية للركبة، مما يسبب ضغطاً هائلاً على الغضاريف. النتيجة الحتمية هي حدوث "خشونة مبكرة" (Osteoarthritis) في الركبة، خاصة في مفصل الصابونة، مما قد يتطلب مستقبلاً عمليات أكبر مثل تغيير مفصل الركبة.
8. كم تبلغ تكلفة العملية؟
تختلف التكلفة بناءً على نوع الرقعة المستخدمة، المستشفى، ومستلزمات التثبيت (المسامير والأزرار). يتميز أ.د. محمد هطيف بالشفافية المطلقة والأمانة الطبية في توضيح كافة التكاليف للمريض قبل الإجراء دون أي رسوم خفية، مع تقديم أفضل جودة طبية بأرقى المستشفيات في صنعاء.
9. ما هي نسبة نجاح عملية بناء الرباط الصليبي الخلفي؟
في أيدي خبير متمرس مثل الأستاذ الدكتور محمد هطيف، تتجاوز نسبة نجاح العملية 90-95% في استعادة استقرار الركبة وتخفيف الألم ومنع الخشونة المستقبلية.
10. لماذا يُمنع تمرين العضلة الخلفية (Hamstrings) في بداية التأهيل؟
العضلة الخلفية للفخذ عندما تنقبض، تقوم ميكانيكياً بسحب عظمة الساق إلى الخلف. هذا السحب يضع ضغطاً مباشراً وشديداً على الرقعة الوترية الجديدة للرباط الصليبي الخلفي وقد يؤدي إلى ارتخائها أو فشلها، لذا يمنع تدريبها بشكل معزول في الأشهر الأولى.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
