الخلاصة الطبية السريعة: عملية إعادة بناء الرباط الصليبي الخلفي بتقنية النفق الواحد (Single-Tunnel PCL Reconstruction) هي إجراء جراحي دقيق ومتقدم يهدف إلى استعادة الاستقرار الميكانيكي والوظيفي للركبة بعد التعرض للتمزق. تعتمد هذه الجراحة الحديثة على استخدام تقنيات مناظير المفاصل عالية الدقة (4K) لزراعة طعم وتري داخل نفق عظمي واحد تشريحي، مما يضمن تعافياً دقيقاً، ويقلل من فقدان العظام، ويسمح بعودة آمنة وسريعة للأنشطة الحياتية والرياضية تحت إشراف نخبة جراحي العظام.
مقدمة شاملة عن جراحة الرباط الصليبي الخلفي
تعتبر إصابات الركبة من أكثر الإصابات المعقدة التي تؤثر بشكل جذري على جودة حياة المريض، وتحديداً إصابة الرباط الصليبي الخلفي (PCL) الذي يلعب دوراً محورياً وأساسياً في استقرار مفصل الركبة وتحمل الأوزان. إن عملية إعادة بناء الرباط الصليبي الخلفي بتقنية النفق الواحد تمثل ثورة حقيقية في مجال جراحة العظام والطب الرياضي الحديث. يهدف هذا الإجراء الجراحي بالغ الدقة إلى استبدال الرباط الأصلي المتمزق بطعم نسيجي (وتري) جديد، مما يعيد للركبة حركتها الكينماتيكية الطبيعية ويمنع الانزلاق الخلفي المَرَضي لعظمة الساق.
في هذا الدليل الطبي الموسع والشامل، سنأخذك في رحلة علمية وطبية مفصلة لفهم كل ما يتعلق بهذه الجراحة، بدءاً من التشريح الدقيق للركبة، مروراً بالأسباب والأعراض، ثم الخطوات الجراحية المتقدمة التي يجريها الجراح، وصولاً إلى برامج التأهيل والتعافي الصارمة التي تضمن عودتك إلى ممارسة حياتك الطبيعية والرياضية بأمان تام وبدون ألم.
التشريح الميكانيكي ودور الرباط الصليبي الخلفي
لفهم الأهمية القصوى لهذه الجراحة، يجب أولاً التعمق في التشريح المعقد لمفصل الركبة. يُصنف مفصل الركبة على أنه الأكبر والأكثر تعقيداً في جسم الإنسان، ويعتمد في استقراره الديناميكي والثابت على شبكة معقدة من الأربطة القوية، والعضلات، والغضاريف. الرباط الصليبي الخلفي (Posterior Cruciate Ligament) هو أحد الأربطة الأربعة الرئيسية، ويُعد الأقوى والأكثر سمكاً بينها (أقوى بمرتين تقريباً من الرباط الصليبي الأمامي).
يقع هذا الرباط الحيوي في الجزء الخلفي العميق من الركبة، ويربط بين اللقمة الفخذية الإنسية (Medial Femoral Condyle) والجانب الخلفي من عظمة الساق (Tibia).
تتمثل وظائفه الميكانيكية الأساسية في:
* منع الانزلاق الخلفي: الوظيفة الأهم هي منع عظمة الساق من الانزلاق إلى الخلف أسفل عظمة الفخذ، خاصة عند ثني الركبة بزاوية 90 درجة.
* الاستقرار الدوراني: يساهم بشكل كبير في التحكم في الحركات الدورانية للركبة ويمنع الدوران الخارجي المفرط.
* توزيع الأحمال: يساعد في توزيع الضغط الميكانيكي على مفصل الركبة، مما يحمي الغضاريف الهلالية والمفصلية من التآكل.
عندما يتعرض هذا الرباط للتمزق، يفقد المفصل جزءاً هائلاً من استقراره، مما يؤدي إلى زيادة الضغط على مفصل الرضفة (الصابونة) والغضاريف، وهو ما يسرع من حدوث خشونة الركبة (تآكل الغضاريف المبكر) وصعوبة بالغة في أداء الأنشطة اليومية مثل نزول السلالم أو الجري.
أسباب تمزق الرباط الصليبي الخلفي وعوامل الخطر
نظراً لقوة وسمك الرباط الصليبي الخلفي، فإن تمزقه يتطلب قوة هائلة وصدمات عنيفة مقارنة بالرباط الصليبي الأمامي. وعادة ما يحدث نتيجة صدمات قوية ومباشرة موجهة نحو الجزء الأمامي من عظمة الساق (Tibia) عندما تكون الركبة في حالة انثناء. من أبرز الأسباب التي تؤدي إلى هذه الإصابة المعقدة:
- حوادث السيارات (إصابة لوحة القيادة - Dashboard Injury): وهي السبب الأكثر شيوعاً. تحدث عندما يصطدم الشخص بحادث سير وتكون ركبته مثنية، فتصطدم الركبة بقوة بلوحة القيادة الأمامية للسيارة، مما يدفع عظمة الساق بعنف إلى الخلف ويؤدي إلى قطع الرباط فوراً.
- الإصابات الرياضية العنيفة: تحدث غالباً في الرياضات التي تتطلب احتكاكاً جسدياً قوياً مثل كرة القدم، الرجبي، والمصارعة. حيث يمكن أن يسقط اللاعب على ركبته وهي مثنية مع توجيه القدم للأسفل (Plantar flexion)، مما يضع ضغطاً شديداً على الرباط.
- السقوط من ارتفاعات عالية: الهبوط الخاطئ والمباشر على الركبة من مكان مرتفع يمكن أن يسبب تمزقاً كاملاً للرباط الصليبي الخلفي، وغالباً ما يصاحبه إصابات أخرى في أربطة الركبة.
- الالتواء المفرط للركبة (Hyperextension): المد الزائد للركبة إلى الخلف بقوة يمكن أن يؤدي إلى تمزق الرباط الصليبي الخلفي، وقد يترافق ذلك مع قطع في الرباط الصليبي الأمامي أيضاً.
الأعراض السريرية لتمزق الرباط الصليبي الخلفي
على عكس تمزق الرباط الصليبي الأمامي الذي غالباً ما يصاحبه صوت "فرقعة" مسموع وتورم فوري هائل، فإن أعراض تمزق الرباط الصليبي الخلفي قد تكون أكثر خفية وأقل دراماتيكية في البداية، مما يجعل تشخيصها متأخراً في بعض الأحيان. تشمل الأعراض:
- ألم عميق في الركبة: غالباً ما يتركز الألم في الجزء الخلفي من الركبة (الحفرة المأبضية) ويزداد عند الركوع أو صعود/نزول السلالم.
- تورم خفيف إلى متوسط: يحدث التورم عادة خلال الساعات الأولى ولكنه قد لا يكون ملحوظاً بشدة.
- الشعور بعدم الاستقرار (Giving Way): يشعر المريض بأن ركبته "تخونه" أو تتأرجح للخلف، خاصة عند المشي السريع أو تغيير الاتجاه.
- صعوبة في تحمل الوزن: ألم وضعف ملحوظ عند محاولة الوقوف على الساق المصابة.
- تصلب المفصل: صعوبة في ثني وفرد الركبة بشكل كامل نتيجة الألم والتورم.
الخيارات العلاجية: متى نلجأ للجراحة؟
لا تتطلب جميع حالات تمزق الرباط الصليبي الخلفي تدخلاً جراحياً. يعتمد القرار على درجة التمزق (الدرجة الأولى، الثانية، أو الثالثة)، مستوى نشاط المريض، ووجود إصابات مصاحبة في الركبة.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (إعادة البناء) |
|---|---|---|
| الحالات المستهدفة | تمزق الدرجة الأولى والثانية (جزئي)، المرضى كبار السن، أو ذوي النشاط المحدود. | تمزق الدرجة الثالثة (كامل)، الرياضيين، المرضى الذين يعانون من عدم استقرار مزمن، أو إصابات متعددة الأربطة. |
| طريقة العلاج | العلاج الطبيعي المكثف (تقوية العضلة الرباعية)، استخدام دعامات الركبة (Braces)، الأدوية المضادة للالتهاب. | زراعة طعم وتري باستخدام المنظار (تقنية النفق الواحد أو المزدوج) لتعويض الرباط المفقود. |
| مدة التعافي | من 3 إلى 6 أشهر للعودة للنشاط العادي. | من 6 إلى 9 أشهر للعودة الكاملة للرياضات العنيفة. |
| المميزات | تجنب مخاطر الجراحة، تكلفة أقل، لا يوجد فترة تنويم بالمستشفى. | استعادة الاستقرار الميكانيكي الكامل بنسبة تصل إلى 95%، منع الخشونة المبكرة، عودة للرياضة الاحترافية. |
| العيوب | قد لا يعالج الشعور بعدم الاستقرار (الخيانة)، ويزيد من احتمالية تآكل غضاريف الركبة مستقبلاً. | يتطلب فترة تأهيل طويلة وصارمة، تكلفة أعلى، ومخاطر جراحية عامة (نادرة). |
الأستاذ الدكتور محمد هطيف: الخبير الأول في جراحات الركبة المتقدمة
عندما يتعلق الأمر بجراحة دقيقة ومعقدة مثل إعادة بناء الرباط الصليبي الخلفي، فإن اختيار الجراح هو العامل الأهم لضمان نجاح العملية. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة عظام ومفاصل في صنعاء، اليمن، والمرجع الطبي الأول في هذا التخصص الدقيق.
لماذا يعتبر أ.د. محمد هطيف الخيار الأمثل لحالتك؟
* الدرجة الأكاديمية الرفيعة: أستاذ جراحة العظام والمفاصل بكلية الطب، جامعة صنعاء، مما يعكس عمق المعرفة الأكاديمية والسريرية والاطلاع المستمر على أحدث الأبحاث العالمية.
* خبرة تتجاوز 20 عاماً: أجرى آلاف العمليات الجراحية الناجحة والمعقدة في مجال الطب الرياضي وإصابات الملاعب.
* استخدام أحدث التقنيات العالمية: رائد في استخدام منظار الركبة بدقة 4K (Arthroscopy 4K) والجراحات الميكروسكوبية الدقيقة (Microsurgery)، مما يضمن فتحات جراحية صغيرة جداً، دقة متناهية في تحديد مكان النفق العظمي التشريحي، وتعافي أسرع بكثير.
* الريادة في استبدال المفاصل: خبير معتمد في جراحات المفاصل الصناعية (Arthroplasty)، مما يمنحه فهماً ميكانيكياً استثنائياً لديناميكية مفصل الركبة.
* الصدق والأمانة الطبية: يُعرف الأستاذ الدكتور محمد هطيف بشفافيته المطلقة مع مرضاه. لا ينصح بالتدخل الجراحي إلا إذا كانت الحالة تستدعي ذلك حقاً، ويضع مصلحة المريض الصحية فوق كل اعتبار، وهو ما جعله يحظى بثقة واسعة في اليمن والمنطقة.
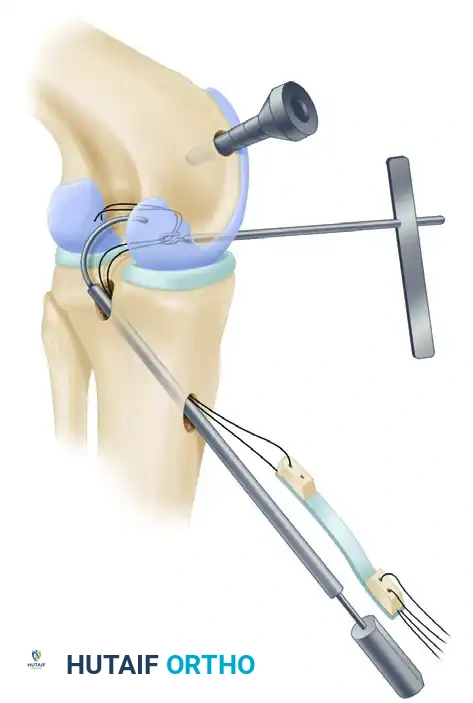
الخطوات التفصيلية لعملية إعادة البناء بتقنية النفق الواحد
تعتبر تقنية النفق الواحد (Single-Tunnel Technique) هي المعيار الذهبي والأكثر شيوعاً في جراحات الرباط الصليبي الخلفي. تتميز هذه التقنية بالحفاظ على العظام (Bone-preserving) وتقليل المضاعفات، مع توفير استقرار ممتاز للركبة.
1. التجهيز والتخدير
تبدأ العملية بتقييم شامل من قبل طبيب التخدير (غالباً ما يستخدم التخدير النصفي أو العام). يتم تعقيم الركبة وتجهيزها، ووضع عاصبة (Tourniquet) لتقليل النزيف أثناء الجراحة.
2. استخراج الطعم الوتري (Graft Harvesting)
بما أن الرباط المتمزق لا يمكن خياطته، يقوم أ.د. محمد هطيف باستخراج طعم بديل من جسم المريض (Autograft). غالباً ما يتم أخذ الطعم من أوتار العضلة المأبضية (Hamstring tendons) أو وتر الرضفة (Patellar tendon) أو وتر العضلة الرباعية. يتم تنظيف الطعم وتجهيزه وقياس سمكه بدقة متناهية.
3. الفحص بالمنظار (Diagnostic Arthroscopy)
من خلال شقين صغيرين جداً (ثقوب)، يتم إدخال كاميرا المنظار عالية الدقة 4K وأدوات الجراحة الدقيقة. يقوم الدكتور هطيف بفحص مفصل الركبة بالكامل للبحث عن أي إصابات مصاحبة (مثل تمزق الغضروف الهلالي) ومعالجتها في نفس الوقت.
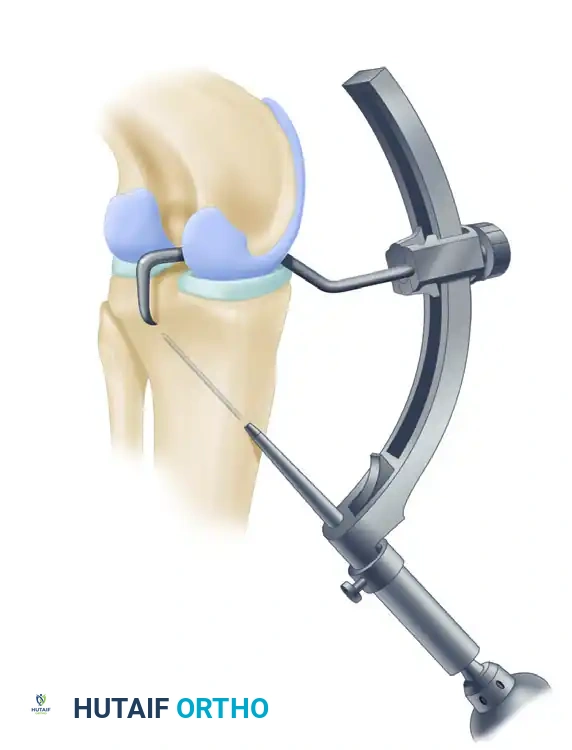
4. حفر النفق العظمي (Single-Tunnel Creation)
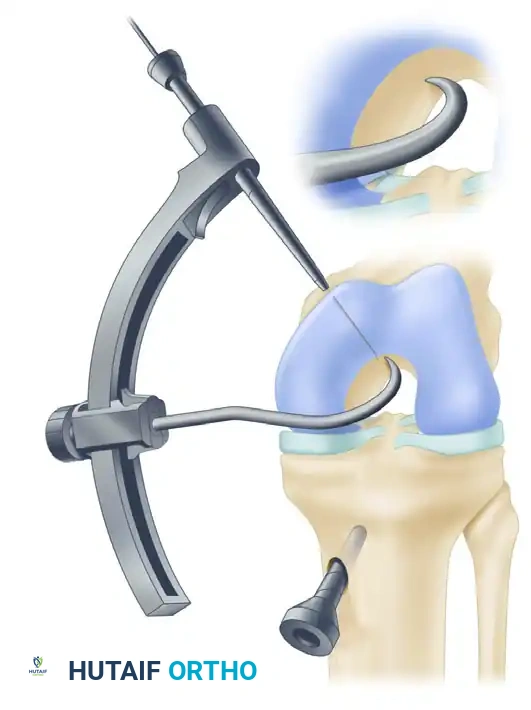
هنا تكمن دقة الجراحة. يتم إزالة بقايا الرباط الصليبي الخلفي المتمزق. وباستخدام أدوات توجيه دقيقة جداً تعتمد على الأشعة والمناظير، يقوم الجراح بحفر نفق عظمي واحد في عظمة الساق (Tibia) ونفق آخر في عظمة الفخذ (Femur) في المواقع التشريحية الدقيقة للرباط الأصلي.
5. تمرير الطعم وتثبيته (Graft Passage and Fixation)
يتم تمرير الطعم الوتري الجديد عبر الأنفاق العظمية. يتم شده بدرجة التوتر المناسبة لضمان استقرار الركبة، ثم يتم تثبيته بقوة باستخدام مسامير تداخلية (Interference screws) أو أزرار تعليق (Suspensory buttons) مصنوعة من مواد تيتانيوم أو مواد قابلة للامتصاص الحيوي.
6. الإغلاق والإنهاء
يتم اختبار حركة الركبة للتأكد من الاستقرار التام وعدم وجود أي احتكاك. أخيراً، تُغلق الشقوق الصغيرة بغرز تجميلية، وتُلف الركبة بضمادة طبية وتوضع في دعامة مفصلية.

جدول مقارنة: تقنية النفق الواحد مقابل النفق المزدوج
يتساءل الكثيرون عن الفرق بين التقنيتين، وإليك التوضيح الطبي الدقيق:
| المعيار | تقنية النفق الواحد (Single-Tunnel) | تقنية النفق المزدوج (Double-Tunnel) |
|---|---|---|
| المفهوم الجراحي | استبدال حزمة واحدة (الحزمة الأمامية الجانبية الأكبر) من الرباط. | استبدال الحزمتين (الأمامية الجانبية والخلفية الإنسية) للرباط. |
| المميزات | وقت جراحي أقصر، فقدان أقل للعظام، مضاعفات أقل، استقرار ممتاز لمعظم المرضى. | يحاكي التشريح الطبيعي بنسبة أكبر (نظرياً)، قد يعطي استقراراً دورانياً أفضل قليلاً. |
| العيوب | قد لا يعيد الاستقرار التشريحي بنسبة 100% لبعض الحالات المعقدة جداً. | جراحة أطول وأكثر تعقيداً، يتطلب حفر أنفاق أكثر مما يضعف العظم، صعوبة في حالة الحاجة لجراحة مراجعة. |
| توصية الخبراء | هي الخيار المفضل والأكثر أماناً وفعالية للغالبية العظمى من المرضى والرياضيين. | تُحفظ للحالات شديدة التعقيد أو الرياضيين النخبويين الذين يحتاجون لحركات دورانية فائقة الدقة. |
رحلة التأهيل والعلاج الطبيعي: مفتاح النجاح
يؤكد الأستاذ الدكتور محمد هطيف دائماً أن الجراحة تمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد كلياً على التزام المريض ببرنامج العلاج الطبيعي والتأهيل. إعادة بناء الرباط الصليبي الخلفي تتطلب تأهيلاً أطول وأكثر حذراً من الرباط الأمامي لمنع استطالة الطعم الجديد.
المرحلة الأولى (الأسابيع 1 - 6): الحماية القصوى
* استخدام دعامة الركبة (PCL Brace) المقفلة في وضع الامتداد الكامل لمنع سقوط الساق للخلف.
* المشي باستخدام العكازات مع تحميل وزن جزئي (حسب توجيهات الجراح).
* تمارين الانقباض الثابت للعضلة الرباعية (Quad sets) لتقليل الضمور العضلي.
* ممنوع منعاً باتاً التمارين التي تشغل عضلة المأبضية (Hamstrings) في هذه المرحلة.
المرحلة الثانية (الأسابيع 7 - 12): استعادة المدى الحركي
* الفتح التدريجي للدعامة لزيادة زاوية ثني الركبة.
* بدء تمارين تحميل الوزن الكامل تدريجياً.
* تمارين التوازن والاستقبال الحسي العميق (Proprioception).
* السباحة (بدون ركل عنيف) وركوب الدراجة الثابتة بأحمال خفيفة.
المرحلة الثالثة (الأشهر 3 - 6): التقوية المتقدمة
* التركيز على تقوية العضلة الرباعية (Quadriceps) لأنها الصديق الأول للرباط الصليبي الخلفي.
* تمارين السكوات (القرفصاء) بمدى حركي محدد.
* بدء تمارين الجري الخفيف على خط مستقيم.
المرحلة الرابعة (الأشهر 6 - 9): العودة للرياضة
* تمارين الرشاقة وتغيير الاتجاه (Agility drills).
* التمارين البليومترية (القفز والهبوط الصحيح).
* العودة التدريجية للرياضات التنافسية بعد اجتياز اختبارات القوة الحركية المتقدمة.
قصص نجاح ملهمة من عيادة د. محمد هطيف
تتحدث النتائج عن نفسها في عيادة الأستاذ الدكتور محمد هطيف. إليكم نماذج حقيقية (مع تغيير الأسماء للحفاظ على الخصوصية) تعكس جودة الرعاية الطبية:
- حالة "أحمد"، 28 عاماً (رياضي): تعرض أحمد لحادث سير أدى إلى تمزق كامل في الرباط الصليبي الخلفي وتهتك في الغضروف. كان يعاني من ألم شديد وعدم قدرة على المشي بثبات. بعد تشخيص دقيق من قبل د. هطيف، تم إجراء عملية زراعة الرباط بتقنية النفق الواحد باستخدام منظار 4K. التزم أحمد ببرنامج التأهيل الصارم، وبعد 8 أشهر، عاد للعب كرة القدم مع فريقه بأداء ممتاز وبدون أي شعور بـ "خيانة" الركبة.
- حالة "سعيد"، 45 عاماً (مهندس موقع): سقط سعيد من ارتفاع في موقع العمل مما أثر على ركبته بشكل بالغ ومنعه من صعود السلالم، وهو أمر أساسي في عمله. بفضل التدخل الجراحي الدقيق والجراحة الميكروسكوبية التي أجراها الدكتور هطيف، تمكن سعيد من العودة لعمله الميداني بكامل كفاءته بعد 5 أشهر فقط من الجراحة.

الأسئلة الشائعة (FAQ) حول جراحة الرباط الصليبي الخلفي
لتقديم دليل شامل وحصري، قمنا بجمع أكثر الأسئلة التي يطرحها المرضى والإجابة عليها بالتفصيل:
1. ما هي نسبة نجاح عملية إعادة بناء الرباط الصليبي الخلفي بتقنية النفق الواحد؟
تعتبر نسبة النجاح عالية جداً، حيث تتجاوز 90% إلى 95% عند إجرائها بواسطة جراح خبير مثل أ.د. محمد هطيف، ومع التزام المريض الكامل ببرنامج العلاج الطبيعي. يستعيد معظم المرضى الاستقرار الكامل للركبة.
2. هل الجراحة مؤلمة؟
أثناء الجراحة، لن تشعر بأي ألم بفضل التخدير. بعد الجراحة، من الطبيعي الشعور بألم وتورم، ولكن يتم السيطرة عليه بفعالية من خلال بروتوكولات إدارة الألم الحديثة والأدوية المسكنة التي يصفها الطبيب.
3. متى يمكنني المشي بدون عكازات بعد الجراحة؟
يختلف الأمر من مريض لآخر بناءً على تقييم الجراح، ولكن في المتوسط، يمكن للمرضى التخلي عن العكازات والمشي بشكل مستقل خلال 4 إلى 6 أسابيع من الجراحة.
4. هل يمكنني العيش بتمزق في الرباط الصليبي الخلفي دون جراحة؟
نعم، يمكن لبعض الأشخاص ذوي النشاط البدني المنخفض التعايش مع التمزق عبر العلاج الطبيعي المكثف. ومع ذلك، بالنسبة للرياضيين والشباب والأشخاص النشطين، فإن ترك الرباط ممزقاً سيؤدي حتماً إلى عدم استقرار مزمن وتآكل مبكر في غضاريف الركبة (خشونة مبكرة).
5. لماذا يجب أن أختار الأستاذ الدكتور محمد هطيف في صنعاء لإجراء هذه العملية؟
لأن عمليات الرباط الصليبي الخلفي تعتبر من أصعب جراحات الركبة وأكثرها تعقيداً (أصعب من الرباط الأمامي). د. هطيف يمتلك خبرة تتجاوز 20 عاماً، ويعمل كأستاذ جامعي، ويستخدم أحدث تقنيات المناظير (4K)، ويُعرف بأمانته الطبية المطلقة، مما يجعله الخيار الأكثر أماناً وموثوقية في اليمن.
6. ما هي تكلفة العملية في اليمن؟
تعتبر التكلفة في اليمن، وتحديداً لدى عيادة د. هطيف، تنافسية جداً مقارنة بالدول المجاورة، مع الحفاظ على أعلى معايير الجودة العالمية في استخدام المستهلكات الطبية (مثل المسامير التداخلية والطعم). يتم تحديد التكلفة النهائية بعد الفحص السريري وتحديد نوع التقنية والمواد المستخدمة.
7. ما هو أفضل نوع طعم (Graft) يمكن استخدامه؟
يعتمد اختيار الطعم على عمر المريض، مهنته، ونوع الرياضة التي يمارسها. يُفضل د. هطيف استخدام الطعم الذاتي (Autograft) من أوتار المأبضية (Hamstring) لمرونته وقوته، أو وتر الرضفة للرياضيين الذين يحتاجون لتثبيت عظمي-عظمي قوي.
8. ما هو الفرق الأساسي بين تمزق الرباط الصليبي الأمامي (ACL) والخلفي (PCL)؟
الأمامي يمنع الساق من الانزلاق للأمام، بينما الخلفي يمنعها من الانزلاق للخلف. إصابة الأمامي شائعة جداً وتحدث غالباً بسبب التواء الركبة، بينما الخلفي نادر الحدوث نسبياً ويحتاج لقوة صدمة مباشرة وعنيفة جداً ليتمزق.
9. ما هي المخاطر والمضاعفات المحتملة لهذه الجراحة؟
مثل أي تدخل جراحي، هناك مخاطر نادرة جداً تشمل العدوى، التجلطات الدموية، تيبس المفصل، أو فشل الطعم. استخدام تقنيات المناظير الحديثة والتعقيم الصارم في غرفة العمليات يقلل هذه المخاطر إلى نسب تكاد تكون معدومة.
10. كيف يمكنني الوقاية من إعادة إصابة الركبة في المستقبل؟
الوقاية تعتمد على الحفاظ على قوة عضلات الفخذ (الرباعية والمأبضية) لتعمل كممتص للصدمات، تحسين التوازن، الإحماء الجيد قبل ممارسة الرياضة، وتجنب الهبوط الخاطئ أثناء القفز. التدريب المستمر يضمن حماية الطعم الجديد مدى الحياة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
