الخلاصة الطبية السريعة: عملية إعادة بناء الرباط الصليبي الأمامي باستخدام رقعة الوتر الرضفي (Bone-Patellar Tendon-Bone أو BPTB) هي الإجراء الجراحي الذي يُعد "المعيار الذهبي" عالمياً لاستعادة ثبات الركبة بشكل جذري. تعتمد هذه التقنية المتقدمة على أخذ جزء من وتر الرضفة مع سدادتين عظميتين لضمان تثبيت قوي والتحام عظمي سريع داخل أنفاق الركبة، مما يسمح بتأهيل مبكر وعودة آمنة للأنشطة الرياضية الشاقة والمهام الوظيفية القاسية. مع تطور تقنيات مناظير الركبة (Arthroscopy)، أصبحت هذه الجراحة أكثر دقة وأقل تدخلاً، وتتطلب جراحاً متمرساً يمتلك مهارات استثنائية لضمان نجاحها بنسبة تصل إلى 100%.
مقدمة شاملة عن عملية الرباط الصليبي الأمامي وأهميتها
تعتبر إصابات مفصل الركبة من أكثر التحديات الطبية شيوعاً وتعقيداً، خاصة بين الرياضيين والأشخاص ذوي النشاط الحركي العالي، سواء في الملاعب الرياضية أو في بيئات العمل التي تتطلب مجهوداً بدنياً شاقاً. ويأتي تمزق الرباط الصليبي الأمامي (ACL) في مقدمة هذه الإصابات الكارثية التي تؤثر بشكل جذري ومباشر على جودة الحياة، القدرة على الحركة، والمستقبل الرياضي والمهني للمريض.
إن عملية إعادة بناء الرباط الصليبي الأمامي باستخدام تقنية المنظار الجراحي المتقدم ورقعة الوتر الرضفي (BPTB) تمثل المعيار الذهبي العالمي في جراحة العظام الحديثة والطب الرياضي. لا تقتصر أهمية هذه الجراحة على مجرد "إصلاح" تمزق، بل هي عملية "إعادة بناء" هندسية دقيقة تهدف إلى استعادة الميكانيكا الحيوية للركبة بالكامل.
تتميز هذه التقنية الجراحية المتقدمة باستخدام جزء من وتر الرضفة الخاص بالمريض (Autograft)، مصحوباً بقطعتين عظميتين من طرفيه (قطعة من عظمة الرضفة وقطعة من عظمة الساق)، مما يوفر التئاماً عظمياً-عظمياً (Bone-to-Bone Healing) قوياً للغاية داخل أنفاق الركبة التي يتم حفرها جراحياً. هذا الاندماج العظمي السريع والصلب يمنح الركبة ثباتاً ميكانيكياً يفوق قوة الرباط الأصلي في بعض الأحيان، مما يسمح للمريض ببدء برنامج تأهيل حركي مبكر ومكثف، والعودة إلى الملاعب والأنشطة اليومية بثقة تامة واستقرار تام لمفصل الركبة، دون الخوف من تكرار الإصابة أو الشعور بـ "خيانة" الركبة. في هذا الدليل الطبي الشامل والموسع، سنأخذك في رحلة تفصيلية وعلمية دقيقة لفهم كل ما يتعلق بهذه الجراحة، بدءاً من التشريح الميكانيكي، مروراً بخطوات العملية، وصولاً إلى برامج التأهيل المتقدمة.
التشريح الدقيق: فهم ميكانيكية الركبة والرباط الصليبي
لفهم الأهمية القصوى لهذه الجراحة، يجب أولاً إلقاء نظرة تشريحية مبسطة ولكنها عميقة على مفصل الركبة. الركبة ليست مجرد مفصل مفصلي بسيط (Hinge Joint)، بل هي مفصل معقد للغاية يربط بين أطول وأقوى عظام الجسم: عظمة الفخذ (Femur) وعظمة الساق (Tibia)، وتغطيهما من الأمام عظمة الرضفة (Patella) أو ما يُعرف بـ "صابونة الركبة".
تعتمد الركبة في استقرارها وثباتها الحركي على شبكة هندسية من الأربطة القوية، والعضلات المحيطة، والغضاريف. الرباط الصليبي الأمامي (Anterior Cruciate Ligament - ACL) هو حجر الزاوية وأحد أهم هذه الأربطة على الإطلاق. يقع هذا الرباط في عمق منتصف مفصل الركبة، ويتقاطع مع الرباط الصليبي الخلفي (PCL) ليشكلا حرف "X" باللغة الإنجليزية، ومن هنا جاءت تسميته بـ "الصليبي".
الوظائف الميكانيكية الحيوية للرباط الصليبي الأمامي:
1. المنع الأمامي: الوظيفة الأساسية للرباط هي منع عظمة الساق من الانزلاق أو التقدم للأمام بعيداً عن عظمة الفخذ أثناء الحركة.
2. الاستقرار الدوراني: يوفر الثبات الدوراني للركبة، خاصة أثناء الحركات المفاجئة، وتغيير الاتجاه السريع (Pivoting)، والقفز، والهبوط.
3. الاستقبال الحسي العميق (Proprioception): يحتوي الرباط على مستقبلات عصبية ترسل إشارات للدماغ حول وضعية الركبة في الفراغ، مما يساعد في التناسق العضلي.
عندما يتمزق هذا الرباط، تنهار هذه المنظومة الميكانيكية، وتفقد الركبة استقرارها الأساسي، مما يجعل المريض يشعر بأن ركبته "تخونه" أو تفلت منه فجأة (Giving Way) أثناء المشي أو الجري، مما يعرض الغضاريف الهلالية (Meniscus) والمفصل لخطر التآكل السريع والخشونة المبكرة.
الأسباب العميقة والأعراض السريرية لتمزق الرباط الصليبي
لا يحدث تمزق الرباط الصليبي الأمامي من فراغ، بل هو نتيجة لتعرض الركبة لقوى ميكانيكية تتجاوز قدرة الرباط على التحمل.
الأسباب الشائعة للإصابة:
- الإصابات الرياضية غير التلامسية (Non-contact injuries): تمثل حوالي 70% من حالات التمزق. تحدث عندما يقوم اللاعب بتغيير اتجاهه فجأة وبقوة، أو التوقف المفاجئ أثناء الجري السريع، أو الهبوط الخاطئ بعد القفز (كما في كرة القدم، كرة السلة، والجمباز).
- الإصابات التلامسية (Contact injuries): تحدث نتيجة ضربة مباشرة وقوية على الركبة، مثل التدخلات العنيفة في كرة القدم أو حوادث السير.
- العوامل البيوميكانيكية: مثل ضعف العضلات المحيطة بالركبة (خاصة العضلات الخلفية للفخذ)، أو وجود اختلال في استقامة الساقين.
الأعراض التي يشعر بها المريض فوراً وبعد الإصابة:
- صوت "فرقعة" أو "طقطقة" (Pop sound): يسمع المريض أو يشعر بصوت تمزق واضح داخل الركبة في لحظة الإصابة.
- ألم حاد ومفاجئ: ألم شديد يمنع المريض من مواصلة النشاط أو الوقوف على الساق المصابة.
- تورم سريع (Hemarthrosis): تنتفخ الركبة بشكل كبير خلال الساعات القليلة الأولى نتيجة النزيف الداخلي من الأوعية الدموية الممزقة المحيطة بالرباط.
- فقدان نطاق الحركة: صعوبة بالغة في ثني أو فرد الركبة بالكامل.
- عدم الاستقرار (Instability): الشعور بأن الركبة غير ثابتة، وتنزلق أو تفلت عند محاولة المشي.
كيف يتم التشخيص الدقيق؟
التشخيص الدقيق هو أولى خطوات العلاج الناجح. يعتمد الأستاذ الدكتور محمد هطيف على منهجية صارمة في التشخيص تتضمن:
* الفحص السريري الدقيق: إجراء اختبارات مخصصة لتقييم ثبات الركبة، مثل اختبار لاكمان (Lachman Test)، واختبار الدرج الأمامي (Anterior Drawer Test)، واختبار التحول المحوري (Pivot Shift Test).
* التصوير بالرنين المغناطيسي (MRI): هو الفحص الأدق لتأكيد التمزق، وتحديد نوعه (جزئي أم كلي)، وتقييم الأضرار المصاحبة مثل تمزق الغضروف الهلالي أو كدمات العظام.
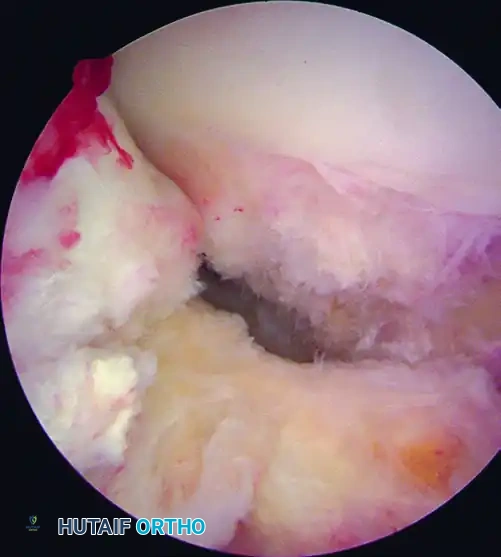
الخيارات العلاجية: متى نلجأ للجراحة؟
لا يحتاج كل مرضى تمزق الرباط الصليبي إلى تدخل جراحي. يعتمد قرار العلاج على عدة عوامل، منها عمر المريض، مستوى نشاطه الرياضي والوظيفي، ودرجة عدم استقرار الركبة.
جدول 1: مقارنة شاملة بين العلاج التحفظي والعلاج الجراحي لتمزق الرباط الصليبي الأمامي
| وجه المقارنة | العلاج التحفظي (بدون جراحة) | العلاج الجراحي (إعادة البناء بالمنظار) |
|---|---|---|
| الفئة المستهدفة | كبار السن، الأشخاص ذوي النشاط البدني المنخفض، المرضى الذين لا يعانون من عدم استقرار ملحوظ في حياتهم اليومية. | الرياضيون المحترفون والهواة، الشباب، أصحاب المهن الشاقة (عسكريين، عمال)، وكل من يعاني من عدم استقرار الركبة. |
| الهدف الأساسي | تقوية العضلات المحيطة بالركبة لتعويض غياب الرباط وتقليل الألم. | بناء رباط جديد لاستعادة الثبات الميكانيكي الكامل للركبة وحماية الغضاريف من التآكل. |
| البرنامج العلاجي | علاج طبيعي مكثف، تعديل نمط الحياة، استخدام دعامات الركبة عند الحاجة. | جراحة باستخدام المنظار ورقعة (مثل الوتر الرضفي) تليها فترة تأهيل مبرمجة لعدة أشهر. |
| العودة للرياضة | غير ممكن للرياضات التي تتطلب تغيير اتجاه سريع (كرة القدم، سلة، تنس). | ممكن جداً وبكفاءة عالية بعد اجتياز برنامج التأهيل (عادة بعد 6 إلى 9 أشهر). |
| مخاطر المستقبل | زيادة خطر التعرض لتمزق الغضروف الهلالي والخشونة المبكرة (Osteoarthritis) إذا تكرر التفلت. | يقلل بشكل كبير من خطر تلف الغضاريف المستقبلية ويحمي المفصل على المدى الطويل. |
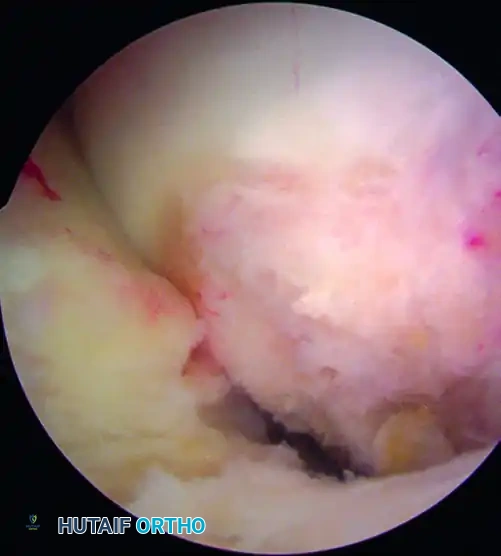
لماذا تعتبر رقعة الوتر الرضفي (BPTB) المعيار الذهبي؟
في جراحة إعادة بناء الرباط الصليبي، لا يتم "خياطة" الرباط الممزق، لأنه لا يلتئم. بدلاً من ذلك، يتم استبداله برقعة نسيجية (Graft). هناك عدة خيارات للرقع، منها أوتار العضلة الخلفية (Hamstrings)، وتر العضلة الرباعية (Quadriceps)، ولكن تظل رقعة الوتر الرضفي (Bone-Patellar Tendon-Bone) هي الخيار المفضل للرياضيين المحترفين وأصحاب المهن الشاقة.
تتكون هذه الرقعة من الثلث الأوسط من الوتر الرضفي (وهو الشريط النسيجي القوي الذي يربط صابونة الركبة بعظمة الساق)، مع أخذ قطعة عظمية صغيرة من الصابونة من الأعلى، وقطعة عظمية من الساق من الأسفل.
جدول 2: مقارنة بين رقعة الوتر الرضفي (BPTB) ورقعة أوتار المأبض (Hamstring)
| الميزة / العيب | رقعة الوتر الرضفي (BPTB) | رقعة أوتار المأبض (Hamstring) |
|---|---|---|
| طبيعة التثبيت | التئام عظمي-عظمي (Bone-to-Bone). قوي وسريع جداً (حوالي 6-8 أسابيع للاندماج). | التئام نسيج رخو-عظمي. أبطأ نسبياً (يستغرق 10-12 أسبوع للاندماج). |
| قوة الرقعة | قوية جداً وثابتة، نسبة تمدد الرقعة مستقبلاً شبه معدومة. | قوية، ولكن قد تتعرض لتمدد طفيف (Stretching) مع مرور الوقت. |
| الألم بعد الجراحة | ألم ملحوظ في الجزء الأمامي من الركبة أثناء الركوع أو السجود في الأشهر الأولى. | ألم أقل في مقدمة الركبة، ولكن قد يحدث ضعف مؤقت في العضلة الخلفية. |
| حجم الشق الجراحي | شق طولي صغير (حوالي 4-5 سم) في مقدمة الركبة لأخذ الرقعة. | شق صغير لأخذ الأوتار من الجانب الداخلي للساق. |
| التوصية الطبية | الخيار الأول للرياضيين المحترفين والمهام الشاقة والتدخلات الجراحية المعقدة. | مناسبة لغير الرياضيين أو من تتطلب وظائفهم الركوع المستمر. |
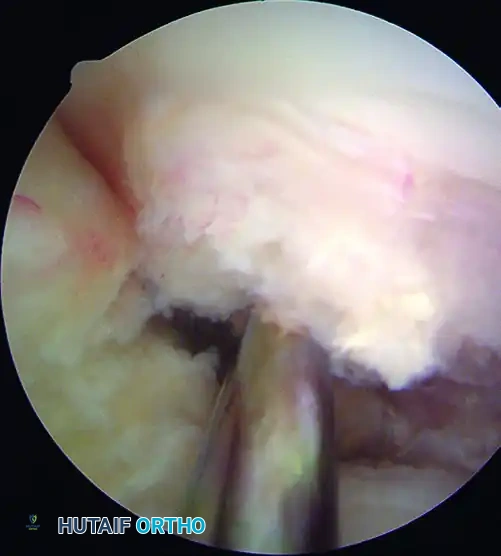
لماذا تختار الأستاذ الدكتور محمد هطيف؟ (الخبرة، الموثوقية، والتكنولوجيا)
عندما يتعلق الأمر بجراحة دقيقة وحساسة مثل إعادة بناء الرباط الصليبي الأمامي، فإن مهارة الجراح هي العامل الحاسم الأول في نجاح العملية. يُصنف الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة العظام والمفاصل في العاصمة صنعاء واليمن بلا منازع.
- المكانة الأكاديمية والخبرة: بصفته أستاذاً لجراحة العظام والمفاصل في جامعة صنعاء، يمتلك الدكتور هطيف أكثر من 20 عاماً من الخبرة العملية والأكاديمية، وقد أجرى آلاف العمليات الجراحية الناجحة والمعقدة.
- التكنولوجيا المتقدمة: يعتمد الدكتور هطيف في عملياته على أحدث التقنيات العالمية، بما في ذلك جراحات المناظير فائقة الدقة (Arthroscopy 4K)، والجراحات الميكروسكوبية، وتقنيات تغيير المفاصل المتقدمة (Arthroplasty). استخدام شاشات 4K يمنح الجراح رؤية غير مسبوقة لأدق التفاصيل داخل الركبة.
- الأمانة الطبية والمصداقية: يشتهر الأستاذ الدكتور محمد هطيف بالشفافية المطلقة مع مرضاه. لا يتم اتخاذ قرار الجراحة إلا إذا كان هو الخيار الأمثل والوحيد لضمان مصلحة المريض، مع تقديم شرح وافٍ لكل خطوة والمخاطر والنتائج المتوقعة.
التحضير للعملية الجراحية: ما قبل غرفة العمليات
النجاح يبدأ قبل الدخول إلى غرفة العمليات. يحرص الأستاذ الدكتور محمد هطيف على تجهيز المريض بدنياً ونفسياً من خلال:
1. تخفيف التورم واستعادة الحركة: لا يُفضل إجراء الجراحة فور حدوث الإصابة. يجب الانتظار لعدة أسابيع (Pre-hab) حتى يزول التورم وتستعيد الركبة نطاق حركتها الكامل، لتجنب حدوث تيبس مفصلي (Arthrofibrosis) بعد الجراحة.
2. الفحوصات الشاملة: إجراء تحاليل الدم الشاملة، تخطيط القلب، وفحص طبيب التخدير لضمان سلامة المريض التامة.
3. الصيام الطبي: التوقف عن تناول الطعام والشراب لمدة 8 ساعات قبل موعد الجراحة.
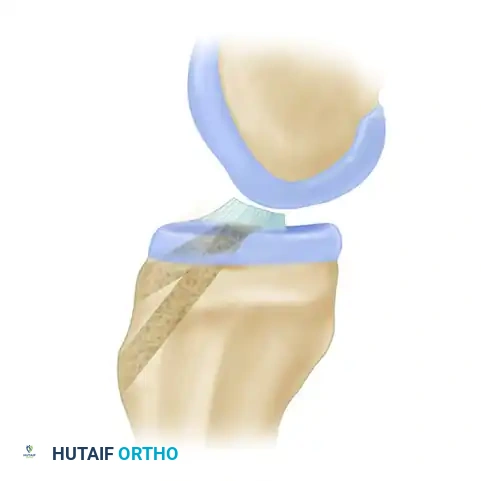
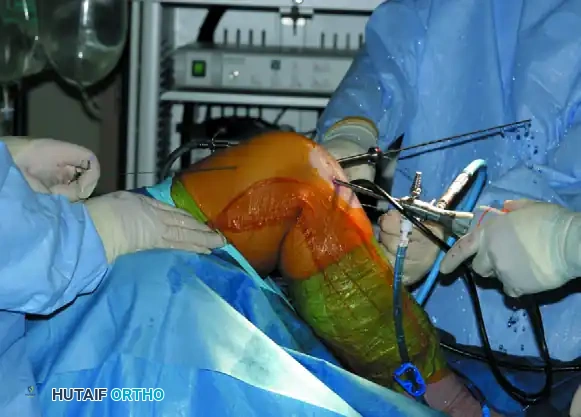
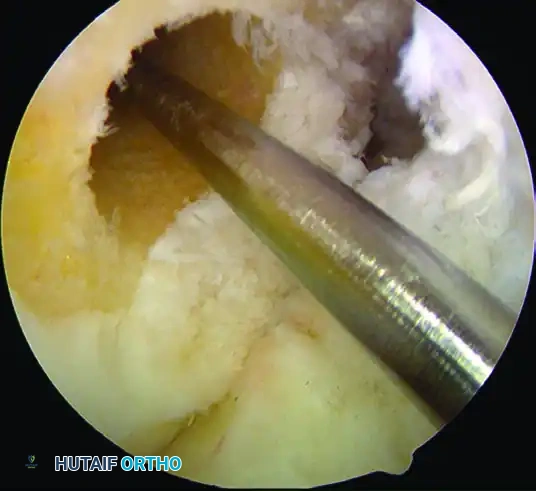
خطوات عملية إعادة بناء الرباط الصليبي بالمنظار خطوة بخطوة
تُجرى هذه الجراحة تحت التخدير النصفي أو الكلي، وتستغرق عادةً من ساعة إلى ساعة ونصف. إليك التفاصيل الدقيقة للتقنية الجراحية التي ينفذها الأستاذ الدكتور محمد هطيف ببراعة:
الخطوة الأولى: استخراج الرقعة (Graft Harvesting)
يبدأ الجراح بعمل شق صغير (حوالي 4 سم) في مقدمة الركبة. يتم بعناية فائقة استئصال الثلث الأوسط من الوتر الرضفي، مع قطعة عظمية صغيرة من الرضفة وقطعة من الساق. يتم تجهيز هذه الرقعة على طاولة جانبية وتشكيل القطع العظمية لتناسب الأنفاق التي سيتم حفرها بدقة متناهية.
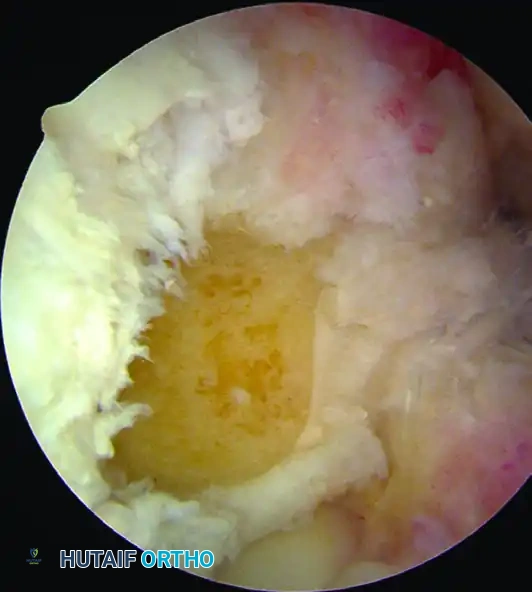
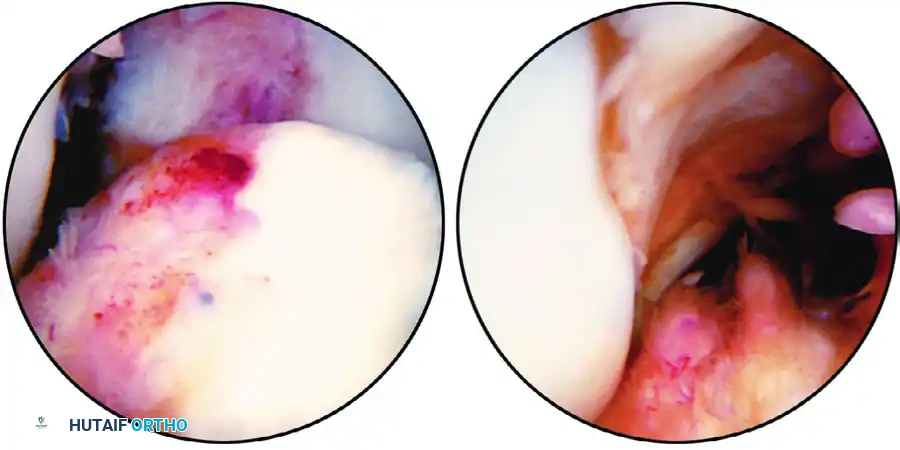
الخطوة الثانية: استكشاف الركبة بالمنظار (Diagnostic Arthroscopy)
يتم إحداث شقين صغيرين جداً (بحجم ثقب المفتاح) لإدخال كاميرا المنظار (بتقنية 4K) والأدوات الجراحية الدقيقة. يقوم الجراح بفحص شامل للركبة من الداخل، تنظيف بقايا الرباط الممزق، ومعالجة أي إصابات مصاحبة مثل خياطة الغضروف الهلالي أو تهذيبه إذا لزم الأمر.
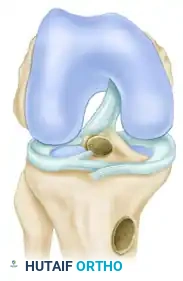
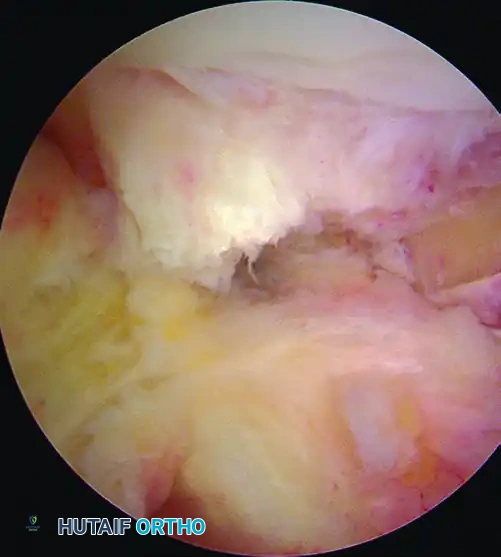
الخطوة الثالثة: حفر الأنفاق العظمية (Tunnel Creation)
باستخدام أدوات توجيه دقيقة جداً (Guides)، يقوم الجراح بحفر نفق في عظمة الساق ونفق آخر في عظمة الفخذ. تحديد موقع هذه الأنفاق هو الخطوة الأكثر حساسية في الجراحة بأكملها؛ فالموقع التشريحي الدقيق (Anatomical Placement) يضمن استعادة الميكانيكا الطبيعية للركبة ومنع فشل العملية.
الخطوة الرابعة: تمرير الرقعة وتثبيتها (Graft Passage and Fixation)
يتم سحب الرقعة المجهزة (الوتر الرضفي) عبر نفق الساق صعوداً إلى نفق الفخذ. يتم تثبيت القطع العظمية للرقعة داخل الأنفاق باستخدام براغي تداخلية (Interference Screws) مصنوعة من التيتانيوم أو مواد قابلة للامتصاص الحيوي (Bioabsorbable). هذا التثبيت يوفر ضغطاً مباشراً بين عظم الرقعة وعظم النفق، مما يسرع من عملية الاندماج العظمي.
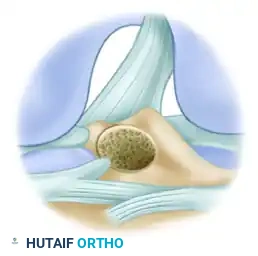
الخطوة الخامسة: الإغلاق والاختبار
يقوم الجراح باختبار ثبات الركبة ونطاق حركتها للتأكد من قوة التثبيت. بعد ذلك يتم غسل المفصل جيداً وإغلاق الشقوق الجراحية بغرز تجميلية، ووضع ضمادات معقمة.
الدليل الشامل للتأهيل والعلاج الطبيعي (الطريق للشفاء التام)
العملية الجراحية الناجحة تمثل 50% فقط من العلاج، الـ 50% المتبقية تعتمد كلياً على التزام المريض ببرنامج التأهيل والعلاج الطبيعي. ينقسم التأهيل إلى مراحل علمية متدرجة:
المرحلة الأولى: حماية الرقعة وتقليل التورم (الأسابيع 1 - 2)
- الهدف: السيطرة على الألم والتورم، استعادة القدرة على فرد الركبة بالكامل (Full Extension)، وتنشيط العضلة الرباعية.
- الإجراءات: استخدام الثلج بانتظام، رفع الساق، المشي باستخدام العكازات مع تحميل جزئي أو كلي للوزن (حسب توجيهات الجراح)، والبدء بتمارين الانقباض الثابت (Isometric exercises).
المرحلة الثانية: استعادة نطاق الحركة والقوة (الأسابيع 3 - 6)
- الهدف: الوصول إلى ثني الركبة بنسبة 100%، التخلي التدريجي عن العكازات، والمشي بنمط طبيعي.
- الإجراءات: تمارين الدراجة الثابتة، السباحة (بدون ركل عنيف)، تمارين التوازن، وتقوية العضلات الأمامية والخلفية بأوزان خفيفة.
المرحلة الثالثة: التقوية المتقدمة والاستقبال الحسي (الأشهر 2 - 3)
- زيادة المقاومة في التمارين، استخدام أجهزة الجيم (Leg Press)، تمارين التوازن المتقدمة (Proprioception)، وبدء الهرولة الخفيفة على خط مستقيم إذا وافق أخصائي العلاج الطبيعي.
المرحلة الرابعة: العودة للأنشطة الرياضية وتدريبات الرشاقة (الأشهر 4 - 6)
- إدخال تمارين القفز، تغيير الاتجاه السريع، الجري المتعرج، وتمارين البليومتريكس (Plyometrics) لتدريب الركبة على الاستجابة السريعة للمتغيرات الحركية.
المرحلة الخامسة: العودة الكاملة للملاعب (الأشهر 6 - 9 فما فوق)
- لا يُسمح بالعودة للرياضات التنافسية (مثل كرة القدم) إلا بعد اجتياز اختبارات وظيفية صارمة تثبت أن قوة الساق المصابة تعادل 90% على الأقل من قوة الساق السليمة، مع غياب تام للألم والتورم.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
قصة اللاعب "أحمد" (24 عاماً - لاعب كرة قدم):
تعرض أحمد لقطع كامل في الرباط الصليبي أثناء إحدى المباريات الهامة. كان يعتقد أن مستقبله الرياضي قد انتهى. بعد استشارة الأستاذ الدكتور محمد هطيف، تم اتخاذ القرار بإجراء جراحة إعادة البناء باستخدام رقعة الوتر الرضفي (BPTB) نظراً لقوتها وملاءمتها للرياضيين. تمت العملية بنجاح باهر عبر المنظار بتقنية 4K. بالتزام أحمد ببرنامج التأهيل الصارم، عاد إلى الملاعب بعد 7 أشهر فقط، وهو الآن يلعب بنفس الكفاءة والثقة التي كان عليها قبل الإصابة، دون أي شعور بعدم الاستقرار.
قصة "صالح" (35 عاماً - ضابط أمن):
طبيعة عمل صالح تتطلب مجهوداً بدنياً عالياً وتدخلات سريعة. أُصيب بتمزق في الرباط الصليبي أثر على قدرته على أداء مهامه الوظيفية. اختار الدكتور هطيف تقنية الوتر الرضفي لضمان أقصى درجات الثبات. بعد الجراحة والتأهيل، عاد صالح لعمله الميداني بكفاءة تامة، مشيداً بالرعاية الفائقة والمصداقية العالية التي تلقاها طوال فترة العلاج.
