الخلاصة الطبية السريعة: الرباط الصليبي الخلفي هو أقوى أربطة الركبة، ويعمل كداعم رئيسي لمنع انزلاق عظمة الساق للخلف. يحدث التمزق غالباً بسبب ضربة مباشرة للركبة المثنية. يشمل العلاج الخيارات التحفظية للإصابات الطفيفة، والتدخل الجراحي المتقدم باستخدام المناظير للحالات الشديدة لضمان استعادة ثبات الركبة ومنع الخشونة المبكرة. تحت إشراف طبي خبير، يمكن للمريض العودة إلى حياته الطبيعية والرياضية بكفاءة تامة.
مقدمة شاملة عن الرباط الصليبي الخلفي (PCL)
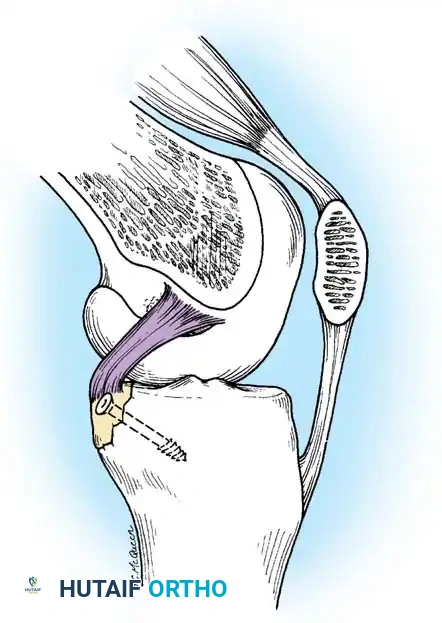
يُعد الرباط الصليبي الخلفي (Posterior Cruciate Ligament - PCL) أحد أهم الهياكل الحيوية والمحورية داخل مفصل الركبة. يعمل هذا الرباط كحارس أساسي ومثبت رئيسي يمنع عظمة الساق (الظنبوب) من الانزلاق إلى الخلف تحت عظمة الفخذ. تاريخياً، كان التعامل مع إصابات هذا الرباط موضوعاً لنقاشات طبية مكثفة، ويرجع ذلك إلى التعقيد التقني لجراحاته وعدم الفهم الكامل لتأثيراته طويلة المدى مقارنة بشقيقه الأكثر شهرة، الرباط الصليبي الأمامي (ACL).
ومع ذلك، أثبتت الدراسات الميكانيكية الحيوية الحديثة والمتابعات السريرية طويلة الأمد أن إهمال علاج القصور المزمن في هذا الرباط يؤدي إلى عواقب حركية وخيمة، أبرزها التسارع الملحوظ في ظهور خشونة الركبة (الفصال العظمي) في الحجرة الداخلية للمفصل والمفصل الرضفي الفخذي (بين صابونة الركبة والفخذ).
تم إعداد هذا الدليل الطبي الشامل ليكون المرجع الأول والأكثر تفصيلاً للمرضى في اليمن والوطن العربي، حيث يقدم شرحاً مفصلاً ومبسطاً للتشريح، وآلية العمل الميكانيكية، وطرق التقييم السريري، وصولاً إلى أحدث الخيارات العلاجية والجراحية المتاحة تحت إشراف نخبة جراحة العظام، وعلى رأسهم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل والمناظير.
التشريح الدقيق للرباط الصليبي الخلفي وأهميته الميكانيكية
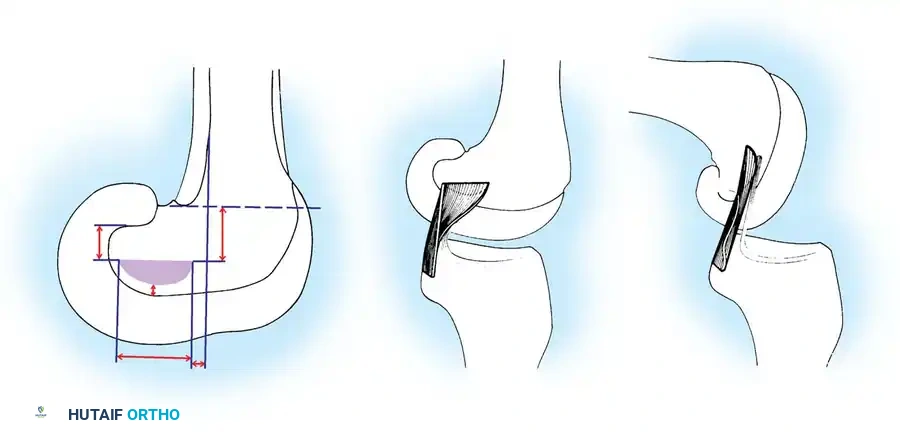
يتميز الرباط الصليبي الخلفي بأنه الأكبر والأقوى بين جميع أربطة الركبة البشرية، حيث يفوق الرباط الأمامي في القوة والسماكة بنسبة تصل إلى 30%. ينشأ هذا الرباط من الجزء الداخلي للقمة الفخذية الأنسية ويمتد نزولاً ليرتبط بالجانب الخلفي لعظمة الساق.
يتكون هذا الرباط من حزمتين وظيفيتين متميزتين سُميتا بناءً على مواقع اتصالهما بعظمتي الساق والفخذ:
- الحزمة الأمامية الجانبية (Anterolateral Bundle): تشكل الجزء الأكبر والأكثر سماكة من الرباط. تكون هذه الحزمة مشدودة عندما تكون الركبة في حالة انثناء (Flexion)، وهي المسؤولة الأساسية عن منع تراجع الساق للخلف أثناء ثني الركبة.
- الحزمة الخلفية الإنسية (Posteromedial Bundle): وهي حزمة أصغر حجماً، وتكون مشدودة عندما تكون الركبة في حالة استقامة كاملة (Extension).
هذا التصميم التشريحي المعقد يسمح للرباط الصليبي الخلفي بتوفير استقرار ديناميكي مستمر للركبة في جميع زوايا الحركة، مما يجعله محورياً في الأنشطة اليومية مثل صعود ونزول الدرج، والمشي على المنحدرات، والجري.
الأسباب الشائعة لتمزق الرباط الصليبي الخلفي
نظراً لقوة الرباط الصليبي الخلفي ومتانته، فإن تمزقه يتطلب عادةً قوة ميكانيكية هائلة. يوضح الأستاذ الدكتور محمد هطيف أن معظم الحالات التي يستقبلها في عيادته بصنعاء تنتج عن حوادث ذات طاقة عالية، وتصنف الأسباب الرئيسية إلى:
- حوادث السيارات (إصابة لوحة القيادة - Dashboard Injury): وهي السبب الأكثر شيوعاً. تحدث عندما يكون الشخص جالساً وركبته مثنية بزاوية 90 درجة، وتصطدم الركبة بقوة بلوحة القيادة أثناء الحادث المروري، مما يدفع عظمة الساق بعنف إلى الخلف ويؤدي إلى قطع الرباط.
- الإصابات الرياضية العنيفة: السقوط المباشر على ركبة مثنية، وهو أمر شائع في رياضات مثل كرة القدم، الرجبي، والمصارعة. عندما يقع اللاعب ووزنه بالكامل على ركبته المثنية، ينتقل الضغط مباشرة إلى الرباط الصليبي الخلفي.
- الثني المفرط للركبة (Hyperflexion): ثني الركبة بقوة تتجاوز مداها الطبيعي، مما يضع شداً هائلاً على الرباط يؤدي إلى تمزقه.
- الاستقامة المفرطة العنيفة (Hyperextension): رغم أنها تسبب غالباً تمزق الرباط الصليبي الأمامي، إلا أن القوة المفرطة قد تؤدي إلى تمزق الرباط الخلفي أيضاً، وعادة ما تكون مصحوبة بإصابات في أربطة أخرى.
الأعراض والعلامات السريرية لتمزق الرباط الصليبي الخلفي
تختلف أعراض تمزق الرباط الصليبي الخلفي عن نظيره الأمامي، حيث قد تكون أقل وضوحاً في البداية، مما يؤدي أحياناً إلى تأخر التشخيص. تشمل الأعراض البارزة ما يلي:
- ألم خفيف إلى متوسط: يتركز الألم عادة في الجزء الخلفي من الركبة، ويزداد عند الركوع أو صعود الدرج.
- تورم المفصل: يحدث تورم خفيف إلى متوسط خلال الساعات الأولى من الإصابة، ولكنه نادراً ما يكون تورماً دموياً ضخماً كما يحدث في قطع الرباط الأمامي.
- الشعور بعدم الاستقرار (Instability): قد لا يشعر المريض بأن ركبته "تخونه" بوضوح أثناء المشي العادي، ولكنه سيشعر بعدم الثبات عند محاولة الجري أو تغيير الاتجاه بسرعة.
- صعوبة في الحركة: تيبس في المفصل وصعوبة في ثني الركبة بالكامل.
- ألم في مقدمة الركبة (متلازمة الألم الرضفي الفخذي): يظهر هذا العرض في الحالات المزمنة غير المعالجة، نتيجة لزيادة الضغط على صابونة الركبة بسبب تراجع عظمة الساق.
جدول مقارنة: تمزق الرباط الصليبي الخلفي (PCL) مقابل الأمامي (ACL)
| وجه المقارنة | الرباط الصليبي الخلفي (PCL) | الرباط الصليبي الأمامي (ACL) |
|---|---|---|
| آلية الإصابة الشائعة | ضربة مباشرة على ركبة مثنية (حوادث مرورية، سقوط) | التواء مفاجئ للركبة، تغيير اتجاه سريع (رياضة) |
| التورم الأولي | خفيف إلى متوسط، قد يتأخر ظهوره | تورم سريع وشديد (تدمي المفصل) |
| صوت "فرقعة" عند الإصابة | نادر الحدوث | شائع جداً ومسموع |
| الشعور بعدم الثبات (الخيانة) | يظهر أكثر عند نزول الدرج أو الجري | واضح جداً حتى في المشي العادي أحياناً |
| نسبة الحدوث | أقل شيوعاً (حوالي 20% من إصابات الأربطة) | شائع جداً |
التشخيص الدقيق: كيف يحدد الأستاذ الدكتور محمد هطيف حجم الإصابة؟
التشخيص الدقيق هو حجر الزاوية في تحديد خطة العلاج. يعتمد الأستاذ الدكتور محمد هطيف، بفضل خبرته التي تتجاوز 20 عاماً، على منهجية علمية صارمة تجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي.
1. الفحص السريري المتقدم
يقوم الدكتور هطيف بإجراء اختبارات يدوية متخصصة لتقييم ثبات الركبة، من أهمها:
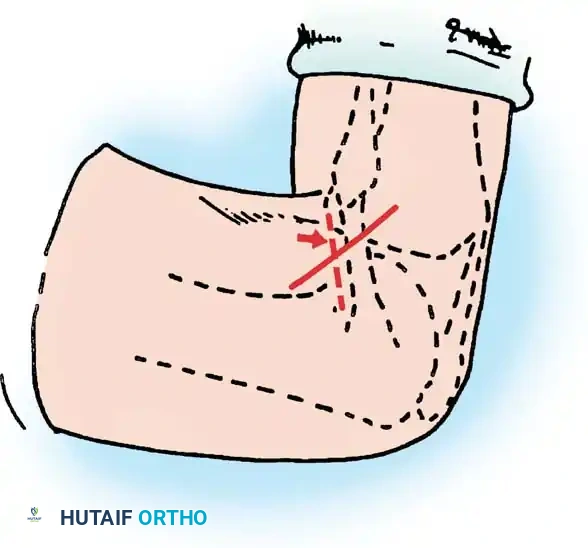
* اختبار الدرج الخلفي (Posterior Drawer Test): وهو الاختبار الأكثر دقة، حيث يقوم الطبيب بدفع عظمة الساق للخلف بينما تكون الركبة مثنية بزاوية 90 درجة لتقييم مقدار التراخي.
* علامة الترهل الخلفي (Posterior Sag Sign): يراقب الطبيب ركبة المريض وهي مثنية بزاوية 90 درجة؛ إذا كان الرباط ممزقاً، فإن عظمة الساق ستتدلى أو تتراجع للخلف تحت تأثير الجاذبية الأرضية.
* اختبارات الأربطة المتعددة: نظراً لأن تمزق الـ PCL غالباً ما يترافق مع إصابات أخرى، يتم فحص الزاوية الخلفية الجانبية (PLC) والأربطة الجانبية لضمان عدم وجود إصابات مركبة.
2. التصوير الطبي
- الأشعة السينية (X-rays): لاستبعاد وجود كسور عظمية، خاصة كسر الانقلاع (Avulsion Fracture) حيث ينفصل الرباط ومعه قطعة من العظم.
- الرنين المغناطيسي (MRI): هو المعيار الذهبي لتأكيد التشخيص. يوضح الرنين بدقة مكان التمزق، درجته، وحالة الغضاريف والأربطة المحيطة.
درجات تمزق الرباط الصليبي الخلفي
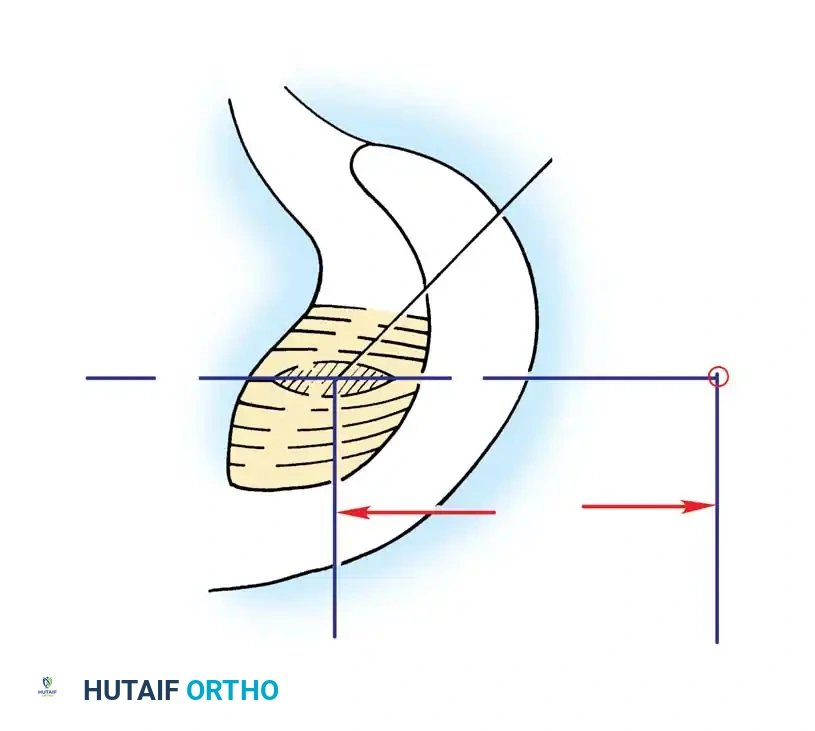
لتحديد العلاج الأمثل، يتم تصنيف الإصابة إلى ثلاث درجات رئيسية:
- الدرجة الأولى (Grade I): تمزق جزئي طفيف. الرباط لا يزال قادراً على الحفاظ على ثبات الركبة. تراجع عظمة الساق يكون أقل من 5 ملم.
- الدرجة الثانية (Grade II): تمزق جزئي أوسع. تراجع عظمة الساق يكون بين 5 إلى 10 ملم (تصبح عظمة الساق متساوية مع عظمة الفخذ عند الفحص).
- الدرجة الثالثة (Grade III): تمزق كامل للرباط. تراجع عظمة الساق يتجاوز 10 ملم. غالباً ما تترافق هذه الدرجة مع تمزق في أربطة أخرى (إصابة مركبة).
الخيارات العلاجية لتمزق الرباط الصليبي الخلفي
بناءً على مبدأ الأمانة الطبية والمصداقية العالية التي يتمتع بها الأستاذ الدكتور محمد هطيف، فإنه يؤكد دائماً أن "ليس كل تمزق في الرباط الصليبي الخلفي يحتاج إلى جراحة". يتم تخصيص خطة العلاج بناءً على درجة الإصابة، عمر المريض، مستوى نشاطه الرياضي، ووجود إصابات مصاحبة.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد الخيار الأمثل لحالات التمزق من الدرجة الأولى والثانية المعزولة (غير المصحوبة بإصابات أخرى)، وللمرضى غير الرياضيين. يشمل العلاج التحفظي:
- بروتوكول RICE: الراحة (Rest)، وضع الثلج (Ice)، الضغط (Compression)، والرفع (Elevation) لتقليل التورم والألم في الأيام الأولى.
- الدعامات الطبية المتخصصة (PCL Braces): استخدام دعامة ديناميكية مصممة خصيصاً لدفع عظمة الساق إلى الأمام، مما يمنع الترهل ويسمح للرباط بالالتئام في وضعية صحيحة.
- العلاج الطبيعي المكثف: التركيز بشكل رئيسي على تقوية العضلة الرباعية الأمامية (Quadriceps)، حيث تعمل هذه العضلة كداعم أساسي للرباط الصليبي الخلفي وتساعد في سحب عظمة الساق للأمام.
ثانياً: العلاج الجراحي المتقدم
يُنصح بالتدخل الجراحي في الحالات التالية:
* تمزق من الدرجة الثالثة (تمزق كامل) مع عدم استقرار مزمن.
* إصابات الأربطة المتعددة (مثل تمزق PCL مع ACL أو الأربطة الجانبية).
* كسور الانقلاع العظمي (Avulsion fractures).
* الرياضيون المحترفون الذين يحتاجون للعودة إلى مستويات عالية من الأداء.
* فشل العلاج التحفظي في التخلص من الألم وعدم الثبات.
جدول مقارنة: العلاج التحفظي مقابل التدخل الجراحي
| معيار المقارنة | العلاج التحفظي (غير الجراحي) | التدخل الجراحي (المنظار) |
|---|---|---|
| الحالات المستهدفة | الدرجة الأولى والثانية، كبار السن، غير الرياضيين | الدرجة الثالثة، الرياضيين المحترفين، الإصابات المركبة |
| مدة التعافي المبدئي | 4 إلى 8 أسابيع | 6 إلى 9 أشهر |
| المخاطر المحتملة | استمرار الشعور بعدم الثبات، خشونة مبكرة إذا لم ينجح | مخاطر التخدير، التهابات (نادرة جداً مع التعقيم الحديث) |
| النتائج طويلة المدى | ممتازة في الإصابات الطفيفة | استعادة كاملة لثبات الركبة الميكانيكي ومنع تدهور المفصل |
| التكلفة | منخفضة (تشمل دعامة وجلسات علاج طبيعي) | أعلى (تشمل تكاليف المستشفى، المنظار، والرقعة) |
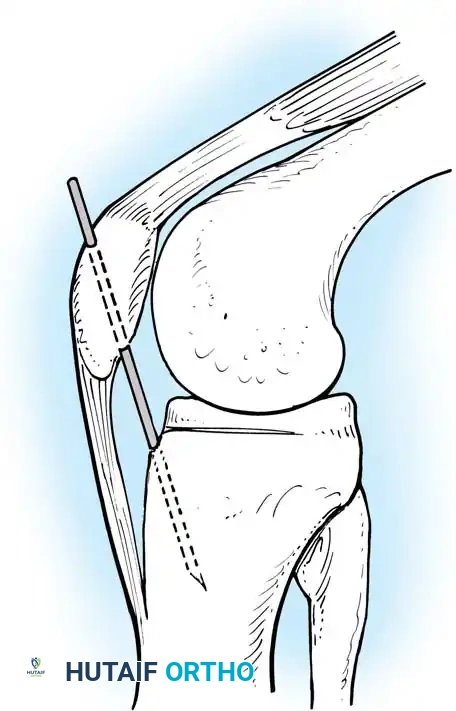
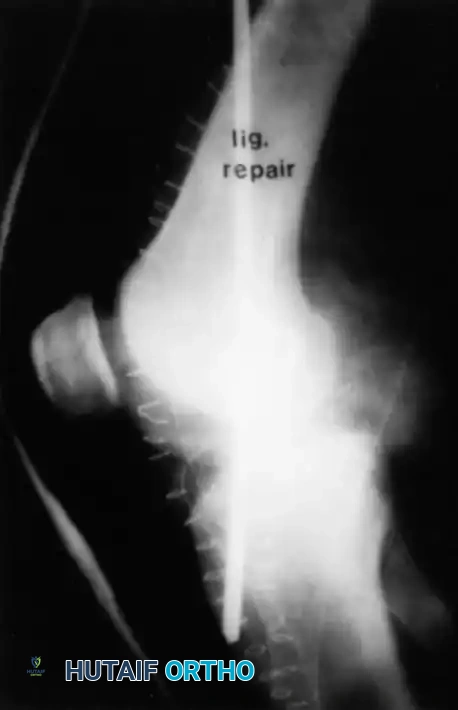
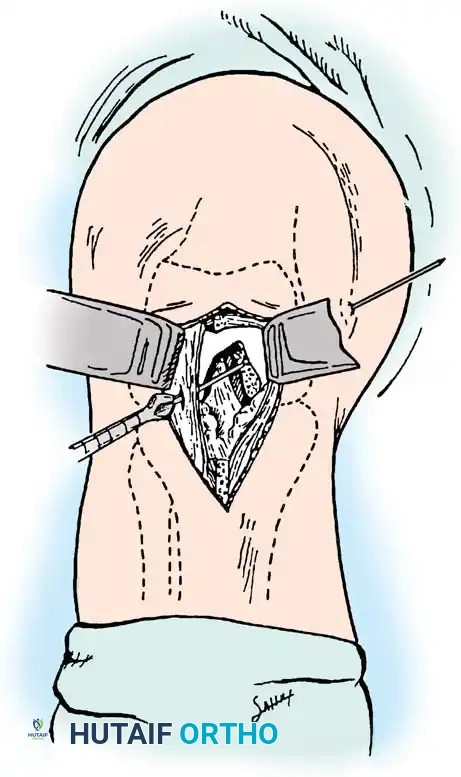
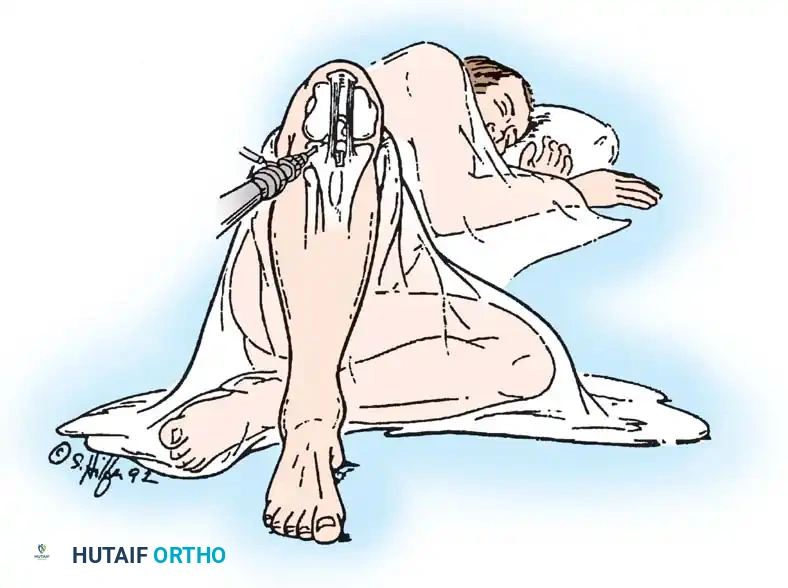
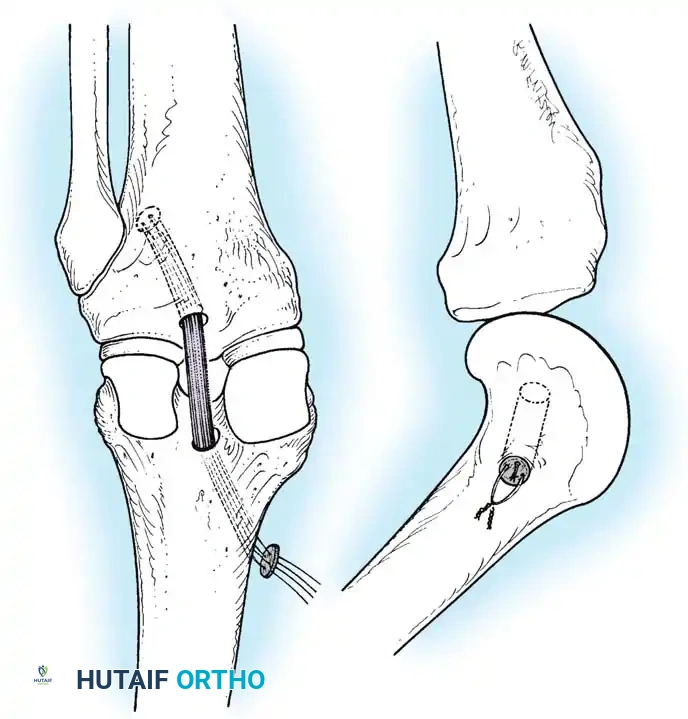
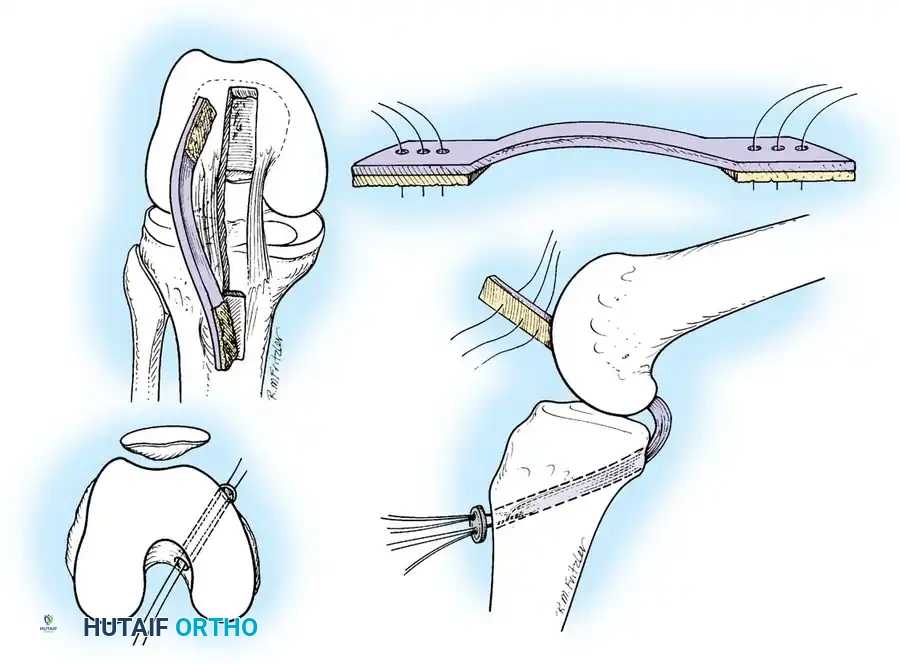
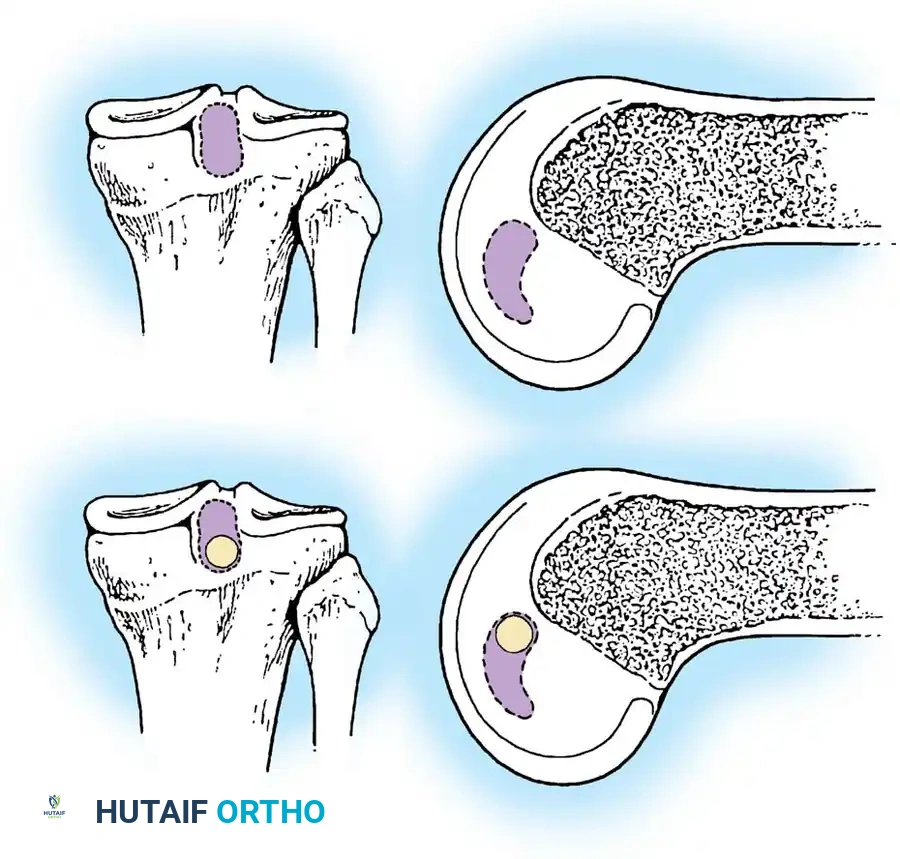
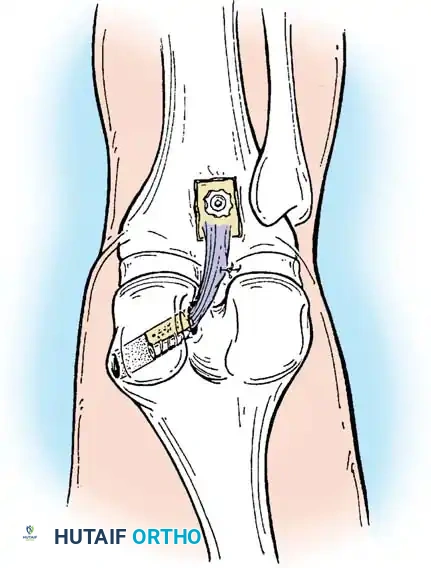
الخطوات التفصيلية لجراحة ترميم الرباط الصليبي الخلفي
تُعد جراحة ترميم الرباط الصليبي الخلفي من الجراحات الدقيقة والمعقدة التي تتطلب مهارة جراحية فائقة. يستخدم الأستاذ الدكتور محمد هطيف أحدث تقنيات المناظير بدقة 4K لضمان دقة متناهية وأقل تدخل جراحي ممكن.
- التخدير والتحضير: يتم تخدير المريض (نصفياً أو كلياً) وإجراء تعقيم شامل لبيئة العمليات.
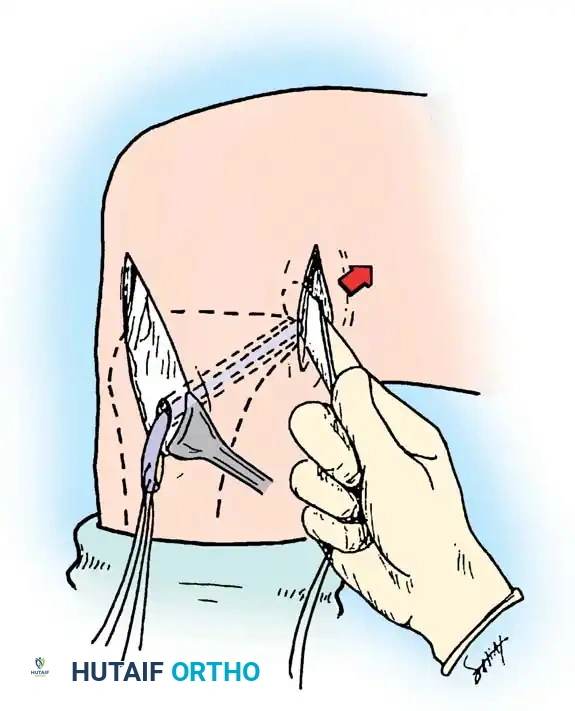
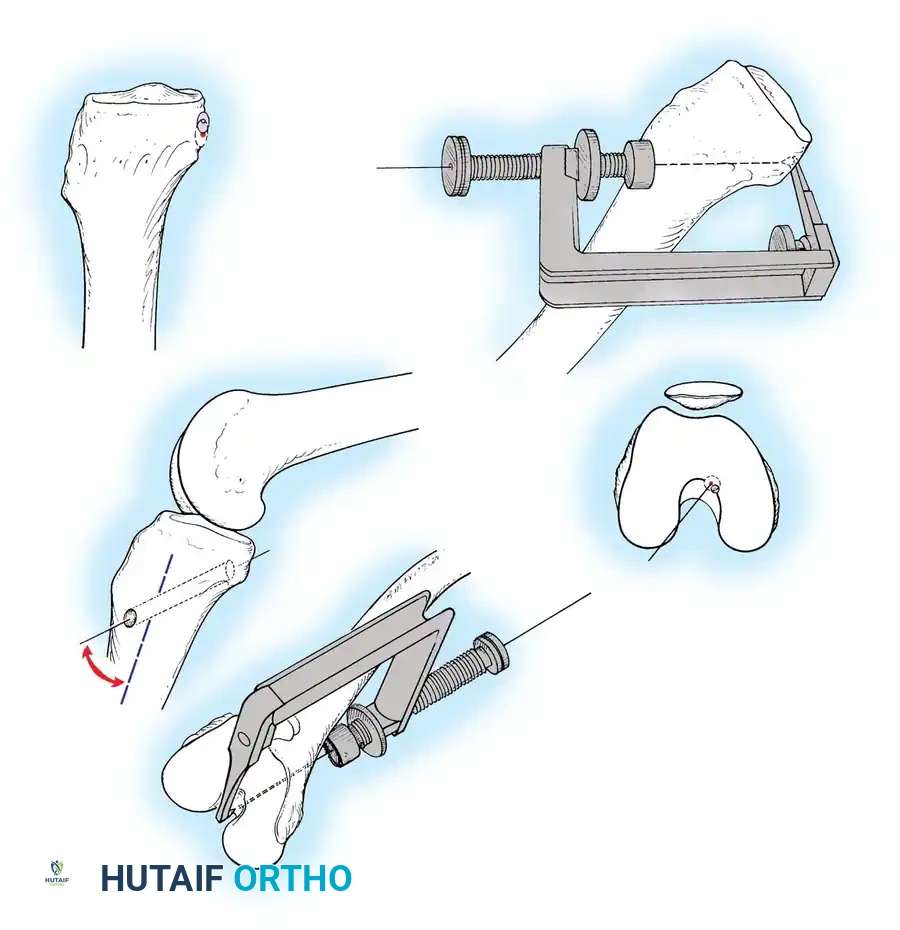
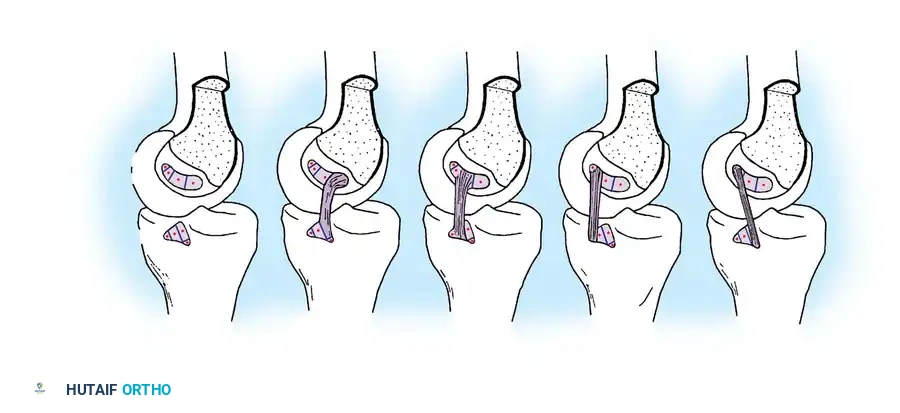
- أخذ الرقعة الوترية (Graft Harvesting): نظراً لأنه لا يمكن خياطة الرباط الممزق، يتم استبداله برقعة وترية. تؤخذ الرقعة عادة من جسم المريض (Autograft) مثل أوتار المأبض (Hamstrings) أو وتر الرضفة، وفي بعض الحالات تستخدم رقعة من متبرع (Allograft).
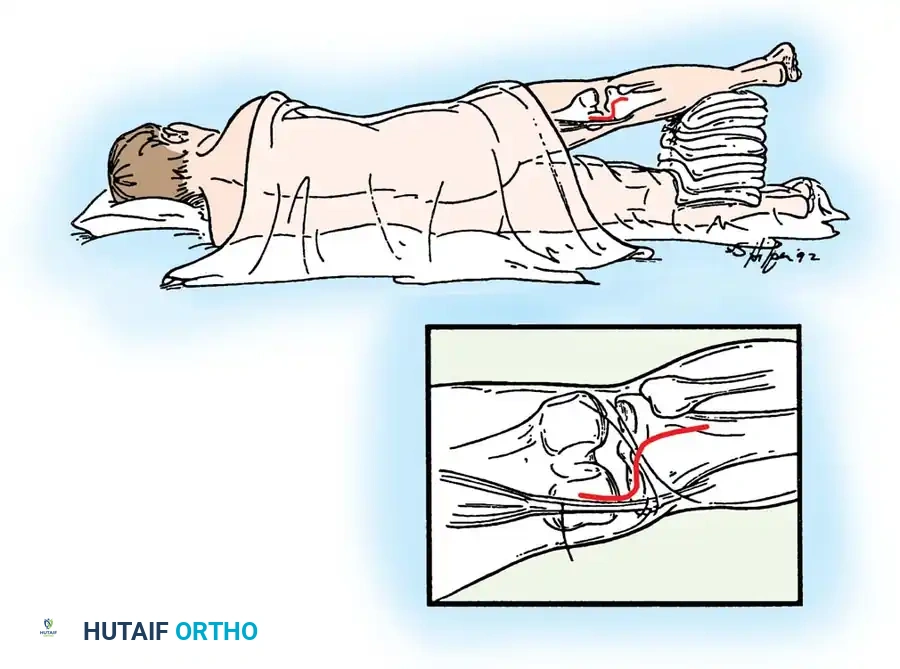
- الاستكشاف بالمنظار: يتم إحداث شقوق صغيرة جداً (ثقوب) وإدخال كاميرا دقيقة لاستكشاف المفصل بالكامل، وتنظيف بقايا الرباط الممزق ومعالجة أي تمزق غضروفي مصاحب.
- حفر الأنفاق العظمية: باستخدام أدوات ميكروسكوبية دقيقة، يتم حفر نفق في عظمة الساق ونفق آخر في عظمة الفخذ في المواقع التشريحية الدقيقة للرباط الأصلي.
- تمرير الرقعة وتثبيتها: يتم تمرير الرقعة الوترية عبر الأنفاق وتثبيتها بإحكام باستخدام مسامير تداخلية قابلة للامتصاص أو أزرار تثبيت معدنية حديثة (Endobuttons).
- اختبار الثبات: يقوم الجراح بتحريك الركبة للتأكد من ثبات الرقعة وعودة الميكانيكا الطبيعية للمفصل قبل إغلاق الشقوق الجراحية.
لماذا يُعد الأستاذ الدكتور محمد هطيف الخيار الأول في اليمن لجراحات الركبة؟
عندما يتعلق الأمر بجراحة دقيقة مثل ترميم الرباط الصليبي الخلفي، فإن اختيار الجراح هو العامل الحاسم في نجاح العملية. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة عظام في صنعاء واليمن للأسباب التالية:
- الدرجة العلمية الرفيعة: يعمل كأستاذ جراحة العظام والمفاصل في كلية الطب بجامعة صنعاء، مما يعكس عمق معرفته الأكاديمية والسريرية.
- خبرة تتجاوز العقدين: أكثر من 20 عاماً من الخبرة العملية في إجراء أعقد العمليات الجراحية بنسب نجاح تضاهي المراكز العالمية.
- الريادة في التقنيات الحديثة: هو من أوائل الجراحين في اليمن الذين أدخلوا تقنيات الجراحة الميكروسكوبية، ومناظير المفاصل بدقة 4K، وعمليات تغيير المفاصل الصناعية المعقدة.
- الأمانة والمصداقية الطبية: يشتهر الدكتور هطيف بالتزامه الصارم بأخلاقيات المهنة، حيث لا يوصي بالتدخل الجراحي إلا إذا كان المريض بحاجة ماسة إليه، مع شرح كافة الخيارات بشفافية تامة.
- الرعاية الشاملة: لا يقتصر دوره على غرفة العمليات، بل يتابع مرضاه شخصياً خلال مرحلة التأهيل لضمان العودة الآمنة للحياة الطبيعية.
برنامج التأهيل والعلاج الطبيعي بعد جراحة الرباط الصليبي الخلفي
عملية الترميم الجراحي تمثل 50% فقط من العلاج، بينما الـ 50% الأخرى تعتمد كلياً على الالتزام ببرنامج تأهيل صارم ومدروس. يختلف تأهيل الـ PCL عن الـ ACL بأنه يتطلب حماية أكبر في الأسابيع الأولى لمنع تمدد الرقعة الجديدة.
المرحلة الأولى: الحماية والالتئام (الأسابيع 1 - 6)
- استخدام عكازات وتجنب تحميل الوزن الكامل على الساق المصابة.
- ارتداء دعامة الركبة (PCL Brace) المقفلة في وضعية الاستقامة الكاملة.
- البدء بتمارين تحريك الرضفة (الصابونة) وتمارين الانقباض الثابت للعضلة الرباعية (Isometric Quads).
- يُمنع تماماً تمارين الشد الفعّال لأوتار المأبض (Hamstrings) لأنها تسحب الساق للخلف وتضغط على الرقعة.
المرحلة الثانية: استعادة المدى الحركي (الأسابيع 7 - 12)
- التدرج في تحميل الوزن حتى المشي الطبيعي دون عكازات.
- زيادة مدى ثني الركبة تدريجياً للوصول إلى زاوية 130 درجة.
- بدء تمارين الدراجة الثابتة وتمارين السباحة الخفيفة.
المرحلة الثالثة: التقوية العضلية (الأشهر 3 - 6)
- تكثيف تمارين تقوية العضلة الرباعية (مثل تمارين الضغط للساق Leg Press بمدى حركي محدد).
- تمارين التوازن والتوافق العضلي العصبي (Proprioception).
- العودة التدريجية لتمارين أوتار المأبض تحت إشراف أخصائي العلاج الطبيعي.
المرحلة الرابعة: العودة للرياضة (الأشهر 6 - 9 وما بعدها)
- تمارين الرشاقة، القفز، وتغيير الاتجاهات.
- اختبارات الأداء الوظيفي للتأكد من أن قوة الساق المصابة تعادل 90% على الأقل من الساق السليمة قبل السماح بالعودة للمنافسات الرياضية.
قصص نجاح ملهمة لمرضى عادوا للحياة الطبيعية
في عيادة الأستاذ الدكتور محمد هطيف، تتوالى قصص النجاح التي تثبت كفاءة الرعاية الطبية المقدمة:
حالة الشاب (أحمد - 28 عاماً):
تعرض أحمد لحادث سير مروع أدى إلى اصطدام ركبته بقوة بلوحة قيادة السيارة. عانى من آلام مبرحة وعدم قدرة على المشي بثبات. بعد تشخيصه بتمزق كامل في الرباط الصليبي الخلفي من الدرجة الثالثة، أجرى له الدكتور هطيف عملية ترميم بالمنظار. اليوم، وبعد 8 أشهر من الجراحة والتأهيل، عاد أحمد لعمله الميداني كمهندس ولعب كرة القدم الأسبوعية مع أصدقائه دون أي شعور بالألم أو الخيانة في مفصل الركبة.
حالة الرياضي (خالد - 22 عاماً):
لاعب فنون قتالية تعرض لسقوط عنيف على ركبته. تم تشخيصه بتمزق من الدرجة الثانية. بفضل التوجيه الدقيق من الدكتور هطيف، التزم خالد ببرنامج علاج تحفظي صارم باستخدام الدعامة المخصصة والعلاج الطبيعي المكثف دون الحاجة لعملية جراحية. عاد خالد للمنافسات الرياضية بعد 3 أشهر وهو في قمة لياقته.
