الخلاصة الطبية السريعة: الرباط الصليبي الخلفي (PCL) هو أحد الأربطة الرئيسية الداعمة لمفصل الركبة، ويعتبر الأقوى والأكبر حجماً بين أربطة الركبة المتصالبة. تحدث إصابته غالباً نتيجة حوادث السيارات (ارتطام الركبة بلوحة القيادة) أو السقوط المباشر بقوة على الركبة وهي في وضعية الانثناء. يشمل العلاج الخيارات التحفظية كالعلاج الطبيعي وارتداء الدعامات المخصصة للحالات البسيطة والمتوسطة، بينما يُعد التدخل الجراحي بالمنظار لإعادة بناء الرباط خياراً حتمياً في الحالات الشديدة والإصابات المتعددة لضمان استقرار الركبة ومنع الخشونة المبكرة.
مقدمة شاملة عن الرباط الصليبي الخلفي وأهميته
مفصل الركبة هو أحد أكثر المفاصل تعقيداً، وأكبرها حجماً، وأكثرها تحملاً للأوزان في جسم الإنسان. يعتمد هذا المفصل في استقراره الميكانيكي على مجموعة من الأربطة القوية التي تعمل بتناغم تام. من بين هذه الأربطة، يبرز الرباط الصليبي الخلفي (Posterior Cruciate Ligament) كحارس أساسي لاستقرار الركبة، حيث يمنع عظمة الساق (الظنبوب) من الانزلاق للخلف أسفل عظمة الفخذ.
قد تكون إصابات هذا الرباط أقل شيوعاً من إصابات نظيره الأمامي (ACL)، حيث تمثل حوالي 20% فقط من إجمالي إصابات أربطة الركبة، إلا أنها تحمل أهمية بالغة وتتطلب فهماً دقيقاً لطبيعتها. إهمال علاج تمزق الرباط الصليبي الخلفي يؤدي حتماً إلى تغيرات في الميكانيكا الحيوية للركبة، مما يضاعف الضغط على الغضاريف، وينتهي المطاف بالمريض إلى الإصابة بخشونة المفصل المبكرة (Osteoarthritis).
في هذا الدليل الطبي المرجعي الشامل، نضع بين يديك خلاصة الأبحاث الطبية والخبرات الجراحية المتقدمة، بدءاً من التشريح الدقيق، مروراً بأسباب وآليات الإصابة، ووصولاً إلى أحدث التقنيات الجراحية وبرامج إعادة التأهيل.
التشريح الدقيق للرباط الصليبي الخلفي ودوره الميكانيكي
لفهم طبيعة الإصابة وكيفية علاجها بشكل صحيح، يجب أولاً التعرف على البنية التشريحية الفريدة لهذا الرباط الحيوي.
البنية التشريحية للرباط
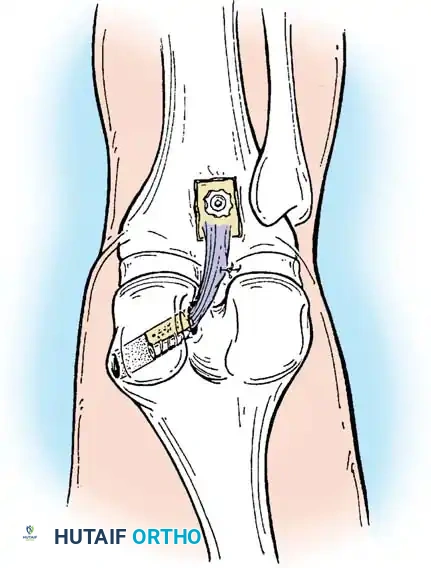
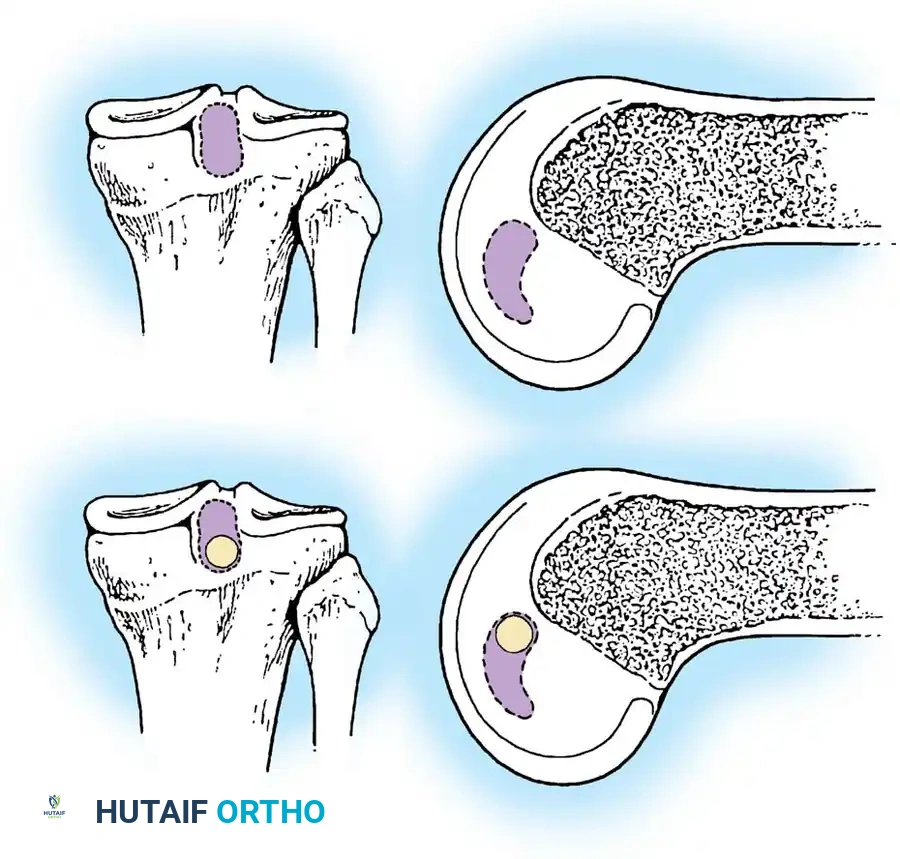
يتكون الرباط الصليبي الخلفي من حزمتين (جزأين) رئيسيتين تعملان معاً لضمان استقرار الركبة في مختلف زوايا الانثناء والانبساط:
1. الحزمة الأمامية الجانبية (Anterolateral Bundle - ALB): وهي الجزء الأكبر وتشكل الجزء الأعظم من كتلة الرباط. تكون هذه الحزمة مشدودة عندما تكون الركبة في وضعية الانثناء (مثنية).
2. الحزمة الخلفية الإنسية (Posteromedial Bundle - PMB): وهي جزء أصغر يمتد بشكل مائل. تكون هذه الحزمة مشدودة عندما تكون الركبة في وضعية الاستقامة التامة (ممدودة).
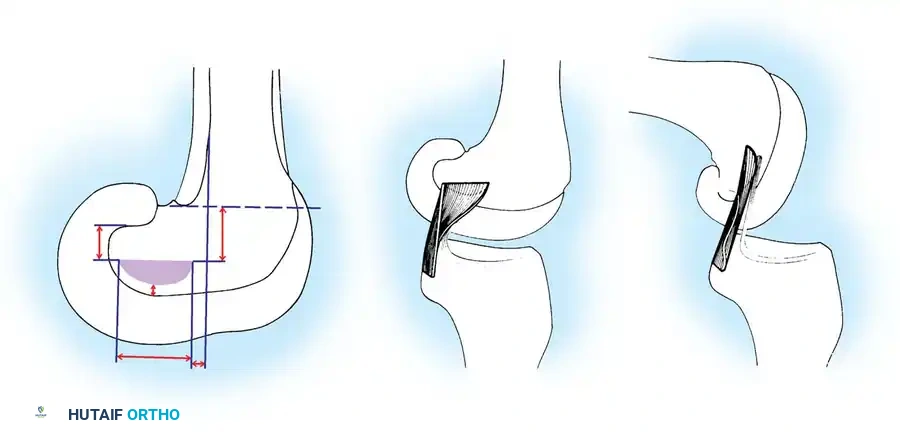
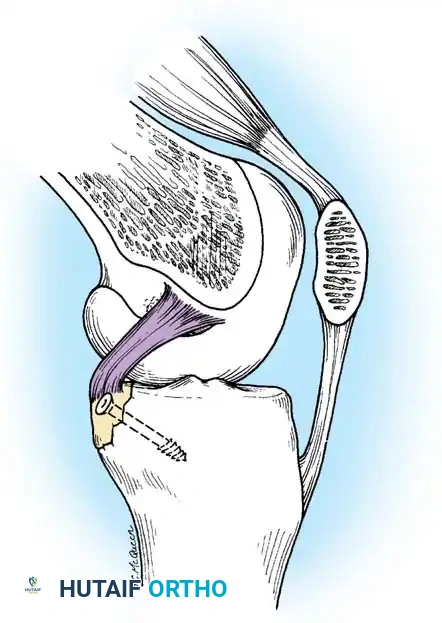
يتصل الرباط من الأعلى بالجزء الخلفي من السطح الجانبي للقمة الأنسية لعظمة الفخذ (Medial Femoral Condyle)، ويتخذ شكل جزء من دائرة. أما اتصاله السفلي فيكون في منخفض يقع خلف وأسفل الجزء المفصلي من عظمة الساق (الظنبوب)، وغالباً ما يندمج مع القرن الخلفي للغضروف الهلالي الخارجي.
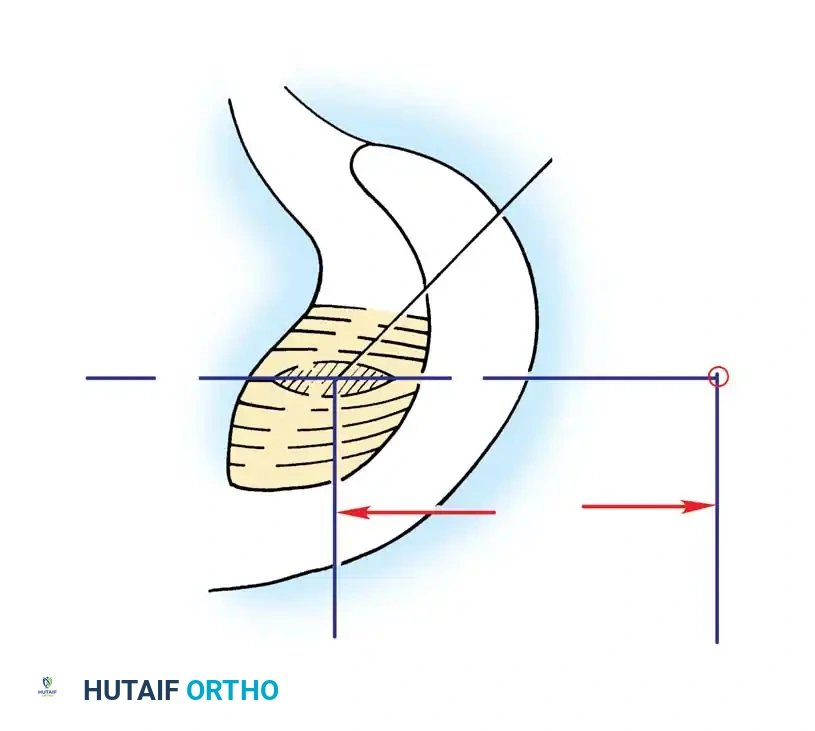
تؤكد الدراسات التشريحية المتقدمة أن هذا الرباط أكبر وأقوى بكثير من الرباط الصليبي الأمامي. حيث تزداد مساحة مقطعه العرضي من عظمة الساق باتجاه عظمة الفخذ، ليكون أكبر بنسبة تتراوح بين 20% إلى 50% مقارنة بالرباط الأمامي. كما أن مواقع اتصاله بالعظام أكبر بنسبة 300% إلى 500% من مساحة مقطعه في المنتصف، مما يمنحه قوة شد هائلة تصل إلى حوالي 2000 نيوتن.
أسباب وآليات إصابة الرباط الصليبي الخلفي
نظراً لقوة ومتانة الرباط الصليبي الخلفي، فإن تمزقه يتطلب قوة هائلة وصدمة شديدة. نادراً ما تحدث هذه الإصابة نتيجة التواء بسيط، بل ترتبط عادةً بحوادث ذات طاقة عالية.
1. إصابات لوحة القيادة (Dashboard Injuries)
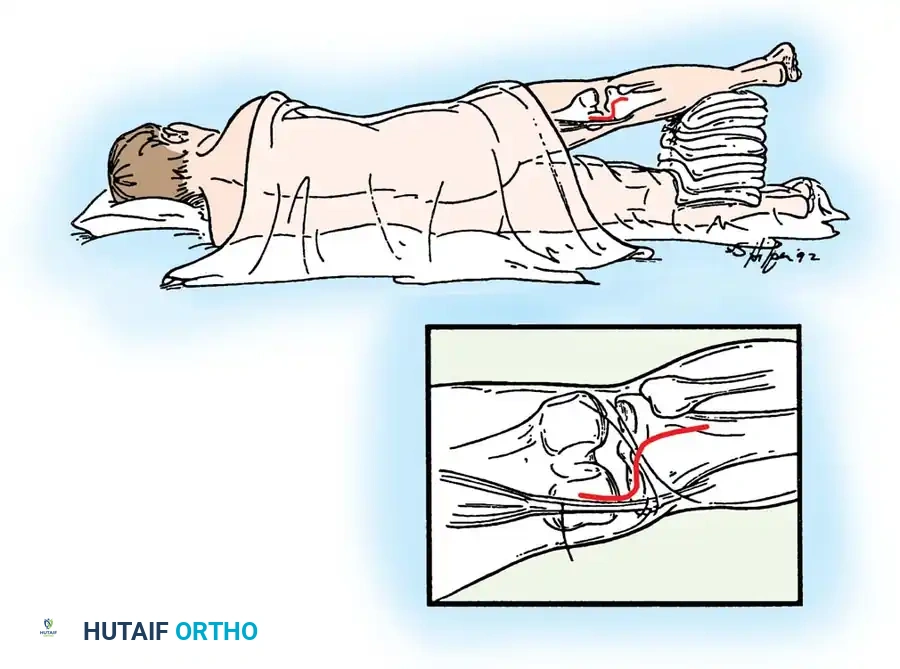
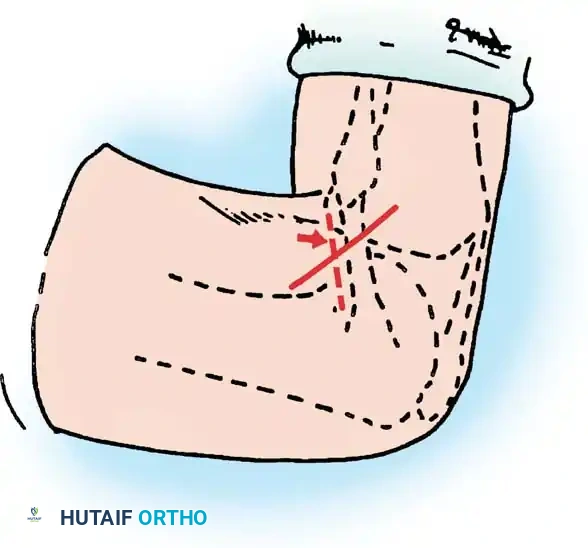
تعتبر حوادث السيارات السبب الأول لتمزق الرباط الصليبي الخلفي. تحدث الإصابة عندما يكون الراكب أو السائق جالساً وركبته مثنية بزاوية 90 درجة، وعند الاصطدام، ترتطم الركبة بقوة بلوحة القيادة (الطبلون). هذه القوة تدفع عظمة الساق (الظنبوب) بعنف إلى الخلف، مما يؤدي إلى تمزق الرباط فوراً.
2. السقوط المباشر على الركبة المثنية
شائعة جداً بين الرياضيين (مثل لاعبي كرة القدم، الرجبي، والمصارعة). عندما يسقط اللاعب بقوة على ركبته وهي مثنية، مع توجيه أصابع القدم للأسفل، يتحمل الرباط الصليبي الخلفي كامل وزن الجسم وقوة السقوط، مما يؤدي إلى تمزقه.
3. فرط الانثناء أو فرط التمدد (Hyperflexion / Hyperextension)
الانثناء العنيف والمفاجئ للركبة لأقصى درجة، أو التمدد الزائد للركبة إلى الخلف بقوة، يمكن أن يضع ضغطاً يتجاوز قدرة الرباط على التحمل.
أعراض تمزق الرباط الصليبي الخلفي ودرجاته
تختلف الأعراض بناءً على شدة التمزق وما إذا كانت الإصابة حديثة (حادة) أو قديمة (مزمنة). في كثير من الأحيان، قد لا يسمع المريض صوت "الفرقعة" الشهير الذي يحدث في تمزق الرباط الأمامي، مما يجعل تشخيص الإصابة يتأخر أحياناً.
الأعراض الشائعة:
- ألم خفيف إلى متوسط: يتركز غالباً في الجزء الخلفي من الركبة.
- تورم سريع: يحدث خلال الساعات الأولى بعد الإصابة نتيجة النزيف الداخلي في المفصل.
- صعوبة في المشي: يشعر المريض بعدم استقرار، خاصة عند نزول الدرج أو المشي على منحدر.
- تصلب المفصل: صعوبة في ثني الركبة بالكامل بسبب التورم والألم.
جدول توضيحي: درجات تمزق الرباط الصليبي الخلفي
| درجة الإصابة | وصف التمزق | الأعراض السريرية (مقدار تراجع عظمة الساق للخلف) | خطة العلاج المبدئية |
|---|---|---|---|
| الدرجة الأولى (Grade I) | تمزق جزئي طفيف في ألياف الرباط. | تراجع الساق للخلف بمقدار (1 إلى 5 ملم). الركبة لا تزال مستقرة. | علاج تحفظي (راحة، ثلج، علاج طبيعي). |
| الدرجة الثانية (Grade II) | تمزق جزئي شديد، الرباط أصبح مرتخياً. | تراجع الساق للخلف بمقدار (6 إلى 10 ملم). عدم استقرار متوسط. | علاج تحفظي مع دعامة خاصة، وقد يتطلب جراحة للرياضيين. |
| الدرجة الثالثة (Grade III) | تمزق كلي (قطع كامل) للرباط. | تراجع الساق للخلف بأكثر من (10 ملم). عدم استقرار شديد. | تدخل جراحي غالباً، خاصة إذا ترافقت مع إصابات أربطة أخرى. |
كيفية تشخيص إصابات الرباط الصليبي الخلفي
التشخيص الدقيق هو حجر الزاوية في تحديد خطة العلاج الناجحة. يبدأ التشخيص بأخذ التاريخ الطبي المفصل لمعرفة آلية حدوث الإصابة، يليه الفحص السريري الدقيق.
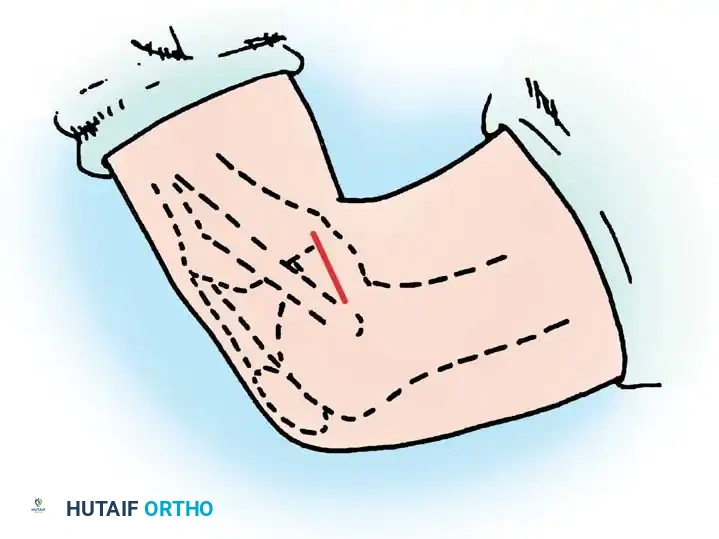
الفحص السريري المتخصص
يقوم جراح العظام بإجراء اختبارات محددة لتقييم استقرار الركبة، أهمها:
* اختبار السحب الخلفي (Posterior Drawer Test): ينام المريض على ظهره مع ثني الركبة بزاوية 90 درجة، ويقوم الطبيب بدفع عظمة الساق للخلف لتقييم مدى ارتخاء الرباط.
* علامة الترهل الخلفي (Posterior Sag Sign): عند ثني الركبتين بزاوية 90 درجة ورفع القدمين، يلاحظ الطبيب تراجع عظمة الساق للأسفل في الركبة المصابة مقارنة بالركبة السليمة بفعل الجاذبية الأرضية.
التصوير الطبي
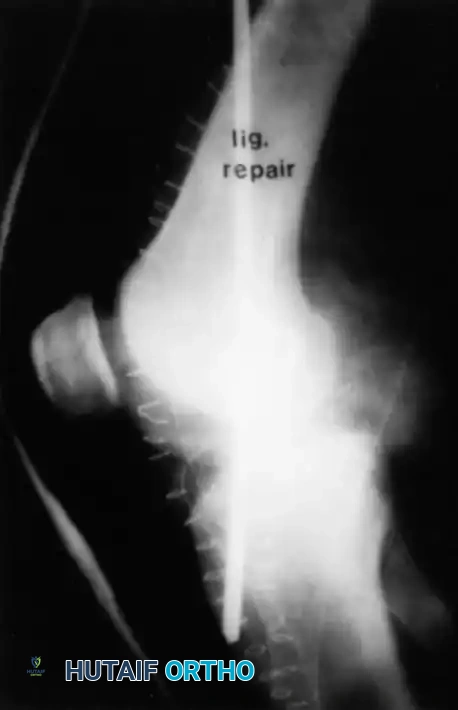
- الأشعة السينية (X-rays): لا تُظهر الأربطة، لكنها ضرورية لاستبعاد وجود كسور عظمية، خاصة الكسر القلعي (Avulsion Fracture) حيث ينفصل جزء من العظم مع الرباط.
- الرنين المغناطيسي (MRI): هو المعيار الذهبي لتشخيص تمزق الرباط الصليبي الخلفي بدقة، وتحديد درجة التمزق، وتقييم الأضرار المصاحبة في الغضاريف والأربطة الأخرى.
لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأول والأفضل لعلاج إصابات الركبة في اليمن؟
عندما يتعلق الأمر بإصابات معقدة مثل تمزق الرباط الصليبي الخلفي، فإن اختيار الجراح المناسب هو القرار الأهم الذي سيحدد جودة حياتك المستقبلية. في العاصمة اليمنية صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجعية طبية عليا والخبير الأول بلا منازع في جراحات العظام والمفاصل والطب الرياضي.
خبرة أكاديمية وعملية لا تُضاهى
الدكتور محمد هطيف ليس مجرد جراح متمرس، بل هو أستاذ جراحة العظام والمفاصل في جامعة صنعاء، مما يضعه في قمة الهرم الأكاديمي والطبي. بفضل خبرة تمتد لأكثر من 20 عاماً، أجرى الدكتور هطيف آلاف العمليات الجراحية الناجحة والمعقدة، محققاً نسب نجاح تضاهي أفضل المراكز الطبية العالمية.
تقنيات جراحية متطورة (Arthroscopy 4K)
ينفرد الدكتور محمد هطيف باستخدام أحدث تقنيات المناظير الجراحية بدقة 4K والميكروسكوب الجراحي في اليمن. هذه التقنيات المتقدمة تسمح بإجراء عمليات ترميم الرباط الصليبي الخلفي بأقل تدخل جراحي ممكن (Minimally Invasive)، مما يعني ألماً أقل، ندبات شبه معدومة، وسرعة فائقة في التعافي والعودة للحياة الطبيعية.
الأمانة الطبية والمصداقية التامة
ما يميز الأستاذ الدكتور محمد هطيف حقاً هو التزامه الصارم بـ "الأمانة الطبية". المريض لديه ليس مجرد حالة جراحية؛ فالدكتور هطيف لا يلجأ للتدخل الجراحي إلا إذا كان هو الخيار الطبي الوحيد والأمثل لمصلحة المريض. إذا كانت حالتك تستجيب للعلاج التحفظي، سيخبرك بذلك بشفافية تامة ويضع لك برنامجاً تأهيلياً متكاملاً، مما جعله يحظى بثقة واحترام آلاف المرضى في جميع أنحاء اليمن.
خيارات العلاج: بين التحفظي والجراحي
يتم تحديد خطة العلاج بناءً على درجة الإصابة، مستوى نشاط المريض، وعمره، ووجود إصابات مصاحبة في الركبة.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي فعالاً جداً للمرضى الذين يعانون من إصابات الدرجة الأولى والثانية (تمزق جزئي)، أو للمرضى غير الرياضيين الذين لا يعانون من عدم استقرار مزعج في الركبة.
يتضمن العلاج التحفظي:
1. بروتوكول RICE: الراحة (Rest)، وضع الثلج (Ice)، الضغط (Compression)، والرفع (Elevation) للسيطرة على التورم والألم في الأيام الأولى.
2. الدعامات الوظيفية الديناميكية (Dynamic PCL Braces): ارتداء دعامة مخصصة تدفع عظمة الساق للأمام لتخفيف الضغط على الرباط والسماح له بالالتئام الطبيعي.
3. العلاج الطبيعي المكثف: التركيز بشكل أساسي على تقوية "العضلة الرباعية" (Quadriceps) في الفخذ الأمامي، حيث تعمل هذه العضلة كداعم رئيسي يمنع تراجع الساق للخلف.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
| وجه المقارنة | العلاج التحفظي | العلاج الجراحي بالمنظار |
|---|---|---|
| الفئة المستهدفة | إصابات الدرجة 1 و 2، كبار السن، قليلو النشاط. | تمزق الدرجة 3، الرياضيون المحترفون، الإصابات المتعددة. |
| الهدف الرئيسي | تخفيف الألم، تقوية العضلات لتعويض ضعف الرباط. | إعادة بناء تشريحية كاملة للرباط لضمان استقرار المفصل. |
| مدة التعافي المبدئية | 4 إلى 8 أسابيع. | 6 إلى 9 أشهر للعودة للرياضة العنيفة. |
| المخاطر المحتملة | استمرار الشعور بعدم الاستقرار، احتمالية خشونة مبكرة. | مخاطر التخدير، التهابات (نادرة جداً بفضل تقنيات التعقيم الحديثة). |
ثانياً: العلاج الجراحي (ترميم الرباط الصليبي الخلفي بالمنظار)
عندما يكون التمزق كاملاً (الدرجة الثالثة)، أو مصحوباً بتمزق في أربطة أخرى (مثل الرباط الصليبي الأمامي أو الأربطة الجانبية)، يصبح التدخل الجراحي حتمياً لتجنب تدمير غضاريف الركبة.
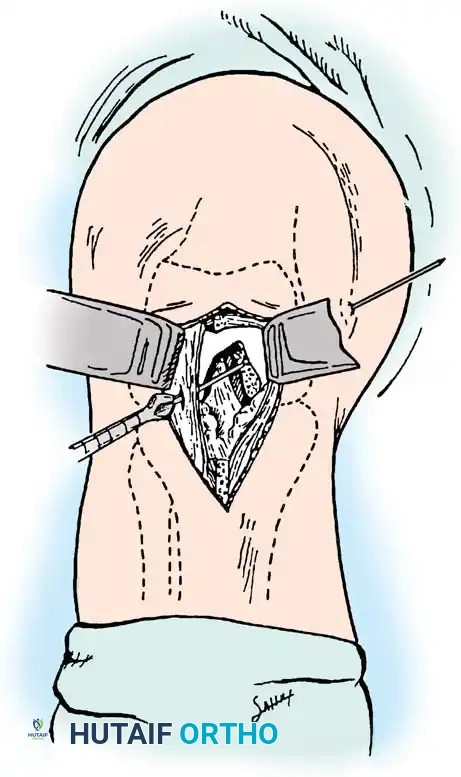
خطوات العملية الجراحية مع الدكتور محمد هطيف:
عملية ترميم الرباط الصليبي الخلفي تعتبر من العمليات المعقدة التي تتطلب مهارة جراحية استثنائية، وتتم عبر الخطوات التالية:
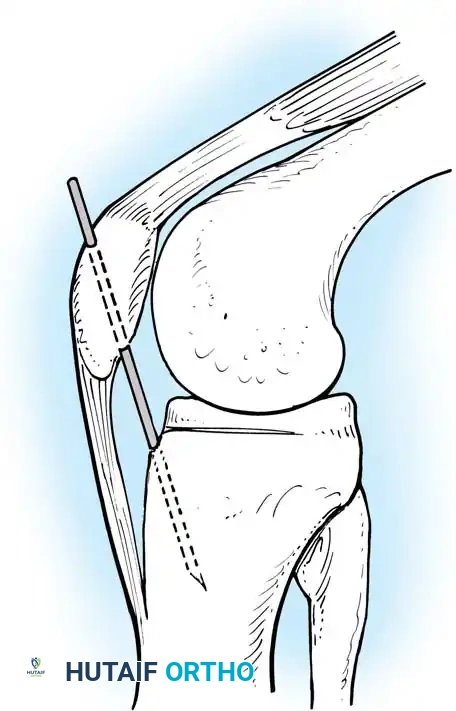
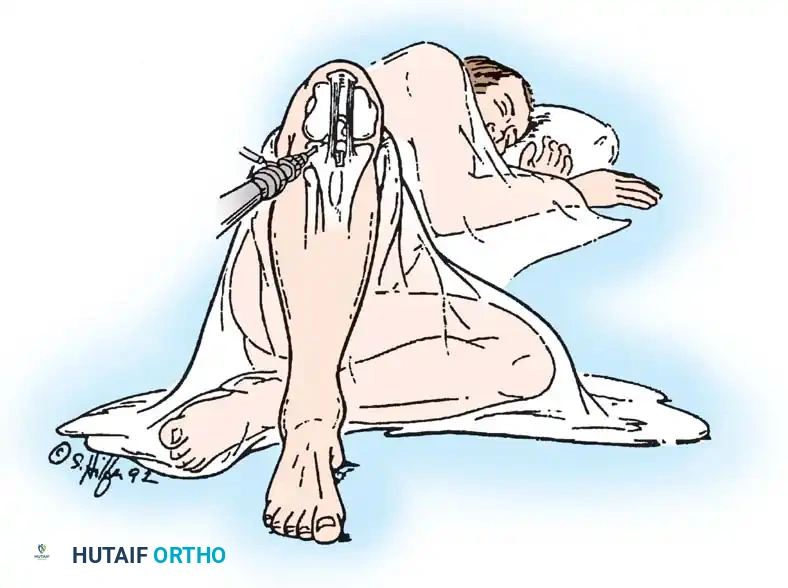
- التجهيز والتخدير: يتم تخدير المريض (نصفياً أو كلياً) وإجراء شقوق دقيقة جداً (ثقوب) حول الركبة لإدخال كاميرا المنظار والأدوات الجراحية الدقيقة.
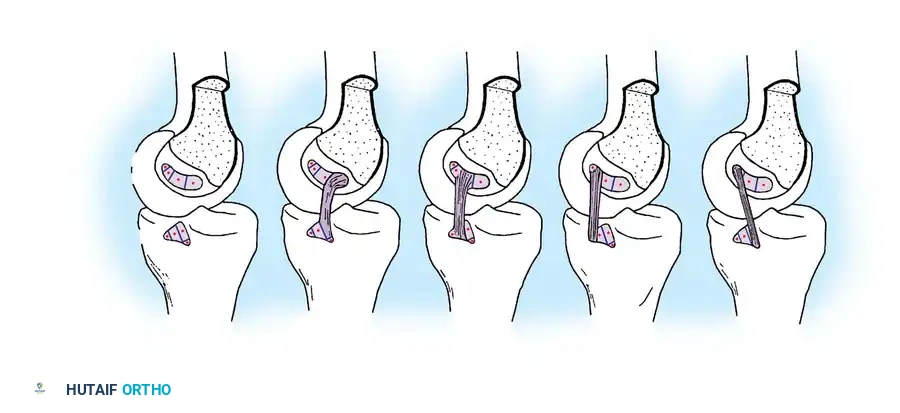
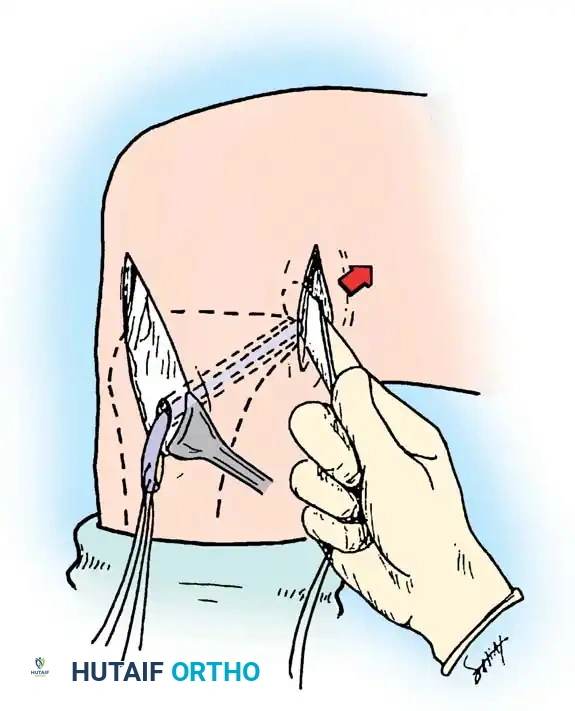
- استخراج الرقعة الوترية (Graft Harvesting): نظراً لأن الرباط الممزق لا يمكن خياطته، يتم أخذ وتر بديل. غالباً ما يستخدم الدكتور هطيف أوتار العضلة المأبضية (Hamstring) أو وتر الرضفة (Patellar Tendon) من نفس المريض، أو رقعة من بنك الأنسجة.
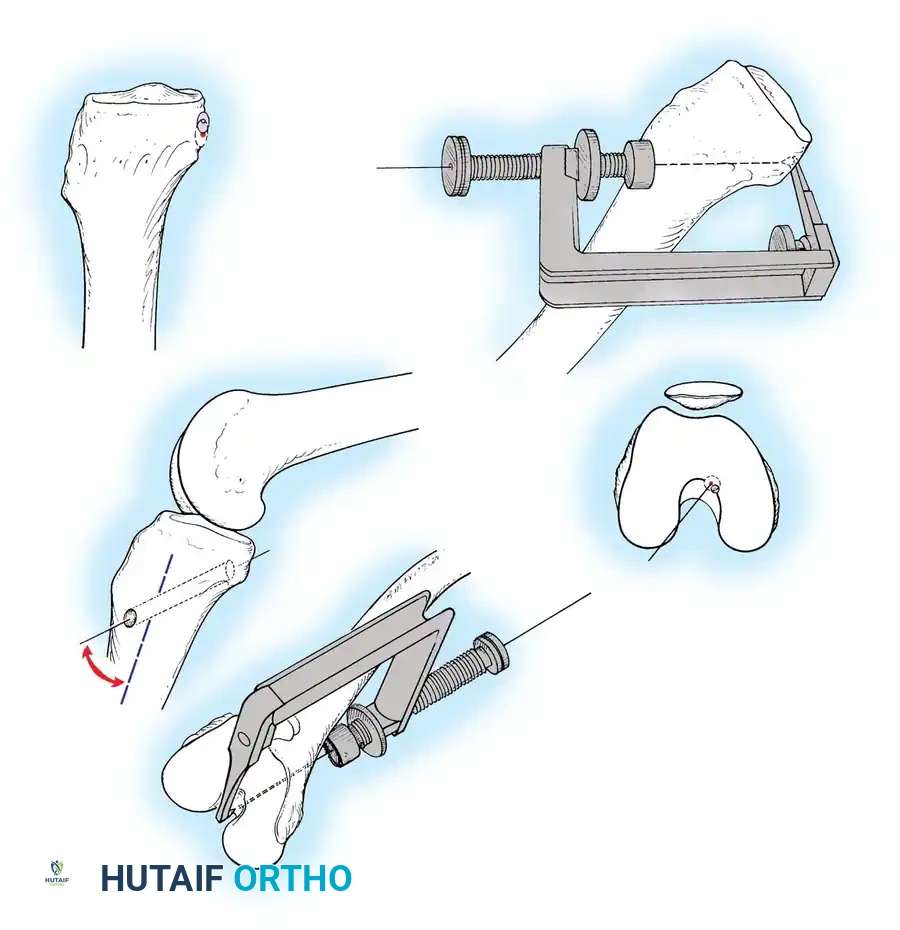
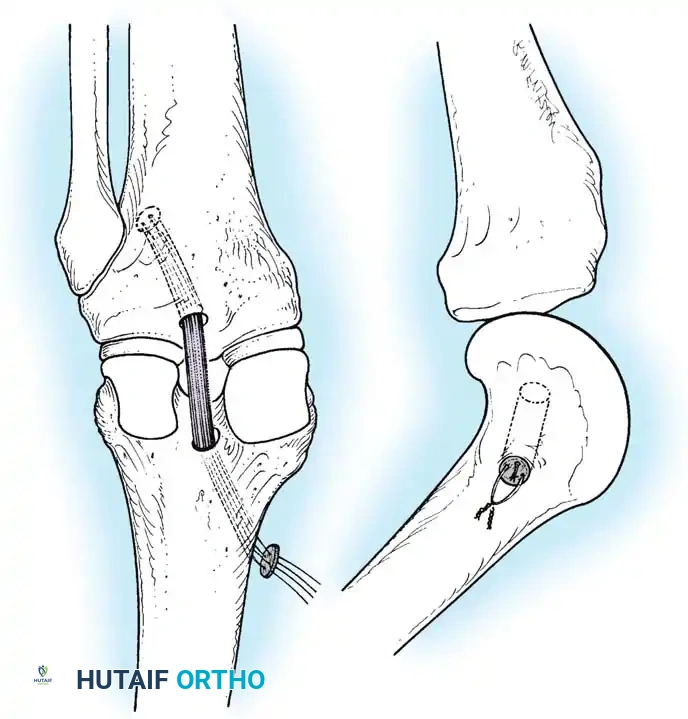
- تحضير الأنفاق العظمية: باستخدام أدوات ميكروسكوبية دقيقة وتوجيه كاميرا الـ 4K، يتم حفر نفق في عظمة الساق ونفق آخر في عظمة الفخذ في نفس مواقع الاتصال التشريحية للرباط الأصلي.
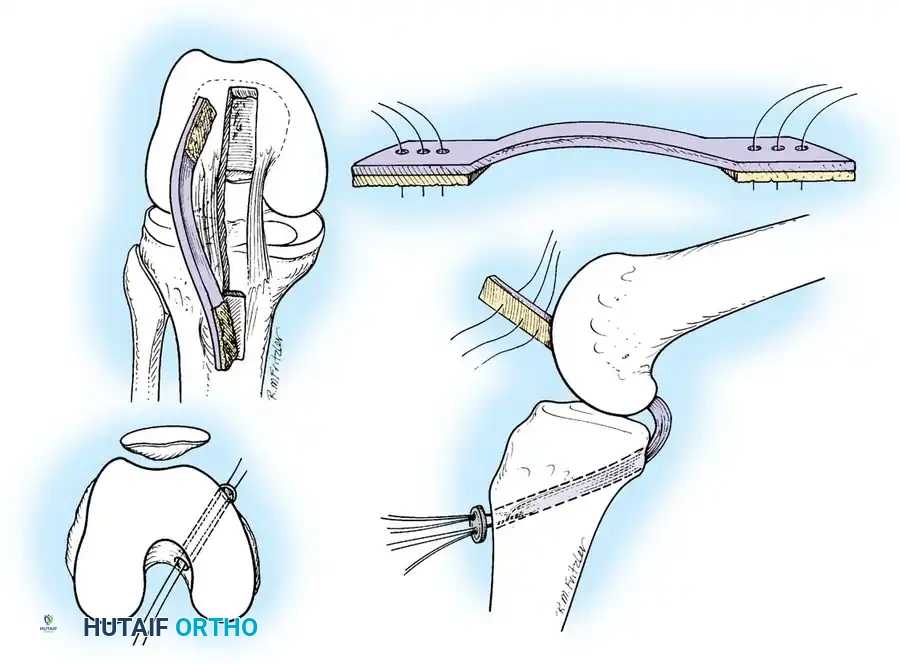
- تمرير وتثبيت الرباط الجديد: يتم تمرير الرقعة الوترية عبر الأنفاق وتثبيتها بقوة باستخدام مسامير تداخلية خاصة (Interference Screws) أو أزرار تثبيت (Endobuttons) تذوب مع مرور الوقت وتندمج مع العظم.
بروتوكول إعادة التأهيل والعلاج الطبيعي الشامل
نجاح العملية الجراحية يشكل 50% فقط من العلاج؛ الـ 50% الأخرى تعتمد كلياً على التزام المريض ببرنامج إعادة التأهيل. تأهيل الرباط الخلفي يختلف وأكثر حذراً من الرباط الأمامي لتجنب استطالة الرقعة الجديدة.
- المرحلة الأولى (الأسابيع 0 - 6): حماية الرقعة
- ارتداء دعامة الركبة مقفلة في وضع الاستقامة الكاملة.
- المشي باستخدام العكازات مع تحميل جزئي للوزن.
- البدء بتمارين الانقباض الثابت للعضلة الرباعية.
-
يُمنع تماماً ثني الركبة النشط باستخدام عضلات الفخذ الخلفية.
-
المرحلة الثانية (الأسابيع 7 - 12): استعادة المدى الحركي
- التدرج في ثني الركبة للوصول إلى زاوية 90 درجة ثم 120 درجة.
- التخلص التدريجي من العكازات والمشي الطبيعي بالدعامة.
- تمارين الدراجة الثابتة بأحمال خفيفة.
- المرحلة الثالثة (الأشهر 3 - 6): التقوية العضلية
- الاستغناء عن الدعامة.
- تمارين تقوية مكثفة للعضلة الرباعية (السكوات، جهاز ضغط الساق).
-
تمارين التوازن واستقبال الحس العميق (Proprioception).
-
المرحلة الرابعة (الأشهر 6 - 9): العودة للنشاط الرياضي
- البدء بتمارين الجري الخفيف، وتغيير الاتجاهات.
- تمارين رياضية مخصصة لنوع الرياضة التي يمارسها المريض.
- العودة للمنافسات الرياضية تتم فقط بعد اجتياز اختبارات القوة والتوازن الوظيفي.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
النتائج تتحدث عن نفسها. إليكم لمحات من حالات حقيقية استعادت جودة حياتها بفضل الله ثم بمهارة الدكتور محمد هطيف:
قصة البطل الرياضي (أحمد - 24 عاماً):
أحمد، لاعب كرة قدم في أحد الأندية المحلية، تعرض لسقوط عنيف على ركبته أثناء مباراة هامة. أظهر الرنين المغناطيسي تمزقاً كاملاً في الرباط الصليبي الخلفي والتهاباً في الغضروف. كان مستقبله الرياضي على المحك. بعد استشارة الأستاذ الدكتور محمد هطيف، تقرر إجراء عملية ترميم بالمنظار. بفضل التقنية الدقيقة والبرنامج التأهيلي الصارم الذي أشرف عليه الدكتور، عاد أحمد للملاعب بعد 8 أشهر، وهو الآن يلعب بنفس الكفاءة والقوة السابقة دون أي شعور بعدم الاستقرار.
قصة التعافي بعد حادث سير (عمار - 45 عاماً):
تعرض السيد عمار لحادث سيارة أدى إلى اصطدام ركبته بقوة بلوحة القيادة. عانى لشهور من ألم شديد وعدم قدرة على صعود الدرج بشكل طبيعي، وتم تشخيصه بشكل خاطئ في عدة عيادات. عند زيارته للدكتور هطيف، تم التشخيص الدقيق بوجود تمزق مزمن في الرباط الصليبي الخلفي من الدرجة الثالثة. أجرى الدكتور هطيف عملية زراعة رباط جديد بنجاح مبهر. اليوم، يمارس عمار حياته وعمله بشكل طبيعي ومستقر تماماً.
