إصبع القدم المطرقية دليل شامل للعلاج والتعافي مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
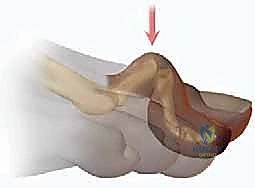
إصبع القدم المطرقية هو انثناء مؤلم في مفصل الإصبع الأوسط (PIP)، يسبب صعوبة في المشي وارتداء الأحذية. يتضمن العلاج تغيير الأحذية أو الجراحة مثل استئصال أو تثبيت المفصل، بهدف استعادة الوظيفة وتخفيف الألم وتحسين جودة الحياة.
الخلاصة الطبية السريعة: إصبع القدم المطرقية (Hammer Toe) هو تشوه ميكانيكي وانثناء مؤلم في المفصل الأوسط للإصبع (PIP)، يسبب صعوبة بالغة في المشي وارتداء الأحذية وتكون مسامير القدم المزعجة. يتضمن العلاج الشامل تغيير نمط الأحذية، استخدام المقومات، أو التدخل الجراحي الدقيق (مثل استئصال أو تثبيت المفصل ونقل الأوتار)، بهدف استعادة الوظيفة الميكانيكية للقدم، تخفيف الألم بشكل نهائي، وتحسين جودة الحياة. يعتبر التشخيص المبكر مفتاحاً لمنع تيبس المفصل وتحوله إلى تشوه صلب.

مقدمة شاملة عن إصبع القدم المطرقية (Hammer Toe)
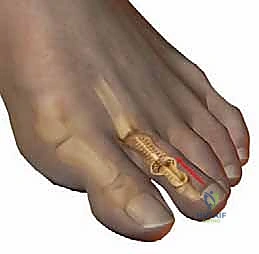
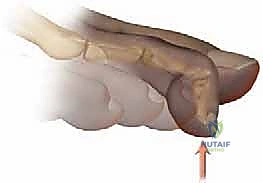
إصبع القدم المطرقية (Hammer Toe) هو تشوه ميكانيكي وتشريحي شائع ومعقد يصيب أحد أصابع القدم الصغيرة (وعادةً ما يكون الإصبع الثاني، الثالث، أو الرابع، ونادراً ما يصيب الإبهام). يتميز هذا التشوه بانثناء غير طبيعي وثابت في المفصل الأوسط للإصبع، والذي يُعرف طبياً في أروقة جراحة العظام باسم المفصل الداني بين السلاميات (Proximal Interphalangeal Joint - PIP). هذا الانثناء المستمر يجعل الإصبع يتخذ شكلاً منحنياً يشبه المطرقة المقلوبة، مما يؤدي إلى بروز الجزء العلوي من المفصل واحتكاكه المستمر والمتكرر بالجزء الداخلي من الحذاء، مسبباً ألماً شديداً، وتكون مسمار القدم (الكالو)، وتقرحات جلدية قد تتطور إلى التهابات خطيرة ومزمنة إذا أُهملت ولم يتم التعامل معها طبياً بالشكل الصحيح.
لا يقتصر التأثير السلبي لإصبع القدم المطرقية على الألم الموضعي في الإصبع المصاب فحسب، بل يمتد ليشمل تغييراً جذرياً في الميكانيكا الحيوية للقدم (Biomechanics). عندما يتشوه إصبع واحد، فإنه يغير بالضرورة طريقة توزيع وزن الجسم على القدم بالكامل أثناء المشي والوقوف والركض. هذا الخلل في التوزيع قد يؤدي إلى آلام مبرحة في مشط القدم (Metatarsalgia)، وتشنجات عضلية مستمرة في الساق، وصعوبة بالغة في اختيار وارتداء الأحذية العادية. كل هذه العوامل مجتمعة تقيد الأنشطة اليومية والرياضية للمريض وتؤدي إلى تدهور ملحوظ في جودة الحياة بشكل عام، مما يجعل المريض يتجنب المشي لمسافات طويلة أو المشاركة في المناسبات الاجتماعية.
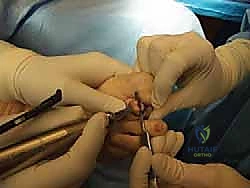
الخبر السار الذي نزفه لمرضانا هو أن طب جراحة العظام الحديث، وتحديداً في التخصص الدقيق لجراحة القدم والكاحل، يوفر العديد من خيارات العلاج الفعالة والمثبتة علمياً. تبدأ هذه الخيارات من الحلول غير الجراحية البسيطة والتحفظية التي تناسب المراحل المبكرة من المرض، وصولاً إلى التدخلات الجراحية المتقدمة والدقيقة التي تهدف إلى تصحيح التشوه من جذوره، استعادة التوازن العضلي والوتري، وضمان عودة وظيفة القدم إلى طبيعتها الميكانيكية السليمة.
في هذا الدليل الطبي المفصل والمرجعي، سيشارككم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز وأمهر خبراء جراحة العظام والقدم والكاحل في اليمن، خبرته السريرية والجراحية الواسعة التي تمتد لأكثر من 20 عاماً. سنستعرض معكم بعمق تشريحي وطبي الأسباب الخفية، الأعراض التفصيلية، طرق التشخيص الدقيقة، وخيارات العلاج الشاملة، مع تسليط الضوء على التقنيات الجراحية الحديثة (مثل الجراحة الميكروسكوبية الدقيقة واستخدام أحدث الغرسات الطبية) التي تضمن تحقيق أفضل النتائج الوظيفية والتجميلية للمرضى في صنعاء وعموم اليمن.
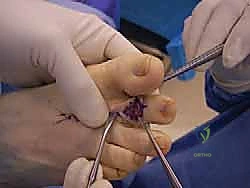
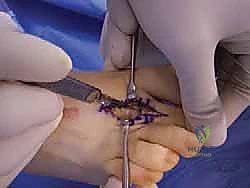
التشريح الحيوي وفهم تشوه إصبع القدم المطرقية
لفهم كيف ولماذا يحدث هذا التشوه بشكل دقيق، يجب علينا أولاً إلقاء نظرة مفصلة وعميقة على تشريح أصابع القدم الصغيرة. كل إصبع من أصابع القدم الصغيرة (من الثاني إلى الخامس) يتكون من ثلاث عظام صغيرة تُسمى السلاميات (Phalanges):
1. السلامية الدانية (Proximal Phalanx): العظمة الأقرب إلى مشط القدم.
2. السلامية الوسطى (Middle Phalanx): العظمة الموجودة في منتصف الإصبع.
3. السلامية القاصية (Distal Phalanx): العظمة الموجودة في طرف الإصبع والتي تحمل الظفر.
ترتبط هذه العظام ببعضها البعض من خلال مفاصل تعمل كمفصلات لتسهيل الحركة:
* المفصل المشطي السلامي (MTP Joint): يربط بين عظام مشط القدم والسلامية الدانية.
* المفصل الداني بين السلاميات (PIP Joint): يربط بين السلامية الدانية والسلامية الوسطى (وهو المفصل الرئيسي المتأثر في حالة إصبع القدم المطرقية).
* المفصل القاصي بين السلاميات (DIP Joint): يربط بين السلامية الوسطى والسلامية القاصية.
تتحكم في حركة هذه المفاصل مجموعة معقدة من العضلات والأوتار. الأوتار القابضة (Flexor Tendons) الموجودة في أسفل القدم تعمل على ثني الأصابع، بينما الأوتار الباسطة (Extensor Tendons) الموجودة في أعلى القدم تعمل على فرد الأصابع. في القدم الطبيعية والسليمة، يوجد توازن ميكانيكي دقيق وتناغم مثالي بين هذه الأوتار المتقابلة، مما يحافظ على استقامة الأصابع أثناء الراحة ويسمح بحركة سلسة أثناء المشي.
ماذا يحدث في إصبع القدم المطرقية؟
يحدث التشوه عندما يختل هذا التوازن الدقيق. لسبب ما (سنستعرض الأسباب لاحقاً)، تتغلب قوة الأوتار القابضة على قوة الأوتار الباسطة، أو العكس، مما يؤدي إلى انثناء المفصل الأوسط (PIP) إلى الأسفل، بينما قد يمتد المفصل المشطي السلامي (MTP) إلى الأعلى. مع مرور الوقت واستمرار هذا الشد غير المتوازن، تقصر الأربطة والأوتار المحيطة بالمفصل المنثني وتتصلب، مما يحول التشوه من حالة "مرنة" (يمكن فردها يدوياً) إلى حالة "صلبة" أو متيبسة (لا يمكن فردها)، وهنا تبدأ المضاعفات الأكثر خطورة.
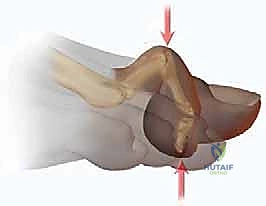

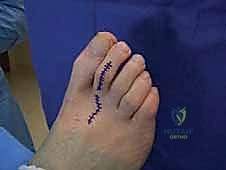
الأسباب العميقة والخفية وراء الإصابة بإصبع القدم المطرقية
إن فهم الأسباب المؤدية إلى هذا التشوه هو الخطوة الأولى نحو الوقاية والعلاج الفعال. كطبيب متمرس، يؤكد الأستاذ الدكتور محمد هطيف أن إصبع القدم المطرقية نادراً ما يحدث لسبب واحد فقط، بل هو غالباً نتيجة تفاعل مجموعة من العوامل الميكانيكية، الوراثية، والبيئية. إليكم تفصيلاً لأهم هذه الأسباب:
1. الأحذية غير المناسبة (السبب الأكثر شيوعاً)
تعتبر الأحذية هي المتهم الأول في معظم حالات تشوهات أصابع القدم. ارتداء الأحذية الضيقة جداً من الأمام (Toe Box)، أو الأحذية ذات الكعب العالي، يجبر أصابع القدم على الانحشار في مساحة ضيقة جداً. الكعب العالي يدفع وزن الجسم بالكامل إلى الأمام، مما يضغط الأصابع ضد مقدمة الحذاء ويثنيها قسراً. مع الاستمرار في ارتداء هذه الأحذية لسنوات، تتأقلم العضلات والأوتار مع هذا الوضع المنثني وتقصر، مما يؤدي إلى تشوه دائم.
2. اختلال التوازن العضلي والوتري
كما ذكرنا في قسم التشريح، فإن التوازن بين العضلات القابضة والباسطة ضروري لاستقامة الإصبع. يمكن أن يحدث اختلال في هذا التوازن بسبب عوامل عصبية أو عضلية، مما يؤدي إلى شد أحد الأوتار بقوة أكبر من الآخر، وينتهي الأمر بانثناء المفصل.
3. العوامل الوراثية وشكل القدم
تلعب الجينات دوراً مهماً. بعض الأشخاص يولدون بشكل قدم يميل إلى تطوير هذا التشوه. على سبيل المثال، الأشخاص الذين لديهم "إصبع مورتون" (حيث يكون الإصبع الثاني أطول من إصبع القدم الكبير) هم أكثر عرضة للإصابة بإصبع القدم المطرقية في الإصبع الثاني، لأنه يضطر للانثناء ليتناسب مع حجم الحذاء. الأقدام المسطحة (Flat Feet) أو الأقدام ذات الأقواس العالية جداً (High Arches) تزيد أيضاً من خطر اختلال التوازن الميكانيكي.
4. الإصابات والصدمات (Trauma)
التعرض لإصابة مباشرة في إصبع القدم، مثل كسر لم يُعالج بشكل صحيح، أو التواء شديد، أو حتى اصطدام قوي للإصبع بجسم صلب (Stubbing the toe)، يمكن أن يؤدي إلى تلف في المفاصل أو الأربطة، مما يمهد الطريق لحدوث التشوه لاحقاً.
5. الأمراض العصبية والعضلية
بعض الحالات الطبية التي تؤثر على الأعصاب والعضلات يمكن أن تسبب ضعفاً أو شللاً في بعض عضلات القدم، مما يؤدي إلى اختلال التوازن. من أمثلة هذه الأمراض: السكتة الدماغية، الشلل الدماغي، التصلب المتعدد، ومرض شاركو ماري توث (Charcot-Marie-Tooth disease).
6. التهاب المفاصل (Arthritis)
الأمراض الروماتيزمية مثل التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) تسبب التهاباً وتدميراً لبطانة المفاصل والأربطة المحيطة بها، مما يؤدي إلى عدم استقرار المفصل وتشوهه بشكل عنيف في كثير من الأحيان.
7. الارتباط بتشوه إبهام القدم الأروح (Bunion / Hallux Valgus)
هناك ارتباط وثيق جداً بين تورم إبهام القدم (البوك) وإصبع القدم المطرقية. عندما يميل إصبع القدم الكبير (الإبهام) نحو الأصابع الأخرى، فإنه يضغط بقوة على الإصبع الثاني، ويدفعه للانثناء للأعلى أو للأسفل، مما يؤدي تدريجياً إلى تحوله لإصبع مطرقية. في عيادة الأستاذ الدكتور محمد هطيف، غالباً ما يتم تشخيص وعلاج الحالتين معاً لضمان نتيجة ميكانيكية سليمة.
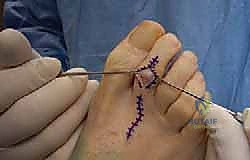

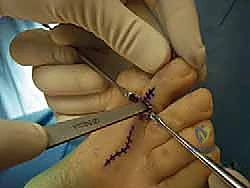
الأعراض التفصيلية والمضاعفات المحتملة
قد يبدأ إصبع القدم المطرقية كتشوه شكلي بسيط لا يسبب الكثير من الإزعاج، ولكنه يتطور بمرور الوقت ليصبح مصدراً لألم شديد ومضاعفات تؤثر على الحركة. تشمل الأعراض والمضاعفات التي يجب الانتباه إليها ما يلي:
- انثناء مرئي ومستمر: العلامة الأكثر وضوحاً هي الانثناء غير الطبيعي في المفصل الأوسط للإصبع، مما يجعله يبدو كالمطرقة أو المخلب.
- ألم موضعي شديد: ألم في المفصل المنثني نفسه، خاصة عند ارتداء الأحذية أو أثناء المشي. قد يكون الألم حاداً أو نابضاً.
- تكون مسامير القدم (Corns) والكالو (Calluses): بسبب الاحتكاك المستمر لقمة المفصل المنثني مع سقف الحذاء، يقوم الجلد بتكوين طبقات سميكة وصلبة كآلية دفاعية. هذه المسامير تكون مؤلمة جداً عند الضغط عليها.
- التهاب وتورم: قد يصبح المفصل المصاب أحمر اللون، دافئاً، ومتورماً نتيجة التهاب الأنسجة المحيطة به (Bursitis).
- صعوبة في إيجاد أحذية مناسبة: يجد المريض صعوبة بالغة في ارتداء الأحذية المغلقة العادية، ويضطر للبحث عن أحذية واسعة جداً أو مفتوحة.
- ألم في مشط القدم (Metatarsalgia): بسبب تغير طريقة المشي والضغط الزائد على قاعدة الأصابع، قد يشعر المريض بألم حارق تحت مشط القدم.
- تيبس المفصل (Rigidity): مع مرور الوقت، تفقد الأوتار والأربطة مرونتها، ويصبح المفصل متيبساً تماماً ولا يمكن فرده حتى بمساعدة اليد.
- التقرحات الجلدية والعدوى (مضاعفات خطيرة): في الحالات المتقدمة، خاصة لدى مرضى السكري أو من يعانون من ضعف الدورة الدموية، يمكن أن يتحول الاحتكاك المستمر إلى تقرحات جلدية مفتوحة (Ulcers). هذه التقرحات عرضة للعدوى البكتيرية، والتي قد تصل إلى العظم (Osteomyelitis) وتتطلب تدخلات طبية طارئة قد تصل إلى البتر في أسوأ السيناريوهات.
جدول (1): الفرق بين إصبع القدم المطرقية المرن والصلب
| وجه المقارنة | إصبع القدم المطرقية المرن (Flexible) | إصبع القدم المطرقية الصلب (Rigid) |
|---|---|---|
| مرحلة المرض | المرحلة المبكرة من التشوه. | المرحلة المتقدمة والمتأخرة. |
| حركة المفصل | المفصل لا يزال يحتفظ ببعض المرونة. | المفصل متيبس تماماً ومقفل في وضع الانثناء. |
| القدرة على الفرد | يمكن فرد الإصبع يدوياً بواسطة الطبيب أو المريض. | لا يمكن فرد الإصبع يدوياً على الإطلاق. |
| حالة الأوتار | الأوتار مشدودة ولكن لم تتصلب بشكل دائم. | الأوتار والأربطة قصرت وتصلبت بشكل دائم. |
| الاستجابة للعلاج التحفظي | يستجيب بشكل ممتاز للعلاج التحفظي (تمارين، جبائر). | استجابة ضعيفة جداً للعلاج التحفظي. |
| الحاجة للجراحة | غالباً لا يحتاج لجراحة، أو يحتاج لتدخل بسيط في الأنسجة الرخوة. | يتطلب تدخلاً جراحياً أعمق يشمل العظام (مثل إيثاق المفصل). |
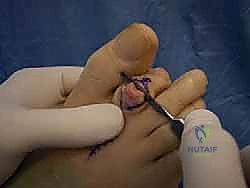
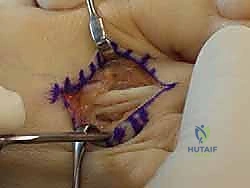
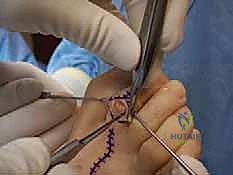
متى يجب عليك زيارة الأستاذ الدكتور محمد هطيف؟
العديد من المرضى يتجاهلون الأعراض الأولية ظناً منهم أنها مجرد إرهاق مؤقت أو مشكلة جلدية بسيطة. التدخل المبكر هو المفتاح لمنع تطور الحالة من "مرنة" إلى "صلبة". يوصي الأستاذ الدكتور محمد هطيف بحجز موعد استشارة فورية في عيادته بصنعاء إذا واجهت أياً من العلامات التحذيرية التالية:
- ألم مستمر في أصابع القدم يعيق قدرتك على المشي المريح أو أداء مهامك اليومية.
- ملاحظة انثناء واضح وثابت في واحد أو أكثر من أصابع القدم الصغيرة.
- تكون مسامير قدم (كالو) متكررة ومؤلمة لا تختفي مع العلاجات المنزلية البسيطة.
- وجود احمرار، تورم، أو حرارة في مفاصل أصابع القدم.
- إذا كنت مريضاً بالسكري أو تعاني من ضعف التروية الدموية ولاحظت أي جرح أو تقرح على أصابع قدميك (حالة طوارئ طبية).
- صعوبة متزايدة في العثور على أحذية تناسب شكل قدمك دون التسبب في ألم.
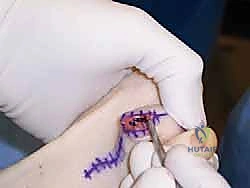
طرق التشخيص الدقيقة في عيادة الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف، نؤمن بأن التشخيص الدقيق والشامل هو حجر الأساس لوضع خطة علاجية ناجحة ومخصصة لكل مريض. لا نكتفي بالنظر إلى الإصبع المصاب، بل نقوم بتقييم القدم بأكملها والميكانيكا الحيوية للطرف السفلي. تشمل عملية التشخيص الخطوات المنهجية التالية:
1. أخذ التاريخ الطبي المفصل (Medical History)
يبدأ الدكتور هطيف بالاستماع بعناية لشكوى المريض، متى بدأ الألم؟ ما هي طبيعته؟ هل يزداد مع أنشطة معينة أو أنواع محددة من الأحذية؟ يتم أيضاً الاستفسار عن التاريخ العائلي لتشوهات القدم، الأمراض المزمنة مثل السكري أو الروماتيزم، وأي إصابات سابقة في القدم أو الكاحل.
2. الفحص السريري الدقيق (Clinical Examination)
يقوم الدكتور بفحص القدم بعناية فائقة، باحثاً عن:
* درجة الانثناء في المفصل (PIP) والمفاصل الأخرى.
* وجود مسامير القدم، الكالو، أو التقرحات الجلدية.
* تقييم مرونة التشوه: هل هو مرن (يمكن فرده يدوياً) أم صلب (متيبس)؟ هذه الخطوة حاسمة جداً في تحديد خطة العلاج.
* فحص التوازن العضلي وقوة الأوتار.
* فحص الدورة الدموية والإحساس في القدم، خاصة لمرضى السكري، للتأكد من عدم وجود اعتلال عصبي محيطي (Peripheral Neuropathy).
* تقييم طريقة مشي المريض (Gait Analysis) لملاحظة أي خلل في توزيع الوزن.
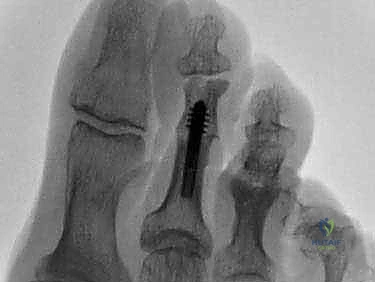
3. التصوير الشعاعي (Radiological Imaging)
تعتبر الأشعة السينية (X-rays) أداة تشخيصية لا غنى عنها. يطلب الدكتور هطيف عادة التقاط صور أشعة للقدم أثناء الوقوف وتحمل الوزن (Weight-bearing X-rays). تساعد هذه الصور في:
* رؤية الهيكل العظمي بوضوح وتأكيد درجة التشوه.
* تقييم حالة المفاصل والتأكد من عدم وجود التهاب مفاصل (Arthritis) أو تآكل غضروفي.
* قياس الزوايا بين العظام لتحديد مدى تأثير التشوه على الميكانيكا الحيوية للقدم.
* اكتشاف أي مشاكل أخرى مصاحبة، مثل تشوه إبهام القدم الأروح (Hallux Valgus) أو طول غير طبيعي في عظام المشط.
في حالات نادرة، إذا كان هناك اشتباه في تلف معقد في الأنسجة الرخوة (الأربطة أو الأوتار)، قد يُطلب إجراء تصوير بالرنين المغناطيسي (MRI) أو الموجات فوق الصوتية (Ultrasound)، ولكن الأشعة السينية تكفي في معظم الحالات.
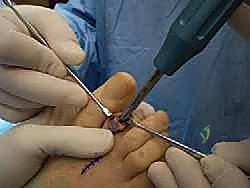
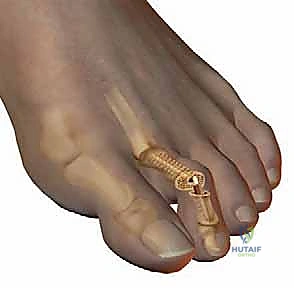
خيارات العلاج التحفظي (غير الجراحي) في المراحل المبكرة
يؤمن الأستاذ الدكتور محمد هطيف بمبدأ "التدرج في العلاج"، حيث نبدأ دائماً بالخيارات الأقل توغلاً، خاصة إذا تم تشخيص الحالة في مراحلها المبكرة وكان التشوه لا يزال "مرناً". تهدف العلاجات التحفظية إلى تخفيف الألم، تخفيف الضغط على المفصل المصاب، ومنع تدهور الحالة. تشمل هذه الخيارات:
1. تعديل نمط الأحذية (Footwear Modification)
هذا هو الخط الدفاعي الأول والأهم. يجب على المريض التخلي تماماً عن الأحذية الضيقة ذات المقدمة المدببة والأحذية ذات الكعب العالي. يُنصح بارتداء أحذية طبية أو رياضية تتميز بـ:
* مقدمة واسعة وعميقة (Wide and Deep Toe Box) تسمح للأصابع بالتمدد بحرية دون ضغط.
* كعب منخفض (أقل من 2 بوصة) لتقليل انتقال وزن الجسم إلى مقدمة القدم.
* نعل داخلي ناعم ومريح لامتصاص الصدمات.
2. استخدام المقومات والوسائد الطبية (Orthotics and Padding)
تتوفر العديد من الأجهزة البسيطة التي يمكن أن توفر راحة كبيرة:
* وسائد حماية مسامير القدم (Corn Pads): وسائد سيليكونية أو قطنية توضع فوق المفصل البارز لحمايته من احتكاك الحذاء. (ملاحظة: يحذر الدكتور هطيف من استخدام اللاصقات الكيميائية المزيلة للمسامير لأنها قد تسبب حروقاً وتقرحات، خاصة لمرضى السكري).
* دعامات وأشرطة أصابع القدم (Toe Splints & Taping): أشرطة خاصة أو جبائر صغيرة مصممة لتثبيت الإصبع في وضع مستقيم وتصحيح التوازن العضلي تدريجياً.
* النعال الطبية المخصصة (Custom Orthotics): نعال يتم تصميمها خصيصاً لتناسب شكل قدم المريض، تساعد في إعادة توزيع الضغط بشكل متساوٍ على القدم وتصحيح أي خلل ميكانيكي (مثل الأقواس العالية أو القدم المسطحة) قد يكون مساهماً في التشوه.
3. العلاج الطبيعي والتمارين (Physical Therapy)
ممارسة تمارين إطالة وتقوية عضلات وأوتار القدم يمكن أن تساعد في الحفاظ على مرونة المفاصل وتصحيح اختلال التوازن العضلي في الحالات المرنة. من التمارين المفيدة التي ينصح بها:
* تمرين التقاط الأشياء بأصابع القدم (Toe Pick-ups): محاولة التقاط أشياء صغيرة (مثل الكرات الزجاجية أو منشفة صغيرة) من الأرض باستخدام أصابع القدم فقط.
* تمرين التمدد اليدوي (Manual Stretching): قيام المريض بمسك الإصبع المصاب وسحبه برفق نحو الوضع المستقيم عدة مرات يومياً.
4. إدارة الألم والال
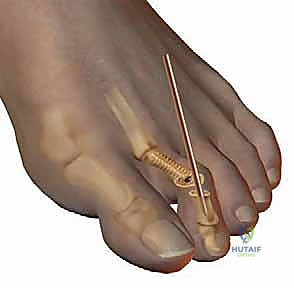
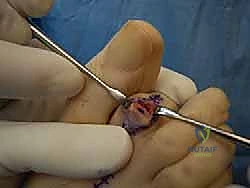
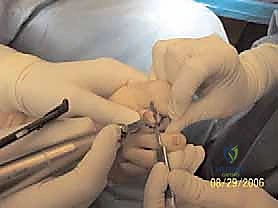
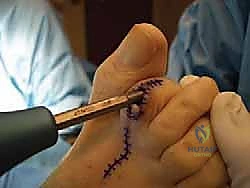
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
