هشاشة العظام: دليلك الشامل للوقاية والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: هشاشة العظام هي حالة مرضية تصيب العظام وتجعلها ضعيفة وهشة، مما يزيد من خطر تعرضها للكسور بسهولة. يبدأ علاجها بالتشخيص المبكر عبر فحص كثافة العظام، ويشمل تغييرات في نمط الحياة، مكملات الكالسيوم وفيتامين د، بالإضافة إلى الأدوية التي تقوي العظام وتقلل من خطر الكسور.
مقدمة شاملة عن هشاشة العظام
هشاشة العظام، أو ما يُعرف طبيًا بـ "Osteoporosis"، هي حالة مرضية تصيب ملايين الأشخاص حول العالم، وتُعد سببًا رئيسيًا للكسور لدى كبار السن. تعني كلمة "Osteoporosis" حرفيًا "العظام المسامية"، وهي وصف دقيق لما يحدث للعظام في هذه الحالة؛ حيث تفقد كثافتها وتصبح أضعف وأكثر عرضة للكسور حتى من أبسط الإصابات أو السقوط. غالبًا ما تُعرف هشاشة العظام بـ "المرض الصامت" لأنها لا تظهر عليها أعراض واضحة في مراحلها المبكرة، ولا يتم اكتشافها إلا بعد حدوث كسر مؤلم.
تؤثر هشاشة العظام بشكل كبير على جودة حياة المرضى، حيث يمكن أن تؤدي الكسور، خاصة في العمود الفقري والورك والمعصم، إلى آلام مزمنة، إعاقة، وفقدان الاستقلالية. لكن الخبر الجيد هو أن هشاشة العظام يمكن الوقاية منها وعلاجها بفعالية إذا تم تشخيصها مبكرًا.
في عيادة الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، نؤمن بأهمية التوعية الشاملة بهذا المرض وتقديم أحدث طرق التشخيص والعلاج والوقاية. يلتزم الدكتور هطيف وفريقه بتقديم رعاية طبية متكاملة وشخصية لمساعدة المرضى على فهم هشاشة العظام، والتعامل معها بفعالية، والعيش حياة صحية ونشطة قدر الإمكان. هذا الدليل الشامل سيقدم لك كل ما تحتاج لمعرفته عن هشاشة العظام، بدءًا من تشريح العظام وصولاً إلى أحدث خيارات العلاج والوقاية المتاحة.
التشريح ووظائف العظام وتأثير هشاشة العظام
لفهم هشاشة العظام، من الضروري أولاً أن نفهم كيف تعمل عظامنا. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي نسيج حي وديناميكي يتجدد باستمرار ويؤدي وظائف حيوية متعددة.
بنية العظام ووظائفها
تتكون العظام بشكل أساسي من نسيج عظمي صلب يمنحها القوة والمتانة، ونسيج نخاع عظمي لين يقع داخلها. هناك نوعان رئيسيان من الأنسجة العظمية:
- العظم القشري (Cortical Bone): هو الطبقة الخارجية الكثيفة والصلبة من العظم، ويشكل حوالي 80% من كتلة الهيكل العظمي. يوفر هذا العظم القوة الهيكلية الرئيسية للعظام الطويلة في الذراعين والساقين.
- العظم التربيقي (Trabecular Bone): يُعرف أيضًا بالعظم الإسفنجي، وهو نسيج أقل كثافة يوجد داخل العظم القشري، خاصة في أطراف العظام الطويلة وفي الفقرات وعظام الحوض. يتميز بوجود شبكة من العوارض الدقيقة (trabeculae) التي توفر مساحة سطحية كبيرة وتجعله مرنًا وقادرًا على امتصاص الصدمات، كما أنه الموقع الرئيسي لإنتاج خلايا الدم.
وظائف العظام الرئيسية تشمل:
*
الدعم والحماية:
توفير هيكل للجسم وحماية الأعضاء الداخلية الحيوية.
*
الحركة:
العمل كرافعات للعضلات للسماح بالحركة.
*
تخزين المعادن:
تخزين الكالسيوم والفوسفور، وهما ضروريان لصحة العظام والعديد من وظائف الجسم الأخرى.
*
إنتاج خلايا الدم:
نخاع العظم ينتج خلايا الدم الحمراء والبيضاء والصفائح الدموية.
عملية إعادة تشكيل العظام
العظام ليست ثابتة، بل تخضع لعملية مستمرة تُعرف باسم "إعادة تشكيل العظام" (Bone Remodeling). هذه العملية الحيوية تتضمن خلايا متخصصة:
*
بانيات العظم (Osteoblasts):
خلايا تبني نسيجًا عظميًا جديدًا.
*
ناقضات العظم (Osteoclasts):
خلايا تقوم بتكسير وامتصاص النسيج العظمي القديم.
في الشباب والأشخاص الأصحاء، تكون عملية بناء العظم أسرع من عملية تكسيره، مما يؤدي إلى زيادة في كثافة العظام حتى بلوغ ذروتها في أواخر العشرينات أو أوائل الثلاثينات من العمر. بعد ذلك، تتوازن العمليتان لفترة، ثم تبدأ عملية التكسير في تجاوز عملية البناء مع التقدم في العمر، مما يؤدي تدريجيًا إلى فقدان كتلة العظام.
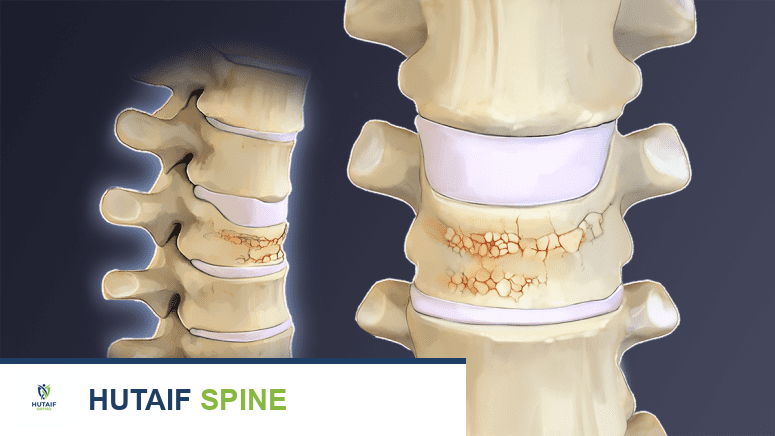
كيف تؤثر هشاشة العظام على بنية العظام
في حالة هشاشة العظام، يختل التوازن بين بانيات العظم وناقضات العظم بشكل كبير. تصبح عملية تكسير العظم أسرع بكثير من عملية بنائه، مما يؤدي إلى فقدان كثافة العظام وتدهور في بنيتها المجهرية.
*
العظم القشري:
يصبح أرق وأكثر مسامية.
*
العظم التربيقي:
تتسع الفراغات بين العوارض وتصبح العوارض نفسها أرق وأضعف، مما يقلل من قدرة العظم على تحمل الضغط والصدمات.
هذا التدهور في بنية العظام يجعلها هشة للغاية وعرضة للكسور حتى من أقل الصدمات أو الإجهاد، مثل السقوط البسيط أو حتى الانحناء أو السعال القوي. المناطق الأكثر عرضة للكسور هي العمود الفقري (كسور الفقرات الانضغاطية)، والورك، والمعصم.
يؤكد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة العظام في صنعاء، على أن فهم هذه العملية هو الخطوة الأولى نحو الوقاية والتعامل الفعال مع هشاشة العظام. فالتدخل المبكر يمكن أن يبطئ أو يوقف تدهور العظام ويقلل بشكل كبير من خطر الكسور.
الأسباب وعوامل الخطر لهشاشة العظام
تتعدد الأسباب وعوامل الخطر التي تساهم في تطور هشاشة العظام، ويمكن تقسيمها إلى عوامل لا يمكن التحكم بها وعوامل يمكن تعديلها. فهم هذه العوامل ضروري للوقاية والتشخيص المبكر.
عوامل الخطر التي لا يمكن التحكم بها
هذه العوامل خارجة عن إرادتنا ولكن يجب أن نكون على دراية بها:
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث.
- العمر: يزداد خطر الإصابة بهشاشة العظام مع التقدم في العمر، حيث تبدأ كثافة العظام في الانخفاض بشكل طبيعي بعد سن الثلاثين.
- العرق: الأشخاص من أصل قوقازي أو آسيوي أكثر عرضة للإصابة.
- التاريخ العائلي: إذا كان أحد الوالدين أو الأشقاء مصابًا بهشاشة العظام، خاصة إذا تعرضوا لكسور في الورك، فإن خطر الإصابة يزداد.
- حجم الجسم الصغير: الأشخاص ذوو البنية الصغيرة والوزن المنخفض لديهم كتلة عظمية أقل بشكل عام، مما يجعلهم أكثر عرضة لفقدان العظام.
عوامل الخطر التي يمكن التحكم بها وتعديلها
هذه العوامل يمكن تغييرها أو إدارتها لتقليل خطر الإصابة:
- انخفاض مستويات الكالسيوم وفيتامين د: الكالسيوم ضروري لبناء العظام، وفيتامين د يساعد الجسم على امتصاص الكالسيوم. نقص أي منهما يؤثر سلبًا على صحة العظام.
- قلة النشاط البدني: العظام تحتاج إلى الإجهاد الناتج عن الأنشطة التي تحمل الوزن (مثل المشي والركض) لتظل قوية. الخمول يساهم في فقدان العظام.
- التدخين: يضر التدخين بالعظام ويزيد من خطر الإصابة بالكسور.
- الاستهلاك المفرط للكحول: يمكن أن يؤدي الإفراط في شرب الكحول إلى ضعف العظام وزيادة خطر السقوط.
- اضطرابات الأكل: حالات مثل فقدان الشهية العصبي (Anorexia Nervosa) يمكن أن تؤدي إلى سوء التغذية وضعف العظام.
-
بعض الأدوية:
الاستخدام طويل الأمد لبعض الأدوية يمكن أن يضر بالعظام، مثل:
- الكورتيكوستيرويدات (مثل بريدنيزون) المستخدمة لعلاج الالتهاب.
- مثبطات مضخة البروتون (PPIs) المستخدمة لعلاج حرقة المعدة.
- بعض مضادات الاكتئاب ومضادات الصرع.
- بعض الأدوية المستخدمة لعلاج السرطان.
-
بعض الحالات الطبية:
يمكن لبعض الأمراض أن تزيد من خطر هشاشة العظام، مثل:
- أمراض الغدة الدرقية أو جارات الدرقية.
- أمراض الجهاز الهضمي التي تؤثر على امتصاص العناصر الغذائية (مثل مرض كرون، الداء الزلاقي).
- التهاب المفاصل الروماتويدي.
- أمراض الكلى المزمنة.
- السكري.
- بعض أنواع السرطان (مثل المايلوما المتعددة).
- انقطاع الطمث المبكر: انخفاض مستويات الإستروجين بعد انقطاع الطمث يزيد بشكل كبير من فقدان العظام لدى النساء.
يؤكد الأستاذ الدكتور محمد هطيف في عيادته بصنعاء على أهمية تقييم شامل لعوامل الخطر لكل مريض، حيث يساعد ذلك في وضع خطة وقائية أو علاجية مخصصة تهدف إلى الحفاظ على صحة العظام وتقليل خطر الكسور.
الأعراض والعلامات لهشاشة العظام
تُعرف هشاشة العظام غالبًا بـ "المرض الصامت" لأنها قد لا تسبب أي أعراض واضحة لسنوات عديدة. في كثير من الحالات، يكون أول مؤشر على الإصابة بهشاشة العظام هو حدوث كسر غير متوقع. ومع ذلك، هناك بعض العلامات والأعراض التي قد تظهر مع تقدم المرض وتشير إلى ضعف العظام.
غياب الأعراض المبكرة
في المراحل الأولى من هشاشة العظام، لا يشعر معظم الناس بأي ألم أو يلاحظون أي تغييرات. يمكن أن تظل العظام تتدهور تدريجيًا دون أن يدري الشخص بذلك. هذا هو السبب في أن الفحص الدوري، خاصة للأشخاص المعرضين للخطر، يعتبر حيويًا.
الأعراض والعلامات المتأخرة (بعد تطور المرض)
عندما تصبح العظام ضعيفة وهشة بشكل ملحوظ، قد تبدأ بعض الأعراض في الظهور، والتي غالبًا ما تكون مرتبطة بالكسور:
-
كسور العظام السهلة:
هذا هو العرض الأكثر شيوعًا وخطورة. يمكن أن تحدث الكسور من صدمة بسيطة لا تكفي عادة لكسر عظم سليم، مثل السقوط من ارتفاع الوقوف أو حتى من مجرد الانحناء أو السعال. المواقع الشائعة للكسور تشمل:
- العمود الفقري (الفقرات): كسور الفقرات الانضغاطية هي الأكثر شيوعًا. قد تسبب آلامًا حادة في الظهر، أو قد تكون صامتة تمامًا وتكتشف بالصدفة.
- الورك: كسور الورك خطيرة وتتطلب جراحة فورية، وغالبًا ما تؤدي إلى إعاقة طويلة الأمد.
- المعصم: كسور كوليس (Colles' fracture) هي كسور شائعة في المعصم تحدث غالبًا عند محاولة الإمساك بالنفس أثناء السقوط.
- آلام الظهر: قد تكون ناجمة عن كسور في الفقرات أو انهيارها. يمكن أن تكون الآلام حادة ومفاجئة، أو مزمنة وخفيفة.
- فقدان الطول بمرور الوقت: عندما تنضغط فقرات العمود الفقري أو تنهار بسبب هشاشة العظام، يمكن أن يؤدي ذلك إلى تقصير في الطول. قد يلاحظ الشخص أنه أقصر ببضع سنتيمترات مما كان عليه في شبابه.
- انحناء الظهر (الحداب أو "Dowager's Hump"): تكرار كسور الفقرات الانضغاطية، خاصة في الجزء العلوي من الظهر، يمكن أن يؤدي إلى انحناء تدريجي في العمود الفقري، مما يعطي مظهرًا منحنيًا أو أحدبًا.
- وضعية الجسم المنحنية: نتيجة لفقدان الطول وانحناء العمود الفقري، قد يميل الشخص إلى اتخاذ وضعية جسم منحنية إلى الأمام.

يوضح الأستاذ الدكتور محمد هطيف، الخبير في جراحة العظام والعمود الفقري في صنعاء، أن أي من هذه العلامات يجب أن تؤخذ على محمل الجد وتستدعي استشارة طبية فورية. التشخيص المبكر هو المفتاح لتقليل المخاطر وتحسين النتائج العلاجية.
التشخيص والفحوصات لهشاشة العظام
نظرًا لأن هشاشة العظام غالبًا ما تكون "صامتة" في مراحلها المبكرة، فإن التشخيص يعتمد بشكل كبير على الفحوصات الدورية للأشخاص المعرضين للخطر، وعلى تقييم شامل عند ظهور الأعراض. في عيادة الأستاذ الدكتور محمد هطيف بصنعاء، يتم استخدام أحدث التقنيات لضمان تشخيص دقيق وشامل.
التاريخ الطبي والفحص السريري
يبدأ التشخيص دائمًا بمراجعة دقيقة للتاريخ الطبي للمريض، بما في ذلك:
*
عوامل الخطر:
هل هناك تاريخ عائلي لهشاشة العظام؟ هل المريض يتناول أدوية معينة؟ هل يعاني من أمراض مزمنة؟
*
نمط الحياة:
تقييم النظام الغذائي، مستوى النشاط البدني، عادات التدخين والكحول.
*
الأعراض:
الاستفسار عن أي آلام في الظهر، فقدان في الطول، أو حوادث سقوط أدت إلى كسور.
الفحص السريري قد يكشف عن علامات مثل فقدان الطول، انحناء الظهر (الحداب)، أو ألم عند الضغط على مناطق معينة من العمود الفقري.
فحص كثافة العظام (DEXA Scan)
يُعتبر فحص امتصاص الأشعة السينية ثنائي الطاقة (Dual-energy X-ray Absorptiometry - DEXA) هو المعيار الذهبي لتشخيص هشاشة العظام. إنه فحص سريع وغير مؤلم يستخدم جرعة منخفضة جدًا من الإشعاع لقياس كثافة المعادن في العظام (BMD) في مناطق رئيسية مثل الورك والعمود الفقري والساعد.
نتائج فحص DEXA:
يتم التعبير عن نتائج فحص DEXA باستخدام درجتين:
*
درجة T (T-score):
تقارن كثافة عظامك بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
*
+1 إلى -1:
طبيعي.
*
-1 إلى -2.5:
هشاشة العظام (Osteopenia)، وهي مرحلة مبكرة من فقدان العظام تزيد من خطر الإصابة بهشاشة العظام الكاملة.
*
-2.5 أو أقل:
هشاشة العظام.
*
درجة Z (Z-score):
تقارن كثافة عظامك بمتوسط كثافة عظام الأشخاص من نفس العمر والجنس والعرق. تُستخدم هذه الدرجة عادة للأطفال والنساء في سن الإنجاب والرجال الأصغر سنًا.
يوصي الأستاذ الدكتور محمد هطيف بإجراء فحص DEXA بشكل روتيني للنساء بعد سن 65 عامًا، والرجال بعد سن 70 عامًا، وللأشخاص الأصغر سنًا الذين لديهم عوامل خطر متعددة.
الفحوصات المخبرية
يمكن أن تساعد بعض فحوصات الدم والبول في تحديد الأسباب الثانوية لهشاشة العظام أو استبعاد حالات أخرى:
*
مستويات الكالسيوم والفوسفور:
لتقييم توازن المعادن في الجسم.
*
مستويات فيتامين د:
لتحديد ما إذا كان هناك نقص يؤثر على امتصاص الكالسيوم.
*
اختبارات وظائف الغدة الدرقية وجارات الدرقية:
لتقييم أي اضطرابات هرمونية قد تؤثر على صحة العظام.
*
اختبارات وظائف الكلى والكبد:
لتقييم صحة الأعضاء التي تلعب دورًا في استقلاب العظام.
*
علامات دوران العظام (Bone Turnover Markers):
بعض الاختبارات يمكن أن تقيس معدل بناء وتكسير العظام، مما يساعد في مراقبة فعالية العلاج.
فحوصات التصوير الأخرى
في بعض الحالات، خاصة عند الشك في وجود كسور، قد يطلب الدكتور هطيف فحوصات تصوير إضافية:
*
الأشعة السينية (X-rays):
للكشف عن كسور الفقرات أو تشوهات العمود الفقري.
*
التصوير بالرنين المغناطيسي (MRI):
لتوفير صور أكثر تفصيلاً للعظام والأنسجة الرخوة المحيطة، خاصة في حالات كسور العمود الفقري.
من خلال هذه الفحوصات الشاملة، يمكن للأستاذ الدكتور محمد هطيف وفريقه في صنعاء تقديم تشخيص دقيق وتحديد أفضل مسار علاجي لكل مريض، مع التركيز على الوقاية من الكسور المستقبلية.
خيارات العلاج والتدخلات لهشاشة العظام
يهدف علاج هشاشة العظام إلى تقوية العظام، منع الكسور، وتخفيف الألم. في عيادة الأستاذ الدكتور محمد هطيف بصنعاء، يتم تصميم خطة علاجية فردية لكل مريض بناءً على شدة الحالة، عوامل الخطر، والتاريخ الصحي العام. يتضمن العلاج عادة مزيجًا من التغييرات في نمط الحياة، المكملات الغذائية، والأدوية.
1 تغييرات نمط الحياة والتغذية
هذه هي الخطوة الأولى والأساسية في إدارة هشاشة العظام، سواء للوقاية أو كجزء من العلاج:
-
الكالسيوم:
- المصادر الغذائية: الحليب ومنتجات الألبان (الزبادي، الجبن)، الخضروات الورقية الخضراء (السبانخ، البروكلي)، السردين، سمك السلمون، منتجات الصويا المدعمة، عصير البرتقال المدعم.
- المكملات: إذا كان النظام الغذائي لا يوفر كمية كافية، قد يوصي الدكتور هطيف بمكملات الكالسيوم. الجرعة اليومية الموصى بها للبالغين تتراوح عادة بين 1000-1200 ملغ.
-
فيتامين د:
- المصادر: التعرض لأشعة الشمس، الأسماك الدهنية (السلمون، الماكريل)، صفار البيض، الأطعمة المدعمة (الحليب، الحبوب).
- المكملات: غالبًا ما تكون ضرورية، خاصة في المناطق التي يقل فيها التعرض للشمس. الجرعة اليومية الموصى بها تتراوح بين 800-2000 وحدة دولية، وقد تكون أعلى في حالات النقص الشديد.
-
النشاط البدني:
- التمارين التي تحمل الوزن: المشي، الركض الخفيف، الرقص، صعود السلالم. تساعد هذه التمارين على بناء وتقوية العظام.
- تمارين القوة: رفع الأثقال الخفيفة، استخدام أشرطة المقاومة. تقوي العضلات المحيطة بالعظام وتدعمها.
- تمارين التوازن والمرونة: اليوجا، التاي تشي. تساعد في تقليل خطر السقوط.
- إرشادات الأستاذ الدكتور محمد هطيف: يشدد على أهمية استشارة الطبيب أو أخصائي العلاج الطبيعي قبل بدء أي نظام تمارين، خاصة إذا كان هناك تاريخ من الكسور.
-
الجدول 1: أمثلة على التمارين المفيدة لهشاشة العظام
| نوع التمرين | أمثلة | الفائدة |
| :---------- | :---- | :------ |
| تمارين تحمل الوزن | المشي السريع، الركض الخفيف، الرقص، صعود السلالم | تحفيز نمو العظام وزيادة كثافتها |
| تمارين القوة | رفع الأثقال الخفيفة، تمارين المقاومة (أشرطة المقاومة)، تمارين وزن الجسم (الضغط، القرفصاء) | تقوية العضلات المحيطة بالعظام، تحسين الدعم |
| تمارين التوازن | التاي تشي، اليوجا، الوقوف على ساق واحدة | تقليل خطر السقوط والكسور |
- الإقلاع عن التدخين: التدخين يضر بالعظام ويجب التوقف عنه.
- الحد من الكحول: استهلاك الكحول باعتدال أو التوقف عنه.
- الوقاية من السقوط: إجراء تعديلات في المنزل (إزالة السجاد الزائد، إضاءة جيدة، مقابض في الحمام) وارتداء أحذية مناسبة.
2 الأدوية
هناك عدة فئات من الأدوية المتاحة لعلاج هشاشة العظام، تعمل بطرق مختلفة لتقوية العظام أو إبطاء فقدانها:
أدوية مضادة لارتشاف العظام (Anti-resorptive drugs)
تبطئ هذه الأدوية عملية تكسير العظام بواسطة ناقضات العظم:
-
البيسفوسفونات (Bisphosphonates):
هي الأكثر شيوعًا وفعالية. تُعطى عن طريق الفم (أسبوعيًا أو شهريًا) أو عن طريق الحقن الوريدي (مرة كل 3 أشهر أو سنويًا).
- أمثلة: أليندرونات (Alendronate)، ريزيدرونات (Risedronate)، إيباندرونات (Ibandronate)، حمض الزوليدرونيك (Zoledronic Acid).
- الآثار الجانبية المحتملة: حرقة في المعدة، آلام في العضلات والمفاصل. نادرًا ما تسبب مشاكل خطيرة مثل نخر عظم الفك أو كسور الفخذ غير النمطية.
-
دينوسوماب (Denosumab):
حقنة تحت الجلد تُعطى كل ستة أشهر. يعمل عن طريق منع تكوين وتنشيط ناقضات العظم.
- أمثلة: بروليا (Prolia).
- الآثار الجانبية المحتملة: آلام في الظهر، آلام في المفاصل والعضلات.
- علاج الإستروجين (Estrogen therapy): يُستخدم أحيانًا للنساء بعد انقطاع الطمث، ولكنه يحمل مخاطر محتملة (جلطات دموية، سرطان الثدي) ويُستخدم عادة بجرعات منخفضة ولأقصر فترة ممكنة.
- رالوكسيفين (Raloxifene): يُصنف كمعدل انتقائي لمستقبلات الإستروجين (SERM). يحاكي تأثير الإستروجين على العظام ولكنه لا يزيد من خطر سرطان الثدي.
أدوية بناء العظام (Anabolic drugs)
تحفز هذه الأدوية نمو العظام الجديدة، وتُستخدم عادة للحالات الشديدة من هشاشة العظام أو عندما تفشل الأدوية الأخرى:
- تيريباراتيد (Teriparatide): هرمون درقي مصنع (PTH) يُعطى كحقنة يومية لمدة تصل إلى سنتين.
- أبالوباراتيد (Abaloparatide): دواء مشابه لتيريباراتيد.
- روموسوزوماب (Romosozumab): حقنة شهرية تُعطى لمدة 12 شهرًا. يعمل على بناء العظام وتقليل تكسيرها في نفس الوقت.
3 التدخلات الجراحية للكسور
في حال حدوث كسور بسبب هشاشة العظام، قد يتدخل الأستاذ الدكتور محمد هطيف جراحيًا، خاصة في حالات كسور الورك والعمود الفقري:
- جراحة كسور الورك: تتطلب معظم كسور الورك جراحة فورية لإصلاح العظم المكسور أو استبداله جزئيًا.
- رأب الفقرات (Vertebroplasty) ورأب الحدب (Kyphoplasty): إجراءات طفيفة التوغل تُستخدم لعلاج كسور الفقرات الانضغاطية المؤلمة. تتضمن حقن إسمنت عظمي في الفقرة المكسورة لتثبيتها وتخفيف الألم.
- جراحة العمود الفقري: في بعض الحالات المعقدة، قد تكون هناك حاجة لإجراءات جراحية أكثر تعقيدًا لتثبيت العمود الفقري.
يؤكد الأستاذ الدكتور محمد هطيف على أن اختيار العلاج يعتمد على تقييم دقيق لكل حالة، مع مراعاة الفوائد والمخاطر المحتملة لكل دواء أو إجراء. الهدف هو تحسين كثافة العظام، منع الكسور المستقبلية، وتحسين جودة حياة المريض.
التعافي وإعادة التأهيل بعد هشاشة العظام
التعافي من هشاشة العظام، خاصة بعد حدوث كسر، يتطلب نهجًا شاملاً يركز على استعادة الوظيفة، تخفيف الألم، ومنع الكسور المستقبلية. يقدم الأستاذ الدكتور محمد هطيف وفريقه في صنعاء إرشادات ودعمًا للمرضى خلال هذه المرحلة الحيوية.
1 إدارة الألم
بعد كسر العظم، قد يعاني المرضى من ألم شديد. تتضمن إدارة الألم:
*
الأدوية المسكنة:
قد يصف الطبيب مسكنات الألم حسب الحاجة، من المسكنات التي لا تستلزم وصفة طبية إلى الأدوية الأقوى.
*
العلاج الطبيعي:
تقنيات تخفيف الألم مثل الحرارة، البرودة، والتدليك.
*
الراحة:
توفير الراحة الكافية للمنطقة المصابة.
2 العلاج الطبيعي وإعادة التأهيل
يلعب العلاج الطبيعي دورًا محوريًا في التعافي وإعادة التأهيل، ويهدف إلى:
* **استعادة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك