نتوءات العظام: دليل شامل للأسباب، الأعراض والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: نتوءات العظام هي نمو عظمي إضافي يتكون عادةً استجابةً للتآكل والالتهاب في المفاصل، خاصةً في العمود الفقري بسبب الفُصال العظمي أو مرض القرص التنكسي. يبدأ علاجها بالأساليب التحفظية كالعلاج الطبيعي والأدوية، وقد تتطلب الجراحة في الحالات الشديدة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء خطط علاج مخصصة.
مقدمة حول نتوءات العظام
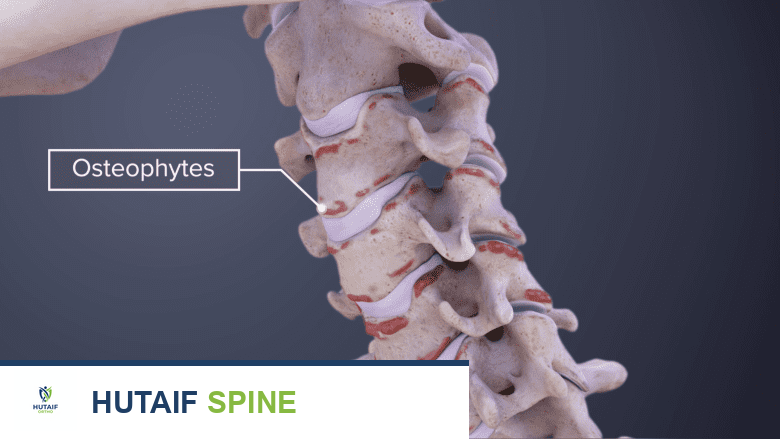
تُعد نتوءات العظام، المعروفة طبيًا باسم "النتوءات العظمية" (Osteophytes)، نموًا عظميًا صغيرًا يتطور عادةً على حواف العظام، وخاصةً في المفاصل. على الرغم من أن هذه النتوءات يمكن أن تتكون في أي مفصل في الجسم، إلا أنها شائعة بشكل خاص في العمود الفقري، الركبتين، الوركين، والكتفين. غالبًا ما ترتبط نتوءات العظام بعملية الشيخوخة الطبيعية، حيث يمر العمود الفقري ومفاصل الجسم بتغيرات مع التقدم في العمر. ومع ذلك، يمكن أن تكون أيضًا نتيجة لحالات طبية معينة، مثل التهاب المفاصل التنكسي (الفُصال العظمي) أو مرض القرص التنكسي.
في كثير من الحالات، قد لا تسبب نتوءات العظام أي أعراض على الإطلاق، ويكتشفها الأطباء بالصدفة أثناء الفحوصات التصويرية لأسباب أخرى. لكن عندما تبدأ هذه النتوءات في الضغط على الأعصاب القريبة، الأنسجة الرخوة، أو تحد من حركة المفصل، يمكن أن تتسبب في ألم، تصلب، ضعف، أو خدر. فهم الأسباب الكامنة وراء تكون نتوءات العظام هو الخطوة الأولى نحو التشخيص الدقيق والعلاج الفعال.
في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بنتوءات العظام، بدءًا من تشريح العمود الفقري الذي يُعد موقعًا رئيسيًا لتكونها، مرورًا بالأسباب الرئيسية لتطورها، وكيفية التعرف على أعراضها، وصولًا إلى خيارات التشخيص والعلاج المتاحة. سنسلط الضوء بشكل خاص على خبرة الأستاذ الدكتور محمد هطيف، أحد أبرز استشاريي جراحة العظام والعمود الفقري في صنعاء، والذي يقدم أحدث طرق التشخيص والعلاج للمرضى الذين يعانون من هذه الحالة.
فهم تشريح العمود الفقري وأهميته
لفهم كيفية تكون نتوءات العظام في العمود الفقري، من الضروري أولاً استعراض التشريح الأساسي لهذه المنطقة الحيوية من الجسم. العمود الفقري هو الدعامة الرئيسية لجسم الإنسان، ويوفر الدعم الهيكلي، ويسمح بالحركة، ويحمي الحبل الشوكي الحساس. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض.
مكونات العمود الفقري الرئيسية
- الفقرات: هي العظام الفردية التي تشكل العمود الفقري. كل فقرة تتكون من جسم فقري (الجزء الأمامي السميك) وقوس فقري (الجزء الخلفي الذي يحيط بالحبل الشوكي).
- الأقراص الفقرية (Intervertebral Discs): تقع هذه الأقراص المرنة بين كل فقرة وأخرى (باستثناء الفقرتين العلويتين). تعمل كامتصاص للصدمات، مما يسمح للعمود الفقري بالتحرك بمرونة ويحمي الفقرات من الاحتكاك المباشر أثناء الحركة وحمل الأوزان. يتكون كل قرص من طبقة خارجية صلبة ومرنة تسمى "الحلقة الليفية" (Annulus Fibrosus) ومركز هلامي ناعم يسمى "النواة اللبية" (Nucleus Pulposus).
- المفاصل الوجيهية (Facet Joints): تُعرف أيضًا باسم المفاصل الفقرية، وهي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة. كل فقرة تحتوي على مجموعتين من المفاصل الوجيهية: زوج علوي يتصل بالفقرة التي فوقها، وزوج سفلي يتصل بالفقرة التي تحتها. هذه المفاصل مغطاة بطبقة ناعمة وزلقة من الغضاريف، وتسمح للفقرات بالانزلاق فوق بعضها البعض بسلاسة أثناء حركات الانثناء والتمدد والدوران.
- الأربطة (Ligaments): هي أنسجة ضامة قوية تربط الفقرات ببعضها البعض وتوفر الاستقرار للعمود الفقري.
- الحبل الشوكي والأعصاب الشوكية: يمر الحبل الشوكي داخل القناة الشوكية المحمية بالفقرات. تتفرع الأعصاب الشوكية من الحبل الشوكي عبر فتحات صغيرة بين الفقرات (تسمى الثقوب العصبية) لتصل إلى أجزاء مختلفة من الجسم.
أهمية هذه المكونات في تكون نتوءات العظام
عندما تتعرض أي من هذه المكونات – وخاصة الأقراص والمفاصل الوجيهية – للتآكل أو التلف، يحاول الجسم تعويض هذا الضرر بطرق مختلفة. أحد هذه الطرق هو تكوين نتوءات عظمية، والتي يمكن أن تكون محاولة من الجسم لزيادة مساحة السطح الحامل للوزن أو لتثبيت المفصل المتهالك. ومع ذلك، فإن هذه النتوءات غالبًا ما تسبب مشاكل إضافية، خاصةً إذا نمت باتجاه الحبل الشوكي أو الأعصاب، مما يؤدي إلى الضغط عليها وظهور الأعراض.
الأسباب الرئيسية لتكون نتوءات العظام
تتكون نتوءات العظام في الغالب استجابةً للتآكل والتمزق المزمن، أو الالتهاب، أو الإصابة في المفاصل. في العمود الفقري، هناك سببان رئيسيان يساهمان بشكل كبير في تطورها: الفُصال العظمي للعمود الفقري (التهاب المفاصل التنكسي) ومرض القرص التنكسي.
التهاب مفاصل العمود الفقري التنكسي (الفُصال العظمي)
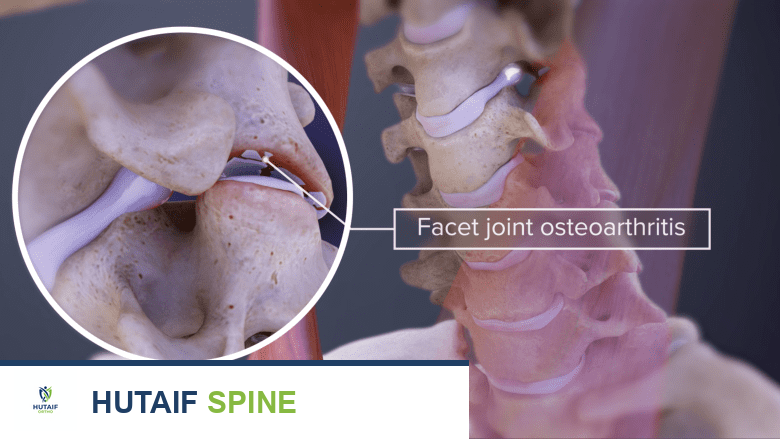
يُعد الفُصال العظمي للعمود الفقري، أو ما يُعرف بالتهاب المفاصل التنكسي، أحد أكثر الأسباب شيوعًا لتكون نتوءات العظام. يحدث هذا عندما تتدهور الطبقة الواقية من الغضاريف التي تغطي أسطح المفاصل، وخاصةً في المفاصل الوجيهية بالعمود الفقري.

صورة توضيحية تظهر الفُصال العظمي في المفصل الوجيهي العنقي.
تذكر أن المفاصل الوجيهية مغطاة بغضروف ناعم وزلق يسمح لها بالانزلاق بسهولة. عندما يتآكل هذا الغضروف أو يتلف، تبدأ العظام في الاحتكاك ببعضها البعض مباشرة. هذا الاحتكاك العظمي يسبب:
- احتكاك العظم بالعظم عند واجهات المفصل: مما يولد تهيجًا وضغطًا متزايدًا.
- ضغط إضافي على المفصل الفقري: نتيجة لفقدان الوسادة الغضروفية.
استجابةً لهذا الضغط والإجهاد الإضافي، يحاول الجسم إصلاح الضرر عن طريق تكوين عظم جديد، مما يؤدي إلى ظهور نتوءات عظمية. يعتقد الخبراء أن هذه النتوءات العظمية قد تكون طريقة طبيعية للجسم من أجل:
- إعادة توزيع الوزن على سطح أكبر: لحماية العظم الأساسي وتقليل الضغط على نقاط معينة.
- تقليل نطاق الحركة: وبالتالي تثبيط الحركات التي قد تسبب إجهادًا عظميًا إضافيًا للمفصل المتضرر.
يؤثر الفُصال العظمي للعمود الفقري غالبًا على الرقبة (الفقرات العنقية) وأسفل الظهر (الفقرات القطنية) وهي المناطق الأكثر عرضة للحركة وحمل الوزن. يمكن أن يسبب تصلبًا وألمًا وأعراضًا أخرى. عادة ما تكون الأعراض أسوأ في الصباح، وتتحسن بعد الحركة، ثم تتفاقم مرة أخرى نحو نهاية اليوم.
مرض القرص التنكسي وتكون النتوءات
يُعد مرض القرص التنكسي (Degenerative Disc Disease) حالة أخرى شائعة تؤدي إلى تكون نتوءات العظام. يشير هذا المرض إلى التآكل والتمزق الطبيعي الذي يحدث للأقراص الفقرية مع التقدم في العمر أو نتيجة للإجهاد المتكرر والإصابات.
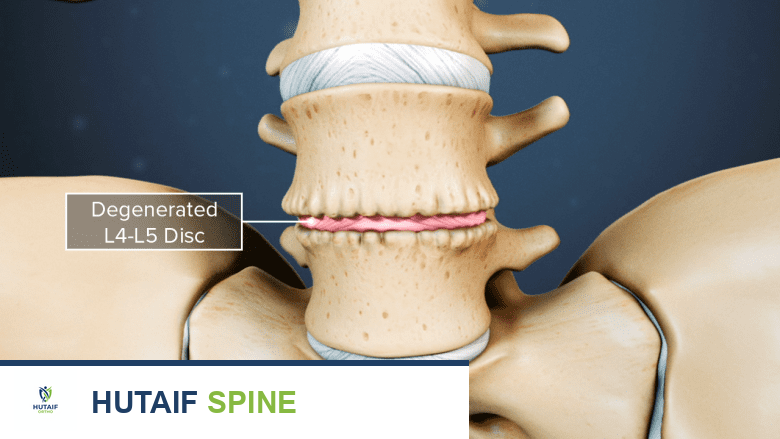
صورة توضيحية تظهر تنكسًا في العمود الفقري القطني L4-L5، مما قد يؤدي إلى تكوّن نتوءات عظمية.
تذكر أن الأقراص الفقرية تعمل كوسائد لامتصاص الصدمات بين الفقرات. عندما يتلف القرص، يفقد جزءًا من محتواه المائي ومرونته، مما يجعله أقل قدرة على أداء وظيفته. هذا يؤدي إلى:
- احتكاك بين الفقرات: عندما يتآكل القرص، تقترب الفقرات من بعضها البعض، مما يزيد من الاحتكاك والضغط على الأسطح العظمية.
- عدم استقرار العمود الفقري: القرص التالف يمكن أن يسبب ضعفًا في استقرار العمود الفقري.
كيف يؤدي القرص التنكسي إلى نتوءات عظمية؟
من المرجح أن يؤدي القرص التنكسي إلى عدم استقرار في العمود الفقري، وهذا عدم الاستقرار غالبًا ما يؤدي إلى تكون نوع معين من نتوءات العظام يسمى "النتوءات العظمية المرتبطة بالمرتكزات الوترية" (Enthesophytes).
- المرتكز الوتري (Enthesis): هو جزء من النسيج الضام (مثل الرباط أو الوتر) الذي يربط نسيجًا رخوًا آخر بالعظم.
- ارتخاء الأربطة: مع تآكل مادة القرص الفقري ببطء، ترتخي الأربطة القريبة التي تربط الفقرات ببعضها البعض. يفقد العمود الفقري بعض استقراره.
- إجهاد الأربطة والالتهاب: يضع عدم الاستقرار ضغطًا إضافيًا على الأربطة، مما يسبب التهابها. قد تتكثف هذه الأربطة أيضًا بشكل طبيعي لتقليل الحركة الزائدة واستعادة بعض الاستقرار.
- الالتهاب عند المرتكز الوتري: يحدث التهاب في منطقة اتصال الرباط بالعظم (المرتكز الوتري).
- تأثير الالتهاب على نمو العظم: يؤثر الالتهاب عند المرتكز الوتري على نمو خلايا العظم. تُترسب خلايا العظم الفقري حيث لا ينبغي أن تكون عادةً، مما يؤدي إلى تكلس نسيج المرتكز الوتري.
- تكون النتوء العظمي: يشكل هذا التكلس نتوءًا عظميًا.
من المهم ملاحظة أن النتوءات العظمية المرتبطة بالمرتكزات الوترية ليست مجرد نتيجة للأقراص التنكسية؛ بل يمكن أن تسببها أي إصابة أو إجهاد مزمن أو مرض يؤدي إلى التهاب الأنسجة الرخوة.
عوامل أخرى تساهم في تكون النتوءات العظمية
بالإضافة إلى الفُصال العظمي ومرض القرص التنكسي، هناك عدة عوامل أخرى يمكن أن تساهم في تطور نتوءات العظام:
- الإصابات الرضحية: يمكن أن تؤدي الإصابات المباشرة للمفاصل أو العظام إلى استجابة الجسم بتكوين عظم جديد كجزء من عملية الشفاء أو لإعادة تثبيت المنطقة.
- الوراثة: قد يكون لدى بعض الأشخاص استعداد وراثي لتطوير نتوءات العظام.
- الوضعيات الخاطئة: يمكن أن يؤدي الحفاظ على وضعيات سيئة لفترات طويلة إلى إجهاد غير متساوٍ على المفاصل والأربطة، مما يحفز تكون النتوءات.
- النشاط البدني المفرط أو المتكرر: قد يؤدي الإفراط في استخدام المفاصل أو الحركات المتكررة في وظائف معينة أو الرياضة إلى تسريع عملية التآكل والتمزق.
- السمنة: يزيد الوزن الزائد من الضغط على المفاصل الحاملة للوزن، مثل مفاصل العمود الفقري والركبتين والوركين، مما يسرع من تآكل الغضاريف وتكون النتوءات.
- بعض الحالات الطبية: مثل التهاب المفاصل الروماتويدي والنقرس، على الرغم من أنها أقل شيوعًا كسبب مباشر للنتوءات العظمية مقارنة بالفُصال العظمي.
من الضروري التأكيد على أن الأقراص التنكسية قد تؤدي إلى الفُصال العظمي، والعكس صحيح. العمود الفقري هو هيكل معقد من العظام والأنسجة الرخوة، والإصابات أو التنكس في منطقة واحدة يمكن أن يكون له تأثيرات متتالية على المناطق الأخرى.
أعراض نتوءات العظام ومتى يجب زيارة الطبيب
في كثير من الأحيان، قد لا تسبب نتوءات العظام أي أعراض على الإطلاق، خاصةً إذا كانت صغيرة ولا تضغط على أي أعصاب أو أنسجة محيطة. تُكتشف هذه النتوءات عادةً بالصدفة أثناء الفحوصات التصويرية التي تُجرى لأسباب أخرى. ومع ذلك، عندما تبدأ النتوءات في التسبب في مشاكل، فإن الأعراض يمكن أن تتراوح من خفيفة إلى شديدة، وتعتمد بشكل كبير على موقع النتوء العظمي وحجمه وما إذا كان يضغط على الأعصاب أو الأنسجة الرخوة.
الأعراض الشائعة لنتوءات العظام
عندما تسبب نتوءات العظام أعراضًا، فإنها غالبًا ما تشمل:
- الألم: هو العرض الأكثر شيوعًا. يمكن أن يكون الألم موضعيًا في المنطقة المتأثرة (مثل الرقبة أو أسفل الظهر) أو ينتشر إلى أطراف الجسم إذا كانت النتوءات تضغط على الأعصاب.
- التصلب: قد يشعر المريض بتصلب في المفصل المتأثر، خاصة في الصباح أو بعد فترات طويلة من الراحة أو عدم النشاط.
- الخدر أو الوخز: إذا كانت النتوءات تضغط على الأعصاب، فقد يشعر المريض بالخدر أو الوخز (مثل الإحساس بالدبابيس والإبر) في الذراعين أو الساقين أو اليدين أو القدمين، اعتمادًا على موقع الضغط العصبي.
- الضعف العضلي: يمكن أن يؤدي الضغط المستمر على الأعصاب إلى ضعف في العضلات التي تغذيها تلك الأعصاب.
- نقص نطاق الحركة: قد تحد النتوءات العظمية من قدرة المفصل على التحرك بحرية، مما يجعل بعض الحركات مؤلمة أو مستحيلة.
- الصداع: في حالة نتوءات العظام في العمود الفقري العنقي (الرقبة)، قد تؤدي إلى صداع في مؤخرة الرأس.
- مشاكل في التوازن أو المشي: في الحالات الشديدة التي تضغط فيها النتوءات على الحبل الشوكي نفسه، قد يعاني المريض من صعوبات في التوازن أو المشي.
متى يجب زيارة الأستاذ الدكتور محمد هطيف؟
إذا كنت تعاني من أي من الأعراض المذكورة أعلاه، فمن الضروري استشارة طبيب متخصص في جراحة العظام والعمود الفقري. الأستاذ الدكتور محمد هطيف في صنعاء، بخبرته الواسعة، ينصح بزيارته فورًا في الحالات التالية:
- الألم المستمر أو المتفاقم: خاصة إذا كان لا يتحسن بالراحة أو المسكنات البسيطة.
- الخدر أو الوخز أو الضعف: الذي ينتشر إلى الأطراف أو يزداد سوءًا.
- صعوبة في المشي أو التوازن: أو فقدان التحكم في المثانة أو الأمعاء (وهي علامات طارئة تتطلب عناية طبية فورية).
- تأثير الأعراض على الأنشطة اليومية: إذا كانت الأعراض تعيق قدرتك على العمل، النوم، أو ممارسة حياتك الطبيعية.
التشخيص المبكر والدقيق هو المفتاح لوضع خطة علاج فعالة ومنع تفاقم الحالة. يمكن للأستاذ الدكتور محمد هطيف تقييم حالتك بدقة وتقديم التوجيهات اللازمة.
تشخيص نتوءات العظام في عيادة الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق للنتوءات العظمية أمرًا بالغ الأهمية لتحديد السبب الكامن وراء الأعراض ووضع خطة علاج مناسبة. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع نهج شامل لتقييم حالة كل مريض، يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير.
خطوات التشخيص
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض عن تاريخه الصحي الكامل، بما في ذلك طبيعة الأعراض (متى بدأت، شدتها، العوامل التي تخففها أو تفاقمها)، أي إصابات سابقة، الأدوية التي يتناولها، والأنشطة اليومية.
- الفحص البدني: يقوم الدكتور هطيف بإجراء فحص شامل للعمود الفقري والمفاصل المتأثرة. يتضمن ذلك تقييم نطاق الحركة، قوة العضلات، ردود الأفعال العصبية، والإحساس. يبحث الدكتور عن أي علامات للألم عند اللمس، التورم، أو التشوه. يهدف هذا الفحص إلى تحديد مصدر الألم وتأثيره على وظائف الجسم.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): تُعد الأشعة السينية هي الخطوة الأولى والأكثر شيوعًا في تشخيص نتوءات العظام. يمكنها أن تظهر بوضوح النتوءات العظمية (النتوءات العظمية) وتضيق المسافات بين المفاصل، مما يشير إلى تآكل الغضاريف. كما يمكنها أن تكشف عن علامات الفُصال العظمي أو مرض القرص التنكسي.
- التصوير بالرنين المغناطيسي (MRI): يوفر التصوير بالرنين المغناطيسي صورًا مفصلة للغاية للأنسجة الرخوة، مثل الأقراص الفقرية، الأربطة، الحبل الشوكي، والأعصاب. يُستخدم التصوير بالرنين المغناطيسي لتقييم ما إذا كانت النتوءات العظمية تضغط على الأعصاب أو الحبل الشوكي، وللكشف عن أي التهاب أو تلف في الأنسجة الرخوة المحيطة.
- التصوير المقطعي المحوسب (CT Scan): في بعض الحالات، قد يطلب الدكتور هطيف إجراء تصوير مقطعي محوسب، والذي يوفر صورًا مقطعية مفصلة للعظام. يكون مفيدًا بشكل خاص لتقييم بنية العظام بدقة أكبر وتحديد حجم وشكل النتوءات العظمية.
-
فحوصات أخرى (عند الحاجة):
- تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS): قد تُجرى هذه الفحوصات لتقييم وظيفة الأعصاب وتحديد مدى الضرر العصبي الناجم عن الضغط.
بناءً على نتائج هذه الفحوصات، يمكن للأستاذ الدكتور محمد هطيف تحديد ما إذا كانت نتوءات العظام هي السبب الفعلي لأعراض المريض، وتحديد موقعها وحجمها بدقة، وتقييم مدى تأثيرها على الهياكل المحيطة. هذا التشخيص الشامل يمكن الدكتور هطيف من وضع خطة علاج شخصية وفعالة لكل مريض في صنعاء.
خيارات علاج نتوءات العظام
يهدف علاج نتوءات العظام إلى تخفيف الألم، تحسين وظيفة المفصل، ومنع تفاقم الأعراض. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم تصميم خطة العلاج بما يتناسب مع حالة كل مريض، مع الأخذ في الاعتبار شدة الأعراض، موقع النتوءات، والصحة العامة للمريض. غالبًا ما يبدأ العلاج بالأساليب التحفظية غير الجراحية، وقد يتم اللجوء إلى التدخل الجراحي في الحالات التي لا تستجيب للعلاج التحفظي أو عندما تكون الأعراض شديدة ومُعيقة.
العلاج التحفظي غير الجراحي
يُعد العلاج التحفظي هو الخط الأول لمعظم حالات نتوءات العظام، ويهدف إلى تقليل الالتهاب والألم وتحسين الحركة.
-
الراحة وتعديل النشاط:
- الراحة: تجنب الأنشطة التي تزيد من الألم أو الضغط على المفصل المتأثر.
- تعديل النشاط: قد ينصح الأستاذ الدكتور محمد هطيف بتغيير طريقة أداء بعض المهام اليومية أو ممارسة الرياضة لتقليل الإجهاد على المفاصل.
-
العلاج الطبيعي:
- يُعد العلاج الطبيعي حجر الزاوية في علاج نتوءات العظام. يقوم أخصائي العلاج الطبيعي بتصميم برنامج تمارين مخصص لتقوية العضلات المحيطة بالمفصل، تحسين المرونة ونطاق الحركة، وتصحيح الوضعيات الخاطئة.
- قد يشمل العلاج الطبيعي تمارين الإطالة، تمارين التقوية، العلاج بالحرارة أو البرودة، والتدليك.
-
الأدوية:
- المسكنات ومضادات الالتهاب: الأدوية غير الستيرويدية المضادة للالتهاب (NSAIDs) مثل الإيبوبروفين أو النابروكسين يمكن أن تساعد في تقليل الألم والالتهاب.
- مرخيات العضلات: قد تُوصف لتخفيف ت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك