مرض شيرمان: فهم شامل للحداب الظهري والقطني لدى المراهقين والشباب
الخلاصة الطبية السريعة: مرض شيرمان، أو حداب شيرمان، هو حالة تصيب العمود الفقري غالبًا في فترة المراهقة، مسببة انحناءً مفرطًا في الظهر نتيجة لنمو غير طبيعي للفقرات. يشمل علاجه عادةً الدعامات، العلاج الطبيعي، ومجموعة من التمارين لزيادة المرونة وتخفيف الألم، ونادرًا ما تتطلب الحالات المتقدمة جراحة.
مقدمة: فهم مرض شيرمان وتأثيره على العمود الفقري
يمثل العمود الفقري البشري تحفة هندسية طبيعية، بتحدباته وانحناءاته التدريجية التي تمنح الجسم القدرة على امتصاص الصدمات والإجهادات اليومية بفعالية. هذا التوازن الدقيق هو مفتاح الصحة والحركة، ولكن عندما يتجاوز جزء من العمود الفقري انحناءاته الطبيعية، قد ينجم عن ذلك الألم وتقييد في الحركة. من بين الحالات التي تؤثر على هذا التوازن، يبرز "مرض شيرمان" كأحد الأسباب الشائعة لآلام الظهر والتشوهات الهيكلية، خاصة لدى المراهقين والشباب.
يُعرف مرض شيرمان، أو ما يُسمى أيضًا بـ "حداب شيرمان" أو "الحداب الشبابي"، بأنه اضطراب يصيب العمود الفقري في سن مبكرة، ويؤدي إلى انحناء مفرط للخارج في الجزء العلوي من الظهر. هذا الانحناء الزائد، الذي يُعرف طبيًا باسم "الحداب" (Kyphosis)، يمكن أن يظهر على شكل "ظهر مستدير" أو ما يُعرف شعبيًا بـ "الظهر الأحدب" لدى المراهقين الأصحاء. يُعد مرض شيرمان من أكثر مصادر آلام الظهر شيوعًا بين الشباب، حيث يزداد الألم غالبًا بعد المجهود البدني أو فترات طويلة من الخمول.
في عيادات الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء واليمن، ندرك تمامًا الأهمية القصوى للتشخيص المبكر والعلاج الفعال لمرض شيرمان. يمتلك الدكتور هطيف وفريقه الطبي خبرة واسعة في التعامل مع هذه الحالات، مقدمين رعاية شاملة تعتمد على أحدث البروتوكولات العلاجية العالمية، مع التركيز على تحسين جودة حياة المرضى واستعادة وظيفة العمود الفقري الطبيعية.
قد يكون عدد المصطلحات المستخدمة لوصف هذه الحالة، والتي سُميت على اسم الطبيب الذي وصفها لأول مرة، مربكًا للمرضى وأولياء أمورهم. قد يسمعون اسم "شيرمان" يُستخدم لحالات أخرى، مثل التغيرات في المسافات بين الأقراص في العمود الفقري القطني، والتي تُسمى عادةً اضطراب القرص الشبابي (Juvenile Disc Disorder) أو اضطراب القرص الوراثي الشبابي (Juvenile Discogenic Disorder). تُستخدم أحيانًا مصطلحات أخرى مثل "مرض كالفيه" (Calvé disease) و"التهاب العظم والغضروف الشبابي" (Juvenile Osteochondrosis). من المهم التمييز بين هذه الحالات للحصول على التشخيص والعلاج الصحيحين.
يهدف هذا الدليل الشامل إلى توفير معلومات مفصلة ووافية حول مرض شيرمان، بدءًا من فهم تشريح العمود الفقري، مرورًا بالأسباب والأعراض، وصولًا إلى خيارات التشخيص والعلاج المتاحة. نأمل أن يكون هذا المرجع مصدرًا موثوقًا للمرضى وعائلاتهم، ويُسلط الضوء على الدور الحيوي للخبرة الطبية المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف في إدارة هذه الحالة.

التشريح والفيزيولوجيا المرضية لمرض شيرمان
لفهم كيفية تطور مرض شيرمان، من المفيد أن ندرك بنية العمود الفقري العلوي وكيفية عمله. يتكون العمود الفقري من سلسلة من العظام تُسمى "الفقرات"، والتي تُكدس فوق بعضها البعض لتشكيل عمود قوي ومرن يدعم الجسم ويحمي الحبل الشوكي.
بنية العمود الفقري الطبيعية
في الوضع الطبيعي، تكون الفقرات أسطوانية الشكل إلى حد ما، وتتراص فوق بعضها البعض بطريقة تحافظ على العمود الفقري في وضع مستقيم مع انحناءات طبيعية:
*
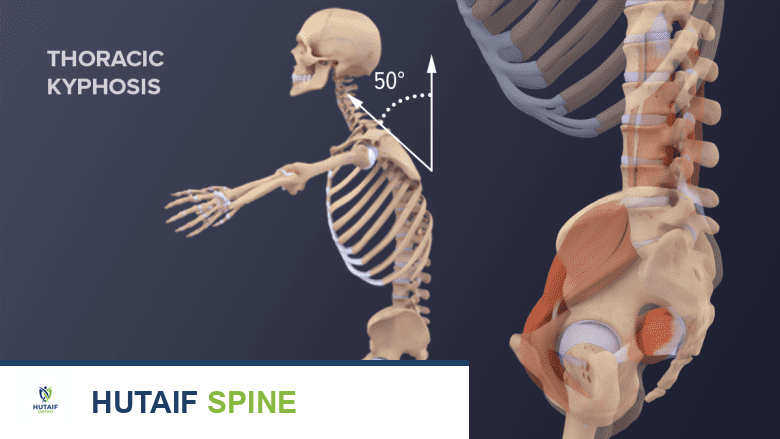
الحداب الظهري (Thoracic Kyphosis):
انحناء طبيعي خفيف للخارج في الجزء العلوي من الظهر (الفقرات الصدرية).
*
القعس القطني (Lumbar Lordosis):
انحناء طبيعي خفيف للداخل في الجزء السفلي من الظهر (الفقرات القطنية).
*
القعس العنقي (Cervical Lordosis):
انحناء طبيعي خفيف للداخل في الرقبة (الفقرات العنقية).
تسمح هذه الانحناءات الطبيعية للعمود الفقري بالعمل كممتص للصدمات، مما يوزع الضغط على طوله ويقلل من الإجهاد على الأقراص الفقرية والأربطة والعضلات المحيطة.
يصف مصطلح "الحداب" الانحناء المفرط للخارج في الجزء العلوي من الظهر.
كيف يتطور مرض شيرمان
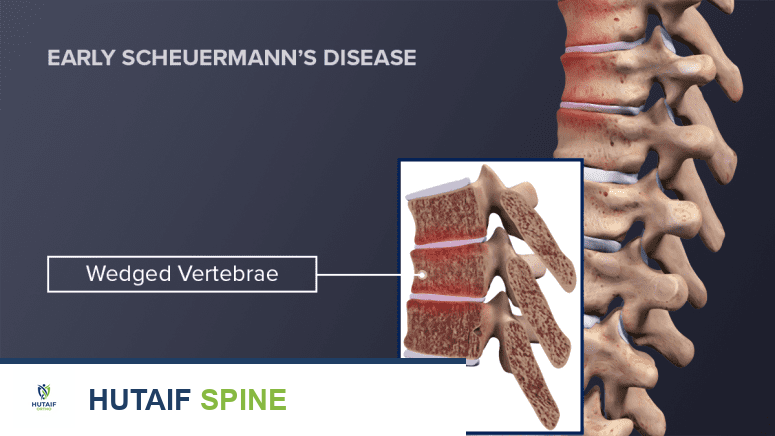
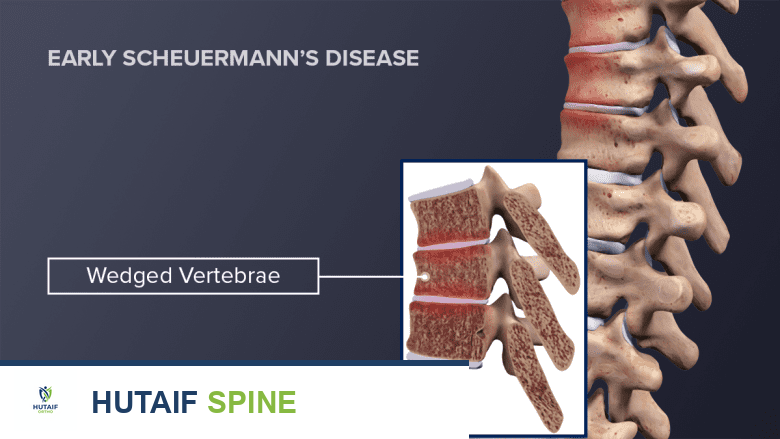
في مرض شيرمان، يحدث خلل في النمو يؤدي إلى نمو أجزاء من الفقرات بمعدلات مختلفة خلال فترة النمو السريع للطفل أو المراهق. هذا التباين في النمو يتسبب في أن تصبح بعض الفقرات على شكل إسفين بدلاً من شكلها الأسطواني الطبيعي. عندما تتكدس هذه الفقرات الإسفينية فوق بعضها البعض، فإنها تجعل العمود الفقري يبدو وكأنه برج يميل إلى الأمام، مما يؤدي إلى انحناء أمامي مبالغ فيه في الجزء العلوي من الظهر.

في مرض شيرمان، تكون الفقرات على شكل إسفين بدلاً من أن تكون أسطوانية.
يحدث مرض شيرمان غالبًا في الجزء العلوي من الظهر، والذي يُسمى أيضًا العمود الفقري الصدري، ولكنه قد يتطور أحيانًا في الجزء السفلي من الظهر، أو العمود الفقري القطني. عندما يكون المرض في العمود الفقري القطني، عادةً ما يكون التشوه أقل وضوحًا، ولكنه عادةً ما يسبب ألمًا أكبر، وقيودًا أكثر على الحركة، وزيادة احتمالية استمرار الحالة في مرحلة البلوغ.
الفروقات بين الحداب الطبيعي وحداب شيرمان
من المهم التمييز بين الحداب الطبيعي (الانحناء الفسيولوجي) وحداب شيرمان المرضي. الحداب الطبيعي هو جزء لا يتجزأ من وظيفة العمود الفقري، بينما حداب شيرمان هو تشوه هيكلي ناتج عن تغيرات في شكل الفقرات نفسها. لا يمكن تصحيح حداب شيرمان ببساطة عن طريق تحسين الوضعية، على عكس "الحداب الوضعي" (Postural Kyphosis) الذي ينتج عن ضعف العضلات وسوء الوضعية ويمكن تصحيحه إراديًا.
الأسباب وعوامل الخطر لمرض شيرمان
حتى الآن، لا يزال السبب الدقيق وراء مرض شيرمان غير معروف بشكل قاطع، مما يجعله مجالًا للبحث المستمر في الأوساط الطبية. ومع ذلك، هناك العديد من النظريات والعوامل التي يُعتقد أنها تلعب دورًا في تطور هذه الحالة. يبدأ مرض شيرمان عادةً قبل سن البلوغ، ويُعتقد أنه مرتبط بالنمو السريع للعظام خلال هذه الفترة.
النظريات المحتملة
- الإصابة أو الضعف الهيكلي: إحدى النظريات تشير إلى أن العظم قد يكون قد تعرض لإصابة في مرحلة ما، أو أن المنطقة كانت ضعيفة قبل سن البلوغ، مما يجعلها عرضة للنمو غير الطبيعي عند التعرض للإجهاد أو الضغط. ومع ذلك، لا يوجد دليل قاطع يربط بين إصابة محددة وتطور مرض شيرمان.
- الوراثة والعوامل الجينية: يُعتقد أن الوراثة تلعب دورًا في مرض شيرمان، ولكن العلاقة ليست مباشرة دائمًا. هذا يعني أن وجود تاريخ عائلي للحالة قد يزيد من خطر الإصابة، ولكنه لا يضمن بالضرورة تطور المرض. تشير بعض الدراسات إلى أن هناك استعدادًا وراثيًا قد يجعل بعض الأفراد أكثر عرضة للتغيرات في نمو الفقرات.
- اضطرابات نمو الغضاريف: يُعتقد أن المشكلة الأساسية تكمن في اضطراب في نمو الصفائح النهائية الغضروفية للفقرات (Growth Plates)، وهي المناطق المسؤولة عن نمو العظام. عندما لا تنمو هذه الصفائح بشكل متساوٍ، فإنها تؤدي إلى شكل الفقرات الإسفيني المميز لمرض شيرمان.
- عوامل ميكانيكية: قد تساهم الضغوط الميكانيكية المتكررة على العمود الفقري النامي في تفاقم الحالة، خاصة إذا كانت هناك استعدادات كامنة.
عوامل الخطر
- العمر: يحدث مرض شيرمان بشكل حصري تقريبًا خلال فترة النمو السريع، عادةً بين 10 و15 عامًا.
- الجنس: على الرغم من أن المرض يمكن أن يصيب كلا الجنسين، إلا أنه يُلاحظ بشكل أكثر شيوعًا لدى الذكور.
- التاريخ العائلي: كما ذكرنا، وجود أقارب مصابين بمرض شيرمان يزيد من خطر الإصابة.
- الأنشطة البدنية: على الرغم من أن النشاط البدني لا يسبب المرض، إلا أن بعض النظريات تشير إلى أن الإجهاد المتكرر على العمود الفقري النامي قد يكون عاملًا مساهمًا في الأفراد المعرضين.
من المهم التأكيد على أن هذه النظريات لا تزال قيد البحث، وأن فهمنا لمرض شيرمان يتطور باستمرار. الأستاذ الدكتور محمد هطيف، بصفته خبيرًا في جراحة العمود الفقري، يتابع أحدث الأبحاث والتطورات لضمان تقديم أفضل رعاية ممكنة لمرضاه في صنعاء واليمن.
الأعراض والعلامات المميزة لمرض شيرمان
تتراوح أعراض مرض شيرمان من خفيفة إلى شديدة، وتختلف من شخص لآخر. نظرًا لأن الحالة تصيب المراهقين في مرحلة حساسة من النمو البدني والنفسي، فإن التعرف المبكر على هذه الأعراض أمر بالغ الأهمية لضمان التدخل العلاجي في الوقت المناسب.
الأعراض الجسدية الشائعة
- الحداب (الظهر المستدير/الأحدب): هذا هو العرض الأكثر وضوحًا وشيوعًا. يلاحظ الوالدان أو الطفل نفسه انحناءً مفرطًا للخارج في الجزء العلوي من الظهر، والذي لا يمكن تصحيحه بالوقوف بشكل مستقيم. قد يصفه البعض بأنه "حدبة" أو "ظهر مستدير".
-
الألم:
يُعد الألم من الأعراض الرئيسية، وهو أكثر شيوعًا في العمود الفقري الصدري (الجزء العلوي من الظهر) ولكنه قد يحدث أيضًا في العمود الفقري القطني (الجزء السفلي من الظهر). يتميز الألم غالبًا بما يلي:
- يزداد سوءًا مع النشاط البدني أو المجهود.
- يشتد بعد فترات طويلة من الجلوس أو الوقوف أو الخمول.
- قد يكون ألمًا مزمنًا ومزعجًا، يؤثر على الأنشطة اليومية.
- في بعض الحالات، قد يشعر المريض بألم حاد أو تشنجات عضلية حول المنطقة المصابة.
- تصلب الظهر: قد يشعر المريض بتصلب في العمود الفقري، خاصة في الصباح أو بعد فترات من عدم الحركة.
- الإرهاق: قد يؤدي الجهد المستمر للحفاظ على وضعية الجسم وتأثير الألم إلى شعور عام بالإرهاق.
- تقييد الحركة: في الحالات الأكثر شدة، قد يحد الانحناء من نطاق حركة العمود الفقري، مما يجعل بعض الأنشطة صعبة.
- ألم في العمود الفقري القطني: عندما يتطور المرض في العمود الفقري القطني، قد يكون التشوه أقل وضوحًا، لكن الألم المصاحب له يكون غالبًا أكثر شدة ويسبب قيودًا أكبر على الحركة، ويزيد من احتمالية استمرار الحالة في مرحلة البلوغ.
التأثير النفسي والاجتماعي
بالإضافة إلى التحديات الجسدية، يمكن أن يكون لمرض شيرمان تأثير نفسي كبير على الشباب والمراهقين، خاصة وأن الحالة تضرب في مرحلة حساسة من الحياة تتسم بالوعي الذاتي الشديد.
*
القلق والاكتئاب:
قد يشعر المراهقون بالقلق بشأن مظهرهم الجسدي، مما قد يؤدي إلى انخفاض الثقة بالنفس، الانسحاب الاجتماعي، وحتى الاكتئاب.
*
التنمر:
قد يتعرض بعض الأطفال للتنمر أو المضايقة بسبب مظهرهم، مما يزيد من الضغط النفسي.
*
تجنب الأنشطة:
قد يتجنب المراهقون الأنشطة الرياضية أو الاجتماعية التي تتطلب الكشف عن الظهر أو تتسبب في تفاقم الألم.
متى يجب طلب المساعدة الطبية
إذا ظهرت على الشاب أي أعراض لمرض شيرمان، يجب طلب المساعدة الطبية في أقرب وقت ممكن. يمكن أن يكون لتأخير الرعاية الطبية تكلفة طويلة الأجل؛ فقد يواجه أولئك الذين لا يتلقون العلاج في سن المراهقة ألمًا كبيرًا في مرحلة البلوغ. يمكن للأستاذ الدكتور محمد هطيف وفريقه تقديم التشخيص الدقيق ووضع خطة علاجية شاملة لمعالجة كل من الجوانب الجسدية والنفسية للمرض.
التشخيص الدقيق لمرض شيرمان
يُعد التشخيص الدقيق حجر الزاوية في إدارة مرض شيرمان بفعالية. يعتمد الأستاذ الدكتور محمد هطيف في عياداته بصنعاء على نهج شامل يجمع بين الفحص السريري الدقيق والتصوير الطبي المتقدم لضمان تحديد الحالة بدقة وتحديد أفضل مسار علاجي.
الفحص السريري
يبدأ التشخيص بفحص سريري شامل يجريه الأستاذ الدكتور محمد هطيف. يتضمن هذا الفحص ما يلي:
1.
مراجعة التاريخ الطبي:
يسأل الدكتور عن الأعراض التي يعاني منها المريض، متى بدأت، مدى شدتها، وأي تاريخ عائلي لأمراض العمود الفقري.
2.
فحص الوضعية:
يلاحظ الطبيب وضعية المريض أثناء الوقوف والمشي، ويبحث عن أي انحناءات غير طبيعية في العمود الفقري، خاصة الحداب الظهري.
3.
اختبار الانحناء الأمامي (Adam's Forward Bend Test):
يُطلب من المريض الانحناء إلى الأمام من الخصر مع ضم القدمين معًا. يسمح هذا الاختبار للطبيب بتقييم مدى وضوح الحداب وما إذا كان يمكن تصحيحه إراديًا. في مرض شيرمان، لا يختفي الحداب عند الانحناء، مما يميزه عن الحداب الوضعي.
4.
تقييم نطاق الحركة:
يقيم الدكتور قدرة المريض على تحريك عموده الفقري في اتجاهات مختلفة (الانحناء، التمديد، الدوران) لتحديد أي قيود.
5.
فحص عصبي:
يتم إجراء فحص عصبي لتقييم قوة العضلات، الإحساس، وردود الفعل، للتأكد من عدم وجود أي ضغط على الحبل الشوكي أو الأعصاب.
التصوير الطبي
تُعد الأشعة السينية (X-rays) الأداة التشخيصية الرئيسية لتأكيد مرض شيرمان وتحديد مدى شدته.
1.
الأشعة السينية للعمود الفقري:
تُؤخذ صور بالأشعة السينية للعمود الفقري من الجانب (الجانبي) ومن الأمام/الخلف (الأمامي الخلفي). تُظهر هذه الصور التغيرات المميزة لمرض شيرمان، والتي تشمل:
*
فقرات إسفينية الشكل:
يجب أن تكون ثلاث فقرات متتالية على الأقل ذات شكل إسفيني (بزاوية 5 درجات أو أكثر).
*
عقيدات شمورل (Schmorl's Nodes):
وهي فتق صغير في القرص الفقري إلى داخل جسم الفقرة، وتظهر على شكل مناطق داكنة صغيرة داخل الفقرات.
*
تضيق المسافات بين الأقراص الفقرية:
قد يلاحظ تضيق في المسافات بين الفقرات.
*
حداب مفرط:
يتم قياس زاوية الحداب (زاوية كوب) لتحديد مدى شدة الانحناء. عادةً ما يُشخص مرض شيرمان إذا تجاوزت زاوية الحداب 45 درجة في المنطقة الصدرية.
2.
التصوير بالرنين المغناطيسي (MRI):
قد يُطلب التصوير بالرنين المغناطيسي في حالات معينة، خاصة إذا كان هناك اشتباه في انضغاط الحبل الشوكي أو الأعصاب، أو إذا كان الألم شديدًا، أو لتحديد مدى تأثر الأقراص الفقرية والأنسجة الرخوة المحيطة.
3.
التصوير المقطعي المحوسب (CT Scan):
نادرًا ما يُستخدم، ولكن قد يكون مفيدًا في التخطيط الجراحي أو لتقييم تفاصيل العظام بشكل أدق.
التشخيص التفريقي
من المهم التمييز بين مرض شيرمان وحالات أخرى قد تسبب حدابًا، مثل:
*
الحداب الوضعي (Postural Kyphosis):
وهو انحناء يمكن تصحيحه إراديًا، وينتج عن ضعف العضلات وسوء الوضعية، ولا يظهر فيه تشوه الفقرات على الأشعة السينية.
*
اضطراب القرص الشبابي (Juvenile Disc Disorder):
يُشير إلى مشاكل في الأقراص الفقرية في سن مبكرة، وقد يسبب آلامًا مشابهة ولكن بدون التشوه الفقري المميز لشيرمان.
*
حداب خلقي (Congenital Kyphosis):
ناتج عن تشوهات في تكوين الفقرات منذ الولادة.
*
حداب ما بعد الصدمة (Post-traumatic Kyphosis):
يحدث نتيجة لكسور أو إصابات سابقة في العمود الفقري.
إن خبرة الأستاذ الدكتور محمد هطيف في تشخيص هذه الحالات المعقدة تضمن حصول المرضى على التقييم الأكثر دقة والعلاج الأنسب لحالتهم الفردية.
خيارات العلاج لمرض شيرمان
يعتمد علاج مرض شيرمان على عدة عوامل، بما في ذلك عمر المريض، مدى شدة الانحناء، مستوى الألم، وما إذا كان النمو قد توقف أم لا. الهدف الأساسي للعلاج هو تخفيف الألم، تصحيح التشوه قدر الإمكان، ومنع تفاقم الحالة. في معظم الحالات، لا تكون الجراحة ضرورية إلا في الحالات الأكثر تقدمًا.
العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي هو الخيار الأول والأكثر شيوعًا لمرض شيرمان، خاصة لدى المراهقين الذين لا يزالون في طور النمو. يشرف الأستاذ الدكتور محمد هطيف على برامج علاجية مخصصة تشمل:
- المراقبة: في الحالات الخفيفة (زاوية حداب أقل من 50 درجة) مع ألم قليل أو معدوم، قد يوصي الدكتور هطيف بالمراقبة الدورية لتقييم أي تقدم في الانحناء.
-
الدعامات (Bracing):
تُعد الدعامات علاجًا فعالًا للغاية للمرضى الذين لا يزالون في طور النمو ولديهم حداب يتراوح بين 45 و 75 درجة.
- الهدف: منع تفاقم الانحناء وتقليل درجة الحداب.
- النوع: عادةً ما تُستخدم دعامات صلبة تُصمم خصيصًا لتناسب جسم المريض، وتُرتدى لفترات طويلة (16-23 ساعة يوميًا) حتى اكتمال النمو.
- المدة: يحدد الدكتور هطيف مدة ارتداء الدعامة بناءً على حالة المريض ومدى استجابته للعلاج.
-
العلاج الطبيعي والتمارين الرياضية:
يُعد برنامج التمارين الخاضع للإشراف جزءًا أساسيًا من العلاج.
- الهدف: زيادة مرونة العمود الفقري، تقوية عضلات الظهر والجذع، تحسين الوضعية، وتخفيف الألم.
- التمارين: تشمل تمارين الإطالة، تمارين التقوية، وتمارين تحسين التوازن والوعي الجسدي.
- الدور: يساعد العلاج الطبيعي على استعادة القوة والمرونة التي قد تكون قد تأثرت بالحداب أو بارتداء الدعامة.
-
إدارة الألم:
- الأدوية: قد تُستخدم مسكنات الألم التي لا تستلزم وصفة طبية (مثل الأيبوبروفين أو الباراسيتامول) لتخفيف الألم الخفيف إلى المتوسط.
- الكمادات: يمكن أن تساعد الكمادات الدافئة أو الباردة في تخفيف آلام العضلات والتشنجات.
- تعديل النشاط: قد يوصي الدكتور هطيف بتعديل بعض الأنشطة التي تزيد من الألم، مع التأكيد على أهمية الحفاظ على نمط حياة نشط.
-
تعديلات نمط الحياة:
- الوضعية الصحيحة: تعليم المريض كيفية الحفاظ على وضعية صحيحة أثناء الجلوس والوقوف والنوم.
- بيئة العمل/الدراسة: التأكد من أن الكرسي والمكتب يدعمان وضعية العمود الفقري السليمة.
- الأنشطة البدنية: تشجيع الأنشطة التي تعزز قوة الظهر والمرونة، مثل السباحة، مع تجنب الأنشطة التي تضع ضغطًا مفرطًا على العمود الفقري.
العلاج الجراحي
الجراحة ليست ضرورية عادةً إلا في الحالات الأكثر تقدمًا وشديدة، أو عندما يفشل العلاج التحفظي في السيطرة على الأعراض وتفاقم الانحناء. يُعد الأستاذ الدكتور محمد هطيف جراحًا رائدًا في جراحة العمود الفقري في صنعاء، ولديه خبرة واسعة في إجراء هذه الجراحات المعقدة.
مؤشرات الجراحة:
*
الحداب الشديد:
عادةً ما يُنظر في الجراحة للحداب الذي يتجاوز 75 درجة، خاصة إذا كان يسبب ألمًا شديدًا أو مشاكل عصبية.
*
الألم المزمن الشديد:
الذي لا يستجيب للعلاج غير الجراحي.
*
التأثير العصبي:
في حالات نادرة، قد يضغط الحداب الشديد على الحبل الشوكي أو الأعصاب، مما يسبب ضعفًا أو خدرًا أو مشاكل في التبول/التبرز.
*
التشوه التجميلي الشديد:
الذي يؤثر بشكل كبير على نوعية حياة المريض النفسية والاجتماعية.
أنواع الجراحة:
1.
دمج الفقرات (Spinal Fusion):
هذه هي الجراحة الأكثر شيوعًا لعلاج مرض شيرمان الشديد.
*
الإجراء:
تتضمن الجراحة تقويم العمود الفقري ودمج الفقرات المصابة معًا باستخدام قضبان ومسامير معدنية. تُوضع طعوم عظمية بين الفقرات لتشجيع نموها معًا لتشكيل كتلة عظمية صلبة.
*
الهدف:
تصحيح الانحناء، تثبيت العمود الفقري، وتخفيف الضغط على الأعصاب.
*
النهج:
يمكن أن يتم الدمج من الجزء الأمامي للعمود الفقري (Anterior Approach) أو من الخلف (Posterior Approach)، أو كليهما، اعتمادًا على شدة وموقع الانحناء.
2.
قطع العظم (Osteotomy):
في بعض الحالات، قد يكون من الضروري إزالة جزء صغير من العظم من الفقرات لتصحيح الانحناء بشكل أفضل.
التحضير للجراحة وما بعدها:
يُقدم الأستاذ الدكتور محمد هطيف استشارات شاملة للمرضى وعائلاتهم قبل الجراحة، موضحًا تفاصيل الإجراء، المخاطر المحتملة، ونتائج ما بعد الجراحة. بعد الجراحة، يحتاج المريض إلى فترة تعافٍ تتضمن العلاج الطبيعي المكثف لاستعادة القوة والمرونة والعودة إلى الأنشطة اليومية تدريجيًا.
يتطلب اختيار خطة العلاج المناسبة لمرض شيرمان تقييمًا دقيقًا وشاملًا من قبل خبير مثل الأستاذ الدكتور محمد هطيف، لضمان أفضل النتائج الممكنة للمريض.
التعافي والعيش مع مرض شيرمان
التعافي من مرض شيرمان، سواء كان العلاج تحفظيًا أو جراحيًا، هو رحلة تتطلب الصبر والالتزام. الهدف ليس فقط تخفيف الألم وتصحيح التشوه، بل أيضًا تمكين المرضى من عيش حياة كاملة ونشطة. يقدم الأستاذ الدكتور محمد هطيف وفريقه دعمًا شاملاً للمرضى خلال هذه المرحلة، مع التركيز على استراتيجيات التعافي طويلة الأمد.
التعافي بعد العلاج غير الجراحي
إذا كان العلاج يشمل الدعامات والعلاج الطبيعي، فإن التعافي يتضمن:
1.
الالتزام بالدعامة:
ارتداء الدعامة حسب توجيهات الدكتور هطيف أمر بالغ الأهمية لفعالية العلاج. قد يكون الأمر مزعجًا في البداية، لكن التكيف يحدث بمرور الوقت.
2.
الاستمرارية في العلاج الطبيعي:
يجب متابعة برنامج التمارين الموصوف بانتظام، حتى بعد إزالة الدعامة، للحفاظ على قوة العضلات ومرونة العمود الفقري.
3.
تعديلات نمط الحياة:
الاستمرار في ممارسة الوضعية الجيدة، وتجنب الأنشطة التي تزيد من الضغط على العمود الفقري، وتبني عادات صحية.
4.
المتابعة الدورية:
زيارات منتظمة للأستاذ الدكتور محمد هطيف لمراقبة التقدم وتقييم الحاجة إلى تعديلات في خطة العلاج.
التعافي بعد الجراحة
التعافي من جراحة دمج الفقرات هو عملية أطول وتتطلب:
1.
الإقامة في المستشفى:
عادةً ما تستمر لعدة أيام لمراقبة الألم وإدارة المضاعفات المحتملة.
2.
إدارة الألم:
تُوصف الأدوية لتخفيف الألم بعد الجراحة.
3.
العلاج الطبيعي وإعادة التأهيل:
يبدأ برنامج إعادة التأهيل بعد الجراحة، ويتقدم تدريجيًا. يركز في البداية على المشي الخفيف وتمارين التنفس، ثم يزداد شدة ليشمل تمارين تقوية وتمديد.
4.
قيود النشاط:
يجب تجنب رفع الأثقال، الانحناء المفرط، أو الأنشطة الشاقة لعدة أشهر للسماح للفقرات بالاندماج بشكل صحيح.
5.
الدعامات بعد الجراحة:
في بعض الحالات، قد تُستخدم دعامة مؤقت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك